Objetivo. Analizar los efectos de un programa multidisciplinar de tratamiento de la obesidad (PMTO) sobre los factores de riesgo del Síndrome Metabólico (SM) en niños prepúberes, púberes y adolescentes de acuerdo con el género.
Método. Participaron en el estudio 69 niños y adolescentes obesos entre 10 y 18 años de edad divididos en dos grupos: grupo de intervención (GI) (n = 37) y grupo control (GC) (n = 32). En el GI había 23 niñas, en el GC 14. El GI fue sometido a intervención multidisciplinar, con duración de 16 semanas. Se evaluaron parámetros antropométricos, aptitud cardiorrespiratoria y factores de riesgo para SM.
Resultados. Se observó que el GI obtuvo reducción en la prevalencia de SM (- 35,8 % para género masculino y - 8,7 % para femenino), entre tanto se mantuvo el valor en las niñas del grupo GC y aumentó en los niños del GC (+ 11,1 %). En relación a dislipidemias, hubo una reducción en el GI para ambos géneros (- 7,2 % para el masculino; - 17,4 % para el femenino), y para el GC se observó aumento para el masculino (+ 22,2 %) y femenino (14,3 %). Las niñas del GI tuvieron mejoras significativas para las variables índice de masa corporal, circunferencia de cintura y cadera, y sensibilidad a la insulina, que no fueron observadas en el género masculino del GI, que presentaron aumento de masa magra.
Conclusión. Los resultados del estudio muestran que 16 semanas de intervención multidisciplinar, basada en una terapia cognitivo-conductual, son suficientes para promover reducción de la prevalencia de SM y dislipidemias en niños y adolescentes obesos.
Objetive. To analyze the effects of a multidisciplinary program of obesity treatment (PMTO) on risk factors for metabolic syndrome (MS) in children and adolescents at prepubertal, pubertal and adolescents stages according to gender.
Method. The study included 69 obese children and adolescents aged 10 to 18 years. They were allocated to the intervention group (GI) (n = 37) and control group (GC) (n = 32). There were 23 girls in GI and 14 in GC. The GI was submitted to the multidisciplinary intervention, lasting 16 weeks. It was assessed anthropometric parameters, cardiorespiratory fitness and risk factor for MS.
Results. We found that the GI achieved a reduction in the prevalence of MS (7.1 % for boys and 8.7 % for girls), and in GC a maintenance for girls and increasing for boys. For dyslipidemia, a reduction in GI for both genders (boys 78.6 % to 71.4 %; girls 82.6 % to 65.2 %), and increasing in GC for both genders. GI Girls had significant improvements for the variables, body mass index, waist circumference, hip circumference and insulin sensibility which was not observed in GI boys who increased lean body mass.
Conclusion. The findings show that 16 weeks of multidisciplinary intervention based on cognitive behavioral therapy are sufficient to promote decreasing in the prevalence of MS and dyslipidemia in obese children and adolescents.
INTRODUCCIÓN
En las últimas décadas, la proporción de niños y adolescentes con sobrepeso y obesidad ha aumentado sustancialmente en diferentes países1, a pesar de que en algunos lugares ha habido una estabilización del índice de masa corporal y circunferencia de cintura en niños y reducción de estas mismas variables en las niñas2. Datos de los Estados Unidos muestran la existencia de un 16,9 % de niños y adolescentes con obesidad. Asimismo, hay una particular tendencia de crecimiento en niños en comparación con las niñas entre los años 1999-2000 y 2009-20103. En este sentido, el análisis de los datos epidemiológicos expresa resultados alarmantes, ya que el impacto de la obesidad sobre el organismo, frecuentemente conlleva a un aumento en la morbilidad y mortalidad de la población4.
La acumulación excesiva de grasa desencadena cambios metabólicos que constituyen factores de riesgo para el desarrollo de enfermedades crónicas degenerativas no transmisibles como la diabetes tipo 2 y las enfermedades cardiovasculares5,6. Entre estos cambios se incluye la hipercolesterolemia, hipertensión arterial y la hiperglucemia en ayuno. En esta línea, el conjunto de dos o más factores de riesgo, sumados a la obesidad central (medida de la Circunferencia de Cintura [CCi]), constituye el cuadro de síndrome metabólico (SM)7.
Entre los factores de riesgo se incluirían los altos niveles séricos de colesterol total, acompañados de niveles elevados de colesterol LDL, triglicéridos, y un reducido nivel de colesterol HDL en la obesidad8. Dichos niveles anormales de lípidos y lipoproteínas definen el estado de dislipidemia9, que puede constituir para la población pediátrica, un riesgo para enfermedades cardiovasculares8.
Así mismo, estudios con niños y adolescentes obesos han demostrado que este grupo presenta una elevada prevalencia de SM y dislipidemia. Por dicho motivo, un tratamiento multidisciplinar enfocado en la actividad física, nutrición e intervención psicológica, se ha demostrado eficaz en la reducción de estos índices9-11. El estudio de Romeo et al.11, por ejemplo, demostró que había mejoras sobre parámetros cardiometabólicos (reducción de la presion arterial diastólica), además de disminución en los niveles de citocinas proinflamatorias (por ejemplo: IL-8, IL-10 y TNF-α) en adolescentes con exceso de peso después de 12 semanas de intervención multidisciplinar.
Estas intervenciones están basadas en la promoción de cambios en el comportamiento alimenticio y de los estilos de vida de estos niños y adolescentes10,11. En este sentido, la terapia cognitivo-conductual se ha destacado en el tratamiento de la obesidad. La base de dicha terapia es el análisis y modificación de comportamientos disfuncionales asociados al estilo de vida de los sujetos, reforzando la motivación con relación al tratamiento, evitando recaídas y posible recuperación del peso12. Además de esto, son escasos los estudios que evaluaron los efectos de acuerdo con el género de un programa de tratamiento de la obesidad, sobre parámetros relacionados con el SM en niños y adolescentes13,14.
Por esta razón, el objetivo del presente estudio fue analizar los efectos de un programa multidisciplinar de tratamiento de la obesidad (PMTO) sobre los factores de riesgo del síndrome metabólico en niños prepúberes, púberes y adolescentes, de acuerdo con el género.
MÉTODOS
Sujetos
Participaron en el estudio 69 niños y adolescentes obesos, convocados a través de los medios de comunicación, para participar en el PMTO en el año 2011. La edad de los niños y adolescentes varió entre 10 y 18 años.
Los criterios de inclusión adoptados fueron los siguientes: presentar obesidad de acuerdo con los puntos de corte establecidos por Cole et al.15, a partir del valor de referencia para adulto (30 kg/m2) basados en la edad y género del menor, consentimiento del participante y su responsable en participar en el PMTO y disponibilidad para participar integralmente en las intervenciones. Por su parte, los criterios de exclusión fueron: problemas genéticos o endocrinos (por ejemplo: síndrome de Cushing, síndrome de Prader Willi, síndrome de Barto-Bield, hipotiroidismo, síndrome del ovario poliquístico, y diabetes tipo 1 previamente diagnosticados e informados por el pediatra, consumo de alcohol de larga evolución y uso de glucocorticoides o de psicotrópicos que pueden afectar en la regulación del apetito. Así mismo, los candidatos que presentaban alteraciones en el perfil lipídico, hipertensión arterial o diabetes tipo 2, también fueron incluidos en el estudio, al tratarse de factores que se incluyen en el diagnóstico de dislipidemia16 y síndrome metabólico7.
El grupo control (GC) fue formado también por adolescentes que no presentaron los criterios de exclusión, pero no participaron de las intervenciones multidisciplinares, y fueron evaluados antes y después de 16 semanas.
Del total de niños y adolescentes inicialmente evaluados, 37 formaron el grupo de intervención (GI) y 32 del GC. Los participantes también fueron subdivididos por género para los análisis de acuerdo con el objetivo del estudio. El GI fue formado por 23 niñas (62,2 %) y en el GC por 14 (43,8 %).
El estudio fue aprobado por el comité de ética local (protocolo 463/2009) de acuerdo con las recomendaciones de la declaración de Helsinki.
Protocolo de intervención multidisciplinar
La intervención multidisciplinar tiene una duración de 16 semanas y se realiza en dos periodos por año. En cada periodo de 16 semanas, las intervenciones se realizan los lunes, miércoles y viernes, de las 16 a las 18 horas, contando con un equipo multidisciplinar compuesto por educadores físicos, nutricionistas, una psicóloga y un médico pediatra. El principal objetivo del equipo fue contribuir con el proceso de cambios de hábitos alimenticios y práctica de actividad física, basada en una terapia cognitivo-conductual.
Intervención psicológica
La intervención psicológica se realizaba los viernes, entre las 4 y las 5 de la tarde, por una psicóloga especialista en terapia cognitivo-conductual y estudiantes del área de psicología. Dichas intervenciones se desarrollan por medio de reuniones semanales en grupo, con la finalidad de abordar los siguientes temas: a) establecimiento de metas; b) auto-observación de los propios comportamientos y consecuencias (inmediatas, a medio y largo plazo); c) discriminación de sensaciones y análisis de sentimientos; d) imagen corporal; e) ampliación de autoconocimiento y análisis de eventos internos (pensamientos) y sus consecuencias; f) aspectos relacionados con la automotivación y autocontrol, y g) relaciones interpersonales (habilidades sociales).
Intervención nutricional
Intervención basada en una terapia cognitivo-conductual dirigida únicamente a orientaciones sobre aspectos nutricionales, sin ningún tipo de restricción o prescripción calórica, llevada por dos nutricionistas con experiencia. Los temas sobre los que están enfocadas las intervenciones son: a) pirámide alimentaria; b) cantidad energética de los alimentos; c) importancia de los macro y micronutrientes y su relación con la salud; d) composición nutricional de los alimentos; e) control de las porciones; f) estrategias para alimentarse fuera de casa; g) alimentos diet frente a light; h) preparación de los alimentos saludables; i) frecuencia de la alimentación. Estas intervenciones se realizaron los miércoles de cada semana, entre las cuatro y las cinco de la tarde.
Intervención de los profesionales de educación física
Se realizaron intervenciones teóricas semanales los lunes, llevadas a cabo por los profesionales y estudiantes de educación física en grupos dentro de un aula, a fin de fortalecer informaciones, aclarar los beneficios de la práctica de actividad física y estimularlos a la práctica de actividad física fuera del horario de intervención. Además de eso, se promovió la práctica de actividad física orientada con frecuencia mínima de tres veces por semana (lunes, miércoles y viernes) con una duración media de una hora por sesión (entre las cinco y las seis de la tarde). Se priorizaron los ejercicios para grupos musculares localizados como abdominales, flexiones de brazo, sentadillas, y ejercicios con balón medicinal (60 - 66 % FCmax) (~ 20 % del tiempo de la intervención), caminar/correr (54 - 59/75 - 84 % FCmax) (~30 %) y baloncesto (82 - 89 % FCmax) (~50 %). Se utilizó un pulsómetro para monitorizar las intervenciones (polar FT1, polar electro, Kempele, Finlandia) siendo las intensidades determinadas a partir de la FCmax obtenida en el test Léger de 20 metros para evaluación de la capacidad cardiorrespiratoria.
Intervención médica
La intervención médica fue realizada por un pediatra a través de consultas individuales con los responsables junto a sus hijos en el primer sábado de la semana después de iniciada la intervención en el periodo de la mañana, con el objetivo de preguntarles sobre el inicio del exceso de peso y patologías que ya habían sido diagnosticadas antes de la participación del mismo en el programa y que pudieran interferir en los resultados, además de informarles de la importancia sobre determinados hábitos y sus principales efectos para el estado general de salud de los mismos.
Intervención con los responsables
Además de la reunión inicial, los responsables fueron invitados a cuatro reuniones con los profesionales involucrados en el estudio (una en cada mes), a fin de aclarar temas sobre la importancia de la familia en el proceso de cambios de hábitos alimenticios y de actividad física de los niños y adolescentes. Además de eso, se dispuso un tiempo para informar a los responsables de manera individual sobre los resultados parciales de los participantes.
Evaluaciones
Todas las evaluaciones preintervención fueron realizadas una semana antes de iniciar el PMTO y las evaluaciones postintervención fueron realizadas en la semana siguiente de finalizado el periodo de intervención.
Evaluación del desarrollo puberal
El periodo de desarrollo puberal fue determinado en el inicio de la intervención, según el método de autoevaluación a partir de las tablas de Tanner17. Los niños que indicaron de acuerdo con las fotos el periodo 1 fueron considerados prepúberes, lo cual representa la ausencia de la característica sexual secundaria relacionada con el vello pubiano, los que indicaron el periodo 2 y 3 fueron clasificados como púberes, que representa el periodo de desarrollo sexual a partir del aumento de el vello pubiano y los que indicaron los periodos 4 y 5 como adolescentes, que representa el periodo de desarrollo sexual completo.
Evaluación antropométrica
La semana anterior al inicio del PMTO y una semana después de terminado, los niños y adolescentes fueron evaluados en diversos ítems, los cuales incluyeron la medida del peso, altura, índice de masa corporal (IMC), circunferencia de cintura (CCi) y circunferencia de cadera (CCa). El peso fue medido por medio de una balanza de la marca Welmy (Welmy, São Paulo, Brasil) con capacidad para medir hasta 300 kg y precisión de 0,05 kg. La altura fue medida en un estadiómetro acoplado a esta balanza con capacidad de medir hasta 2 metros y precisión de 0,1 cm. El IMC fue calculado a partir de la división del peso por la altura al cuadrado. Las CCi y CCa fueron medidas con la ayuda de una cinta no extensiva de la marca WISO (WISO, Santa Catarina, Brasil) con capacidad para medir hasta 2 metros y precisión de 0,1 cm.
La composición corporal fue analizada mediante Dualenergy x-ray absorptiometry (DEXA) de cuerpo completo (GE Healthcare Lunar enCORE, Denver, EUA). Los sujetos fueron evaluados por la tarde (a partir de las 15 horas), con ropa ligera, descalzos, sin llevar ningún objeto metálico y con un mínimo de dos horas de ayuno, inclusive sin beber agua. En este sentido, fueron computadas las variables: masa grasa relativa y absoluta y masa magra.
Examen de sangre, evaluación de presión arterial y capacidad cardiorrespiratoria
Se determinaron antes y después de un periodo de intervención los parámetros: glucemia, insulinemia, colesterol total y sus fracciones (c-HDL, c-LDL y c-VLDL), triglicéridos, presión arterial sistólica y diastólica y el consumo máximo de oxígeno.
Se tomaron muestras de sangre por especialistas de un laboratorio comercial (Laboclin, Bahía, Brasil) después de 12 horas de ayuno durante el periodo de la mañana.
La medición de la presión arterial se realizó después del periodo de 5 a 10 minutos de reposo, por medio de un esfigmomanómetro automático (Microlife, Argovia, Suiza). La evaluación fue hecha en el brazo derecho, con el tamaño de manguito adecuado para la población, siendo la medida hecha en sedestación.
El consumo máximo de oxígeno (VO2max) fue determinado indirectamente con el uso del test de Léger de 20 metros. Éste es un test máximo iniciado a 8,5 Km/h con incrementos progresivos de 0,5 Km/h cada minuto, hasta que el sujeto llegue al cansancio. Los participantes fueron orientados durante las carreras de 20 metros por una señal sonora y por uno de los miembros del equipo de educación física, que corrió junto a ellos para motivarlos y auxiliarlos en el ritmo de carrera y, consecuentemente, facilitar la familiarización con el test. Fueron analizadas las medidas estimadas del VO2max relativo18,19.
Diagnóstico del síndrome metabólico, dislipidemias y resistencia y sensibilidad a la insulina
Para el diagnóstico del síndrome metabólico se utilizaron los criterios propuestos por el International Diabetes Federation (IDF)7. Así, los factores considerados de riesgo para la caracterización de SM son: triglicéridos ≥ 150 mg/dl; glucemia ≥ 100 mg/dl o diagnóstico previo de diabetes tipo 2; presión arterial sistólica ≥ 130 mmHg y/o presión arterial diastólica ≥ 85 mm Hg; colesterol HDL < 40 mg/dl para aquellos con edad de 10 a 16 años y < 40 mg/dl para aquellos con más de 16 años y < 50 mg/dl para género femenino con más de 16 años; CCi mayor del percentil 90 de acuerdo con el género y la edad. En este sentido, si tres o más de los cinco factores citados estuvieron alterados, incluyendo obligatoriamente la CCi aumentada, se consideró como presencia del síndrome metabólico20.
Respecto al diagnóstico de dislipidemias, se realizó considerando la alteración de por lo menos 1 de 4 variables analizadas: colesterol total ≥ 170 mg/dl, c-HDL < 45 mg/dl, c-LDL ≥ 130 mg/dl y triglicéridos ≥ 130 mg/ dl. Los puntos de corte utilizados fueron los recomendados por I Diretriz brasileira para a prevenção da aterosclerose na infância e na adolescência16.
La resistencia y la sensibilidad a la insulina fueron evaluados por el homeostasis model assessment insulin-resistance index (HOMA-IR) y por el quantitative insulin sensibility check index (QUICKI), respectivamente. El HOMA-IR fue calculado por la glucemia de ayuno junto con la insulinemia, utilizándose la fórmula: [glucemia (en mg/dl) x insulinemia (en miliunidades/l)]/40521. Por su parte, el QUICKI fue calculado por la fórmula: 1/(log insulinemia + log glucemia) 22. En este sentido, los valores recomendados del HOMA-IR son aquellos por debajo de 2,0 mientras que para QUICKI son aquellos mayores que 0,33922.
Análisis estadístico
Se analizó la normalidad de los datos a partir del test de Shapiro-Wilk. Se realizó un estudio estadístico descriptivo (medidas de tendencia central y dispersión) e inferencial (comparación entre momentos, grupos experimentales y géneros). Para el tratamiento de los datos, se empleó el test "t de Student" para datos pareados. El nivel de significancia fue preestablecido en 5 %. Fueron calculados los tamaños de efecto (TE) ([media del postest - media del pretest]/desvió padrón del pretest) para determinar la magnitud de los efectos de la intervención. La magnitud del efecto (TE) fue clasificada, de acuerdo con Cohen23, como: ≤ 0,20 (trivial), entre 0,21 y 0,50 (pequeño), entre 0,51 y 0,80 (moderado) y > 0,80 (grande).
RESULTADOS
En el GI, el 7,1 % (1 niño) del género masculino fue clasificado como prepúber, 64,3 % (9 niños) como púberes y 28,6 % (4 niños) como adolescentes. En el género femenino del mismo grupo, 34,8 % (8 niñas) fueron clasificadas como púberes y 65,2 % (15 niñas) como adolescentes. En el GC, 50 % (9 niños) del género masculino fueron clasificados como púberes y los otros 50 % (9 niños) como adolescentes. Para el género femenino los valores fueron 28,6 % (4 niñas) clasificadas como púberes y 71,4 % (10 niñas) como adolescentes.
Según las figuras 1 y 2, en el inicio de la intervención, la prevalencia de SM fue de 42,9 % en los niños y adolescentes del género masculino del GI y 17,4 % en el género femenino del mismo grupo. En el GC, la prevalencia de SM entre géneros masculino y femenino fue de 33,3 % y 21,4 % respectivamente. Después de 16 semanas de intervención, se observó la reducción de esos valores en el GI (7,1 % para género masculino y 8,7 % para el femenino), se mantuvo el valor en el femenino del GC y aumentó en el masculino del GC (44,4 %). En relación a las dislipidemias, hubo una reducción en el GI para ambos géneros (masculino de 78,6 % para 71,4 %; femenino de 82,6 % para 65,2 %). Para el GC se observó un aumento para ambos géneros (género masculino de 72,2 % para 94,4 % y femenino de 71,4 % para 85,7 %). En cuanto a resistencia a la insulina, el análisis del HOMA-IR reveló que, en el inicio de la intervención, 78,6 % del género masculino y 95,7 % del género femenino del GI presentaron valores iguales o mayores que 2,0. Después de 16 semanas de intervención, no hubo ningún cambio en la prevalencia de la alteración en el género masculino. Entre tanto, se verificó una reducción de 82,6 % en el género femenino. En el GC, los valores del masculino y femenino en el baseline fueron de 88,9 % y 92,9 %, respectivamente. Valores que aumentaron después de las 16 semanas para 94,4 % en masculino y 100 % en femenino.
Fig. 1. La prevalencia de síndrome metabólico y la dislipemia en los niños (n = 14) y niñas (n = 23) del grupo de intervención antes y después de 16 semanas de intervención.
Fig. 2. La prevalencia de síndrome metabólico y la dislipemia en los niños (n = 18) y niñas (n = 14) del grupo control antes y después de 16 semanas de acompañamiento.
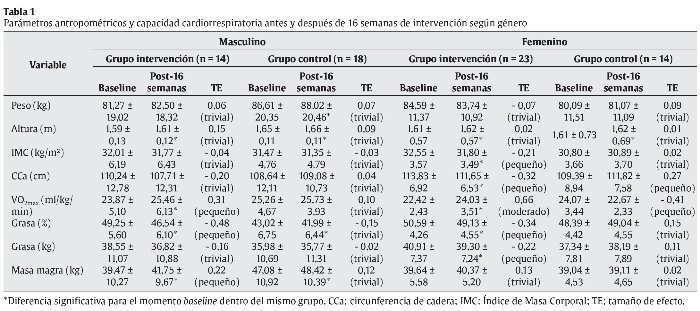
En la tabla 1 se encuentran los datos referentes a los parámetros antropométricos y capacidad cardiorrespiratoria. En la tabla 2 se presentan los datos referentes a los parámetros sanguíneos, presión arterial y CCi. Durante el momento preintervención (baseline) hubo diferencias entre el género masculino y femenino para la masa grasa relativa y masa magra en el GC. Ninguna diferencia fue observada entre géneros en el GI.
DISCUSIÓN
El principal resultado encontrado en el estudio fue que 16 semanas de intervención multidisciplinar basada en una terapia cognitivo-conductual son suficientes para promover una reducción de la prevalencia de SM y dislipidemias en niños y adolescentes obesos de ambos géneros. Adicionalmente se observó que el género femenino del GI tuvo mejoras significativas en las variables, IMC, CC, IC-C, y QUICKI que no fueron observadas en el género masculino del mismo grupo, por otra parte se observó el aumento de la masa magra en el género masculino del GI, resultado que no fue verificado para el género femenino.
Son pocos los estudios que evalúan los efectos sobre el síndrome metabólico a través de un tratamiento de intervención multidisciplinar para obesidad en niños y adolescentes diferenciando el género13,14. El estudio de Coppen et al.14 fue conducido a partir de una intervención dietética, basada en un bajo consumo de grasa y carbohidratos y un consumo moderado de proteínas. En relación a la actividad física, los sujetos fueron animados a dar 10.000 pasos por día. El programa de intervención tuvo una duración de 10 semanas. En el estudio de Caranti et al.13, se evaluaron los efectos de intervención multidisciplinar en corto (seis meses) y largo plazo (un año), contando con profesionales de las áreas de medicina, educación física, nutrición y psicología, de manera semejante a nuestro programa; sin seguir el modelo de terapia cognitivo-conductual y sin presentar un GC, hecho considerado, según los propios autores, un punto débil del estudio. A partir de esto, ellos recomiendan estudios que hagan este tipo de análisis en la presencia de un GC.
Coppen et al.14 observaron una reducción de la prevalencia de SM tanto en el género masculino como en el género femenino después del periodo de intervención. Caranti et al.13 constataron, para la misma variable, una reducción de los valores en el género masculino de 35,1 % para 20,0 % en el periodo de seis meses, resultando que ese valor se redujo todavía más después de un año de intervención (13,3 %). En el género femenino la reducción observada fue de 19,5 % para un 10,8 % en el periodo de seis meses, llegando a 4,5 % después de un año. La mayor prevalencia de SM en el género masculino fue observada en el presente estudio, corroborando los resultados de estudios epidemiológicos que determinaran la prevalencia de SM de acuerdo con el género, independiente del estado nutricional (peso normal, sobrepeso, obeso)24-26.
Los niños y adolescentes del presente estudio pasan por un periodo de transición que comienza con la pubertad y provoca una serie de cambios antropométricos y metabólicos. Dichos cambios son medidos por parámetros hormonales que influencian, por ejemplo, la distribución de la grasa en niños y niñas. Las niñas tienden a presentar mayor depósito de grasa en regiones periféricas, como los senos, cadera y glúteos. Los niños, por otro lado, presentan, a partir de ese periodo, mayor concentración de grasa corporal y aumento de los valores de grasa subcutánea y visceral en la región abdominal13,27. Esa característica de los niños puede ser el principal motivo para la mayor presencia de SM en ese género. Se sabe que la adolescencia es un periodo crítico para el desarrollo de SM28. Además de eso, la obesidad central, caracterizada por una mayor acumulación de grasa en la región abdominal, parece ser el principal factor de riesgo de SM29. El tejido adiposo visceral se caracteriza por ser más lipolítico, lo que produce una mayor cantidad de ácidos grasos libres (AGL) en la circulación. Ese puede ser un factor de riesgo para la salud, teniendo en cuenta que esa gran cantidad de AGL en la circulación puede perjudicar el funcionamiento del sistema hepático, vascular, muscular, además de comprometer el funcionamiento de las células β, pudiendo ser un factor determinante en el desarrollo de diabetes tipo 224.
Las reducciones observadas en el IMC, CC, IC-C, masa grasa relativa y absoluta en las niñas del GI y que no fueron observadas en el género masculino dentro del mismo grupo son contrarias a lo verificado por Caranti et al.13, donde los niños presentaron cambios para la mayoría de esos parámetros que no fueron notados en el género femenino. En el estudio de Coppen et al.14, la variación absoluta del IMC y CC fue semejante para los dos géneros. Estos cambios antropométricos en el género femenino pueden haber influenciado en el aumento de la sensibilidad a la insulina representada por el QUICKI y la reducción de la prevalencia de valores iguales o superiores a 2,0 para HOMA-IR, indicativo de resistencia a la insulina. Murphy et al.30 demostraron que las niñas son más resistentes a la acción de la insulina desde la infancia (cinco años de edad). Esto refuerza la importancia de los resultados observados para el HOMA-IR y QUICKI en las niñas del GI.
Otro factor de riesgo para el SM que presentó reducción significativa para ambos géneros es la presión arterial, específicamente la PAD. A pesar de que los mecanismos que inducen a la reducción de la presión arterial en sujetos que redujeron la grasa corporal permanecieran desconocidos, según Mertes y Van Gaal31, esos resultados pueden estar ligados a la reducción del volumen de fluido extracelular, reducción del débito cardiaco, reducción de la actividad del sistema nervioso simpático, aumento a la sensibilidad de la insulina y normalización del sistema renina-angiotensina-aldosterona.
En relación al perfil lipídico, no fue observada ninguna diferencia en el GI, tanto en niños como en niñas. Caranti et al.13 verificaron apenas reducción en los valores de TG para los niños después de seis meses de intervención, sin presentar ninguna diferencia en esos parámetros del género femenino. Parente et al.32 tampoco verificaron una reducción de parámetros del perfil lipídico en niños obesos después de cinco meses de intervención. Cabe destacar que la media de variables del perfil lipídico en el inicio de la intervención se encontraba dentro de la normalidad16. Otro factor que puede estar vinculado a dichos resultados es la dieta de los niños y adolescentes que puede haber permanecido con altas tasas de grasa32. A pesar de no haber presentado reducción estadísticamente significativa, el PMTO fue capaz de controlar la presencia de dislipidemias tanto en niños como en niñas.
El aumento del VO2max, parámetro que refleja la capacidad cardiorrespiratoria de los niños y adolescentes del GI en ambos géneros, refuerza la importancia del ejercicio físico en el proceso de tratamiento de la obesidad. El PMTO combina ejercicios localizados y aeróbicos que parecen tener un impacto todavía más positivo sobre el control de SM en niños y adolescentes obesos que aisladamente el ejercicio aerobio33. Esa combinación parece ayudar en el aumento de la tasa metabólica basal y reducción de la grasa corporal a largo plazo34,35.
En resumen, un PMTO de 16 semanas de duración fue capaz de contribuir al control de SM y dislipidemias en niños y adolescentes. Además de eso, los resultados parecen ser más llamativos en las niñas, teniendo impacto en el aumento de sensibilidad a insulina. Se sugiere la realización de estudios que puedan evaluar periodos mayores de intervención y que puedan acompañar a dichos niños y adolescentes hasta la etapa adulta.
Agradecimientos
Gracias a la Fundación Araucaria, que ayuda al desarrollo científico y tecnológico en el estado de Paraná, por apoyar financieramente esta investigación.
Conflicto de intereses
Los autores declaran que no tienen ningún conflicto de intereses.
Recibido el 23 de julio de 2012
Aceptado el 9 de agosto de 2013
Correspondencia:
J. A. A. Bianchini.
Av. Colombo 5790.
Jd. Universitário, Maringá.
PR, 87020-900.
Maringá, Paraná-Brasil.
Correo electrónico: josi_edf@hotmail.com