Introducción
El Complejo Hospitalario Universitario de Albacete (CHUA), integrado dentro del Servicio de Salud de Castilla La Mancha (SESCAM), tiene como visión garantizar y desarrollar todos los programas de atención sanitaria necesarios para mejorar progresivamente la atención prestada, con el objeto de garantizar como mínimo los mismos niveles de calidad y capacidad que la recibida en cualquier otro punto del país. Su misión es conseguir una organización de servicios sanitarios públicos moderna y de vanguardia, que se caracterice por la innovación y la calidad del servicio global (medicina, enfermería, servicios auxiliares, hostelería), por la precisión en el diagnóstico y tratamiento, por la seguridad, cercanía y agilidad, por confort, por atención personalizada y confidencialidad, por participación de los profesionales y participación social, por el trato y la atención a los proveedores y por la eficiencia en el uso de los recursos públicos. Los valores están basados en el compromiso con: los pacientes y usuarios, ofrecer una atención sanitaria de calidad, segura, eficaz, ágil y confortable, poniendo en el centro de todas las decisiones al paciente; y con los trabajadores del CHUA, sus condiciones de trabajo, sus expectativas profesionales, su motivación con la tarea, que son fundamentales para el buen funcionamiento de la organización.
La calidad es uno de los elementos estratégicos en que se fundamenta la transformación y mejora de los sistemas sanitarios modernos. El estudio de la calidad en la asistencia sanitaria supone en la línea de nuestra argumentación abordajes diversos dado que entraña, tradicionalmente, significados distintos para los pacientes, profesionales y gestores. La calidad de los servicios sanitarios será el resultado de las políticas sanitarias, de hacer bien lo correcto, de la imagen de la organización que perciben los prestadores y receptores de los cuidados, de la definición del servicio atendiendo al cliente interno y externo y de la adecuada interacción entre ambos.
Los profesionales aportan habitualmente una perspectiva individual de la calidad a su práctica clínica, su pretensión legítima no es otra que hacer lo correcto de manera correcta. También los pacientes aportan una perspectiva individual, al plantear como atributos de la asistencia de calidad la adecuada comunicación interpersonal con los profesionales, a los que exigen competencia técnica, a la vez que desean una accesibilidad conveniente a los servicios. Mientras tanto, la administración como las organizaciones sanitarias son más proclives a la perspectiva comunitaria, exigiendo en la prestación de los cuidados un adecuado rendimiento técnico, que sean satisfactorios para los pacientes y que su consecuencia sea la mejora del nivel de salud de la comunidad.
El Equipo Directivo del CHUA y el SESCAM han planteado la necesidad de establecer estrategias de mejora de la calidad de la atención que presta a los pacientes. Los motivos que pueden impulsar esta medida pueden ser varios: motivos éticos, legales y de demanda de los ciudadanos que justifican plenamente su decisión. Independientemente del motivo o la vía por la que se crea la inquietud de la calidad, todos se han visto enfrentados al mismo problema y a las mismas preguntas: por dónde empezar, qué hacer y cómo lograr una implicación progresiva de los profesionales del centro.
El CHUA ha elegido un proceso de mejora continua basado en la combinación de la acreditación, a través de la Joint Commission, y el modelo EFQM que provee los siguientes beneficios:
1. Desarrolla un enfoque asistencial que tiene al paciente como eje central y por tanto requiere una atención interdisciplinar basándose en sus necesidades y expectativas.
2. Introduce un modelo de gestión dinámico y participativo basado en las mejores prácticas de los centros sanitarios y de las mejores empresas del sector de servicios.
3. Establece los principales procesos clínicos, organizativos y de gestión del centro, la forma de evaluarlos y de objetivar su mejora.
4. Logra una amplia identificación y participación de los profesionales sanitarios porque se les habla de su trabajo y en su propio lenguaje.
5. Logra la integración de los profesionales de las áreas no sanitarias y su participación en un proyecto común.
6. Ofrece un diagnóstico global que permite desarrollar un plan de calidad total que coordina todas las actividades realizadas hasta el momento y en todos los niveles de la organización.
7. Conduce al planteamiento de un objetivo general de mejora compartido por directivos y profesionales, y por tanto favorece su mutua comprensión y es catalizador de cambios internos.
8. Permite la valoración de su evolución en el tiempo y de su camino hacia la excelencia.
9. Facilita la comparación y el benchmarking entre centros al establecer explícitamente los procesos clave a mejorar.
El objetivo general ha sido establecer un análisis de la situación inicial y de partida del proceso de mejora continua realizado en el CHUA utilizando como herramientas de calidad el proceso de acreditación según los estándares de la Joint Commission Internacional para hospitales y con el modelo de autoevaluación del EFQM (modelo europeo de calidad).
Los objetivos específicos:
Generalizar el concepto de mejora continua de la calidad como uno de los valores de la cultura del CHUA.
Integrar a los diferentes profesionales de la organización en las actividades de mejora continua.
Conseguir el reconocimiento externo de las mejoras alcanzadas.
Metodología
Material
Se han utilizado para este trabajo tres herramientas:
1. Estándares internacionales de acreditación de hospitales de la Joint Commission Internacional (JCI) Accreditation, Barcelona 2000.
2. Modelo de autoevaluación del EFQM (Evaluation Fundation Quality Management Fundación Europea para la Gestión de la Calidad), Barcelona 2003.
3. Plan de Calidad del SESCAM (Servicio de Salud de Castilla La Mancha), Toledo 2005.
Metodología
El proceso de evaluación inicial se realizó en tres etapas:
1. Agenda de evaluación inicial del proceso de acreditación según estándares JCI durante el 17 al 19 de mayo del 2005, del HGUA, y del 1 y 2 de junio del 2005, del Hospital Universitario Ntra. Sra. del Perpetuo Socorro.
2. Proceso de autoevaluación según el modelo EFQM de todo el CHU de Albacete. Ha tenido 4 fases:
Presentación del modelo: abril de 2005.
Curso de autoevaluación de los grupos de trabajo: 4 y 5 de octubre de 2005.
Reuniones de autoevaluación por criterios: octubre-diciembre de 2005.
Establecimiento de áreas de mejora: enero de 2006.
Resultados
Estándares de acreditación internacional JCI
Puntuación por criterios
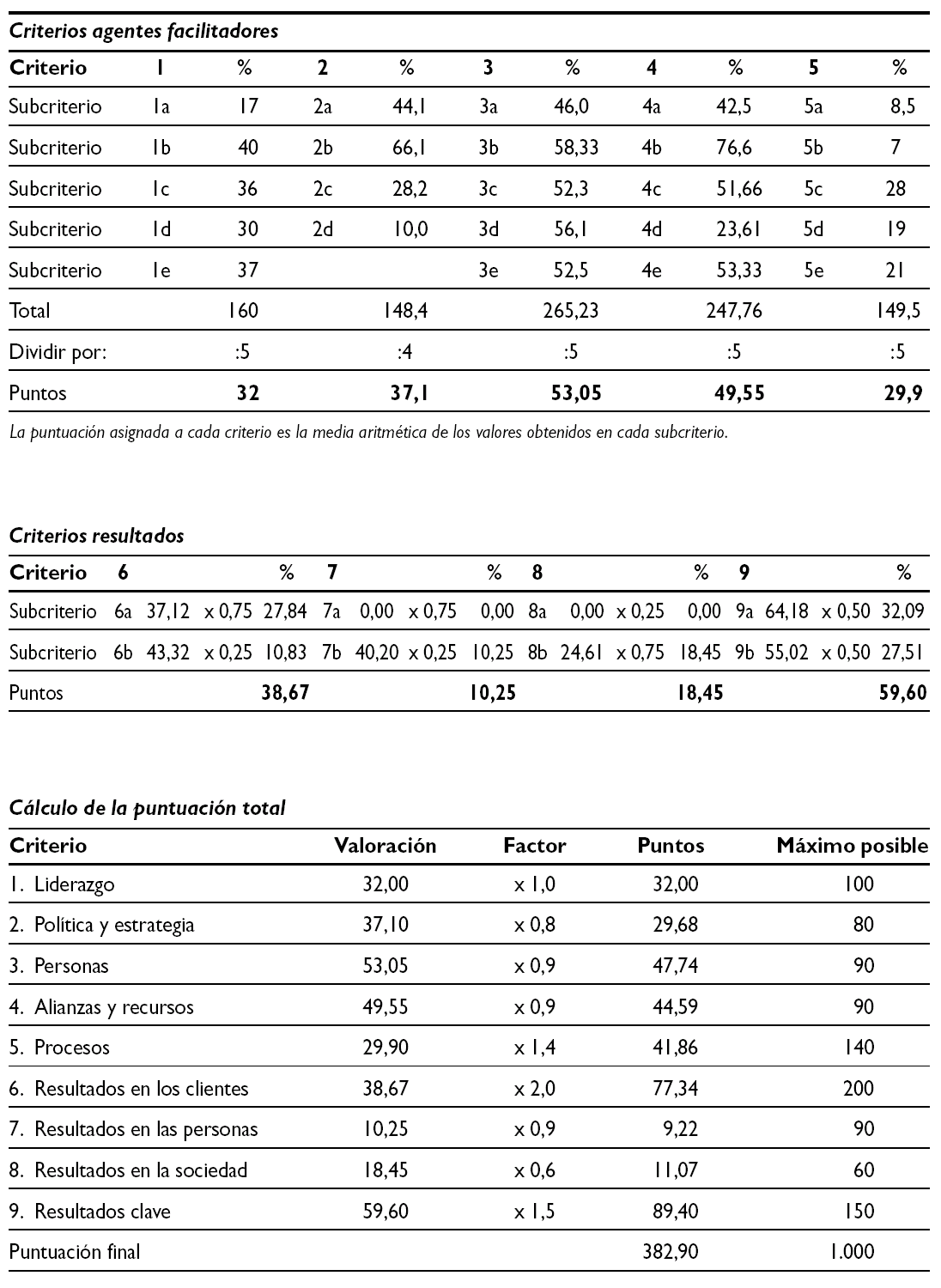
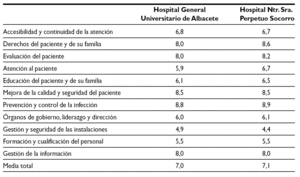
Véase tabla 1.
Identificación de áreas de mejora
Accesibilidad y continuidad de la atención
1.Accesibilidad:
Documentar procedimientos y normas del Departamento de Admisiones.
Criterios para priorización de pacientes que necesitan atención prioritaria.
Concretar la política de información y normas para la información del paciente al ingreso.
Analizar los hechos diferenciales de los nuevos usuarios del hospital.
Concretar criterios para la utilización de unidades especiales.
Documentar los procesos de investigación y formar al personal para ello.
2.Continuidad:
Analizar los déficits de coordinación entre profesionales y establecer procedimientos de coordinación efectiva.
Identificar claramente y en todo momento al profesional responsable de cada paciente.
Analizar y resolver déficits de confidencialidad de la historia clínica.
Alta, derivación y seguimiento.
Establecer un proceso de planificación del alta.
Asegurar la correcta transmisión de información al paciente en el momento del alta.
3.Traslado
Establecer criterios de traslado y protocolos concretos para su realización.
Derechos del paciente y su familia
Asegurar la identificación de creencias y valores de los pacientes, desde el inicio de la asistencia.
Disponer de un proceso efectivo para atender necesidades relacionadas con las creencias de los pacientes.
Analizar los déficits de intimidad de los pacientes y buscar mecanismos de mejora.
Garantizar la protección física de los más vulnerables.
Identificar colectivos vulnerables y establecer mecanismos de protección y formar a los profesionales para ello.
Establecer procedimientos para facilitar la participación del paciente y su familia en el proceso asistencial.
Disponer de un comité de ética y establecer un código ético para la organización.
Establecer la posición del hospital ante la renuncia a los servicios de resucitación.
Elaborar un protocolo de atención a la situación terminal.
Difundir los derechos de los pacientes y asegurar que son recibidos y entendidos.
Garantizar la cumplimentación del consentimiento informado y su registro en la historia clínica, en todos los casos necesarios, así como el consentimiento general en todos los casos.
Los pacientes deben conocer quién es su médico responsable.
El hospital debe atender los valores y creencias de sus pacientes.
Hacer pública la misión del hospital tanto interna como externamente.
Evaluación del paciente
Evaluaciones y reevaluaciones.
Promover la utilización de guías de práctica clínica.
Incorporar la evaluación psicológica en la evaluación al ingreso.
Considerar caducadas las evaluaciones externas más allá de 30 días.
Definir criterios de alcance de la evaluación inicial.
Asegurar la evaluación nutricional de todos los pacientes.
Establecer criterios que requieran nueva evaluación.
Identificar, en la evaluación inicial, los problemas que pueden ser críticos en el momento del alta.
Identificar los pacientes que requieran más de una reevaluación diaria.
Asegurar que la información de las evaluaciones se comparte entre los diferentes profesionales que atienden a los pacientes.
Las necesidades de los pacientes se planifican de forma multidisciplinar a partir de las evaluaciones y con la participación de los pacientes y sus familias.
Atención al paciente
1.Atención a todos los pacientes
Asegurar la homogeneidad de la atención con independencia del servicio que la preste.
Garantizar la correcta cumplimentación en la historia clínica de la planificación de la asistencia de cada paciente.
Implementar la aplicación de las guías de práctica clínica disponibles y promover su disponibilidad.
2.Pacientes de alto riesgo
Establecer un proceso para identificar a los pacientes de alto riesgo, así como una política general para su atención.
Implantar normas generales para aplicar servicios de resucitación y formar al personal para su adecuada aplicación.
Establecer normas y procedimientos de atención a los pacientes sometidos a mantenimiento vital o coma.
Regular normas y procedimientos para la atención de pacientes inmovilizados, así como para la atención de pacientes vulnerables y a los sometidos a sedación, formando al personal para su correcta asistencia.
3.Anestesia
La anestesia planificada para un paciente debe registrarse en la historia clínica.
La planificación de la anestesia tendrá en cuenta las alternativas disponibles y la opinión del paciente y/o su familia.
4.Cirugía
Desarrollar procedimientos que aseguren la participación del paciente y sus familiares en las decisiones quirúrgicas y en el uso de sangre o sus derivados.
5.Uso de la medicación
Desarrollar actuaciones que aseguren el uso homogéneo de la medicación en toda la organización de una forma segura, eficiente y uniforme.
Garantizar la adecuada disponibilidad de la medicación de emergencia.
Establecer normas y procedimientos para la correcta prescripción y administración de medicamentos.
Asegurar el control del uso de medicamentos en el hospital. Impedir la automedicación del paciente y el uso indiscriminado de muestras.
Establecer las normas y procedimientos que aseguren la correcta preparación, almacenaje y distribución de los medicamentos.
Garantizar el estricto control de los medicamentos clasificados de alto riesgo como los estupefacientes.
Disponer los procedimientos necesarios para el control de caducidades y su previa retirada.
Establecer un sistema de registro de efectos adversos atribuibles a los medicamentos, así como asegurar su registro en la historia clínica.
Establecer las normas y procedimientos para identificar los errores de medicación, evitando que sea un sistema punitivo.
6.Alimentación y terapia nutricional
Asegurar la identificación de los riesgos nutricionales de los pacientes.
7.Atención al dolor y al final de la vida
Identificar las necesidades psicosociales y espirituales de los pacientes terminales, así como planificar el descanso del cuidador y el soporte al duelo.
Establecer mecanismos para detectar pacientes con dolor y desarrollar una política de atención al dolor.
Educación del paciente y su familia
Establecer un plan de educación a los pacientes y familiares acorde con sus características y coherente con la misión.
Registrar la educación que el paciente recibe y los resultados de la misma.
Adecuar la educación del paciente en función de los objetivos de salud establecidos.
Poner énfasis en la educación referente al uso de medicamentos, en los aspectos nutricionales y en el manejo de equipos médicos.
Asegurar que la educación se ha realizado en un formato comprensible para el paciente y que ha sido realmente asimilada.
Mejora de la calidad y seguridad
1.Liderazgo de la calidad y seguridad
Desarrollar el Programa de Calidad del Complejo Hospitalario atendiendo los objetivos del SESCAM y de la propia Organización.
El Programa debe ser multidisciplinar y abarcar los diferentes ámbitos de la Organización.
El Programa debe difundirse a toda la Organización.
2.Recogida de datos
Desarrollar procedimientos para la medición periódica de las áreas relevantes para su monitorización.
Se consideraran áreas relevantes asistenciales: evaluación del paciente, control de calidad y seguridad de laboratorios y Rx, actividad quirúrgica, uso de medicamentos, aplicación de anestesia, utilización de historia clínica (HC), control de la infección y la investigación.
Se considerarán áreas relevantes de gestión: el aprovisionamiento de suministros, la satisfacción del paciente y su familia y del personal, la relación diagnósticos y datos demográficos, la gestión financiera, la prevención y el control de incidentes relacionados con la seguridad.
3.Análisis de datos
Los resultados de la monitorización deben ser analizados para orientar y ayudar a la toma de decisiones.
Prevención y control de la infección
1.Enfoque del programa
Asegurar que todos los controles que deben llevarse a cabo tienen un responsable asignado.
Implementar estrategias para reducir el riesgo de infección en todo el Complejo, una vez identificados todos los puntos débiles.
2.Gestión del programa
Asegurar el liderazgo de las actividades de control de la infección en el área de enfermería.
3.Integrar el programa con la gestión de la calidad
Difundir a toda la organización los resultados de la monitorización de la infección nosocomial.
4.Educación del personal
Fomentar la participación de los pacientes y familiares en la formación para el control de la infección.
Desarrollar actividades de formación en control de la infección para todo el personal.
Gobierno, liderazgo y dirección
1.Liderazgo
Planificar contactos con los líderes locales a fin de captar las necesidades sanitarias de la población y coordinar los servicios.
Planificar la respuesta en caso de emergencia externa.
Analizar la correlación entre la patología atendida y las necesidades de la población.
Promover la creación de contratos con los servicios clínicos.
Monitorizar la actuación profesional en el marco del programa de calidad.
Fomentar la coordinación multidisciplinar de los profesionales y los departamentos.
Estructurar el abordaje multidisciplinar de los temas relacionados con la ética profesional.
2.Dirección de Departamentos y Servicios
Establecer la Cartera de Servicios para cada uno de los Departamentos o Servicios.
Fomentar el abordaje transversal de procesos fomentando la coordinación entre profesionales y Servicios.
Analizar las cargas de trabajo en toda la organización.
Avanzar en la definición de perfiles para la provisión de plazas.
Identificar las actividades de formación de los Servicios para integrarlas en el plan de formación del hospital.
Concretar los aspectos a monitorizar en los servicios y los profesionales en el marco del programa de calidad.
Facilitar la información necesaria para mejorar la gestión interna de los servicios.
Gestión y seguridad de instalaciones
Elaborar el programa de gestión de las instalaciones físicas.
Plan de seguridad contra incendios.
Adecuar las instalaciones en lo necesario para evitar la propagación del fuego.
Asegurar el correcto funcionamiento de los dispositivos de detección del fuego y de prevención de su difusión.
Actuar para asegurar el cumplimiento de la prohibición de fumar.
Disponer de un plan de catástrofe externa.
Disponer de un plan de gestión de materiales peligrosos.
Elaborar un programa de seguridad de las instalaciones.
Recoger los datos relativos a accidentes e incidentes.
Establecer el mantenimiento preventivo de todos los equipos médicos.
Asegurar la correcta realización del control de calidad del agua.
Recopilar la información relativa al mantenimiento de suministros generales.
Planificar la formación para unas instalaciones más seguras y eficaces.
Formar en la prevención y actuación en caso de incendio a todo el personal.
Asegurar el conocimiento del manejo de los equipos.
Formación y cualificación del personal
Profundizar en la descripción de los puestos de trabajo.
Avanzar en la adecuación de los profesionales designados para ocupar los puestos de trabajo.
Establecer evaluaciones periódicas del personal.
Asegurar la disponibilidad de un expediente completo y actualizado para cada miembro del personal.
Avanzar en la elaboración de un Plan de Recursos Humanos.
Generalizar las acciones de acogida del nuevo personal.
Establecer las necesidades de formación en resucitación.
Profundizar en la obtención de información para la planificación.
Instaurar mecanismos de evaluación del personal.
Gestión de la información
Identificar las necesidades de información de los profesionales.
Planificar la gestión de la información para facilitar a cada profesional la información necesaria.
Elaborar el plan de gestión de la información.
Asegurar la confidencialidad de la información.
Identificar el autor y la hora de registro de las anotaciones en las historias clínicas.
Establecer las abreviaturas admitidas.
Asegurar que se registra en las historias clínicas toda la información requerida.
Garantizar que los informes de alta contienen los datos necesarios.
Autoevaluación Modelo EFQM. Áreas de mejora por criterios
EFQM-resumen de la puntuación
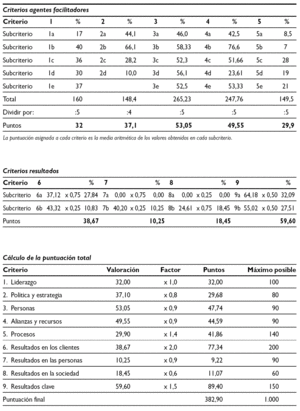
Véase tabla 2.
Áreas de mejora por criterios de EFQM
Criterio liderazgo
Establecimiento de un plan estratégico actual y acorde con la organización donde se defina la misión, la visión y los valores de la misma.
Realizar un proceso de divulgación adecuado del plan estratégico actualizado.
Establecimiento del Código ético de la organización.
Implementar los principios de mejora en la misión de la organización.
Mejorar la posibilidad de participación a agentes facilitadores.
Plan de calidad propio del Hospital.
Formar al personal en calidad.
Consideración de las expectativas del personal.
Consideración de las expectativas de los representantes de la sociedad.
Comunicación con el personal de la organización.
Coordinación con la Universidad.
Establecer un sistema de evaluación del plan de comunicación de la organización.
Los cambios de la organización no se difunden a las personas de la organización y otros grupos de interés de forma sistemática.
Comunicaciones del programa de mejora de calidad a todos los grupos de interés: clientes, sociedad, etc.
Las limitaciones del proceso de contratación de personal.
Evaluación de la efectividad del liderazgo.
Evaluación del rendimiento del personal.
Participación del personal en el proceso de mejora continua.
La captación de la información del mercado y los competidores.
Planes de emergencia para catástrofes internas y externas.
Criterio política y estrategia
Política y planificación de la organización de acuerdo a un Plan estratégico actualizado.
Plan de información de mercados y seguimiento de mercado (captación sistemática).
Análisis sistemáticos de los riesgos y de las fortalezas de la organización.
Realizar un plan sistemático de registro y análisis de la información sobre las expectativas y necesidades de los grupos de interés (actuales y futuros) para revisar y modificar la política y estrategia.
Explotación de los datos asistenciales y económicos para la planificación y seguimiento de la política y la estrategia.
Establecimiento de comparaciones con otras organizaciones (benchmarking) regionales y nacionales, incluso internacionales.
Elaborar mapa de procesos identificando los factores críticos para el éxito de sus procesos.
Adecuar y actualizar los sistemas de información a las necesidades de la organización adaptándolos a los modelos de evaluación de calidad.
Desarrollar e implantar normas y procedimientos que aseguren un suministro preciso y controlado de medicamentos. Mejora de la política y estrategia acorde con su visión, visión de futuro y sus valores.
Desarrollar e implantar normas y procedimientos que aseguren un suministro preciso y controlado de medicamentos: control de estupefacientes; caducidad de medicamentos; control de muestras; stocks de medicación en plantas; control de efectos adversos.
Criterio personas
Definición de funciones y los requisitos y competencias de cada puesto de trabajo.
Realizar un procedimiento escrito para planificar las necesidades puntuales de recursos humanos.
Conocer las expectativas y satisfacción del personal.
Plan de acogida de los trabajadores. Establecer información sobre la organización y las responsabilidades al ingreso en la misma.
Encuestas clima laboral. Evaluar las expectativas individuales de los profesionales.
Instaurar sistemas de contratación de los recursos humanos en función de la evaluación de las competencias.
Evaluar el rendimiento periódico de las personas.
Establecer un registro eficaz de credenciales del personal.
Evaluación regular del cumplimiento de objetivos del servicio e individuales.
Desarrollar la coordinación entre Servicios / Unidades.
Apoyo a la investigación clínica y experimental por parte de la organización.
Establecer una gestión por procesos: elaborar un mapa de procesos.
Formación en pautas metodológicas de grupos de trabajo.
Reconocimiento de las aportaciones de los equipos, grupos de trabajo y comisiones.
Evaluar la efectividad de los sistemas de comunicación: plan de comunicación interna.
Establecimiento de un procedimiento homogéneo para revisar y evaluar los objetivos individuales y de Departamento o Servicio.
Sistema de reconocimiento profesional por la organización ligado al desempeño.
Implantación de los planes de seguridad y riesgo de los trabajadores.
Criterio alianzas y recursos
Potenciar las alianzas buscando un valor añadido para la organización.
Mejora de las alianzas con Atención Primaria.
Mejorar las alianzas con instituciones docentes.
Evaluación de la efectividad de las alianzas en relación con los clientes externos.
Comparar nuestras alianzas y nuestras relaciones con los proveedores con otros para aprender de ellos (benchmarking).
Información sistemática a todos los miembros de la organización.
Planificar y documentar eficazmente el mantenimiento de equipos e instalaciones.
Plan sistemático de monitorización de impacto en el medio ambiente.
Evaluación de un plan de catástrofes sistemático y efectivo, incluido a todo el personal.
Realización de simulacros/demostraciones para garantizar la seguridad.
Política de reciclajes de residuos: reducción de la cantidad de los residuos generados.
Plan de inversiones ajustado a lo establecido por el SESCAM.
Adecuación del plan de compras con la legislación vigente (Ley de contratos de las Administraciones públicas).
Control de entradas y salidas de materiales en los almacenes de planta.
Procedimientos escritos para garantizar el uso adecuado de las tecnologías.
Sistema de evaluación de nuevas tecnologías y, entre otros aspectos, su impacto en el medio ambiente.
Sistema de detección de las necesidades de información.
Normativa de la utilización adecuada de la historia clínica y cumplimentación de los documentos que la integran.
Mejora del sistema de información clínica del paciente asegurando la máxima confidencialidad e integridad de los datos.
Ampliar y mejorar la oferta de formación continuada para mejorar los conocimientos, habilidades y destrezas a fin de asegurar el mejor nivel científico-técnico de los profesionales.
Favorecer la publicación (científica) de manuscritos originales y la obtención y protección de patentes.
Criterio procesos
Identificación y desarrollo de los procesos fundamentales: diseño de un plan estratégico.
Análisis sistemático de los procesos.
Sistema de gestión de procesos. Diseño de un mapa de procesos y procesos de formación para adaptarse a los nuevos.
Definir la estrategia para identificar oportunidades de mejora.
Diseñar un plan de comunicación a los profesionales de los cambios introducidos.
Actualización y adaptación de la cartera de servicios y nuevas prestaciones según las tendencias sociales y epidemiológicas de la sociedad.
Plan de incorporación de nuevas tecnologías.
Salvar barreras físicas, idiomáticas, sociales y culturales en la asistencia a los pacientes.
Elaborar un procedimiento para identificar las creencias y los valores de los pacientes desde la evaluación, en el ingreso.
Sistemática de información a los clientes externos e internos (a través de la página web, etc.).
Evaluación de las medidas adoptadas como consecuencia de las quejas y reclamaciones de los pacientes (trazabilidad de las quejas).
Plan sistemático de quejas y reclamaciones de los profesionales.
Evaluación de las expectativas de los profesionales.
Documentar (servicio de admisión) todos sus procedimientos, normas e instrucciones para garantizar la correcta transmisión y seguimiento de las mismas a lo largo del tiempo.
Protocolo de seguimiento del paciente al alta en colaboración con Atención Primaria.
Procesos sistemáticos de información y educación para la salud de los pacientes y familiares.
Resultados en los clientes
Percepción sistemática de la satisfacción de la actividad de las ONG y asociaciones de pacientes con la Organización.
Percepción de la satisfacción de los usuarios en consultas externas.
Satisfacción de la atención prestada en el Servicio de Urgencias.
Respuesta del CHUA a las reclamaciones de los pacientes.
Posibilidades de cambio de médico.
Tiempos de espera de los pacientes en el Servicio de Urgencias.
Refrecuentación (reingresos en menos de 72 horas) en Urgencias.
Anulación de consultas externas, por motivo de la organización.
Tasa de fallo en consultas externas.
Reprogramación de consultas externas por causa de la organización.
Estructura para el control de la infección (nosocomial, herida quirúrgica, pacientes sondados).
Registro de la infección en áreas de críticos.
Historia clínica: informes de alta, consentimientos informados.
Plan de acogida a los pacientes.
Plan de información a pacientes y familiares.
Registro de nuevas prestaciones.
Registro de demandas e indemnizaciones de los pacientes.
Resultados en las personas
Percepción del clima laboral, expectativas y sugerencias de los profesionales de la organización.
Detección sistemática de los riesgos laborales de la actividad generada por el CHUA.
Cumplimiento y seguimiento del contrato de gestión.
Sistemas de registro para la evaluación de la calidad de la actividad docente e investigadora del CHUA.
Actividad investigadora de la organización: proyectos de investigación, publicaciones nacionales e internacionales.
Medida de la efectividad de las comisiones clínicas.
Actividades formativas para los MIR.
Estancias formativas en centros nacionales e internacionales.
Valoración de la satisfacción de las actividades formativas.
Reconocimiento a los trabajadores por la organización.
Personal contratado interino (temporalidad de la contratación) y comisiones de servicios.
Sistemática de reconocimientos de salud a los profesionales.
Plan de infraestructura de comunicación de los profesionales de la organización, a través de nuevas tecnologías: intranet-internet.
Resultados en la sociedad
Registro sistemático de la actividad de las ONG y asociaciones de pacientes y usuarios del CHUA.
Reconocimiento de los profesionales que trabajan en las ONG y asociaciones de pacientes.
Evaluación de las repercusiones de las quejas y reclamaciones de los usuarios.
Repercusión de la actividad del hospital en los proveedores del entorno local y regional.
Tiempos de pago a proveedores.
Externalización de los servicios.
Comunicación de la actividad científica y profesional, a través de publicaciones nacionales e internacionales.
Producción y promoción de la actividad científica: congresos, jornadas, etc.
Impulsora de actividad investigadora: aumentar personal de investigación.
Sistema de evaluación de la repercusión de la actividad del hospital en la sociedad: medios de comunicación locales, regionales y nacionales.
Sistematizar la colaboración de la organización con los organismos públicos y privados en materia de docencia e investigación.
Registro sistemático de la cartera de servicios y prestaciones.
Política de sustitución de actividades contaminantes de menor consumo.
Participación y patrocinador de actividades deportivas y de ocio para los profesionales y la sociedad.
Resultados clave
Plan de inversiones de la organización ajustado por el SESCAM.
Ajuste presupuestario-control de gasto.
Coste de las Urgencias no ingresadas.
Tasa de necropsias.
Desarrollo e implantación de vías clínicas.
Desarrollo e implantación de procedimientos en enfermería.
Externalización de los servicios.
Gastos de farmacia y material sanitario.
Tasa de anulación de consultas externas.
Proceso de cirugía ambulatoria: ingresos procedentes de CMA; informes clínicos.
Coste y desarrollo de nuevos proyectos.
Análisis de las complicaciones en procedimientos quirúrgicos.
Registro de nuevas actividades en la cartera de servicios y nuevas prestaciones.
Evaluación de los rendimientos de locales de consultas externas.
Evaluación de la tasa de utilización de los equipos diagnósticos y terapéuticos.
Estructura para el control de la infección (nosocomial, herida quirúrgica y pacientes sondados).
Registro sistemático de la infección en áreas de críticos.
Registro resumido (Informe de alta) de la actividad asistencial durante el ingreso, sobre todo el aspecto administrativo.
Desarrollo de la autonomía del paciente: consentimiento informado.
Utilización de la documentación de archivos con fines docentes e investigadores.
Impacto de las publicaciones médicas.
Gestión del almacén.
Discusión
El planteamiento dentro del Equipo Directivo del CHUA de la mejora continua de calidad constituye un reto importante para la transformación de la Organización en un modelo a seguir dentro del Servicio de Salud de Castilla La Mancha (SESCAM).
Este proceso de mejora parte de un proceso de evaluación inicial realizado con dos herramientas de calidad (estándares de la Joint Commission International [JCI] y autoevaluación del modelo EFQM). Los resultados obtenidos nos permiten tener una visión global de la situación de partida en donde lo más importante ha sido la identificación de multitud de áreas de mejora.
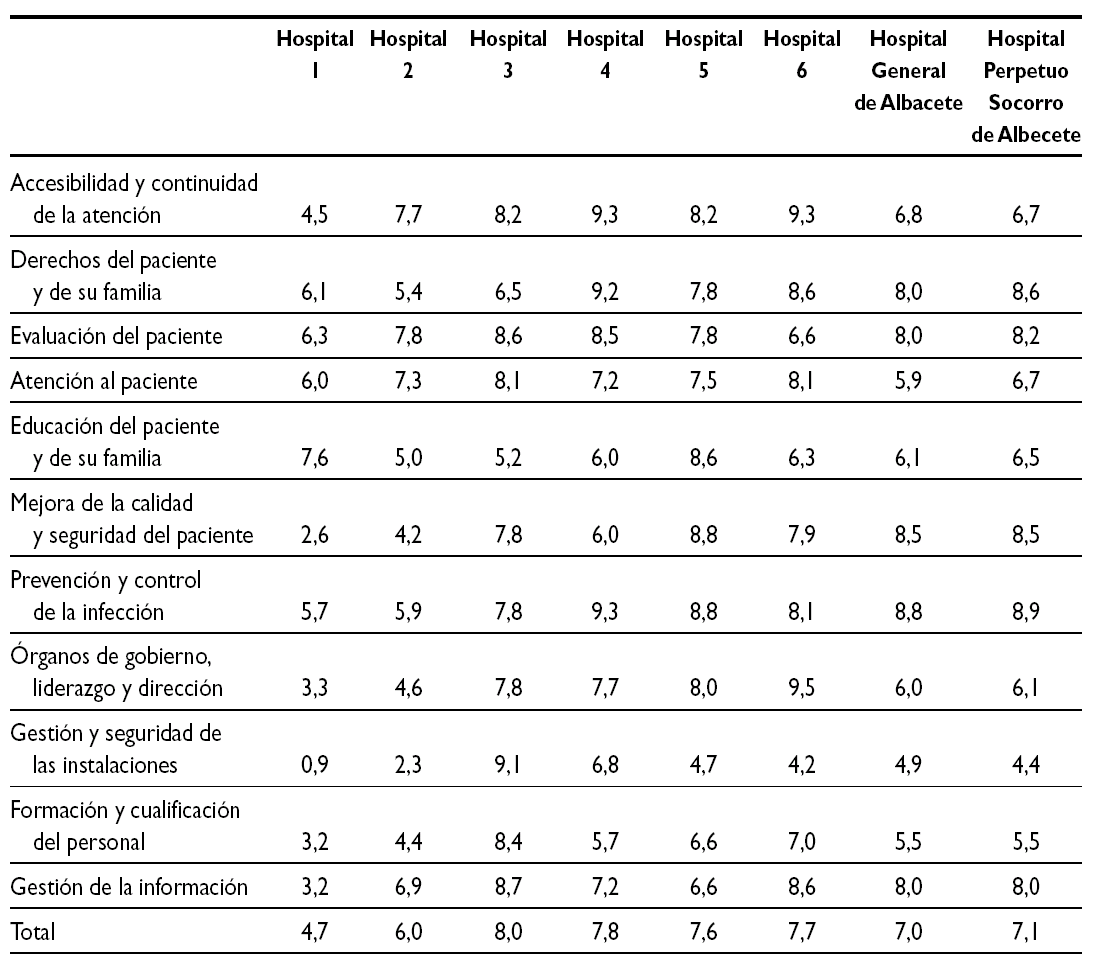
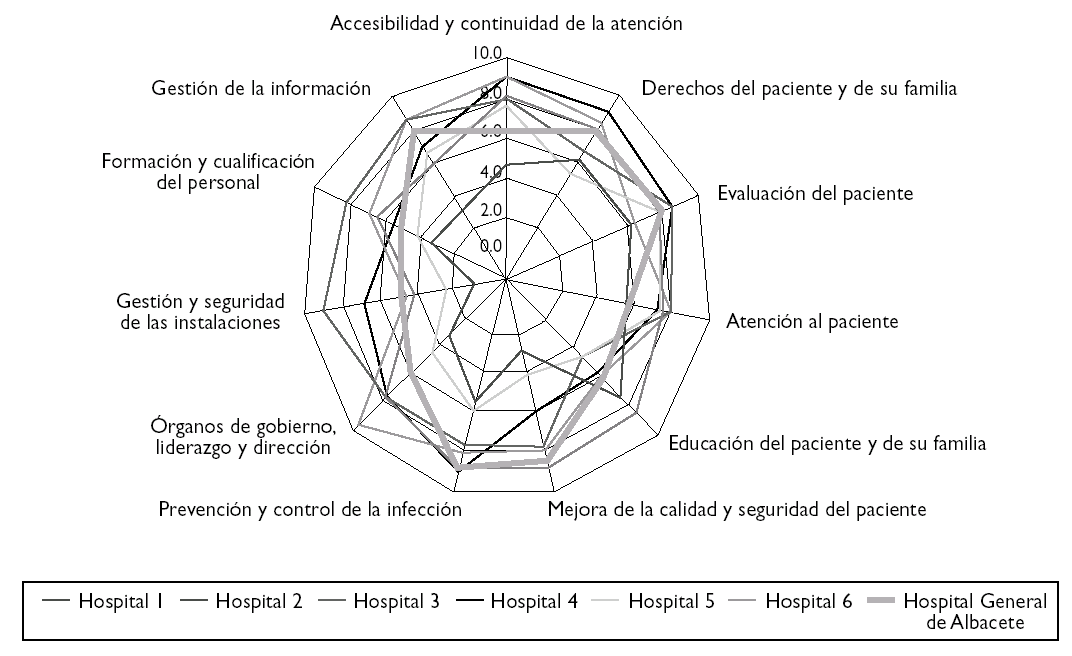
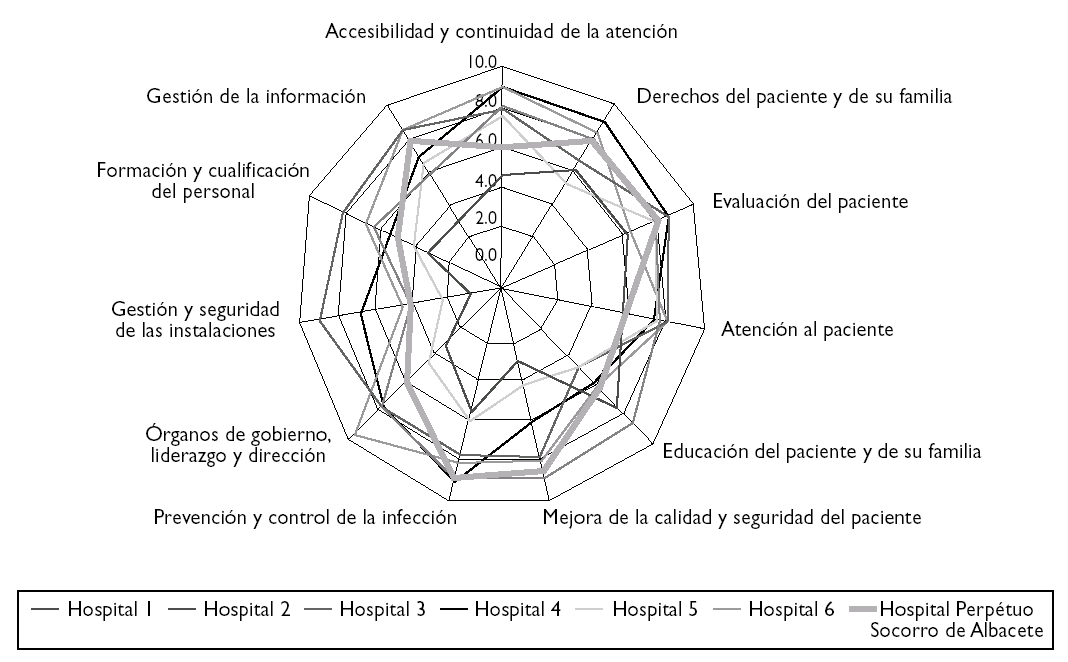
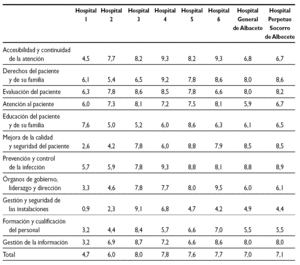
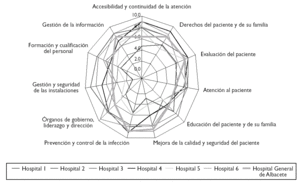
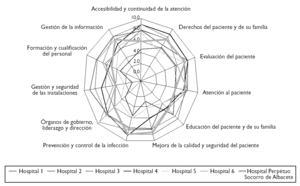
El establecimiento de una puntuación numérica no deja de tener, en este proceso inicial, un valor relativo para posicionar la organización frente a otras. La valoración de la acreditación de la JCI nos sirve de comparación con otros hospitales que inicialmente también realizaron este camino, aunque no todos llegaron a obtener al final la acreditación JCI (tabla 3) (figs. 1 y 2).
Figura 1.Resultados del Hospital General de Albacete.
Figura 2.Resultados del Hospital Perpetuo Socorro de Albacete.
Lo más importante de todo este proceso es la voluntad de la Organización de establecer un proceso de mejora desde una perspectiva de asistencia centrada en el paciente.
Las dos herramientas nos han determinado áreas de mejora muy importantes:
1. Desarrollar un Plan Estratégico estableciendo la misión, la visión y los valores de la organización.
2. Establecimiento de los principios éticos de la organización.
3. Desarrollo de los procesos más importantes: mapa de procesos.
4. Establecimiento de la gestión por procesos.
5. Implicación de los profesionales en la cultura de la calidad.
6. Implantación de un proceso de seguridad clínica y riesgo del paciente.
7. Establecer un plan de educación a los pacientes y familiares acorde a sus características y coherente con la misión.
8. Plan integral del control de la infección y de la gestión de residuos.
9. Manejo adecuado de los fármacos garantizando el uso homogéneo de la medicación en toda la organización de una forma segura, eficiente y uniforme.
10. Producción y promoción de la actividad docente, científica e investigadora.
11. Asegurar la homogeneidad de la atención a los pacientes en toda la Organización.
12. Garantizar la correcta cumplimentación en la historia clínica de la planificación de la asistencia de cada paciente.
13. Plan general de seguridad de las instalaciones y equipamientos. Respuesta a catástrofes internas y externas.
Todo este proceso de evaluación debe ser liderado por el equipo directivo y ser el impulsor del cambio hacia esa cultura de calidad, pues cualquier actitud de desaliento e inmovilismo puede dar lugar a una pérdida de ilusión y desgana en relación al proceso de mejora continua.
BIBLIOGRAFÍA RECOMENDADA
Barba R, Delgado R, Humert C, Suñol R, Vilanova F. La participación de los profesionales en la mejora de la calidad. Rev Calidad Asistencial. 1997;12:48-9.
Benbassat J, Taragin M. What is adequate health care and how can quality of care be improved? Int J Health Care Qual. 1998;11:58-64.
Bohigas L. La memoria anual del hospital. Todo Hospital. 1997;133:68-71.
Estándares Internacionales de Acreditación de Hospitales. Joint Commission Internacional Accreditation. Barcelona: Fundación Avedis Donavedian; 2001.
Fernández-Martín J, Gutiérrez-Fernández R, Marín-Rubio JM, Parra-Vázquez B, Royo-Sánchez C. Mejora en la Calidad asistencial en el Servicio de Salud de Castilla-La Mancha (SESCAM). Rev Calidad Asistencial. 2004;9(3):142-50.
García Oromí M, Ribas Jiménez M. Las trayectorias clínicas. Rev ROL Enf. 2004;27(4):217-8.
Humet Cienfuegos-Jovellanos. La responsabilidad del gestor en el impulso y seguimiento de los programas de calidad. Rev Calidad Asistencial. 1999;14: 773-80.
Informe de Autoevaluación EFQM del Complejo Hospitalario Universitario de Albacete. Albacete; 2006.
Informe de Evaluación Inicial del Complejo Hospitalario Universitario de Albacete. Proceso de Acreditación. Joint Commission Internacional. Barcelona; 2005.
León Vázquez F, Galán Cortés JC, Sanz Rodrigo C. Repercusión en atención primaria de la Ley 41/2002 de autonomía del paciente, información y documentación clínica (II). Aten Primaria. 2004;33(1):28-30.
López Bruno P, Guix Oliver J, Nualart Berbel L. Valor de la comunicación externa en la opinión de la población sobre su hospital. Rev Todo Hospital. 2000;169.
Lorenzo Martínez S, et al. Autoevaluación de centros sanitarios. Utilizando como referencia el Modelo de Excelencia EFQM. (FIS 98/214).
Lorenzo S, Mira JJ, Sánchez E. Gestión de calidad total y medicina basada en la evidencia. Med Clin (Barc). 2000;114: 460-3.
Memoria de Calidad del Complejo Hospitalario Universitario de Albacete 2005. Albacete; 2006.
Mira JJ, Lorenzo S, Rodíguez-Martín J, Aranaz J, Sitges E. La aplicación del modelo europeo de gestión de la calidad total al sector sanitario: ventajas y limitaciones. Rev Calidad Asistencial. 1998;13:92-7.
Mira JJ. Monitorización de indicadores en el Sistema Nacional de Salud. Rev Calidad Asistencial. 2001;16:481-2.
Modelo de Autoevaluación de EFQM; 2003.
Orden de la Consejería de Sanidad, de 20 de febrero de 2003, de las reclamaciones, quejas, iniciativas y sugerencias sobre el funcionamiento de los servicios, centros y establecimientos de Servicio de Salud de Castilla la Mancha. DOCM de 28 de febrero de 2003.
Plan de Calidad del SESCAM 2006. Toledo; 2005.
Resolución del Director Gerente del SESCAM por la que se dictan normas para la tramitación y gestión de las reclamaciones, iniciativas y sugerencias formuladas por los usuarios de los centros, servicios y establecimientos sanitario en el ámbito del SESCAM. Toledo; 2003.
Roa DV, Rooney A. La acreditación, la concesión de licencias y la certificación para mejorar la prestación de servicios de salud. Noticias. 1999;8(2): 4-11.
Rozich JD, Howard RJ, Justeson JM, Macken PD, Lindsay ME, Resar RK. Standarization as a mechanism to improve safety in health care. J Comm J Qual Saf. 2004;30(1):5-14.
The Joint Commission on Acreditation of Healthcare Organizations. Manual de Acreditación para hospitales. Fundación Avedis Donabedian. Barcelona: S&B Editores SA; 1996.