Introducción
La hipoacusia neurosensorial es una discapacidad de especial importancia en la infancia, ya que es permanente y afecta al desarrollo intelectual y social del niño, que está ligado a la información auditiva que llega a su sistema nervioso central.
La disminución de la audición durante la infancia interfiere en el desarrollo del habla y la adquisición de las habilidades comunicativas; además, puede tener efectos adversos sobre el desarrollo del sistema nervioso auditivo, así como sobre los logros escolares, desarrollo cognitivo, social y emocional1,2.Es importante recordar que una demora en la identificación y manejo de una sordera severa o profunda merma la capacidad de adaptación del niño a la vida, tanto en una comunidad oyente como en una comunidad de sordos3.
En general, se acepta que el déficit auditivo debe ser reconocido tan pronto como sea posible; de esta forma, el proceso de rehabilitación puede aprovechar la plasticidad del desarrollo de los sistemas sensoriales en el lactante y permitir un desarrollo social normal4.
La puesta en marcha de los sistemas de detección precoz permitió la realización de estudios acerca del efecto del tratamiento temprano. Yosinagha-Itano5 publicó en 1998 un estudio realizado sobre 150 niños con hipoacusia moderada, severa o profunda, en el que demuestra que los niveles de lenguaje alcanzados por los 72 niños diagnosticados antes de los 6 meses, frente a los 78 diagnosticados tardíamente, son significativamente mejores. Estas observaciones fueron confirmadas y ampliadas en un nuevo trabajo publicado en el año 2000, en el que se extiende el seguimiento de los niños y mejora el estudio estadístico de los datos6.Recientemente, la US Preventive Services Task Force, en su última revisión del 2008,ha aumentado el grado de recomendación de este tipo de cribado a un nivel B,lo que significa que el beneficio para la salud de aplicar pruebas de detección de déficit auditivo en los recién nacidos es moderado-alto con evidencia científica suficientemente robusta7,8.
Previamente a la implantación de programas de cribado neonatales poblacionales, los datos de incidencia procedían de estudios de niños en edad escolar o de pequeñas poblaciones. Mediante estos métodos se estima que uno de cada 1.000 niños nace sordo9-15.
Con el inicio de los programas poblacionales de cribado auditivo neonatal se realizaron varios trabajos en Gran Bretaña y en los Estados Unidos que nos aproximan al valor de la incidencia de hipoacusia en recién nacidos. Las pruebas de cribado utilizadas fueron las otoemisiones acústicas (OEA), los potenciales evocados auditivos de tronco cerebral (ABR) y la automatización de estos últimos (PEATC-A). Estos trabajos estiman una incidencia que oscila entre el 1,05 y el 3,14 por 1.000 nacimientos.
Objetivos
El objetivo general del Programa gallego para la detección de la sordera en período neonatal es mejorar la capacidad de comunicación (lenguaje receptivo y expresivo) de los niños nacidos con hipoacusia moderada, severa o profunda para equipararla a los normoyentes.
Como objetivos específicos se encuentran:
1. Asegurar el acceso a la prueba de cribado a los niños nacidos en Galicia, con una cobertura mayor del 95%.
2. Conseguir una participación de al menos el 95% de los recién nacidos en Galicia.
3. Garantizar el acceso al diagnóstico de confirmación, con derivación, consulta y primera prueba diagnóstica (PEATC) antes de 60 días en más del 95% de los niños estudiados en las Unidades de diagnóstico.
4. Garantizar el inicio del tratamiento antes de los 6 meses de edad en más del 95% de los niños derivados a las Unidades de tratamiento.
5. Desarrollar un adecuado sistema de información del programa.
Material y métodos
La Dirección Xeral de Saúde Pública de la Consellería de Sanidade inició en el año 2002 la puesta en marcha del Programa gallego para la detección de la sordera en período neonatal16.Este programa de cribado poblacional universal pone a disposición de los neonatos de Galicia la prueba de cribado auditivo, a través de la implantación progresiva en la red de hospitales de la Comunidad Autónoma. En la actualidad, se completó la implantación del programa en todos los hospitales de la red pública sanitaria de Galicia ,y comienza la fase de extensión a los hospitales con maternidad de la red privada, lo que garantiza la equidad en el acceso a la prueba a todos los recién nacidos en Galicia.
Población objetivo
La población elegible la constituyen los neonatos vivos nacidos en hospitales en los que se ha implantado el programa, con posibilidad real de realizarse la prueba. Se excluyen los neonatos vivos que mueren antes de realizar la prueba de cribado y los neonatos con malformaciones craneofaciales, que dificultan o impiden la realización de la prueba.
Prueba de cribado
Los potenciales evocados auditivos automatizados buscan la existencia de respuesta eléctrica cerebral a estímulos sonoros. El equipo de cribado emite sonidos a los oídos del neonato y recoge la respuesta troncoencefálica mediante electrodos de superficie adheridos a la piel. Inmediatamente, analiza los datos recogidos y responde de forma clara si el bebé pasa la prueba o debe remitirse a una Unidad de diagnóstico. La prueba es sencilla, no invasiva e indolora. Se realiza con el bebé tranquilo (preferentemente dormido) y colocándole unos terminales de estimulación acústica (auriculares) en los oídos y tres electrodos desechables que recogen la respuesta cerebral a estos estímulos. El equipo emite un resultado automático y que no requiere interpretación: pass (resultado negativo) o refer (resultado positivo, el niño debe ser derivado para confirmación diagnóstica).
La prueba escogida, potenciales evocados auditivos automatizados, tiene una elevada sensibilidad. A diferencia de las otoemisiones acústicas, que es otra de las pruebas de cribado que puede utilizarse, reconoce la funcionalidad de la cóclea y de la vía auditiva preencefálica, por lo que puede captar hipoacusias neurosensoriales tanto cocleares como retrococleares. De este modo, al testar gran parte de la vía auditiva, aumenta su sensibilidad llegando al 99,9%; esto quiere decir que, si bien existe la posibilidad de falsos negativos, el número de niños que pasa la prueba (resultado negativo) siendo hipoacúsicos es mucho menor. Según diversos estudios la especificidad de la prueba se encuentra entre el 93 y el 98%,por lo que el porcentaje de neonatos derivados para la realización de nuevas pruebas diagnósticas se estima entre el 1 y el 4% de los explorados. Otra característica de la prueba es que puede realizarse a las pocas horas de nacer, al contrario que las otoemisiones, en las que disminuye la especificidad de la prueba si se realiza en las primeras 48 horas de vida.
Cómo se realiza el cribado
La prueba se realiza, preferentemente, antes de que el niño abandone el centro sanitario. En la actualidad, más del 99% de los niños gallegos nacen en maternidades públicas o privadas, donde permanece una media de dos días. Esta corta estancia en el centro hospitalario es el momento de mayor accesibilidad al niño, ya que posteriormente se puede producir movilidad geográfica u otras dificultades que impidan acudir a una cita posterior para realizar la prueba, con las consecuentes pérdidas. De este modo la prueba elegida (PEATC-A) permite aumentar la participación, ya que puede realizarse antes del alta hospitalaria.
Esta prueba es realizada por personal de enfermería con formación específica en cribado auditivo. De esta manera, el programa se integra en los cuidados y actuaciones preventivas realizadas a los neonatos y en los circuitos de derivación del niño enfermo.
Estructura organizativa del programa
El programa se estructura en distintas unidades: la Unidad central, las Unidades de cribado y las Unidades de diagnóstico y tratamiento.
La Unidad central está situada en la Consellería de Sanidade y sus principales funciones son el diseño, planificación, formación y evaluación del programa.
Las Unidades de cribado están integradas en los distintos centros hospitalarios y tienen como función la realización de la prueba de cribado. Estas unidades cuentan con personal de enfermería específicamente formado para realizar las pruebas e informar a los padres, de forma verbal y por escrito mediante la entrega del folleto del programa. Cada unidad debe asegurar la realización de las pruebas antes del alta a los nacidos durante todo el año.
Las Unidades de diagnóstico y tratamiento están situadas en los 7 grandes hospitales de Galicia. Son las encargadas de la confirmación diagnóstica, estudio audiológico, indicación de tratamiento y seguimiento de los niños diagnosticados de hipoacusia.
Toda la información procedente del programa es remitida a la Unidad central para su análisis, ya que es la responsable del control de calidad y de la realización de informes periódicos de actividad y propuestas de mejora17. Dentro del programa de garantía de calidad, ocupa un lugar fundamental la revisión sistemática de una proporción preestablecida de pruebas de cribado. Esta actividad, junto con el análisis sistemático de la información procedente de los equipos de cribado (duración de las pruebas, porcentajes de repetición, calidad de las pruebas con control de las impedancias, etc.) también es responsabilidad de la Unidad central.
Procedimientos
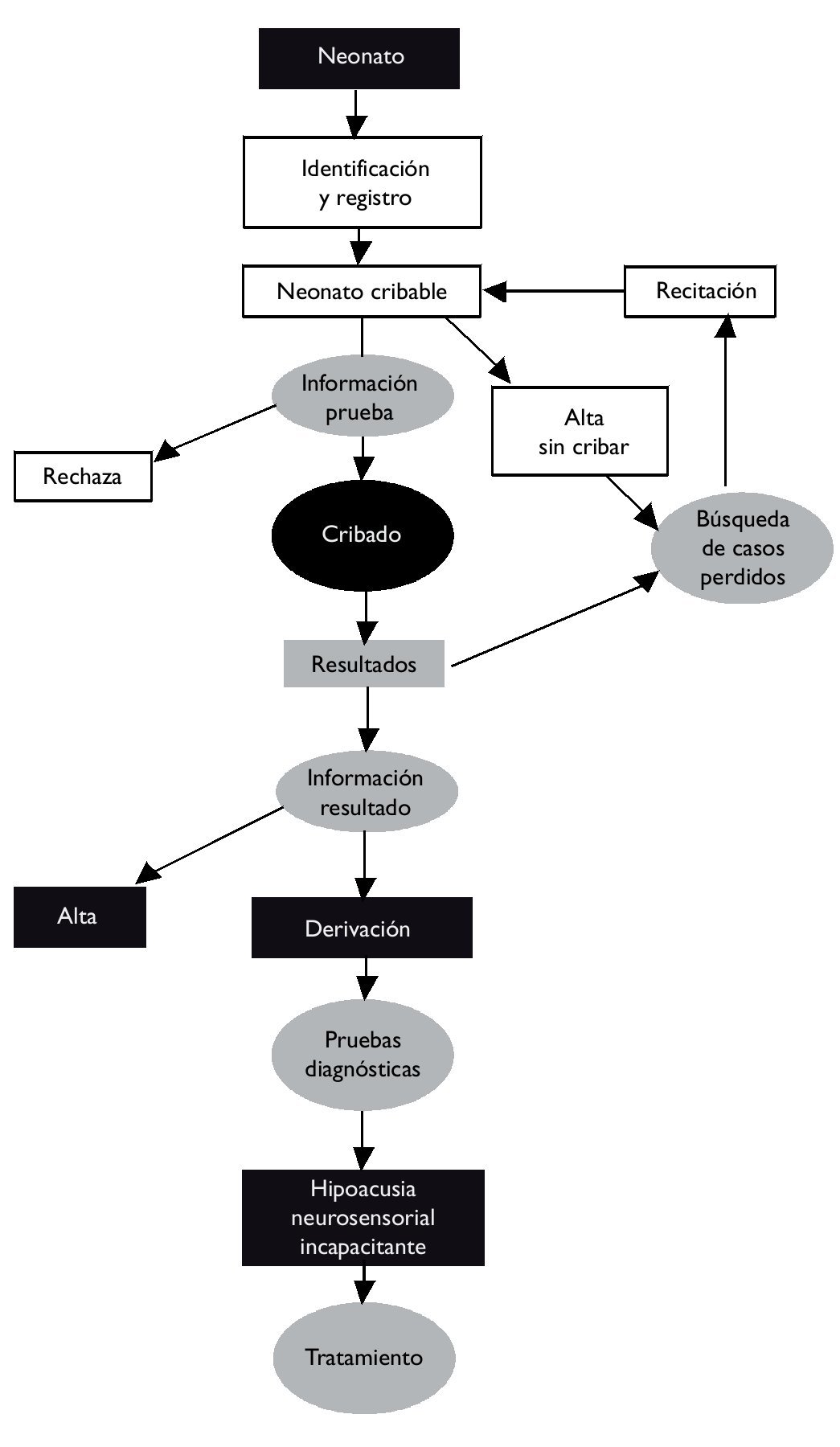
La realización del cribado no consiste sólo en la realización de la prueba, sino que comprende otros procedimientos que, en su conjunto, garantizan el acceso, la información y la calidad de todo el proceso (fig. 1).
Figura 1.Esquema del procedimiento para el cribado y diagnóstico de la hipoacusia neonatal.
El primer paso debe ser la localización, identificación y registro de todos los neonatos vivos. Con la puesta en marcha del programa en un hospital el servicio de admisión del mismo crea un registro de recién nacidos, facilitando un número de historia clínica a cada neonato. Al mismo tiempo el Servicio de admisión crea un listado diario de los neonatos sin cribar que se pone a disposición de la Unidad de cribado. De esta manera se evita que traslados o altas maternas precoces provoquen pérdidas en el programa.
La realización de la prueba debe estar siempre precedida de información, tanto oral como escrita, a los padres o tutores del neonato y sus posibles resultados. Una vez realizada, los padres o tutores deben ser informados del resultado de la prueba de forma individualizada. Esta información es facilitada por el propio personal de enfermería si el resultado es negativo (pass) o por personal médico del programa (supervisor y médicos asociados) si éste es positivo (refer).
En el caso de que la prueba sea positiva o no sea posible completarla correctamente, se deriva al neonato a una Unidad de diagnóstico y tratamiento.
En estas unidades se realizan las pruebas audiológicas y otológicas para confirmar o descartar la hipoacusia e iniciar el tratamiento si está indicado.
Estos procedimientos permiten la correcta información de los padres, la identificación de los neonatos con resultado positivo de la prueba que deben ser derivados para confirmación diagnóstica, la búsqueda de aquellos niños que abandonaron el hospital sin realizar la prueba y el registro de los datos.
Resultados
Cobertura, actividad y participación
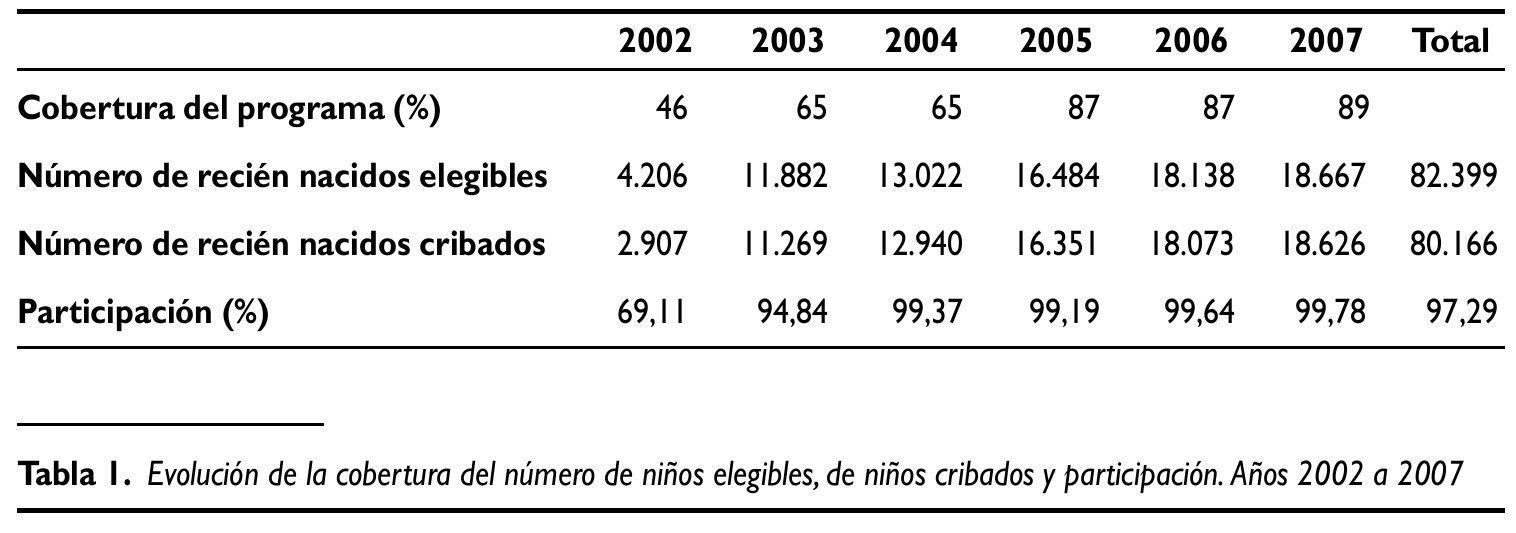
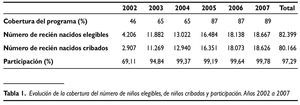
La implantación del programa en los hospitales gallegos comenzó en mayo de 2002, y de forma progresiva ha alcanzado, en diciembre de 2007, el 89% de los nacidos en Galicia. En la tabla 1 se reflejan los principales resultados del programa en cuanto a cobertura, actividad y participación y su evolución desde el 2002 al 2007.
En el año 2002 se cribaron 2.907 niños, incrementándose este número a 18.626 niños en el año 2007.De esta forma, desde el inicio del programa y hasta el 31 de diciembre de 2007 participaron en el programa 80.166 niños.
Uno de los objetivos prioritarios del programa es alcanzar una elevada participación, considerando una aceptable del 95% y deseable del 99%. Como se puede observar en la tabla 1 la tasa de participación fue aumentando de forma progresiva desde el 2002, alcanzando en el año 2004 y sucesivos una participación superior al objetivo fijado como deseable del 99% en el global del programa.
Derivación a diagnóstico y detección de casos de hipoacusia
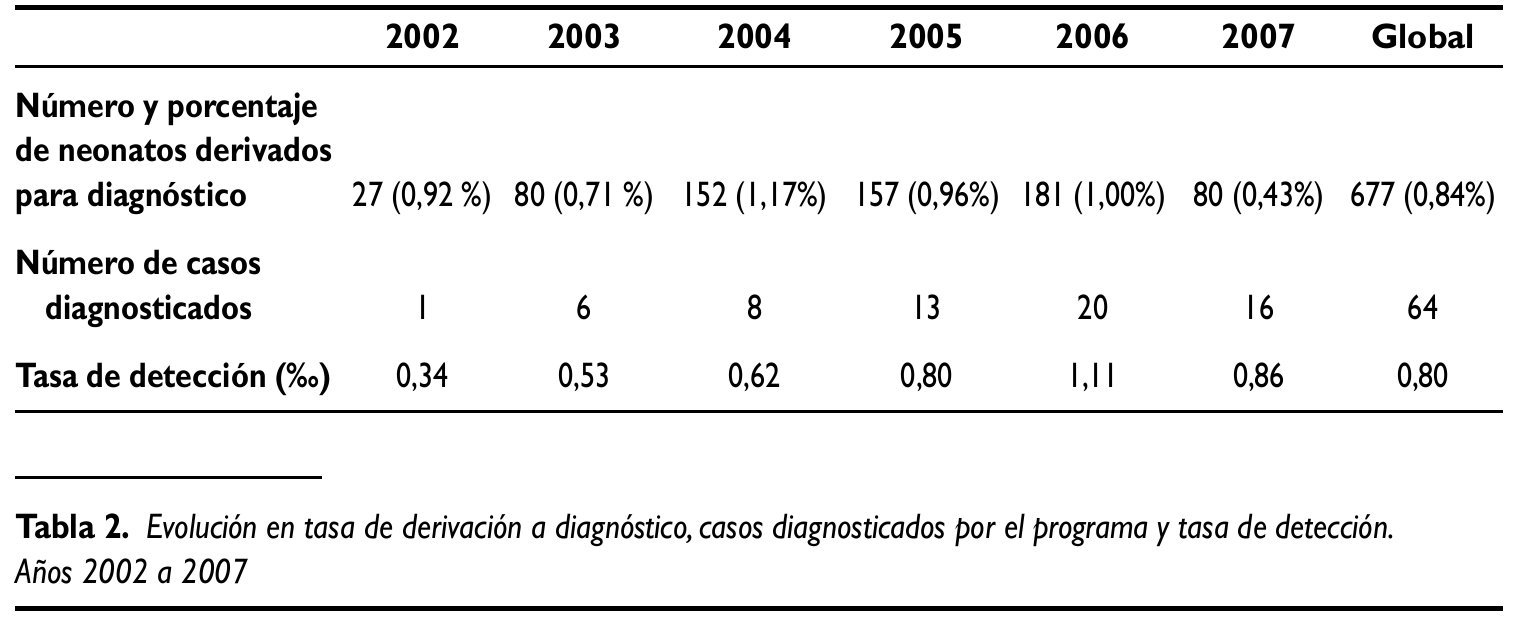
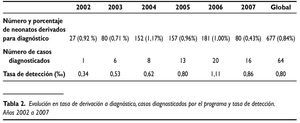
La remisión a la Unidad de diagnóstico supone el paso entre el cribado y el diagnóstico. La Unidad de diagnóstico recibe los niños derivados por la Unidad de cribado, descarta o confirma el diagnóstico de hipoacusia y, en este último caso, realiza el estudio de ésta para iniciar el tratamiento. El objetivo del programa es que el porcentaje de niños derivados a diagnóstico no superase el 2-4%.Este objetivo fue cumplido por todas las unidades de cribado, siendo el porcentaje global de derivación del 0,84% (tabla 2).
Desde la implantación del Programa gallego para la detección de sordera en período neonatal se detectaron un total de 64 niños con hipoacusia en las 7 Unidades de diagnóstico del programa (tabla 2).La tasa de detección en el período 2002-2007 es de 0,80 por 1.000 niños cribados. La tasa de detección fue aumentando paulatinamente con los años, alcanzando el 1,11 por 1.000 en el año 2006.En el año 2007 la tasa de detección fue de 0,86 por 1.000 niños cribados (tabla 2).
Tiempos de demora
El programa establece entre sus principales objetivos de gestión garantizar el acceso al diagnóstico de confirmación, con derivación, consulta y primera prueba diagnóstica (PEATC) antes de 60 días en más del 95% de los niños estudiados en las Unidades de diagnóstico. Este objetivo no se cumplió en el 2007,dado que sólo el 81% de los niños estudiados realizaron su primera prueba diagnóstica antes de los 60 días.
Discusión y conclusiones
La implantación del Programa gallego para la detección de la sordera en período neonatal en un hospital requiere el cumplimiento de una serie de exigencias que abarcan no sólo la realización de una prueba de cribado, sino también la formación del personal en el cribado, la asunción de nuevas tareas y responsabilidades por el personal, la creación o adecuación de Unidades de diagnóstico y tratamiento y el diseño de los protocolos de derivación interna o externa. Para garantizar todos estos requisitos, la implantación del programa en los hospitales se está realizando de forma progresiva.
Durante el período de estudio analizado (mayo 2002 - diciembre 2007) se llevó a cabo la implantación del programa en los 14 hospitales de la red pública del Servizo Galego de Saúde, y se ha iniciado su expansión a los hospitales privados, con lo que se alcanzó en el 2007 una cobertura del 89% de los niños nacidos en Galicia.
Desde el inicio del programa y hasta el 31 de diciembre de 2007 se realizó la prueba de cribado a 80.166 neonatos. La actividad se fue incrementando con la incorporación de nuevos hospitales, multiplicándose por 6 el número de niños participantes en el año 2007 con respecto al año 2002.
Es importante destacar la buena aceptación del programa por parte de los padres, que queda reflejado en la alta participación en el programa, que alcanzó, en el año 2003,el objetivo fijado como aceptable del 95% y en los años 2004,2005,2006 y 2007 el objetivo fijado como deseable del 99%.
Aunque la tasa de derivación diagnóstica está dentro de los objetivos del programa (menor del 4%),la derivación observada (0,84%) es una cifra relativamente baja y con una amplia variabilidad entre hospitales, por lo que está siendo motivo de estudio por el programa.
Con respecto al tiempo de demora entre la realización de la prueba de cribado y la primera consulta en la Unidad de diagnóstico, el 81% de los niños del programa no superaron los 60 días en el año 2007, no alcanzándose el objetivo que establece el programa en el 95%.
La tasa de detección provisional alcanzada es baja (0,80 por 1.000 en el período 2002-2007). En la medida que el programa va consiguiendo una mayor cobertura, la tasa de detección parece ir acercándose a la incidencia estimada de sordera neonatal.
En la actualidad no se ofrecen resultados del indicador de inicio de tratamiento, dado que el programa está ajustando su sistema de información para disponer de los datos y poder analizar el cumplimiento de este objetivo.
Dado el corto período de tiempo de implantación del programa, y el carácter provisional de los resultados que aquí se presentan, es prematuro analizar su impacto en nuestra Comunidad Autónoma. La comparación de nuestros resultados en términos de participación, tasas de derivación y tasas de detección con otras Comunidades Autónomas es complejo debido a que la prueba de cribado es diferente en otros programas; Cantabria y Asturias emplean otoemisiones acústicas en el primer nivel de cribado18,19; incluso en los programas que utilizan los PEATC-A,el protocolo de actuación en cribado es diferente (con prueba de cribado en dos niveles),y en otras publicaciones los resultados hacen referencia a hospitales concretos y períodos de tiempo cortos20,21.
Para que el programa alcance y consolide los objetivos fijados es imprescindible mantener la colaboración que están prestando todos los profesionales de los hospitales (personal de enfermería, pediatras, otorrinolaringólogos, etc.) que realizan el cribado,el diagnóstico y el tratamiento de los niños con hipoacusia. También es necesaria la colaboración del personal de las Unidades de Pediatría en Atención Primaria, que son los que reciben al niño al salir del hospital, ya que cuidan de que el resultado del cribado conste en la cartilla de salud infantil y en la historia clínica, informan sobre el desarrollo del programa en su área de salud y facilitan información y apoyo a los padres de los niños que deben ser derivados a las Unidades de diagnóstico y tratamiento. Otra importante labor es la captación de los niños que fueron dados de alta sin cribar para que realicen la prueba de cribado en el período neonatal.