Durante o climatério podem ocorrer sinais clínicos de hiperandroginismo. Contudo quadros de virilização exigem investigação para exclusão de uma fonte produtora de androgênios.
Doente de 66 anos, com menopausa espontânea aos 50, referenciada à consulta de ginecologia por hirsutismo após a menopausa, com agravamento no último ano e episódios de metrorragia que não valorizava. Ao exame objetivo tinha masculinização da voz, alopécia androgênica, aumento da pilosidade na face, tronco e membros e hipertrofia do clitóris.
Feita ecografia endovaginal que revelou espessamento endometrial e ovários aumentados de volume para a idade; estudo analítico que demonstrou um valor de testosterona total elevado (225ng/dL); tomografia computadorizada da suprarrenal e ressonância magnética crânio‐encefálica que não revelaram alterações; e histeroscopia com remoção de pólipo endometrial, associado a hiperplasia endometrial simples sem atipia. Submetida a histerectomia total com anexectomia bilateral. O estudo histológico concluiu tratar‐se de hipertecose ovárica. Seis meses após a cirurgia apresentava normalização da testosterona sérica, acentuada redução do hirsutismo e melhoria da alopécia.
O diagnóstico de hiperandrogenismo em mulheres na pós‐menopausa constitui um desafio. Os meios complementares de diagnóstico nem sempre permitem detectar a origem da hiperandrogenemia. O tratamento da hipertecose ovárica melhora o hirsutismo e pode reduzir o risco de patologia maligna hormonodependente.
Mild clinical signs of hyperandrogenism such as hirsutism may arise during the menopausal transition as part of the aging process. However, development of virilization may be interpreted as the presence a specific source of androgen excess.
66 year‐old menopausal woman, with a record of progressive hirsutism since menopausal age (50 years‐old) exacerbated over the past year. Episodes of metrorrhagia were not valued by the patient. Physical examination showed deepening of voice, frontotemporal alopecia, hirsutism in face, trunk and limbs and hypertrophy of the clitoris.
A transvaginal ultrasound revealed a thickened endometrium and enlarged ovaries considering her age and analytical study showed an increase of total testosterone (225ng/dL). No changes were detected at computerized tomography of adrenals and cerebral magnetic resonance. Performed an hysteroscopy with removal of endometrial polyp, associated to simple endometrial hyperplasia without atypia. The histological diagnosis after hysterectomy and bilateral salpingo‐oophorectomy, revealed a ovarian hyperthecosis. Six months after surgery it was observed a testosterone within the normal range, marked hirsutism reduction and alopecia improvement.
Diagnosis of hyperandrogenism in postmenopausal is a challenging task. Imaging techniques do not always reveal the source of excess androgens. The ovarian hyperthecosis treatment effectively improves hirsutism and reduces the risk of hormone‐dependent tumors.
Após a menopausa os ovários mantêm alguma atividade hormonal. Verifica‐se em resposta aos níveis elevados de LH um declínio gradual da secreção de androgênios, enquanto que em relação aos estrogênios essa redução ocorre de uma forma abrupta. Naturalmente, ocorre um desequilíbrio entre estrogênios e androgênios circulantes, amplificado pela diminuição da concentração de sex hormone‐binding globulin, o que pode provocar o aparecimento de sinais clínicos de hiperandrogenismo.1
Contudo, quando o hirsutismo (definido como o crescimento de pelos no queixo, lábio superior e abdômen) é acompanhado de sinais de virilização (definida como a presença de hirsutismo grave associado a alopécia frontotemporal, engrossamento da voz e clitoromegalia), deve ser sempre investigada a hipótese de um tumor secretor de androgênios.1,2
A identificação da origem do excesso de androgênios, em alguns casos de virilização pós‐menopausa, é um desafio que exige a combinação de competências clínicas com exames laboratoriais e/ou técnicas de imagem adequadas.1
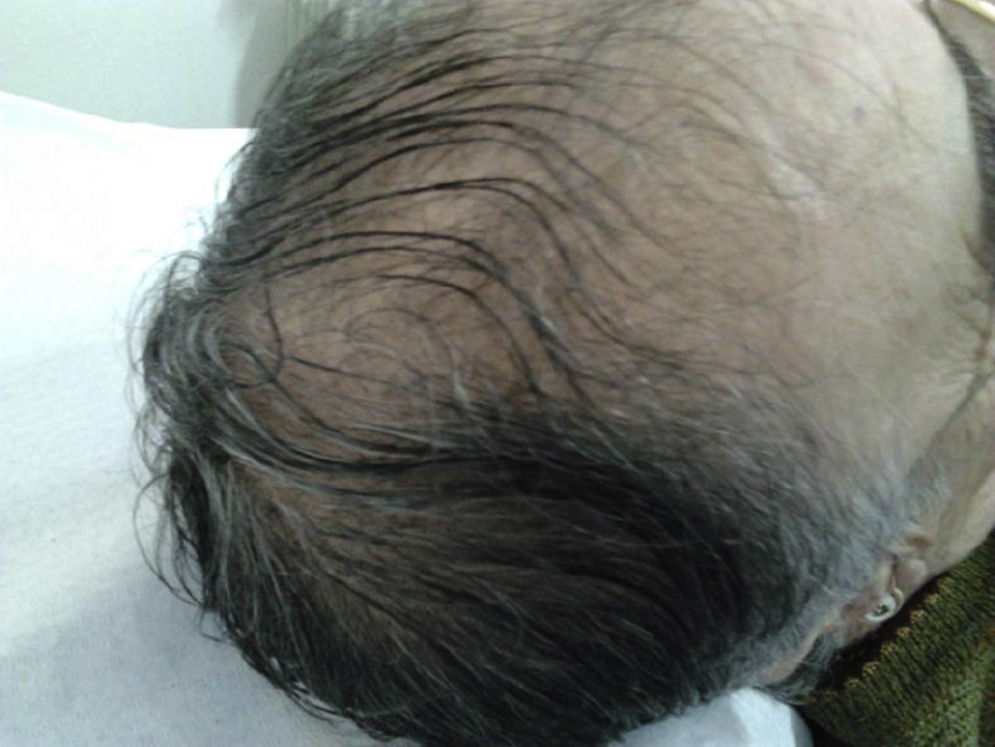
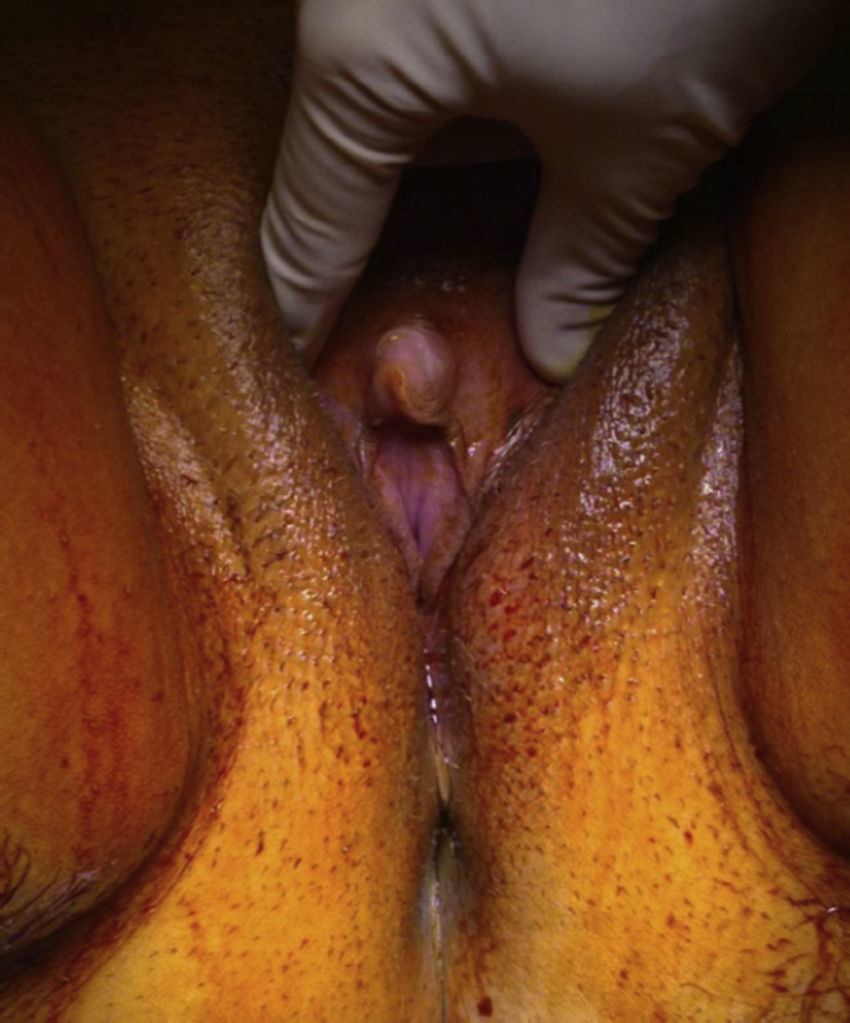
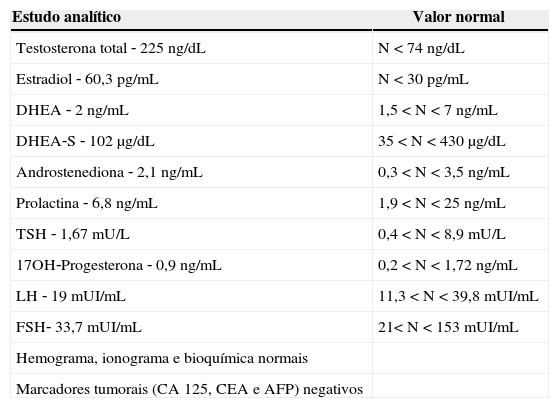
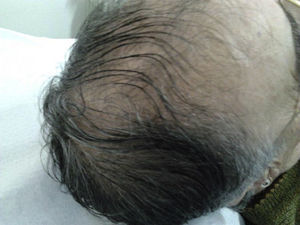
Caso clínicoDoente do sexo feminino com 66 anos, referenciada à consulta de ginecologia por hirsutismo com início na menopausa, embora com agravamento no último ano. Apresentava ainda episódios de metrorragia não valorizados pela própria, engrossamento da voz, alopécia e aumento da libido. Referia menarca aos 13 anos e ciclos regulares. Tinha história de infertilidade, com dois abortamentos espontâneos precoces e uma morte fetal. Fez múltiplos tratamentos de infertilidade, sem sucesso. Menopausa espontânea aos 50 anos e não fizera terapêutica hormonal. Nos antecedentes pessoais a destacar a existência de obesidade, dislipidemia, hipertensão arterial (medicada com Lercanidipina e Aliscireno) e depressão (medicada com Citalopram, Clorazepato e Nicergolina). Negava história familiar de alopécia. Ao exame objetivo apresentava um IMC de 34,7kg/m2, masculinização da voz, alopécia frontotemporal (fig. 1), aumento da pilosidade no nível da face, do tronco e dos membros (16/36 no escore Ferriman‐Gallwey) e vulva com hipertrofia do clitóris (fig. 2).
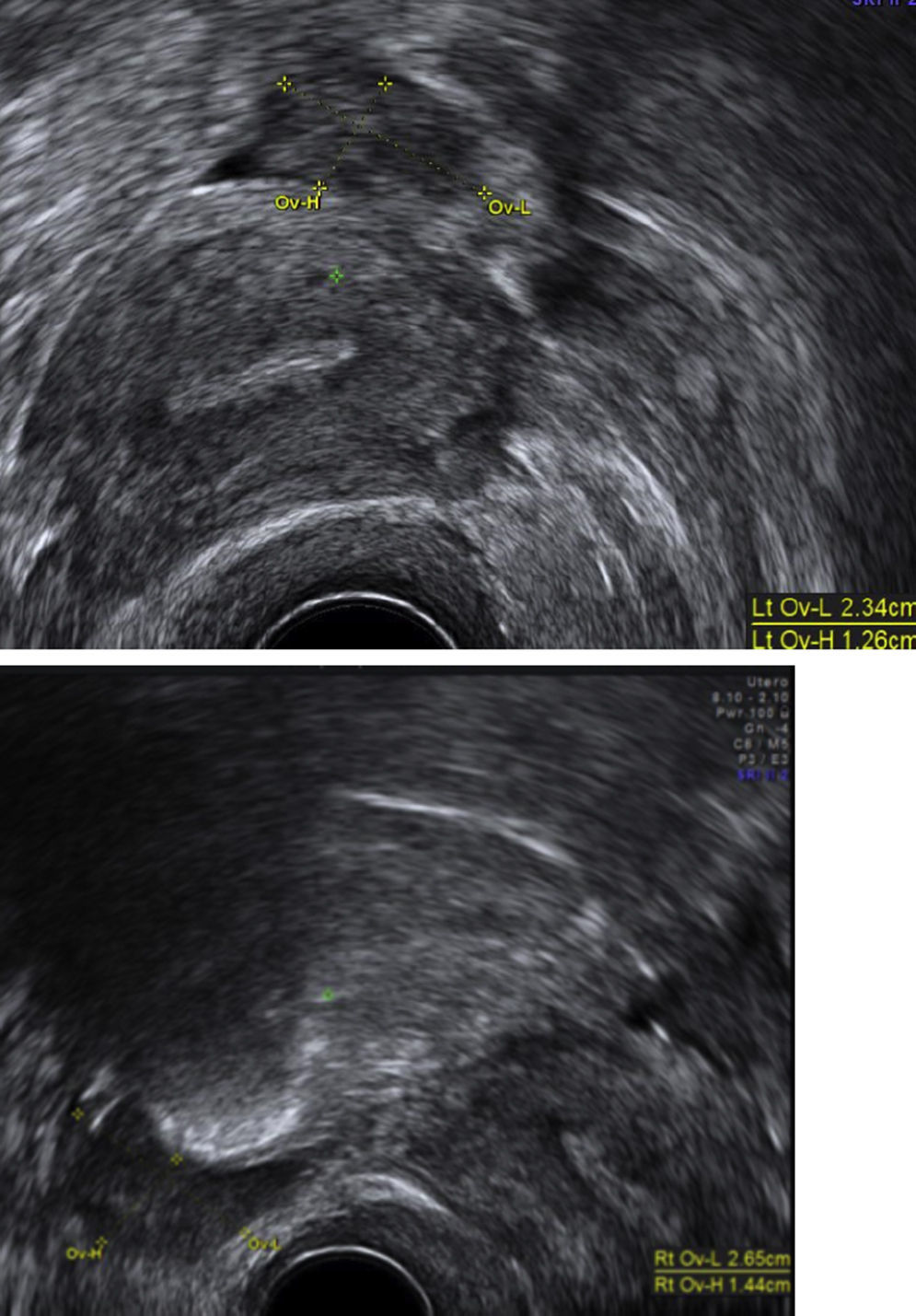
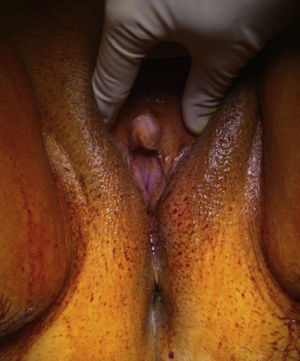
Foi feita ecografia endovaginal, que revelou um espessamento endometrial com 12mm e ovários com dimensões aumentadas, face ao status pós‐menopausa (fig. 3), com estroma denso e imagens econegativas sugestivas de folículos.
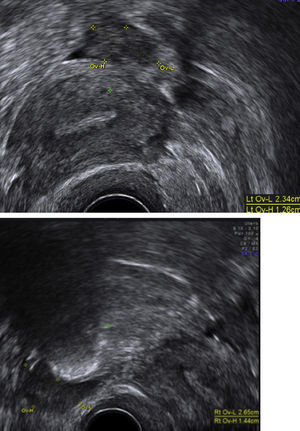
O estudo analítico revelou um doseamento sérico de testosterona total de 225ng/dL e de Estradiol de 60,3 pg/mL; restantes parâmetros avaliados sem alterações (tabela 1).
Resultados do estudo analítico
| Estudo analítico | Valor normal |
|---|---|
| Testosterona total ‐ 225 ng/dL | N < 74 ng/dL |
| Estradiol ‐ 60,3 pg/mL | N < 30 pg/mL |
| DHEA ‐ 2 ng/mL | 1,5 < N < 7 ng/mL |
| DHEA‐S ‐ 102μg/dL | 35 < N < 430μg/dL |
| Androstenediona ‐ 2,1 ng/mL | 0,3 < N < 3,5 ng/mL |
| Prolactina ‐ 6,8 ng/mL | 1,9 < N < 25 ng/mL |
| TSH ‐ 1,67 mU/L | 0,4 < N < 8,9 mU/L |
| 17OH‐Progesterona ‐ 0,9 ng/mL | 0,2 < N < 1,72 ng/mL |
| LH ‐ 19 mUI/mL | 11,3 < N < 39,8 mUI/mL |
| FSH‐ 33,7 mUI/mL | 21< N < 153 mUI/mL |
| Hemograma, ionograma e bioquímica normais | |
| Marcadores tumorais (CA 125, CEA e AFP) negativos |
A histeroscopia revelou a existência de uma formação polipóide, cujo estudo histológico demonstrou tratar‐se de um pólipo endometrial simples, associado a hiperplasia endometrial simples sem atipía. Foram feitas ainda tomografia computadorizada (TC) da suprarrenal e ressonância magnética (RM) crânio‐encefálica, que não mostraram alterações.
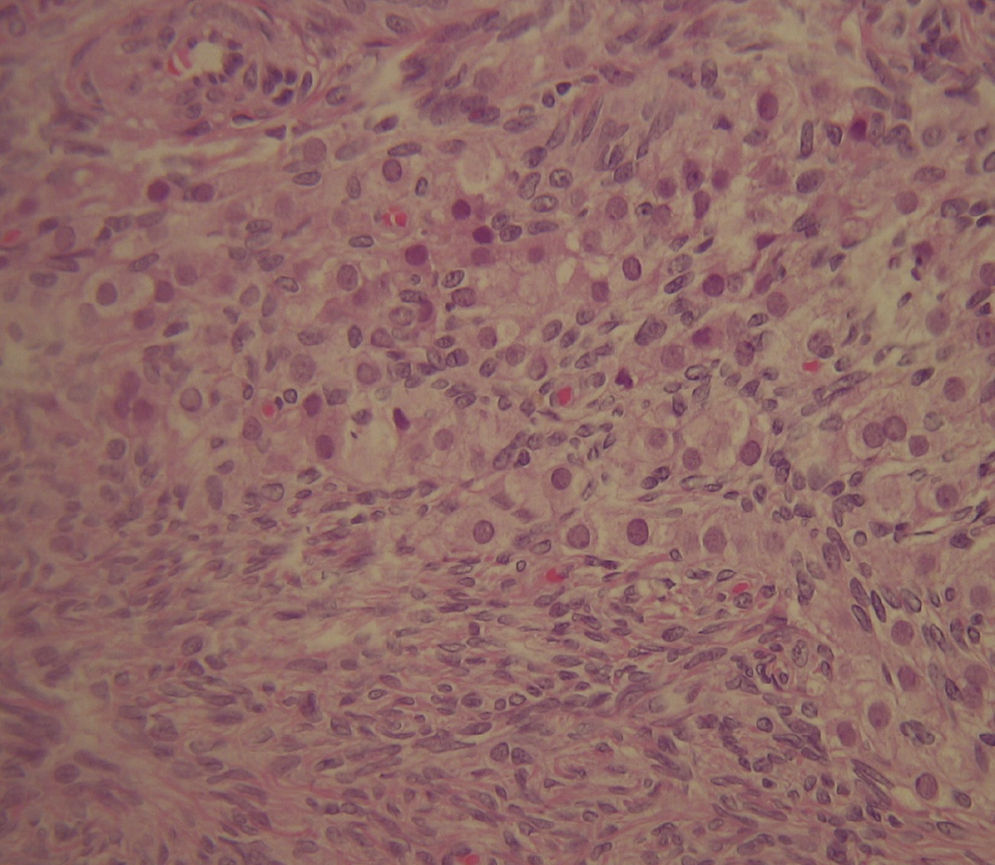
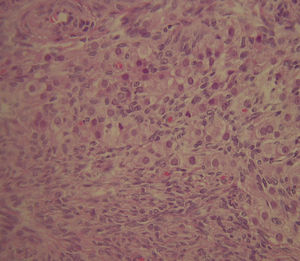
Perante a ausência de um tumor ovárico ou suprarrenal identificável, mas na presença de ovários aumentados de volume, foi decidida histerectomia total com anexectomia bilateral, que decorreu sem complicações. O estudo histológico confirmou a presença de patologia ovárica, com o diagnóstico de hipertecose ovárica bilateral (fig. 4).
Seis meses após a cirurgia apresentava testosterona total < 20 ng/dL. Clinicamente apresentava marcada redução do hirsutismo e discreta melhoria da alopécia, mantiveram‐se masculinização da voz e ligeira hipertrofia do clitóris.
ComentáriosO presente caso clínico exemplifica o desafio que se coloca no diagnóstico etiológico do hiperandrogenismo grave após a menopausa.
Clinicamente, as síndromes hiperandrogênicas na mulher adulta podem dividir‐se em dois grupos: virilizantes e não virilizantes. Os primeiros caracterizam‐se por produção elevada de testosterona e presença de sinais de virilização. Associam‐se a doenças neoplásicas (tumores da suprarrenal e do ovário) ou funcionais (hipertecose ovárica ou hiperplasia do estroma cortical). Os tumores secretores de androgênios são raros (0,2% das mulheres com hiperandrogenemia) e a origem ovárica é a mais frequente.3
As síndromes não virilizantes caracterizam‐se por níveis séricos de testosterona ligeiramente elevados ou normais. Relacionam‐se com patologias funcionais não neoplásicas, como hiperplasia suprarrenal congênita (forma não clássica), hirsutismo idiopático, síndrome dos ovários poliquísticos, hiperandrogenismo induzido pela obesidade e causa iatrogênica (medicamentos e/ou suplementos).2,4
Na colheita da história clínica devem ser estabelecidas com rigor a data de início, a progressão e a gravidade dos sinais de hiperandrogenismo. A idade da menarca, o padrão menstrual, a história de infertilidade, a idade da menopausa e a presença de hirsutismo acne e/ou alopécia na pré‐menopausa devem também ser questionados. Importa ainda indagar: relação entre o ganho ponderal e o aparecimento de hirsutismo; uso de medicação concomitante; e história familiar de distúrbios endócrinos ou hirsutismo. A existência de cefaleias ou sintomas visuais pode direcionar a atenção para uma patologia da hipófise.2 No presente caso, o início de sintomas após a menopausa, bem como a existência de alopécia frontotemporal, masculinização da voz e clitoromegalia, sugeria uma desordem hiperandrogênica específica, que levou os autores à procura de tumores secretores de androgênios.
Perante um quadro clínico de hiperandrogenismo com virilização, a conduta recomendada é a procura imediata da etiologia subjacente. Como os ovários são os principais responsáveis pela produção da testosterona na mulher, o seu doseamento deve ser considerado um marcador biológico da sua produção a esse nível. Do mesmo modo, a dihidroepiandrosterona (DHEA) é produzida quase exclusivamente pela suprarrenal e constitui a sua forma sulfatada um marcador biológico da contribuição androgênica dessa glândula.4 Assim, apesar de os níveis de androgênios basais serem de limitado valor preditivo, a presença de uma testosterona total acima de 150‐200 ng/ml e/ou de DHEAS acima de 6.000 ng/ml pode sugerir a existência de tumores produtores de androgênios.1 Os achados bioquímicos no presente caso revelavam níveis de testosterona elevados, de gonadotrofinas não suprimidas e de DHEA‐S normais (tabela 1), sugestivos de tumor produtor de androgênios de origem ovárica.
A feitura de testes de supressão tem sido proposta em mulheres com hiperandrogenemia grave. A administração de dexametasona permite distinguir tumores produtores de androgênios das causas não neoplásicas, uma vez que os tumores não evidenciam supressão da produção de androgênios após a administração de corticoides. Do mesmo modo, a supressão da hiperandrogenemia em resposta aos agonistas de Gonadotropin‐releasing hormone (GnRH) em mulheres pós‐menopáusicas é sugestiva da origem ovárica.1,2
A feitura de cateterização venosa seletiva ovárica e suprarrenal é uma abordagem invasiva e com riscos não negligenciáveis devendo ser reservada ao estudo de doentes com apresentações atípicas.3
Para além do estudo analítico, o uso de técnicas de imagem permite ajudar a localizar os tumores secretores de androgênios associados aos quadros virilizantes. A TC e a RM são as técnicas mais eficazes na avaliação das suprarrenais. Contudo, a existência de achados positivos deve ser interpretada com cuidado, pela possibilidade de sobrevalorização de “incidentalomas”. A ecografia transvaginal é a técnica de escolha para visualização dos ovários. No entanto, alguns tumores ováricos são muito pequenos e não individualizáveis e podem manifestar‐se apenas por assimetria desse órgão.1,2 Um outro achado ecográfico importante, sugestivo de patologia ovárica, é a existência de um aumento bilateral dos ovários na pós‐menopausa que nem sempre é valorizado.2,3 No presente caso, o fato de a ecografia ter sido feita na consulta pelo ginecologista possibilitou a sua valorização imediata. A avaliação da hipófise com RM está indicada quando a história e os achados analíticos sugerem doença de Cushing ou hiperprolactinemia, não relacionadas com iatrogenia.2
A hipertecose ovárica (HO), apesar de uma entidade rara, representa a principal causa de hiperandrogenismo na pós‐menopausa.5 Trata‐se de uma perturbação funcional não neoplásica, que resulta de uma regulação anormal da esteroidogênese ovárica.3 A sua fisiopatologia permanece mal esclarecida,5‐7 porém a síndrome metabólica observada na maioria das doentes sugere que a resistência à insulina, associada aos altos níveis de LH da pós‐menopausa, pode desempenhar um papel idêntico ao da síndrome do ovário poliquístico.2,5,8 O diagnóstico definitivo é histológico e revela aglomerados de células teca‐like luteinizadas, distribuídos pelo estroma ovárico difusamente hiperplásico, habitualmente com envolvimento ovárico bilateral.5 As células do estroma são as responsáveis pela produção dos androgênicos que levam à elevação da testosterona para níveis encontrados em neoplasias virilizantes.6 As manifestações clínicas incluem hirsutismo severo e sinais de virilização de agravamento progressivo7 como os descritos. Um achado importante na HO é o aumento do volume ovárico anormal para o status pós‐menopausa (volume superior a 6cm3).3,6 Nessa faixa etária, e não sendo possível um diagnóstico definitivo apenas com exames laboratoriais e imagiológicos, a ooforectomia bilateral permanece a conduta padrão para abordagem diagnóstica e terapêutica.3,5,6 No caso apresentado, fez‐se concomitantemente histerectomia, devido à presença de patologia endometrial e respeitando a decisão da doente. A ooforectomia bilateral levou a uma redução dos níveis séricos de testosterona e a uma significativa melhoria clínica. Quando a cirurgia é contraindicada ou diferida, o uso de análogos da GnRH deve ser considerado.2,3,5
Na HO a secreção ovárica elevada de androgênios leva ainda a um aumento da produção de estrogênios, como consequência da aromatização periférica dos androgênios, pelo que eleva o risco de patologia endometrial (hiperplasia endometrial e carcinoma).6 Essas doentes têm ainda risco acrescido de complicações metabólicas, nomeadamente dislipidemia, resistência à insulina e agravamento da hipertensão.2 Por fim, estudos recentes têm mostrado que os altos níveis de testosterona se relacionam com maior risco de cancro da mama e patologia cardíaca.2
Com o presente caso os autores concluem que o diagnóstico de hiperandrogenismo em mulheres na pós‐menopausa permanece um desafio na prática clínica. Uma história clínica detalhada é fundamental para orientação diagnóstica. O aumento bilateral dos ovários, na presença de hiperandrogenismo e glândulas suprarrenais normais, sugere fortemente um diagnóstico de OH. O tratamento recomendado é a ooforectomia bilateral, que permite melhoria do hirsutismo e diminuição do risco de cancro endometrial e eventualmente da mama.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.