Diseñar un protocolo de manejo para la prevención y manejo de la queratopatía por exposición en pacientes de la Unidad de Cuidados Intensivos (UCI), definir los factores de riesgo predisponentes y los signos tempranos de la enfermedad para instaurar un tratamiento oportuno en las etapas iniciales y evitar complicaciones.
Materiales y métodosSe realizó una búsqueda ampliada de la literatura.
ResultadosDe acuerdo con la literatura revisada se diseñó una herramienta para la identificación temprana de la queratopatía por exposición y su manejo para evitar las posibles complicaciones.
DiscusiónEs importante el tamizaje continuo a todos los pacientes de la UCI con factores de riesgo, como el bajo puntaje en la escala de Glasgow, estancia mayor de una semana, alteración metabólica significativa, falla multisistémica e intubación orotraqueal. Se debe verificar siempre el mayor factor de riesgo como es la posición de los párpados, por lo que cualquier grado de lagoftalmos es mandatorio para la terapia. Se proporciona una herramienta sencilla de evaluación y cuidado diario de los ojos en la UCI, en cuanto al cierre palpebral y estado de la superficie ocular mediante el uso de fluoresceína y una lámpara de azul cobalto, lo cual detecta signos tempranos de queratopatía por exposición y se define el tratamiento mediante un algoritmo de acuerdo con el grado de lagoftalmos.
We design an instrument based in the literature review for prevention, early identification and managment of exposure keratopathy inte ICU, that prevents ocular complications.
Materials and methodsAn extended review of the literature was performed.
ResultsA guideline was developed for prevention and management of exposure keratopathy in the ICU, with a simple algorithm that prevents ocular complications due to its early diagnosis and treatment.
DiscussionIt is important to perform regular screening of all patients with risk factors in the ICU. This guideline includes a simple evaluation tool for the daily care, including eyelid closure and condition of the eye surface using fluorescein and a cobalt blue lamp, which detects early signs of exposure keratopathy. This assessment helps to provide a treatment defined by an algorithm that responds to the degree of lagophthalmos, with the aim of reducing the morbidity and serious complications linked to this disease.
Los pacientes hospitalizados en la Unidad de Cuidados Intensivos (UCI) tienen un incremento en el riesgo de desecamiento corneano y ulceración por el inadecuado cierre y función de los párpados, que puede desarrollar queratopatía por exposición. Esta es una entidad bien reconocida y asociada con desórdenes neuroparalíticos, reducción del tono muscular, alteraciones mecánicas del párpado y anormalidades de la posición del globo ocular1–3. Los pacientes que requieren manejo en UCI tienen una serie de condiciones que predisponen al daño de la superficie ocular y a la sobreinfección4,5.
FisiopatologíaLa córnea es un tejido avascular con epitelio estratificado, no queratinizado y no secretor. La película lagrimal lubrica la superficie ocular y proporciona oxígeno a la córnea mediante un lavado constante de potenciales patógenos. También tiene propiedades bactericidas gracias al contenido de proteínas como la lisozima, lactoferrina y la IgA secretora —que ayudan a prevenir infecciones— y factores de crecimiento y reparación del epitelio3,6,7.
El reflejo de parpadeo contribuye a la reposición y a la difusión de la película lagrimal sobre la córnea y previene su evaporación. Además, favorece el recambio celular constante del epitelio. Los pacientes en la UCI son a menudo sedados y relajados, lo que genera un cierre incompleto del párpado y pérdida del parpadeo reflejo. Algunas enfermedades graves se asocian con frecuencia a aumento de la permeabilidad capilar y retención de líquidos que causan edema conjuntival y producen un cierre inadecuado del párpado. El cierre palpebral durante el sueño también reduce la evaporación y protege al epitelio corneano frente a daños mecánicos e infecciosos. Durante el sueño, el cierre se mantiene por una contracción activa del músculo orbicular. Una sedación profunda, como sucede en los pacientes en la UCI, altera el reflejo del parpadeo y la contracción del músculo orbicular y genera un cierre incompleto que incrementa la evaporación de la lágrima y la desecación de la superficie corneana3,4,6,8. Además, medicamentos como la atropina, los antihistamínicos y los antidepresivos tricíclicos alteran la producción y calidad de la lágrima en estos pacientes6.
La ventilación con presión positiva, asociada con el mencionado incremento de la permeabilidad vascular, facilita aún más la retención de líquidos y lleva a la aparición de quemosis, que a su vez crea un ambiente favorable para la colonización de bacterias y altera el cierre palpebral. Además, el alto flujo de oxígeno a través de máscaras faciales o las nebulizaciones pueden incrementar la evaporación de la lágrima y generar mayor daño de la superficie ocular4,5,8.
Con la excesiva evaporación, muchos de los factores protectores de la lágrima se pierden y se inicia el proceso de desecación del epitelio corneano que produce defectos persistentes, queratitis ulcerativas y el desarrollo de infecciones4,7.
Los nervios sensitivos de la córnea ejercen una influencia trófica en el epitelio. La pérdida de la sensibilidad corneana con la sedación profunda conlleva no solo una deficiencia en el parpadeo y lagrimeo reflejo, sino también la reducción en el metabolismo celular, disminución de las mitosis y aumento de la permeabilidad del epitelio a elementos nocivos. Así la disminución del recambio epitelial continuo puede producir defectos epiteliales persistentes4,7. La queratitis infecciosa puede desarrollarse tras la colonización de bacterias del tracto respiratorio procedente de las secreciones traqueales que caen en el ojo mientras se realiza la succión de estas, o por aerosoles de patógenos: la Pseudomona aeruginosa es el más común, en alrededor del 30% de los pacientes ventilados4,9. La queratitis infecciosa puede generar complicaciones como perforaciones corneanas, escleritis y endoftalmitis, que suelen causar pérdida visual e incluso anatómica del ojo.
EpidemiologíaLa queratitis superficial se presenta entre el 20 y el 40% de los pacientes de la UCI, de los cuales el 90% están intubados2,5,8. En un estudio realizado por Jammal et al. se examinó a 74 pacientes de la UCI sedados y ventilados, y encontraron que el 31% cursaban con lagoftalmos, el 54% con quemosis y el 57% con queratopatía por exposición. Los pacientes con cierre incompleto de los párpados presentaron una alta frecuencia de queratopatía por exposición, comparados con aquellos con cierre completo (100 vs. 37%). De la misma forma, el 70% de los casos presentaron algún tipo de anomalía corneana cuando completaron una semana o más de estancia en la UCI2,5. Imanaka et al. encontraron una prevalencia de queratopatía del 60% en pacientes con sedación profunda y relajante por más de 48 h8.
Factores de riesgoLos factores predisponentes descritos en la literatura son un bajo puntaje en la escala de Glasgow, estancia mayor a una semana en UCI, alteración metabólica significativa o falla multisistémica2,4,9,10. Mercieca et al., en un estudio modelo de predicción de riesgo para lesión corneana en pacientes de la UCI, hallaron una asociación significativa (p ≤ 0,05) de los siguientes factores: tiempo de estancia, intubación, ventilación mecánica o traqueostomía, frecuencia de parpadeo por minuto, uso de relajantes musculares, puntaje bajo en la escala de Glasgow y falla multiorgánica3,8,11. Es importante tener en cuenta el lagoftalmos, la quemosis y las anomalías en la posición de globo ocular (ej. proptosis) como factores predisponentes significativos para el desarrollo de queratopatía por exposición. Estos mismos autores definieron la posición de los párpados como el factor predictor más importante3.
Presentación clínicaEl cierre palpebral incompleto (tabla 1) inicialmente puede llevar a una exposición de la conjuntiva y generar edema secundario con alteración de la superficie corneana (tabla 2). La forma más temprana y menos severa es la queratitis punteada superficial, la cual se correlaciona con el incremento de la permeabilidad epitelial y la disfunción de la barrera epitelial corneana (tabla 3). Esta puede progresar y presentar filamentos, infiltrados inflamatorios, defectos macroepiteliales (úlceras) y adelgazamiento corneano progresivo que pueden evolucionar a perforación corneana, endoftalmitis y hasta pérdida funcional y anatómica1,3,7,12.
Posición de párpados3,12
| Grado 1 | Cierre completo de párpados |
| Grado 2 | Exposición de conjuntiva bulbar |
| Grado 3 | Exposición de córnea |
Calificación de edema conjuntival3,12
| Grado 0 | Ausencia de edema |
| Grado 1 | Edema conjuntival sin formación de dellen |
| Grado 2 | Edema conjuntival con formación de dellen |
Severidad de la enfermedad corneana3,12
| 0 | No hay queratopatía por exposición |
| I | Queratitis punteada superficial que compromete el tercio inferior de la córnea |
| II | Queratitis punteada superficial que compromete más del tercio inferior de la córnea |
| III | Macrodefecto epitelial |
| IV | Opacidad estromal en presencia de defecto epitelial |
| V | Cicatriz estromal |
| VI | Queratitis microbiana |
McHugh et al. encontraron que cuando el personal de UCI realizó la evaluación con una linterna con filtro de azul cobalto y fluoresceína, se logró detectar la queratopatía por exposición en un 31,3% de los examinados, con una sensibilidad del 77,8% y una especificidad del 96,7%9.
MétodosSe realizó una búsqueda sistemática de la literatura desde el año 1997 hasta el 2013 buscando artículos que presentaran recomendaciones sobre la prevención y manejo de la queratopatía por exposición en las bases de datos Pubmed, Sciencedirect, Springer y Cochrane con los términos MesH: eye care, keratitis, critically ill, exposure keratopathy, intensive care y sus diferentes combinaciones posibles.
ResultadosLa presencia de queratopatía en los pacientes de la UCI usualmente no genera síntomas debido a su condición. De no detectarse, tratarse de forma oportuna y adecuada puede generar complicaciones serias como queratitis ulcerativa, perforación corneana, alteraciones visuales y hasta pérdida del órgano. Por este motivo desarrollamos una guía de prevención y manejo que permita consultar rápidamente y seguir las indicaciones de un sencillo algoritmo.
Hay 4aspectos importantes para tener en cuenta en la prevención de la queratopatía por exposición: 1) adecuada higiene del área periocular con solución salina normal al 0,9%, removiendo detritus y secreciones cada 2 a 6 h; 2) prevenir la desecación de la superficie ocular con la instilación regular y frecuente de lubricantes en gotas (metilcelulosa o hidroxipropilmetilcelulosa) y en ungüento (ácido poliacrílico, carbopol 940, carbómero); 3) verificar el cierre palpebral e identificar lesiones tempranas de la superficie ocular bajo exploración con lámpara de azul cobalto y aplicación de fluoresceína (tabla 4) y 4) instaurar programas estandarizados de cuidado ocular, desarrollando algoritmos y guías de manejo13.
Cómo realizar la evaluación con fluoresceína y lámpara de azul cobalto
| 1. Aplicar anestésico ocular tópico (proparacaína al 0,5%) |
| 2. Aplicar fluoresceína tópica y cerrar el párpado para difundir sobre toda la superficie ocular |
| 3. Abrir el párpado e iluminar el ojo con lámpara de azul cobalto |
| 4. Identificar si se presenta algún tipo de tinción sobre la superficie corneana |
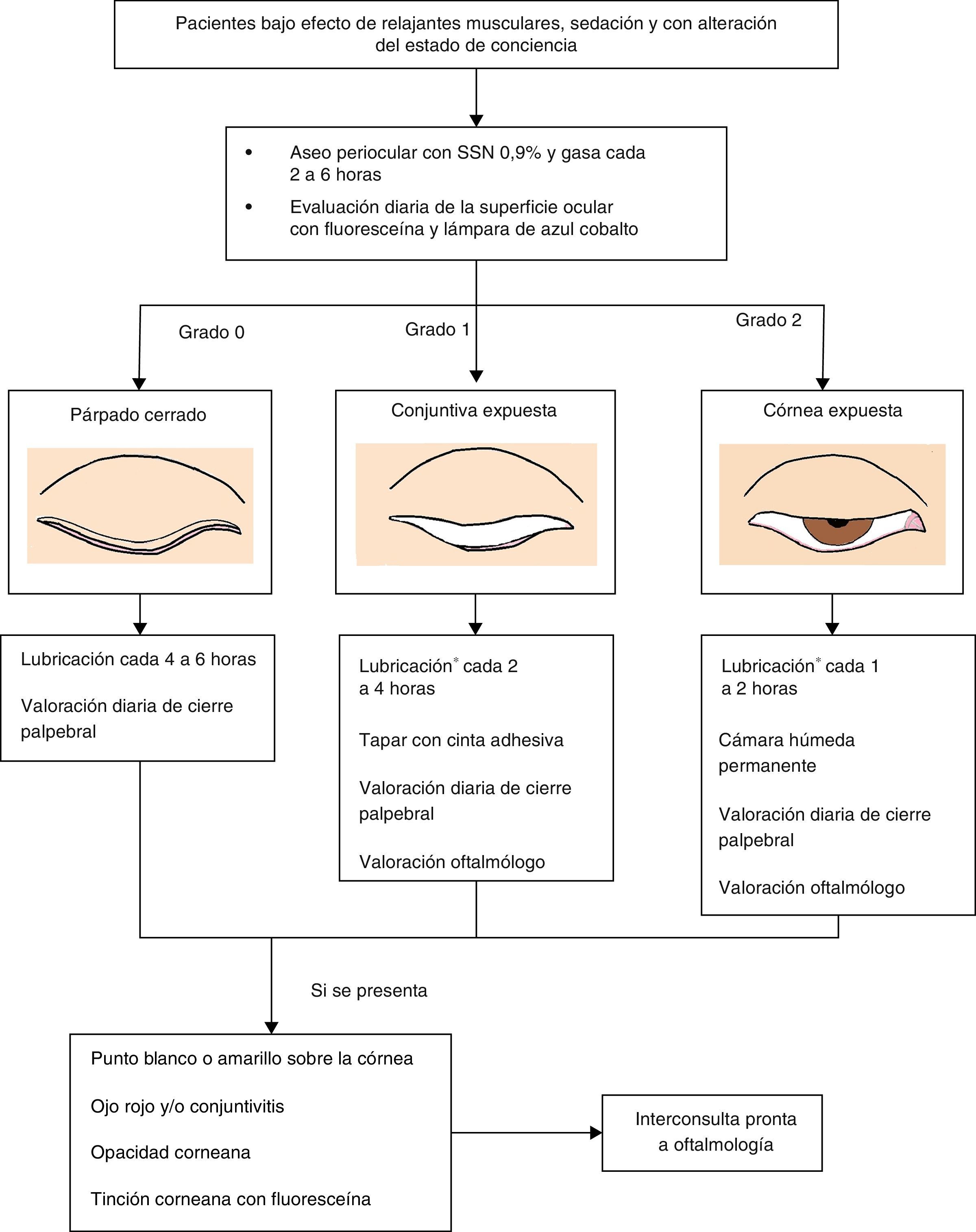
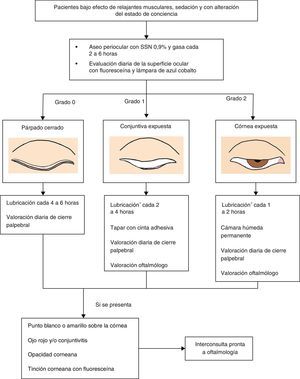
El manejo preventivo está determinado por el grado de cierre palpebral y de lagoftalmos. Los pacientes que presentan cierre palpebral completo requieren solo lubricación cada 6h según criterio médico, aunque deben permanecer monitorizados12,14. Cuando hay lagoftalmos, se dará manejo como está indicado en la figura 1. A continuación se describe el uso de los diferentes manejos para la prevención y tratamiento de queratopatía por exposición.
Algoritmo para la prevención y manejo de la queratopatía por exposición en la UCI3,10,17.
*Ácido poliacrílico gel 2mg, carbopol 940 gel 0,2%, carbómero 0,2%, hipromelosa 3 mg+ carbómero, metilcelulosa gel.
Están indicados en todos los pacientes que tiene algún grado de lagoftalmos. Sin embargo, consideramos que deben usarse en el 100% de los pacientes que ingresen a la UCI y que presenten algún factor de riesgo12. Se usan con el fin de prolongar el tiempo de rotura de la película lagrimal, mantener la lubricación de la superficie ocular y eliminar microorganismos y detritus que se encuentren sobre la superficie ocular. Idealmente, se deben utilizar lágrimas artificiales sin preservantes13,15. Puede utilizarse presentaciones viscosas que permanecen más tiempo sobre la superficie ocular y brindan protección más prolongada15. Cuando hay lagoftalmos se inicia con un fenómeno de Bell con una frecuencia de aplicación cada 1 a 4 h12,14.
Oclusión con cinta adhesivaSe propone en pacientes que presentan grado 1 de cierre palpebral, asociado con lubricación. Debe cambiarse la cinta adhesiva y evaluar la superficie corneana al aplicar la lubricación cada 4 a 6 h14.
Cámara húmedaIndicada en todo paciente con cierre palpebral de grado 2. La cámara húmeda proporciona una barrera contra la evaporación de la película lagrimal. También puede mantener el ojo limpio al estar encerrado, proporcionar una barrera física para los microorganismos y prevenir posibles sobreinfecciones procedentes del tracto respiratorio16.
Algunos estudios han demostrado que el uso de lubricantes viscosos asociados con el uso de la cámara húmeda constituye un método eficaz para la prevención de queratopatía por exposición. Esta opción ha demostrado ser superior comparada con los lubricantes solos en el manejo de esta condición4,5,16. La cámara húmeda es superior a la combinación de lubricantes y oclusión con cinta adhesiva para la prevención de queratopatía por exposición en los pacientes en la UCI que tienen presencia de lagoftalmos de grado 24,13,17.
Manejo quirúrgicoTarsorrafía: indicada en la queratopatía que persiste o progresa a pesar de tratamiento con lubricación y cámara húmeda.
ConclusionesLos pacientes críticos con frecuencia desarrollan alteraciones de la superficie ocular, en especial cuando están sedados e inmovilizados que, dada su condición, pueden pasar inadvertidas y generar riesgos importantes para la salud visual y ocular.
La queratopatía por exposición y sus complicaciones deben ser parte de las listas de chequeo de las enfermeras y del personal que trabaja en la UCI con el fin de su detección oportuna y de evitar consecuencias devastadoras para el paciente. El personal debe ser entrenado en el cuidado de la superficie ocular para lograr prevenir la queratopatía por exposición. Las complicaciones de esta enfermedad durante la estancia en la UCI pueden resultar en la pérdida de la visión o en la necesidad de manejo quirúrgico adicional en un paciente críticamente enfermo9.
Este documento pretende proporcionar una herramienta sencilla de evaluación y cuidado diario de los ojos de los pacientes hospitalizados en la UCI: revisión continua del cierre palpebral y evaluación diaria de la superficie ocular en la cama del paciente mediante el uso de fluoresceína y de una lámpara de azul cobalto. Con ello se detectan los signos tempranos de queratopatía por exposición para así realizar el tratamiento definido por un algoritmo de acuerdo con el grado de exposición, con el fin de reducir la morbilidad por esta causa y evitar graves complicaciones y secuelas9.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.