Los pacientes trasplantados renales se encuentran en una situación de inmunosupresión crónica que favorece la aparición de lesiones dermatológicas. El equipo multidisciplinario tratante debe conocer estas enfermedades para orientar el tratamiento oportuno.
ObjetivoDeterminar la prevalencia de lesiones dermatológicas en la población adulta con antecedente de trasplante renal, atendida en consulta externa del Hospital de San José de Bogotá, Colombia, entre julio del 2015 y julio del 2016.
Materiales y métodosEstudio descriptivo de corte transversal en 33 pacientes adultos con antecedente de trasplante renal.
ResultadosEdad promedio de 49,7 años (DE 11,6), 23 fueron mujeres (69,7%), con el tiempo mediano de trasplante de 4 años (RIQ p25: 2 años-p: 75:7años). Todos se encontraban en fase de mantenimiento. La prevalencia de lesiones dermatológicas fue de 81,8% (n=27); predominaron las de tipo inflamatorio y otras (51,5%), seguidas de las infecciosas (33,3%). Se identificaron 3 sospechosas de neoplasia (9,0%), confirmando por biopsia 2 carcinomas basocelulares (n=2) y un carcinoma escamocelular infiltrante (n=1).
ConclusiónEn pacientes trasplantados renales la frecuencia de lesiones dermatológicas es alta. El diseño no permite establecer relación de causalidad entre la terapia inmunosupresora y su aparición. Se resalta la necesidad de un examen dermatológico periódico para detectar enfermedades de piel, mucosas y anexos, que afectan a la calidad de vida.
The chronic use of immunosuppressive therapy in renal transplant recipients (RTRs) favors the appearance of cutaneous lesions. Members of the multidisciplinary team should have knowledge of these diseases in order for them to be able to provide timely treatment.
ObjectiveTo determine the prevalence of cutaneous diseases among adult RTRs seen in the outpatient clinic of Hospital de San José de Bogotá, Colombia, between July 2015 and July 2016.
Materials and methodsA descriptive cross-sectional study including 33 adult RTRs.
ResultsThe mean age was 49.7 years (SD 11.6), 23 were females (69.7%), with a 4-year median time after transplant (IQR p:25:2 years - p:75:7years). All patients were receiving maintenance immunosuppressive therapy. The prevalence of skin lesions was 81.8% (n=27); the most prevalent were inflammatory and other type disorders (51.5%), followed by infections (33.3%). Three suspicious malignancy lesions were identified (9.0%). Biopsies demonstrated two basal-cell carcinomas (n=2) and one infiltrating squamous cell carcinoma (n=1).
ConclusionThe frequency of cutaneous lesions is high in RTRs. This study design does not allow establishing a cause-effect relationship between the type of immunosuppressive regimen received and the appearance of skin lesions. The importance of periodic dermatologic examinations of RTRs to detect skin and mucosal membrane disorders affecting the quality of life is emphasized.
El trasplante renal constituye en la actualidad la mejor alternativa para los pacientes con insuficiencia renal crónica (IRC) terminal para mejorar la calidad de vida y la capacidad de realizar actividades cotidianas con mejores condiciones de salud1. De la mano de estos procedimientos, y como coadyuvante del éxito del trasplante, se encuentran los medicamentos inmunosupresores, que son administrados en forma crónica, favoreciendo la frecuente aparición de lesiones dermatológicas2,3. Estas manifestaciones cutáneas asociadas a la inmunosupresión en trasplantados son motivo de consulta y se relacionan con su uso prolongado, que puede influir en los procesos inmunológicos propios del huésped, predisponiendo a diversas dermatosis2,3.
Otros estudios realizados en varios países demuestran que las lesiones dermatológicas en los pacientes con trasplante renal son frecuentes, aunque la proporción varía según el tipo: inflamatorias (13-98%), infecciosas (31-66%) y lesiones malignas y premalignas (5-33%), lo que evidencia que los datos no son concluyentes y se requiere mayor investigación al respecto. Todos los estudios revisados fueron observacionales y los rangos de edad de los participantes muy amplios, incluyendo en ellos adolescentes, adultos jóvenes y mayores.
La literatura que describe las dermatosis más frecuentes en la población trasplantada renal en Colombia es escasa. Entre los estudios realizados está el de Cuéllar et al. realizado con 86 pacientes trasplantados renales, con el objetivo de reportar la prevalencia de afecciones dermatológicas. Estos autores encontraron predominio de enfermedades infecciosas (83,5%), de las cuales las más frecuentes fueron las micosis superficiales (48%) y en proporción menor las de origen viral (20%) y bacteriano (15%). La prevalencia de lesiones premalignas y malignas fue del 14,1 y el 2,4% respectivamente4, infecciosas del 31 al 66,4% y las lesiones malignas y premalignas oscilan entre el 5 y el 33%1.
El objetivo de nuestro estudio fue describir la prevalencia de lesiones dermatológicas en pacientes trasplantados renales del servicio de nefrología del Hospital de San José de Bogotá, institución hospitalaria de cuarto nivel de complejidad con amplia experiencia en el manejo de estos enfermos.
Materiales y métodosEstudio descriptivo de corte transversal en pacientes trasplantados renales que asistieron a control de nefrología en la unidad renal del Hospital de San José entre el 1 de julio del 2015 y 1 de julio del 2016. A partir del registro de pacientes trasplantados, se realizó contacto telefónico para invitarlos a participar en el estudio y se programó cita con el servicio de dermatología.
Los datos se obtuvieron mediante interrogatorio al paciente y verificación de la historia clínica. Se extrajo información sobre la etiología de la enfermedad renal, año del trasplante, tipo de donante (vivo o cadavérico) y medicación inmunosupresora usada en el momento de la valoración. Se indagó por antecedentes de enfermedades dermatológicas previas (tumorales, infecciosas, inflamatorias y otras) diagnosticadas después del trasplante y por lesiones dermatológicas actuales. Se registraron el fototipo (valorado según la escala de Fitzpatrick)5, el uso de protector solar y su frecuencia (diario, intermitente o nunca).
Se procedió a realizar un examen dermatológico completo por parte de los dermatólogos que inspeccionaron piel, anexos cutáneos y mucosas. Para las lesiones sospechosas de malignidad se ordenó biopsia de piel y se indicaron KOH y cultivo para descartar enfermedades de origen micótico. Los pacientes que lo requirieron, fueron remitidos a control por dermatología en su institución prestadora de salud.
El protocolo fue aprobado por el comité de investigaciones de la Facultad de Medicina y el comité de ética en investigación con seres humanos del Hospital de San José. Todos los participantes firmaron el consentimiento informado y participaron en una conferencia sobre cuidados de la piel.
Análisis estadístico: los resultados de este estudio se reportan de manera descriptiva. Las variables cualitativas se resumen con frecuencias absolutas y relativas, y las variables continuas se presentan con medidas de tendencia central y dispersión. Los datos se analizaron con el software Stata 13® (Stata Corporation, StataCorp LLC-Data Analysis and Statistical Software, Texas, Estados Unidos).
ResultadosEn el estudio participaron 33 pacientes con edad promedio de 49,7 años (DE: 11,6) y un rango entre 31 y 76 años, con predominio del sexo femenino (68,7%) y un tiempo mediano de trasplante renal de 4 años (p25: 2 años-p75: 7 años). La mayoría de los trasplantes fueron de donantes cadavéricos (69,7%). La etiología de la enfermedad renal que llevó al trasplante fue desconocida en más de una tercera parte de la población (36,4%) y en una quinta parte se documentó antecedente de hipertensión arterial (HTA) (21,2%). Todos los pacientes se encontraban en fase de mantenimiento de terapia inmunosupresora (tabla 1).
Características de la muestra (n=33)
| Variable | ||
|---|---|---|
| Edad (años) | ||
| Media (DE) | 49,7 (11,6) | |
| Rango | 31-76 | |
| Tiempo de trasplante (años) | ||
| Mediana | 4 | |
| Rango intercuartil (p25-p75) | 2-7 | |
| Mínimo-máximo | 1-32 | |
| Sexo, n (%) | ||
| Femenino | 23 | (69,7) |
| Donante, n (%) | ||
| Cadavérico | 23 | (69,7) |
| Vivo | 10 | (30,3) |
| Etiología, n (%) | ||
| Desconocida | 12 | (36,4) |
| HTA | 7 | (21,2) |
| Diabetes mellitus | 2 | (6,1) |
| Enfermedades autoinmunes | 2 | (6,1) |
| Enfermedad glomerular primaria | 2 | (6,1) |
| Nefrosis tóxica | 2 | (6,1) |
| Otras | 6 | (18,2) |
| Fototipo según escala de Fitzpatrick, n (%) | ||
| II | 5 | (15,1) |
| III | 22 | (66,7) |
| IV | 6 | (18,2) |
| Uso de protector solar, n (%)a | ||
| Sí | 21 | (63,6) |
| Frecuencia de uso, n (%) | ||
| Diaria | 19 | (90,47) |
| Irregular | 2 | (9,52) |
| Valoración previa por dermatología, n (%)b | ||
| Sí | 8 | (24,2) |
| Antecedentes de enfermedad dermatológica pretrasplante, n (%) | ||
| Sí | 8 | (24,2) |
| Tipo de enfermedad dermatológica pretrasplantec | ||
| Infecciosa | 1/8 | |
| Inflamatoria | 7/8 | |
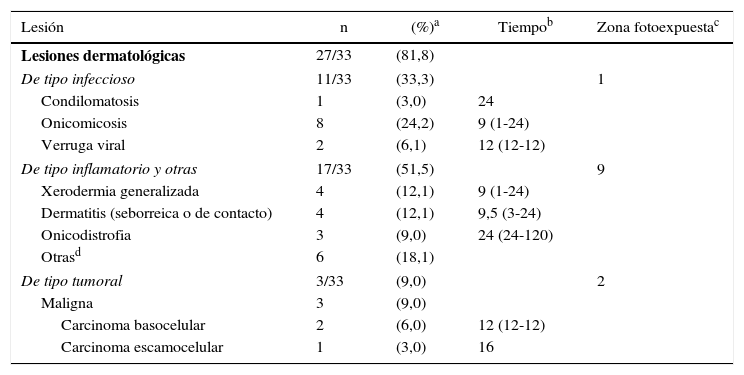
La prevalencia de lesiones dermatológicas documentadas en este estudio fue del 81,8% (n=27); predominaron las de tipo inflamatorio y otras (51,5%), seguidas de las lesiones infecciosas (33,3%). Se identificaron 3 sospechosas de neoplasia (9,0%), confirmando por biopsia 2 carcinomas basocelulares de tipo nodular y un carcinoma escamocelular infiltrante (tabla 2).
Prevalencia de lesiones dermatológicas en pacientes postrasplante renal (n=27/33)
| Lesión | n | (%)a | Tiempob | Zona fotoexpuestac |
|---|---|---|---|---|
| Lesiones dermatológicas | 27/33 | (81,8) | ||
| De tipo infeccioso | 11/33 | (33,3) | 1 | |
| Condilomatosis | 1 | (3,0) | 24 | |
| Onicomicosis | 8 | (24,2) | 9 (1-24) | |
| Verruga viral | 2 | (6,1) | 12 (12-12) | |
| De tipo inflamatorio y otras | 17/33 | (51,5) | 9 | |
| Xerodermia generalizada | 4 | (12,1) | 9 (1-24) | |
| Dermatitis (seborreica o de contacto) | 4 | (12,1) | 9,5 (3-24) | |
| Onicodistrofia | 3 | (9,0) | 24 (24-120) | |
| Otrasd | 6 | (18,1) | ||
| De tipo tumoral | 3/33 | (9,0) | 2 | |
| Maligna | 3 | (9,0) | ||
| Carcinoma basocelular | 2 | (6,0) | 12 (12-12) | |
| Carcinoma escamocelular | 1 | (3,0) | 16 | |
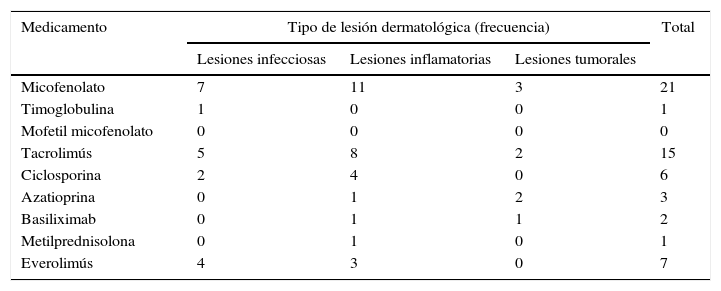
Los medicamentos más frecuentes en la fase de mantenimiento fueron micofenolato y tacrolimús (tabla 3).
Tratamiento inmunosupresor en pacientes postrasplante renal
| Medicamento | Tipo de lesión dermatológica (frecuencia) | Total | ||
|---|---|---|---|---|
| Lesiones infecciosas | Lesiones inflamatorias | Lesiones tumorales | ||
| Micofenolato | 7 | 11 | 3 | 21 |
| Timoglobulina | 1 | 0 | 0 | 1 |
| Mofetil micofenolato | 0 | 0 | 0 | 0 |
| Tacrolimús | 5 | 8 | 2 | 15 |
| Ciclosporina | 2 | 4 | 0 | 6 |
| Azatioprina | 0 | 1 | 2 | 3 |
| Basiliximab | 0 | 1 | 1 | 2 |
| Metilprednisolona | 0 | 1 | 0 | 1 |
| Everolimús | 4 | 3 | 0 | 7 |
El trasplante renal es una de las opciones terapéuticas más importantes para los pacientes con IRC4, prolongando su supervivencia entre 10 y 15 años más, pero dada la inmunosupresión crónica, la radiación ultravioleta, el fototipo de piel y la edad, se generan distintas dermatosis5.
Realizamos un estudio descriptivo con pacientes en terapia inmunosupresora postrasplante del servicio de nefrología del Hospital de San José de Bogotá, Colombia, y comparamos los hallazgos dermatológicos encontrados con los reportados en la literatura. Para este efecto los clasificamos en 3 grupos1: dermatosis inflamatorias y otras (se incluyeron en este grupo todas aquellas enfermedades que no clasifican como tumorales ni infecciosas, así como trastornos de la piel)2; dermatosis tumorales6 y dermatosis infecciosas.
Nuestros hallazgos indican una prevalencia de lesiones dermatológicas del 81,8%, cifra levemente menor que la reportada en otros trabajos que han descrito la presencia de alguna alteración cutánea con una prevalencia del 95,7%1,7 y específicamente lesiones de piel o mucosas, con una prevalencia del 99%1.
En el presente estudio las lesiones clasificadas como inflamatorias y otras fueron las más prevalentes y correspondieron al 51,5%, donde el 12,1% de ellas estuvieron representadas por las de origen no inflamatorio, como la xerodermia generalizada, que corresponde a piel áspera, descamativa o pruriginosa. Los pacientes no usaban cremas hidratantes o emolientes en forma rutinaria para controlar su condición. Es sabido que existe un fenómeno de xerosis urémica en pacientes con IRC. Sin embargo, esta mejora o se resuelve tras el trasplante renal en la mayoría de los pacientes8. Por consiguiente, consideramos que se trata de una enfermedad frecuente en la población general y en pacientes con enfermedades crónicas de base, como diabetes mellitus e HTA.
Entre las dermatosis más frecuentes de los pacientes con IRC se describen principalmente los cambios pigmentarios: purpura de Henoch-Schönlein, dermatosis perforante adquirida, porfiria cutánea, la fibrosis sistémica nefrogénica y el lupus sistémico; sin embargo, ninguna de estas fue encontrada en nuestros pacientes, debido tal vez a que una vez realizado el trasplante renal dichas enfermedades mejoran o remiten9,10.
En cuanto a las dermatitis, para efectos del análisis incluimos en un solo grupo las seborreicas y de contacto, con una prevalencia del 12,1%. La seborreica en los pacientes inmunosuprimidos es una dermatosis de origen inflamatorio, con una importante colonización de levaduras del género Malassezia, presentando una clínica más florida11. Sin embargo, esta teoría no ha sido bien explicada en pacientes inmunosuprimidos con trasplante renal. No obstante, es frecuente en pacientes con síndrome de inmunodeficiencia humana (virus de la inmunodeficiencia humana/sida), su aparición y la gravedad de la presentación se relacionan con la disminución de linfocitos T CD4 en sus etapas iniciales y en las tardías; estos pacientes comparten, al igual que nuestros participantes, un estado de inmunosupresión y, por tanto, nos planteamos que esta condición dermatológica sea extrapolable al paciente trasplantado renal inmunosuprimido.
La alopecia androgenética hizo parte de este grupo de dermatosis de tipo inflamatorio, la cual es probable que sea un hallazgo incidental no asociado a la terapia farmacológica. Su fisiopatología no está explicada con claridad, aunque se describe asociación de algunos tipos de alopecia con el uso de tacrolimús, mostrando que el cambio de inmunosupresor de ciclosporina a tacrolimús revierte el efecto de hirsutismo de la ciclosporina12.
Por último, en este grupo denominado de otras dermatosis encontramos la onicodistrofia, definida como la alteración de la forma o tamaño del aparato ungueal, observándose en el 9,0% de los pacientes en los hallux. Sin embargo, no se halló afectación de las uñas de las manos ni evidencia de otro tipo de onicopatías estructurales a pesar de que pensábamos encontrar las uñas mitad y mitad o de Lindsay, que son un hallazgo frecuente (hasta 40%) y un signo muy específico de los pacientes renales crónicos, que corresponde a una banda oscura que ocupa de uno a 2 tercios de la uña13.
Dentro de las lesiones dermatológicas de tipo infeccioso encontramos una prevalencia del 33,3%, representada en mayor número por las onicomicosis (24,2%), infecciones ungulares confirmadas por la positividad del KOH. En el estudio los agentes infecciosos más comunes fueron los dermatofitos. Sin embargo, algunos informes, como el de Tulin, muestran que no hay diferencia significativa de la prevalencia de onicomicosis entre los pacientes trasplantados y la población general, ni hay diferencias en la extensión y la severidad de la infección o relación directa con el tipo de dermatofito causante de la tiña unguium14. Entre las hipótesis que planteamos sobre este comportamiento está el hecho de que el médico tratante del paciente trasplantado no sea lo suficientemente minucioso al hacer el examen físico dermatológico y pase por alto los cambios ungulares causados por agentes infecciosos.
Entre otras dermatosis infecciosas de origen viral encontramos la condilomatosis (3%) y las verrugas virales (6,1%), causadas por un agente viral del mismo subgrupo de virus del papiloma humano. La proporción de pacientes con dermatosis de etiología viral fue baja (9,1%). Sin embargo, en la literatura se describen como las dermatosis más comunes, posiblemente asociadas con el tipo de terapia inmunosupresora utilizada15. Es bien conocido el incremento de aparición de verrugas virales con el uso de azatioprina y ciclosporina, así como el efecto protector para la aparición de estas lesiones con el sirolimús y el everolimús. En nuestra población, 15 de los 33 pacientes se encontraban tomando inhibidores de calcineurina y 3 recibían manejo con azatioprina.
No encontramos infecciones bacterianas, lo que coincide con otras publicaciones7. Este hallazgo podría estar relacionado con que los signos y los síntomas de este tipo de infecciones de la piel son llamativos y, debido al continuo control médico llevado por el grupo de trasplante renal, se diagnostican y tratan temprano.
En los pacientes trasplantados renales las dermatosis infecciosas suelen tener una evolución tórpida y presentar características clínicas más abundantes16. En cuanto al tiempo de aparición, es variable, siendo más frecuentes en el primer año postrasplante, con un aumento hasta del 95% en los primeros 5 años siguientes según Larre17.
Las lesiones de tipo tumoral fueron del 9%, con 2 casos de carcinoma basocelular de tipo nodular en áreas fotoexpuestas (retroauricular izquierda y dorso nasal) y un caso de carcinoma escamocelular infiltrante (segundo dedo mano derecha). Los pacientes presentaban fototipo iii y el antecedente de mal uso de protector solar. Webb et al. hallaron que la incidencia del carcinoma escamocelular se eleva en forma exponencial al aumentar los años de inmunosupresión, mientras que el carcinoma de células basales lo hace en progresión lineal. Ferrándiz et al. describen que en los primeros años postrasplante la proporción es similar a la población general, lo que podría explicar nuestros hallazgos18,19. Es importante la educación de los pacientes para el uso adecuado del protector solar, siendo este un factor protector contra la radiación ultravioleta y su relación con la aparición de carcinomas no melanomas5.
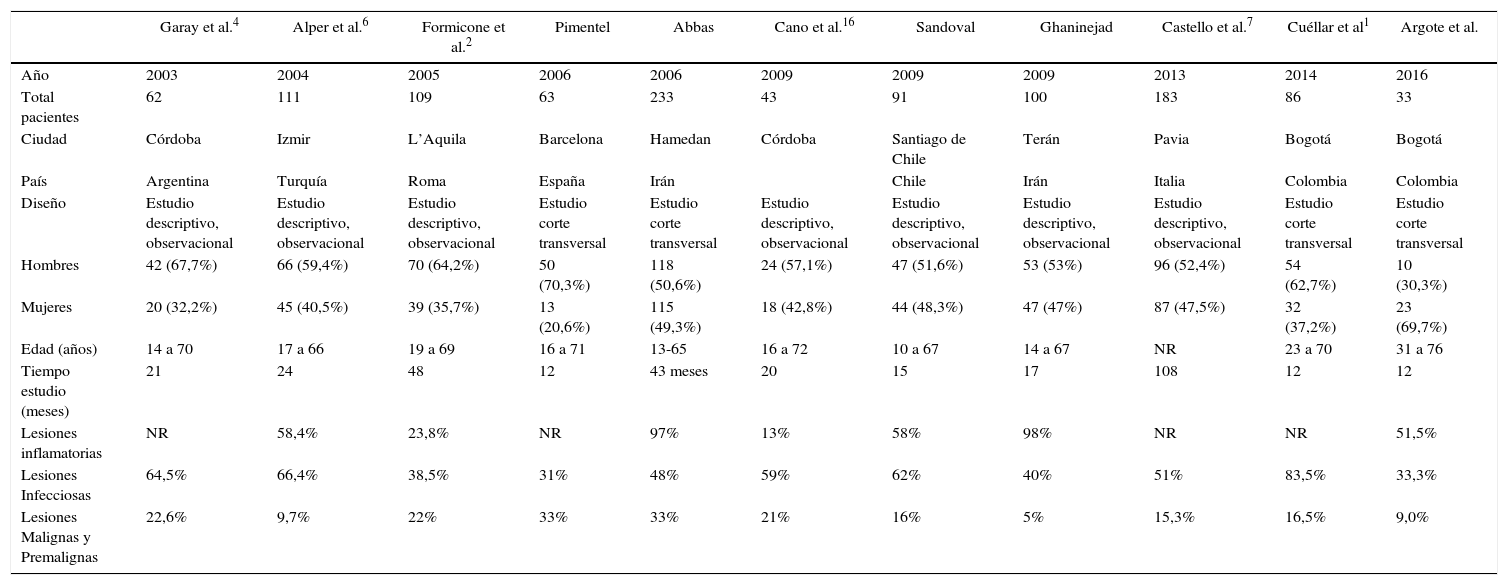
Los hallazgos encontrados contrastan con otros reportes de la literatura (tabla 4), en los cuales identificamos prevalencias similares de lesiones inflamatorias, infecciosas y tumorales, documentando que existe una cifra alta de enfermedades dermatológicas en los pacientes trasplantados renales.
Reportes de prevalencia de lesiones dermatológicas en pacientes trasplantados renales
| Garay et al.4 | Alper et al.6 | Formicone et al.2 | Pimentel | Abbas | Cano et al.16 | Sandoval | Ghaninejad | Castello et al.7 | Cuéllar et al1 | Argote et al. | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| Año | 2003 | 2004 | 2005 | 2006 | 2006 | 2009 | 2009 | 2009 | 2013 | 2014 | 2016 |
| Total pacientes | 62 | 111 | 109 | 63 | 233 | 43 | 91 | 100 | 183 | 86 | 33 |
| Ciudad | Córdoba | Izmir | L’Aquila | Barcelona | Hamedan | Córdoba | Santiago de Chile | Terán | Pavia | Bogotá | Bogotá |
| País | Argentina | Turquía | Roma | España | Irán | Chile | Irán | Italia | Colombia | Colombia | |
| Diseño | Estudio descriptivo, observacional | Estudio descriptivo, observacional | Estudio descriptivo, observacional | Estudio corte transversal | Estudio corte transversal | Estudio descriptivo, observacional | Estudio descriptivo, observacional | Estudio descriptivo, observacional | Estudio descriptivo, observacional | Estudio corte transversal | Estudio corte transversal |
| Hombres | 42 (67,7%) | 66 (59,4%) | 70 (64,2%) | 50 (70,3%) | 118 (50,6%) | 24 (57,1%) | 47 (51,6%) | 53 (53%) | 96 (52,4%) | 54 (62,7%) | 10 (30,3%) |
| Mujeres | 20 (32,2%) | 45 (40,5%) | 39 (35,7%) | 13 (20,6%) | 115 (49,3%) | 18 (42,8%) | 44 (48,3%) | 47 (47%) | 87 (47,5%) | 32 (37,2%) | 23 (69,7%) |
| Edad (años) | 14 a 70 | 17 a 66 | 19 a 69 | 16 a 71 | 13-65 | 16 a 72 | 10 a 67 | 14 a 67 | NR | 23 a 70 | 31 a 76 |
| Tiempo estudio (meses) | 21 | 24 | 48 | 12 | 43 meses | 20 | 15 | 17 | 108 | 12 | 12 |
| Lesiones inflamatorias | NR | 58,4% | 23,8% | NR | 97% | 13% | 58% | 98% | NR | NR | 51,5% |
| Lesiones Infecciosas | 64,5% | 66,4% | 38,5% | 31% | 48% | 59% | 62% | 40% | 51% | 83,5% | 33,3% |
| Lesiones Malignas y Premalignas | 22,6% | 9,7% | 22% | 33% | 33% | 21% | 16% | 5% | 15,3% | 16,5% | 9,0% |
NR: no reporte.
El estudio presenta varias limitaciones, como es el tamaño de la muestra (33 pacientes), que es una población pequeña ante la expectativa que se tenía de cerca de 180 trasplantados renales; sin embargo, debido a cambios en los contratos con las entidades promotoras de salud se redujo la población de estudio. Los resultados no pueden extrapolarse a la población de trasplantados y podría estar subestimada la verdadera frecuencia de patologías dermatológicas por estudiar solo una quinta parte de la población. El estudio trasversal da cuenta de las patologías dermatológicas crónicas que ocurren en la fase de mantenimiento en la cual se encontraban los pacientes con un tiempo mediano de 4 años postrasplante, pero no evalúa las lesiones dermatológicas que ocurren temprano en el paciente cuando se encuentra en fase de inducción de inmunosupresores. Si bien se conoce por la literatura la relación de causalidad entre la terapia inmunosupresora y la aparición de dermatosis, el diseño de nuestro estudio no permite valorar esta asociación.
ConclusionesLa prevalencia de lesiones dermatológicas es alta, siendo las más frecuente las dermatosis inflamatorias y otras, entre ellas la xerodermia. En las infecciones no encontramos casos de infecciones de origen bacteriano y la mayor parte correspondieron a tiña ungueum. Uno de cada 10 pacientes presentó lesión de tipo tumoral.
Se destaca la importancia del equipo multidisciplinario en el seguimiento de los pacientes trasplantados renales y el examen clínico completo de la piel, mucosas y faneras para la remisión oportuna al dermatólogo, asegurando un diagnóstico y un manejo adecuado de las diferentes dermatosis.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Artículo de investigación presentado como requisito para optar el título de especialista en Dermatología de la Fundación Universitaria de Ciencias de la Salud (FUCS).