La osteoporosis (OP) es una enfermedad prevalente tanto o más que la enfermedad pulmonar obstructiva crónica o la diabetes y grave, con un importante impacto sobre la mortalidad, la morbilidad y el deterioro de la calidad de vida, comparable a otras enfermedades crónicas consideradas graves como la cardiopatía isquémica o los accidentes cerebrovasculares. Por lo tanto, se hace imprescindible desarrollar estrategias encaminadas a la detección de la población en riesgo dado que, como ha puesto de manifiesto la Organización Mundial de la Salud (OMS), existen medidas diagnósticas, preventivas y terapéuticas eficaces.
Por otra parte, parece claro que el cribaje universal de la OP mediante densitometría no es factible por su desfavorable relación coste-beneficio. En los últimos años se ha propuesto que el diagnóstico, e incluso la indicación de tratamiento de la osteoporosis, debería establecerse sobre una valoración integral del riesgo de fractura más que sobre la medida aislada de la densidad mineral ósea (DMO)1. Aunque no existen pruebas de que esta aproximación sea más beneficiosa desde el punto de vista de coste-efectividad, resulta evidente que en la valoración del perfil de riesgo individual del paciente con OP debe considerarse1,2:
1. El valor de DMO normalizado (T-score), recordando que por cada desviación estándar (DE) el riesgo relativo de fractura aumenta aproximadamente en un factor de 1,5 a 2,0.
2. La determinación de marcadores de remodelado, donde se encuentren disponibles, cuya elevación es un factor de riesgo de fractura osteoporótica independiente de la DMO (riesgo relativo mayor de 2, si bien debe señalarse que esta relación de riesgo no se ha constatado en todos los estudios donde ha sido evaluada).
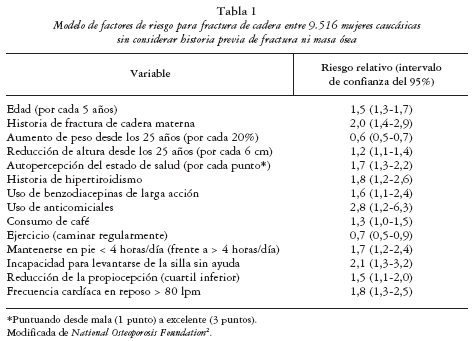
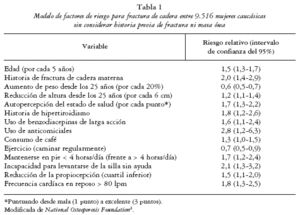
3. La presencia de factores de riesgo de fractura osteoporótica independientes de la DMO y que, en condiciones ideales, deberían haber sido obtenidos en nuestro propio entorno (tabla 1), y cuyo valor predictivo combinado puede superar al de la medida de DMO1,2.
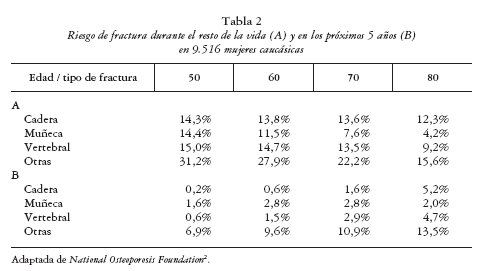
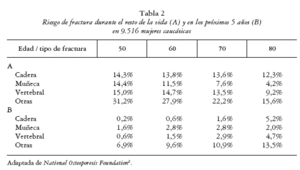
4. Por último, debe de tenerse en cuenta el riesgo individual de fractura que depende, básicamente, de la edad y de la esperanza de vida (tabla 2).
CRIBAJE EN EL MEDIO EXTRAHOSPITALARIO. FACTORES DE RIESGO MAYORES DE OSTEOPOROSIS
El poder predictivo del cribaje sistemático de la OP por densitometría es bajo, por otra parte, la OP es asintomática hasta el desarrollo de fracturas, por lo que debe sospecharse la presencia de OP en mujeres que presenten alguno o varios de los factores de riesgo más predictivos. Aunque es aceptado que el factor aislado que ofrece más información pronóstica sobre el desarrollo de fracturas es la determinación de la DMO3, otros factores de riesgo pueden ser más importantes que la propia medida de la masa ósea para la predicción del riesgo de fractura1,2,4, especialmente cierto en el caso de la edad o de los antecedentes personales o familiares de fractura osteoporótica. Además, la valoración de los factores de riesgo de OP tiene implicaciones económicas puesto que en EE.UU., como en muchos sistemas de salud de nuestro entorno, la Health Care Finance Administration (HCFA) considera que se debe reembolsar la determinación de la masa ósea y de los tratamientos para la OP sólo en presencia de factores de riesgo clínicos de OP5,6.
La probabilidad individual de sufrir una fractura se ve afectada por múltiples factores, incluido el tipo de fractura. Una gran cantidad de estudios han valorado los factores de riesgo para fractura de cadera, entre los que se incluyen el sexo femenino, las razas caucásica y asiática, la edad avanzada, la presencia de baja DMO, la existencia de fracturas previas, los antecedentes de caídas, la delgadez, el consumo de tabaco, la historia familiar de fracturas de cadera, la ingesta de hipnóticos y sedantes y la alteración de la función visual, neuromuscular (caminar lento, debilidad del cuádriceps) o cognitiva. También se han identificado factores de riesgo esqueléticos distintos de la DMO como la mayor longitud del eje de la cadera, o relativos al tipo de caída (laterales). Los factores de riesgo para otras fracturas también incluyen la presencia de baja DMO, la mayor edad, las fractu-
ras previas o la alteración neuromuscular4,7.
Por otra parte, también han sido objeto de estudio los factores de riesgo de baja DMO o de pérdida acelerada de DMO. Entre estos se incluyen8 el sexo femenino, la raza blanca, la edad, la menopausia y la menarquias prematuras, los baches amenorreicos, la delgadez, los antecedentes familiares de OP, el tabaquismo, las fracturas previas, el uso de corticosteroides, la baja ingestión de calcio, la reducción de la función muscular y la cirugía gástrica. El consumo de alcohol y café se ha asociado inconsistentemente con baja masa ósea, mientras que el uso de diuréticos tiazídicos o la actividad física regular se asocian a mayor DMO. Estos factores de riesgo para el desarrollo de baja masa ósea tienen un valor limitado en la estimación de los valores de un sujeto concreto. La combinación de diferentes factores de riesgo sólo explica un 20%-40% de la variabilidad de la masa ósea8, en cambio, los factores de riesgo de fractura sí pueden resultar útiles para la identificación de los sujetos con mayor riesgo1,2.
La National Osteoporosis Foundation ha seleccionado 5 factores de riesgo de fractura de cadera en mujer posmenopáusica caucásica, especialmente útiles en la clínica. En esta selección han pesado no sólo la importancia pronóstica del factor de riesgo (esto es, su riesgo relativo), sino también su accesibilidad y su frecuencia en la población, e incluye: la presencia de una baja DMO, la historia personal de fractura a partir de los 40 años, la historia familiar de fractura de cadera, vertebral o de antebrazo en familiares de primer grado, la delgadez (cuartil inferior de peso), y el consumo de tabaco2. Todas estas condiciones resultaron ser determinantes del riesgo de fractura de cadera de gran importancia en el estudio SOF (tabla 1)3.
ESCALAS DE RIESGO DE BAJA MASA ÓSEA
En los últimos años se han desarrollado instrumentos específicos para valorar el riesgo de osteopenia o de fractura con sensibilidad entre alta y moderada, pero con baja especificidad. En el caso de la predicción de baja masa ósea (tabla 3), los cuestionarios mejor validados incluyen el test ORAI (Osteoporosis Risk Assessment Instrument) de 3 ítems9 y el test SCORE (Símple Calculated Osteoporosis Risk Estimation) de 6 ítems10. La NOF también recomienda valorar los pacientes con alguno de los factores de riesgo mayores: edad igual o superior a 65 años, IMC menor de 22 kg/m2, historia personal o familiar de fractura osteoporótica o tabaquismo. El test ORAI utiliza la edad, el peso y el uso de terapia hormonal sustitutiva para valorar el riesgo de presencia de OP para la indicación de la medida de la masa ósea, presentando una sensibilidad del 90% y una especificidad del 45,1% (valor predictivo positivo 32,5%)11. El test SCORE tiene publicada una sensibilidad del 90% y una especificidad del 32% (valor predictivo positivo 64%)11, aunque se ha detectado una menor especificidad en población de más edad. La sensibilidad y especificidad de la escala de la NOF es de 92% y 21%, respectivamente11. Por otra parte, el rendimiento de la escala OST ha sido valorado en varones americanos, mostrando una sensibilidad y especificidad de 93% y 66% para un punto de corte de 412.
Otras escalas de riesgo de osteoporosis desarrolladas en los últimos años son: OSIRIS (edad, peso corporal, uso de terapia hormonal sustitutiva y fracturas previas de bajo impacto) que clasifica a las pacientes en bajo riesgo (que no precisan mayor evaluación actual), riesgo medio (que deben ser evaluadas inmediatamente) y riesgo alto (que deberían iniciar inmediatamente tratamiento), que ha sido reevaluada recientemente13, o el proyecto ORACLE14 que combina los valores de ultrasonografía apendicular con factores de riesgo
clínicos.
En nuestro medio diversos grupos han intentado diferentes estrategias para la identificación de las mujeres con mayor probabilidad de sufrir OP. Díez et al15 han identificado 4 factores de riesgo independientes para tener valores anómalos de DMO (T-score < 1): edad inferior a 51 años, menos de 70 kg de peso corporal; años de vida fértil inferior a 32 y paridad mayor de dos hijos. La presencia de dos de estos factores de riesgo tiene una sensibilidad del 62,7% con una especificidad del 70% (valor predictivo positivo 79,9%, valor predictivo negativo 50,3%), lo que permitiría evitar un 35,5% de exploraciones densitométricas.
No obstante, en las diferentes publicaciones que han intentado valorar la eficacia de la aplicación de estas reglas de decisión clínica para seleccionar pacientes candidatas a valoración de masa ósea11,16,17 se ha puesto de manifiesto, en general, una escasa capacidad predictiva y la necesidad de valorar localmente cualquiera de estas escalas. También se ha valorado la correlación de estas escalas con la presencia de fracturas osteoporóticas (mejor para ORAI y ABONE), siendo esta relación, en cualquier caso, baja18.
ESCALAS DE RIESGO DE FRACTURA OSTEOPORÓTICA
El análisis de los datos de los pacientes incluidos en el estudio FIT (Fracture Intervention Trial) ha permitido generar un modelo de predicción de la existencia de fracturas vertebrales no diagnosticadas19. Incluye los antecedentes de fractura vertebral (+6 puntos), fractura no vertebral (+1 punto), edad (+1 para 60-69, +2 para 70-79; +3 para > 80 años), pérdida de altura (+1 para 2-4 y +2 para > 4 cm) y haber sido diagnosticado de OP (+1 punto) que, combinados y tomando un punto de corte de 4 puntos, identifica al 60%-65% de las mujeres con fractura vertebral (sensibilidad) con una especificidad del 68%-70% . De forma similar, el reanálisis de los datos del estudio SOF ha generado modelos de predicción de fractura osteoporótica tanto para pacientes con DMO conocida como para las que no dispongan de medida de masa ósea. Este modelo, el índice FRACTURE20, incorpora como variables predictivas la DMO expresada en T-score (+1 punto entre 1 y 2; +2 entre 2 y 2,5; +3 si <-2,5), la existencia de fracturas a partir de los 50 años (+1 punto), el peso inferior o igual a 57 kg (+1 punto), el tabaquismo (+1 punto) y la necesidad de emplear los brazos para levantarse de una silla (+2 puntos), además de la edad (+1 punto para 65-69, +2 para 70-74; +3 para 75-79; +4 para 80-84, +5 para >= 85 años); siendo el punto de corte superior o igual a 6 puntos. Puede aplicarse en caso de no conocer la DMO (punto de corte >= 4 puntos). Este índice ha sido también validado en la población del estudio EPIDOS, donde también ha sido capaz de identificar a la población de mayor riesgo de fracturas de cadera, vertebral y no vertebrales.
De forma análoga se han desarrollado y validado otras estrategias que combinan la selección de candidatas a medida de masa ósea basada en su bajo peso, seguido de valoración conjunta del valor de DMO junto a los factores de riesgo clínico (edad, antecedentes de caídas, capacidad para caminar en tándem [equilibrio dinámico] y velocidad al caminar), para seleccionar las personas de mayor riesgo (doble) de fractura osteoporótica de cadera21.
También recientemente se ha desarrollado un modelo de predicción de fractura osteoporótica en mujeres con osteopenia densitométrica, que toma un interés especial una vez que el estudio NORA ha puesto de manifiesto que un gran número de fracturas osteoporóticas se producen en mujeres con valores de DMO en rango osteopénico. La presencia de un T-score en hueso periférico inferior o igual a 1,8 junto a la mala autopercepción del estado de salud y escasa movilidad (lo que supone el 55% de esa población osteopénica), identifica a un subgrupo de población que casi duplica el riesgo de fractura (4,1% frente a 2,2%)22.
Es probable que en un futuro cercano utilicemos la valoración conjunta de los factores de riesgo de fractura, lo que probablemente nos lleve a clasificar a los pacientes en tres grupos: un primer grupo de muy alto riesgo de fractura independientemente de su valor de DMO (que debiera tratarse sea cual sea su DMO), un segundo grupo de muy bajo riesgo (que no se alteraría incluso con DMO baja) y un tercer grupo con riesgo intermedio en el que la valoración de la DMO es esencial tanto para el diagnóstico como para la indicación de tratamiento23, especialmente cuando desde un punto de vista de economía de la salud, los cuestionarios o escalas de riesgo de osteoporosis pueden ser una alternativa coste-efectiva24.
Debe tenerse en cuenta que cada población tiene un perfil de riesgo diferente, por lo que es recomendable que tanto los estudios de variables predictivas de baja masa ósea como los de predicción de fracturas osteoporóticas sean realizados, o al menos validados, para cada población en la que se pretendan aplicar. No obstante, nunca debe olvidarse, como se ha puesto recientemente de manifiesto25, que las mujeres con baja DMO y 5 factores de riesgo clínicos tienen 12 veces más riesgo de fractura vertebral por osteoporosis que las mujeres con DMO normal y 0 a 3 factores de riesgo. Además, la capacidad predictiva de estas escalas parece mantenerse cuando el seguimiento se prolonga más allá de 10 años26. En cualquier caso, hasta disponer de una herramienta factible, validada localmente y útil para identificar a población de elevado riesgo de osteoporosis y/o fractura, sigue siendo válida la recomendación de búsqueda selectiva de casos en función de factores de riesgo de la guía de práctica clínica de la Sociedad Española de Investigación Ósea y Metabolismo Mineral (SEIOMM)27.