Las invaginaciones intestinales en adultos son de difícil diagnóstico debido a la inespecificidad de los síntomas. Sin embargo, la mayoría tienen una causa estructural que requiere tratamiento quirúrgico. El objetivo de este estudio es revisar sus características epidemiológicas, hallazgos en imagen y manejo terapéutico.
Materiales y métodosEstudio retrospectivo de las invaginaciones intestinales que precisaron ingreso hospitalario diagnosticadas en nuestro hospital entre 2016 y 2020. De un total de 73 casos fueron excluidos errores de codificación (n=6) y pacientes menores de 16 años (n=46), resultando 21 invaginaciones en adultos.
ResultadosLa edad media fue de 57 años, y el dolor abdominal fue la manifestación clínica más frecuente en el 38% de los casos (n=8). El diagnóstico mediante tomografía computarizada (TC), con la presencia “del signo de la diana”, alcanzó una sensibilidad del 100%, siendo la región ileocecal la localización más frecuente en un 38% de los pacientes (n=8). Un 85,7% de los casos (n=18) tenían una causa estructural y el 81% (n=17) requirió cirugía. Los resultados anatomopatológicos fueron concordantes con la TC en un 94,1%, siendo la etiología más frecuente la neoplásica: 35,3% benignas (n=6) y 64,7% malignas (n=9).
ConclusionesLa TC es la prueba de elección en el diagnóstico de las invaginaciones intestinales y resulta determinante a la hora de identificar la etiología y decidir el manejo terapéutico.
Intestinal intussusception is difficult to diagnose in adults because the symptoms are nonspecific. However, most have structural causes that require surgical treatment. This paper reviews the epidemiologic characteristics, imaging findings, and therapeutic management of intussusception in adults.
Materials and methodsThis retrospective study identified patients diagnosed with intestinal intussusception who required admission to our hospital between 2016 and 2020. Of the 73 cases identified, 6 were excluded due to coding errors and 46 were excluded because the patients were aged<16 years. Thus, 21 cases in adults (mean age, 57 y) were analyzed.
ResultsThe most common clinical manifestation was abdominal pain, reported in 8 (38%) cases. In CT studies, the target sign yielded 100% sensitivity. The most common site of intussusception was the ileocecal region, reported in 8 (38%) patients. A structural cause was identified in 18 (85.7%) patients, and 17 (81%) patients required surgery. The pathology findings were concordant with the CT findings in 94.1% of cases; tumors were the most frequent cause (6 (35.3%) benign and 9 (64.7%) malignant).
ConclusionsCT is the first-choice test for the diagnosis of intussusception and plays a crucial role in determining its etiology and therapeutic management.
Al contrario que en niños, las invaginaciones intestinales (II) en adultos son poco frecuentes y presentan sintomatología inespecífica1–3, lo que supone un reto diagnóstico.
Clásicamente, se diagnosticaban durante la cirugía4. El desarrollo y mayor uso de las pruebas de imagen permiten no solo su diagnóstico prequirúrgico, sino también identificar su etiología y posibles complicaciones.
El objetivo de este trabajo es revisar las características epidemiológicas y radiológicas de las invaginaciones del adulto tratadas en nuestro centro y su influencia en el manejo terapéutico.
Material y métodosTras la aprobación del comité ético de nuestro centro, se analizaron retrospectivamente II que requirieron hospitalización entre los años 2016 y 2020. De 73 casos, se excluyeron errores de codificación (n=6) y pacientes menores de 16 años (n=46), resultando 21 invaginaciones en adultos (n=21).
Supervisados por radiólogos con más de 5 años de experiencia en radiología abdominal, residentes de la especialidad revisaron los historiales de los pacientes, recogiendo información epidemiológica y clínica, incluidos los síntomas principales. Se evaluaron las pruebas de imagen realizadas buscando hallazgos típicos de II, definidos por la presencia del “signo de la diana o el donut”, la “salchicha” o el “pseudorriñón”. Se recogieron la localización de la invaginación, su etiología, el tratamiento y la concordancia radiopatológica, y se valoró la presencia de complicaciones, como neumoperitoneo, obstrucción intestinal, isquemia y colecciones.
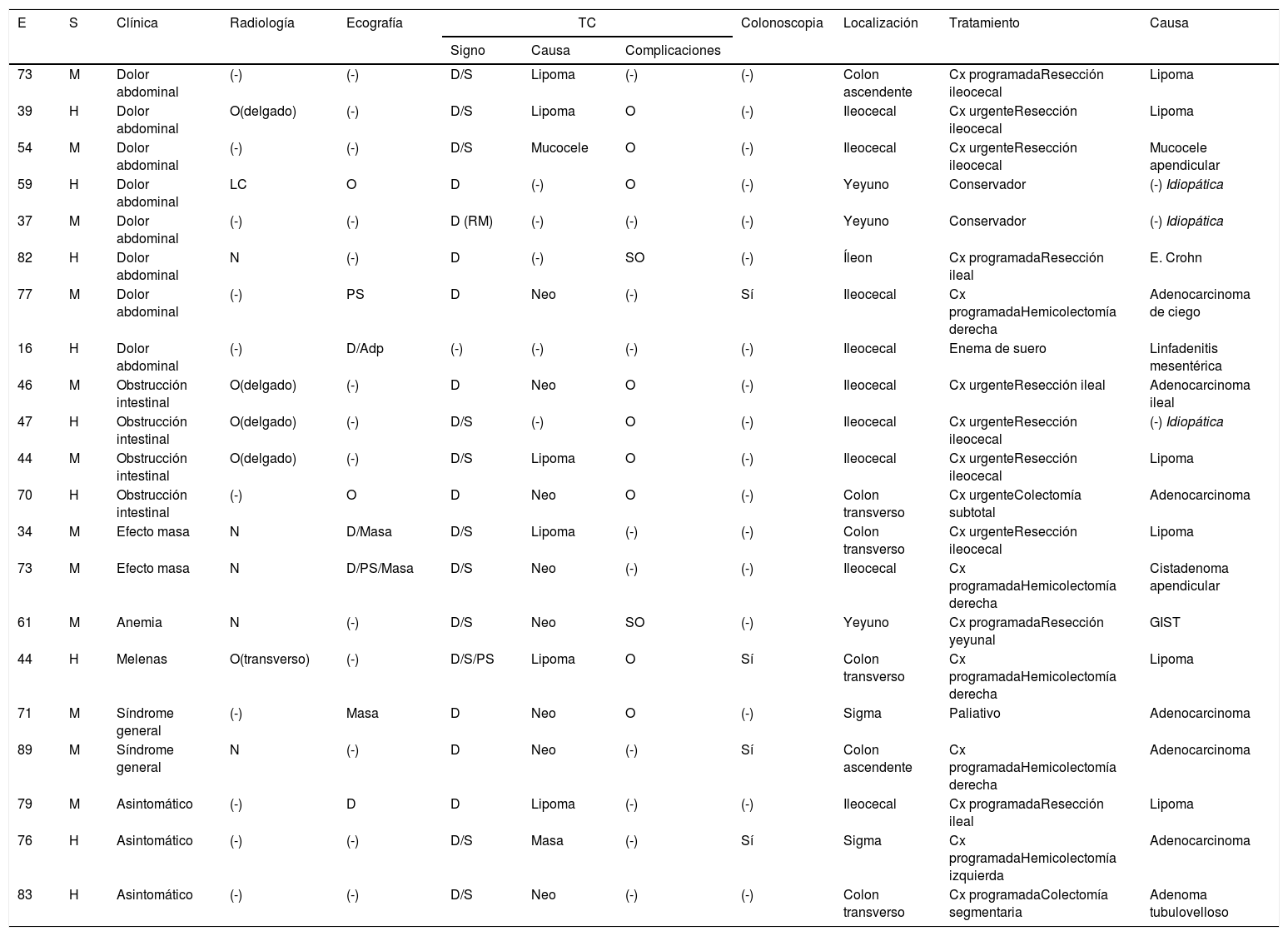
ResultadosIngresaron 67 pacientes con II, el 68,7% (n=46) menores de 16 años, que fueron excluidos del estudio. El 31,3% (n=21), adultos. Las características se muestran en la tabla 1.
Tabla de resultados obtenidos en el estudio
| E | S | Clínica | Radiología | Ecografía | TC | Colonoscopia | Localización | Tratamiento | Causa | ||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Signo | Causa | Complicaciones | |||||||||
| 73 | M | Dolor abdominal | (-) | (-) | D/S | Lipoma | (-) | (-) | Colon ascendente | Cx programadaResección ileocecal | Lipoma |
| 39 | H | Dolor abdominal | O(delgado) | (-) | D/S | Lipoma | O | (-) | Ileocecal | Cx urgenteResección ileocecal | Lipoma |
| 54 | M | Dolor abdominal | (-) | (-) | D/S | Mucocele | O | (-) | Ileocecal | Cx urgenteResección ileocecal | Mucocele apendicular |
| 59 | H | Dolor abdominal | LC | O | D | (-) | O | (-) | Yeyuno | Conservador | (-) Idiopática |
| 37 | M | Dolor abdominal | (-) | (-) | D (RM) | (-) | (-) | (-) | Yeyuno | Conservador | (-) Idiopática |
| 82 | H | Dolor abdominal | N | (-) | D | (-) | SO | (-) | Íleon | Cx programadaResección ileal | E. Crohn |
| 77 | M | Dolor abdominal | (-) | PS | D | Neo | (-) | Sí | Ileocecal | Cx programadaHemicolectomía derecha | Adenocarcinoma de ciego |
| 16 | H | Dolor abdominal | (-) | D/Adp | (-) | (-) | (-) | (-) | Ileocecal | Enema de suero | Linfadenitis mesentérica |
| 46 | M | Obstrucción intestinal | O(delgado) | (-) | D | Neo | O | (-) | Ileocecal | Cx urgenteResección ileal | Adenocarcinoma ileal |
| 47 | H | Obstrucción intestinal | O(delgado) | (-) | D/S | (-) | O | (-) | Ileocecal | Cx urgenteResección ileocecal | (-) Idiopática |
| 44 | M | Obstrucción intestinal | O(delgado) | (-) | D/S | Lipoma | O | (-) | Ileocecal | Cx urgenteResección ileocecal | Lipoma |
| 70 | H | Obstrucción intestinal | (-) | O | D | Neo | O | (-) | Colon transverso | Cx urgenteColectomía subtotal | Adenocarcinoma |
| 34 | M | Efecto masa | N | D/Masa | D/S | Lipoma | (-) | (-) | Colon transverso | Cx urgenteResección ileocecal | Lipoma |
| 73 | M | Efecto masa | N | D/PS/Masa | D/S | Neo | (-) | (-) | Ileocecal | Cx programadaHemicolectomía derecha | Cistadenoma apendicular |
| 61 | M | Anemia | N | (-) | D/S | Neo | SO | (-) | Yeyuno | Cx programadaResección yeyunal | GIST |
| 44 | H | Melenas | O(transverso) | (-) | D/S/PS | Lipoma | O | Sí | Colon transverso | Cx programadaHemicolectomía derecha | Lipoma |
| 71 | M | Síndrome general | (-) | Masa | D | Neo | O | (-) | Sigma | Paliativo | Adenocarcinoma |
| 89 | M | Síndrome general | N | (-) | D | Neo | (-) | Sí | Colon ascendente | Cx programadaHemicolectomía derecha | Adenocarcinoma |
| 79 | M | Asintomático | (-) | D | D | Lipoma | (-) | (-) | Ileocecal | Cx programadaResección ileal | Lipoma |
| 76 | H | Asintomático | (-) | (-) | D/S | Masa | (-) | Sí | Sigma | Cx programadaHemicolectomía izquierda | Adenocarcinoma |
| 83 | H | Asintomático | (-) | (-) | D/S | Neo | (-) | (-) | Colon transverso | Cx programadaColectomía segmentaria | Adenoma tubulovelloso |
(-): no realizada; Adp: adenopatías; Cx: cirugía; D: “signo de la diana”; E: edad; H: hombre; S: sexo; LC: “signo de la luna creciente”; M: mujer; N: normal; O: obstrucción; PS: “signo del pseudorriñón”; S: “signo de la salchicha”; SO: suboclusión.
La media de edad fue 57 años, con mínima preferencia por el sexo femenino. El síntoma más frecuente, en un 38% de los casos (n=8), fue el dolor abdominal, seguido por la obstrucción intestinal en un 19% (n=4). Otras manifestaciones fueron masa palpable, síndrome general, anemia o sangrado digestivo. El 14,3% (n=3) estaba asintomático y el diagnóstico fue incidental.
El 100% de los pacientes fueron diagnosticados mediante pruebas de imagen. Todos mediante tomografía computarizada (TC), menos uno, que solamente requirió ecografía por su edad y por la ausencia de complicaciones. La sensibilidad de la TC para el diagnóstico de II fue del 100%. El 90,5% (n=19) de los pacientes presentaban el “signo de la diana”. Los signos de “la salchicha” o el “pseudorriñón” se evidenciaron en el 57,9% (n=11) y el 5,3% (n=1), respectivamente.
Entre sus localizaciones, la región ileocecal apareció en un 38,1% de los casos (n=8), seguida del colon transverso en un 19,1% (n=4) y del yeyuno en el 14,3% (n=3).
El 80,96% (n=17) de las II mostraron una causa subyacente en la TC de diagnóstico. Del 19,04% (n=4) en las que no se identificó, todas en intestino delgado, solamente una requirió cirugía (resultó ser secundaria a enfermedad de Crohn); el resto se resolvieron espontáneamente con manejo conservador. Finalmente, un 85,7% (n=18) de las II presentaban una causa subyacente. La sensibilidad de la TC para identificarla fue del 94,4%.
La lesión estructural más frecuente, en un 71,4% de los casos (n=15), fue la neoplásica, siendo el 35,3% de ellas (n=6) benignas, concretamente lipomas, y el 64,7% restante, malignas (n=9), más habitualmente (n=6) adenocarcinomas (66,7%). El tratamiento fue quirúrgico en el 81% de los pacientes (n=17). Este se realizó de forma urgente en un 41,1% de ellos (n=7), debido fundamentalmente a la presencia de obstrucción intestinal.
De las lesiones resecadas (n=17), tras los resultados de anatomía patológica, se constató una concordancia radiopatológica del 94,2% con la TC (n=16).
DiscusiónLa II es una patología en la que un segmento de asa intestinal se introduce en otro adyacente, pudiendo condicionar una obstrucción, seguida de inflamación e isquemia1,5,6. Ocurre debido a una alteración del peristaltismo normal del asa, a menudo provocado por una lesión en su pared7,8.
Son típicas de la edad pediátrica, cuando no suele existir una causa estructural subyacente, y por ello pueden reducirse mediante enemas de suero5,6. Según la literatura médica, únicamente el 5% de las invaginaciones ocurren en adultos5,9. En nuestro trabajo, este porcentaje alcanza el 30% de los casos registrados, aunque debemos recordar que se incluyeron únicamente pacientes que requirieron ingreso hospitalario. El aumento de la incidencia de esta patología en adultos podría ser secundario al envejecimiento de la población y a un mayor uso de las pruebas de imagen.
La edad media de presentación según la literatura revisada es de 50 años9,10. En nuestro trabajo fue ligeramente superior, 57 años.
Los adultos, al contrario que los niños, no muestran la tríada típica de dolor abdominal cólico, vómitos y heces “en jalea de grosella”1–3; el dolor abdominal inespecífico es el síntoma principal más frecuente, seguido de obstrucción intestinal o masa palpable11,12. Además, como menciona el grupo de De Clerk et al. y como hemos podido comprobar, la anemia, el síndrome general o los sangrados digestivos también pueden aparecer, debido a la presencia de lesiones neoplásicas malignas6.
Las II se pueden clasificar según su localización o su etiología. En cuanto a su localización, la mayoría de las series publicadas describen que el intestino delgado es la localización más frecuente. Posiblemente esto sea debido a que incluyen un elevado número de invaginaciones transitorias, precisamente más frecuentes en el intestino delgado, mayoritariamente idiopáticas y que no requieren actuación médica6. En nuestra serie, al incluir únicamente pacientes que requirieron ingreso hospitalario, el porcentaje de estas II es menor. Por otro lado, al igual que ocurre en nuestro trabajo, las invaginaciones que tienen una causa estructural ocurren más frecuentemente en la región ileocecal o ileocólica (dependiendo de dónde asiente la lesión)6. La localización colónica es menos habitual y se vincula a lesiones malignas y pacientes mayores13. Hanan et al. describen esta localización en un 31% de los casos14. En nuestra muestra, este porcentaje asciende a un 38,1%, probablemente dada la mayor edad media.
Según la naturaleza de su etiología, podemos clasificar las II como benignas o malignas. En el intestino delgado, normalmente la causa es benigna: divertículo de Meckel, adherencias o lipomas y, menos frecuentemente, hiperplasia linfoide, hemangiomas o adenomas (síndrome de Peutz-Jegher). También pueden ser yatrogénicas, secundarias a la colocación de sondas o a una gastroyeyunostomía15. Entre las causas malignas destaca la enfermedad metastásica10, por encima de adenocarcinomas, GIST, linfoma, leiomiosarcomas o tumores neuroendocrinos. Por el contrario, las del marco cólico suelen ser malignas, comúnmente secundarias a adenocarcinoma. Entre las lesiones benignas destaca el lipoma, seguido del GIST y los pólipos adenomatosos15. De forma similar, en nuestro trabajo, el adenocarcinoma y el lipoma son las etiologías más habituales.
El 10% de las invaginaciones, sobre todo las entéricas, no presentan una causa identificable y son denominadas transitorias. Algunas son idiopáticas, otras secundarias a infecciones, enfermedad de Crohn, celiaquía, otros síndromes malabsortivos o anorexia nerviosa8.
El diagnóstico de las II en el adulto es un reto. Clásicamente, solo un tercio de los casos se diagnosticaban prequirúrgicamente4. El desarrollo de las técnicas de imagen ha modificado este escenario. En nuestra serie, todos los pacientes fueron diagnosticados antes de la cirugía.
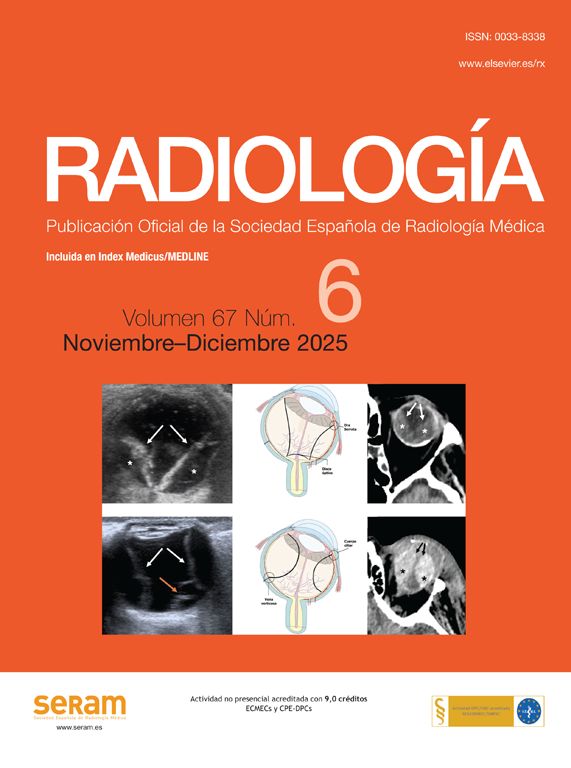
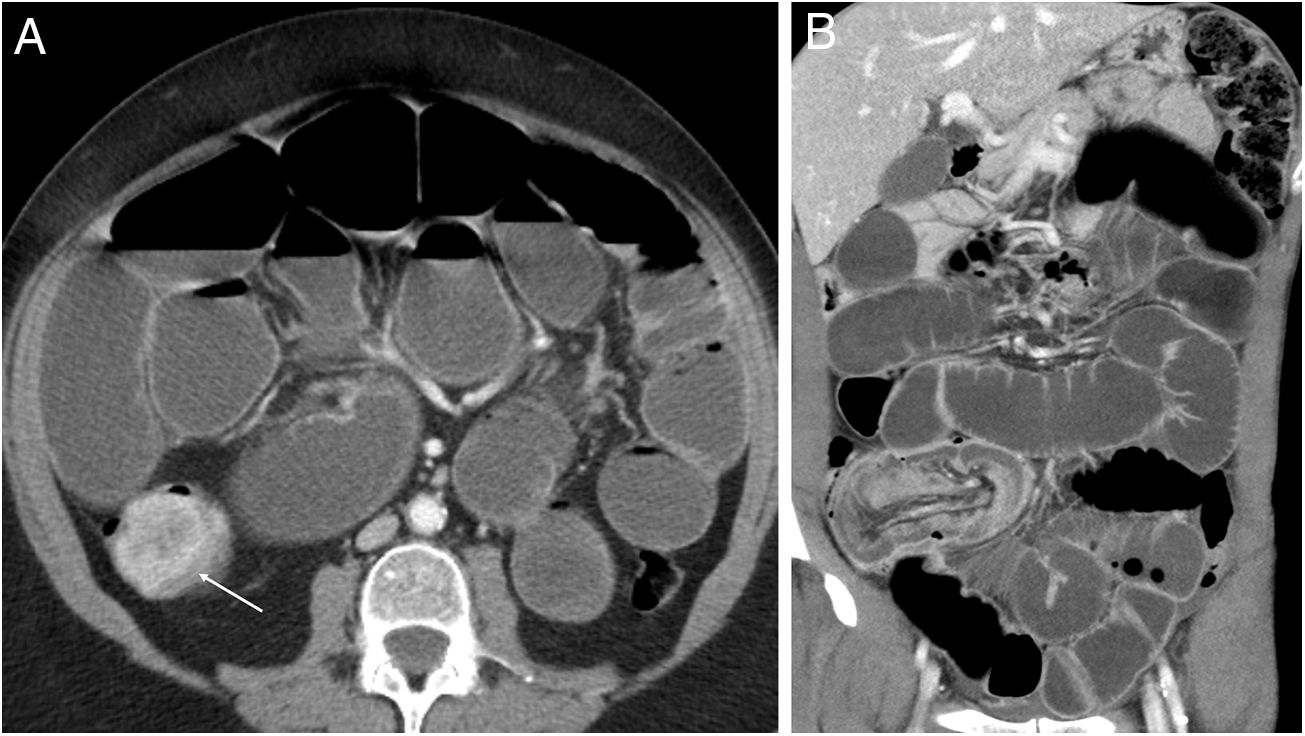
A pesar de que la radiografía simple suele ser la primera exploración, los hallazgos específicos de II descritos en la literatura, como el “signo de la luna creciente” (gas entre el asa invaginada y el asa continente)16, son poco frecuentes en la práctica; de hecho, solamente lo identificamos en uno de nuestros pacientes (fig. 1A). No obstante, la radiografía puede mostrar complicaciones como neumoperitoneo o signos de obstrucción, indicando en ocasiones la localización del cambio de calibre (fig. 1B y C).
Radiografía simple. A) “Signo de la luna creciente”: semiluna radiolúcida de gas atrapado entre la pared de un asa y el asa invaginada. B) Obstrucción de intestino delgado: distensión de asas de delgado con ausencia de gas en colon. C) Obstrucción de colon: dilatación de colon ascendente hasta transverso proximal, posible localización de la obstrucción (círculo).
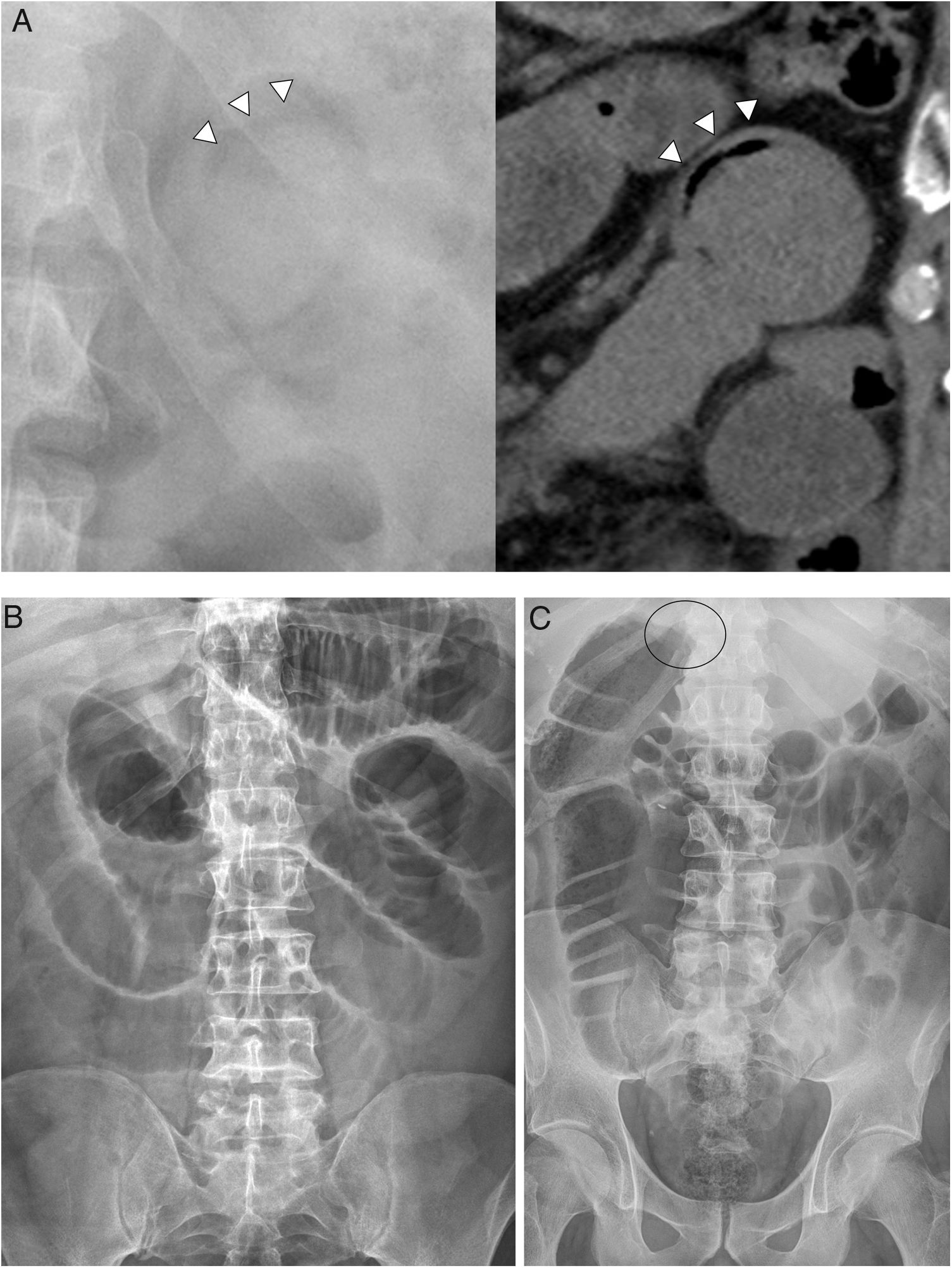
La ecografía puede revelar signos de II como el “signo del donut”, conformado en cortes transversales del asa por bandas concéntricas hipo- e hiperecogénicas que representan un asa dentro de la otra; o el del “pseudorriñón” en el plano longitudinal, con el meso hiperecogénico del asa invaginada rodeado parcialmente por una banda hipoecogénica correspondiente a la pared de las asas (fig. 2). Sin embargo, la ecografía presenta baja sensibilidad en la detección de complicaciones y lesiones asociadas y, a diferencia de en los pacientes pediátricos, claras limitaciones técnicas derivadas del hábito corporal de los pacientes adultos (obesidad) y la presencia de meteorismo.
Ecografía. A) “Signo de la diana o el donut”: bandas concéntricas de diferente ecogenicidad, correspondientes al asa invaginada en el interior del asa invaginante en cortes axiales a las mismas. B) “Signo del pseudorriñón”: masa de apariencia reniforme en cortes longitudinales, con reborde hipoecogénico y centro hiperecogénico correspondiente al meso del asa invaginada.
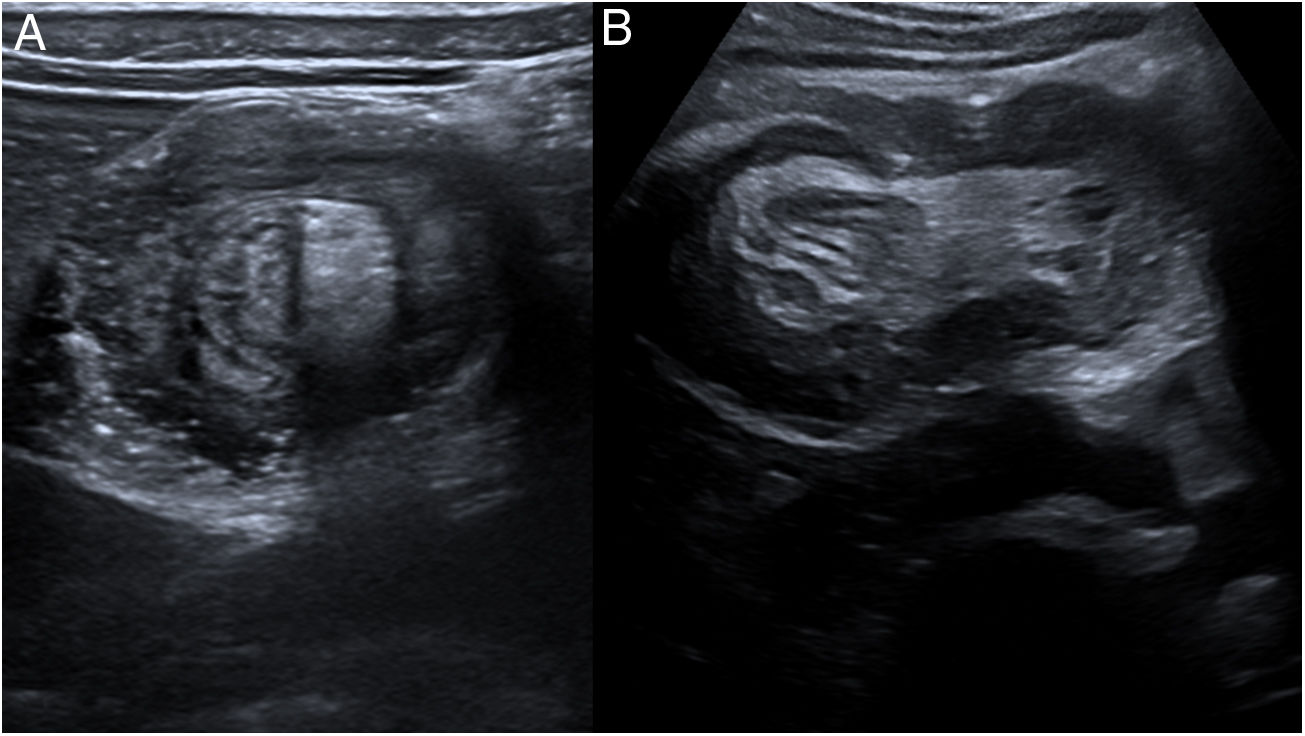
La TC es la prueba de elección, con una sensibilidad del 58% al 100% en función de las diferentes series revisadas5,9,17. En nuestra serie, la sensibilidad de la TC para diagnosticar una II fue del 100%. Se diferencian tres patrones radiológicos según la evolución (fig. 3): inicialmente se identifica, en cortes axiales a la invaginación, una disposición concéntrica alternante de las capas de la pared de las asas implicadas, generando el “signo de la diana”. Ocasionalmente asocia grasa excéntrica correspondiente al meso del asa invaginada. Conforme aumenta la inflamación, aparece el “signo de la salchicha”, en su eje longitudinal, con bandas de hipo- e hiperatenuación correspondientes a la grasa mesentérica y la pared intestinal. Por último, aparece el “signo del pseudorriñón”, secundario a edema, engrosamiento mural y compromiso vascular18,19.
Signos de invaginación intestinal en tomografía computarizada. A) “Signo de la diana”, con el asa invaginada en el interior del asa proximal (flecha) y grasa de disposición excéntrica correspondiente al meso del asa invaginada (área perfilada). B) “Signo de la salchicha”, compuesto por bandas alternantes de hipo- e hiperdensidad, correspondientes a las paredes de las asas y la grasa de su meso edematosa. C) “Signo del pseudorriñón”: masa reniforme de centro hipodenso por edema y compromiso vascular de las asas implicadas, perfilada por una línea hiperdensa de realce (cabezas de flecha).
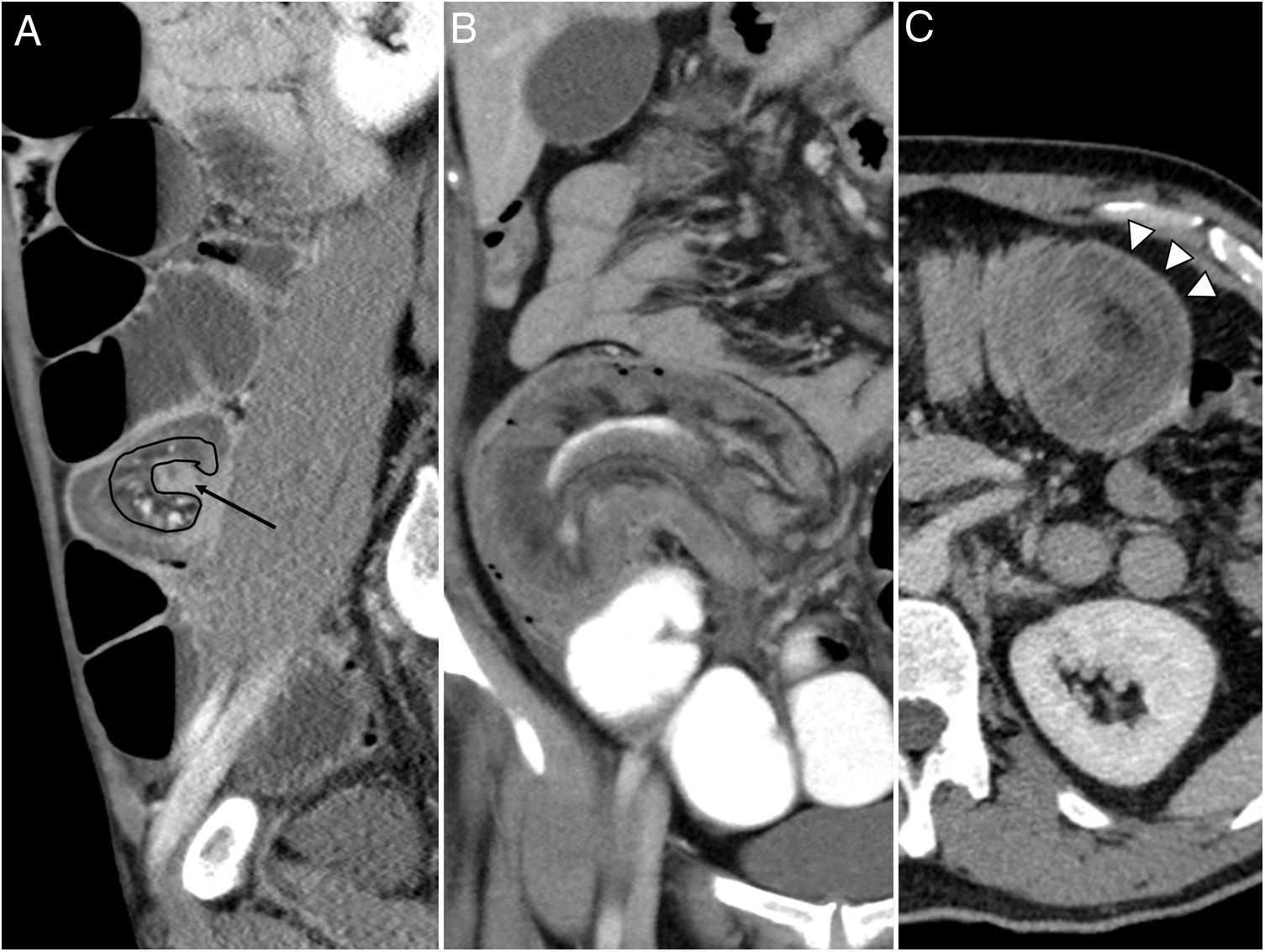
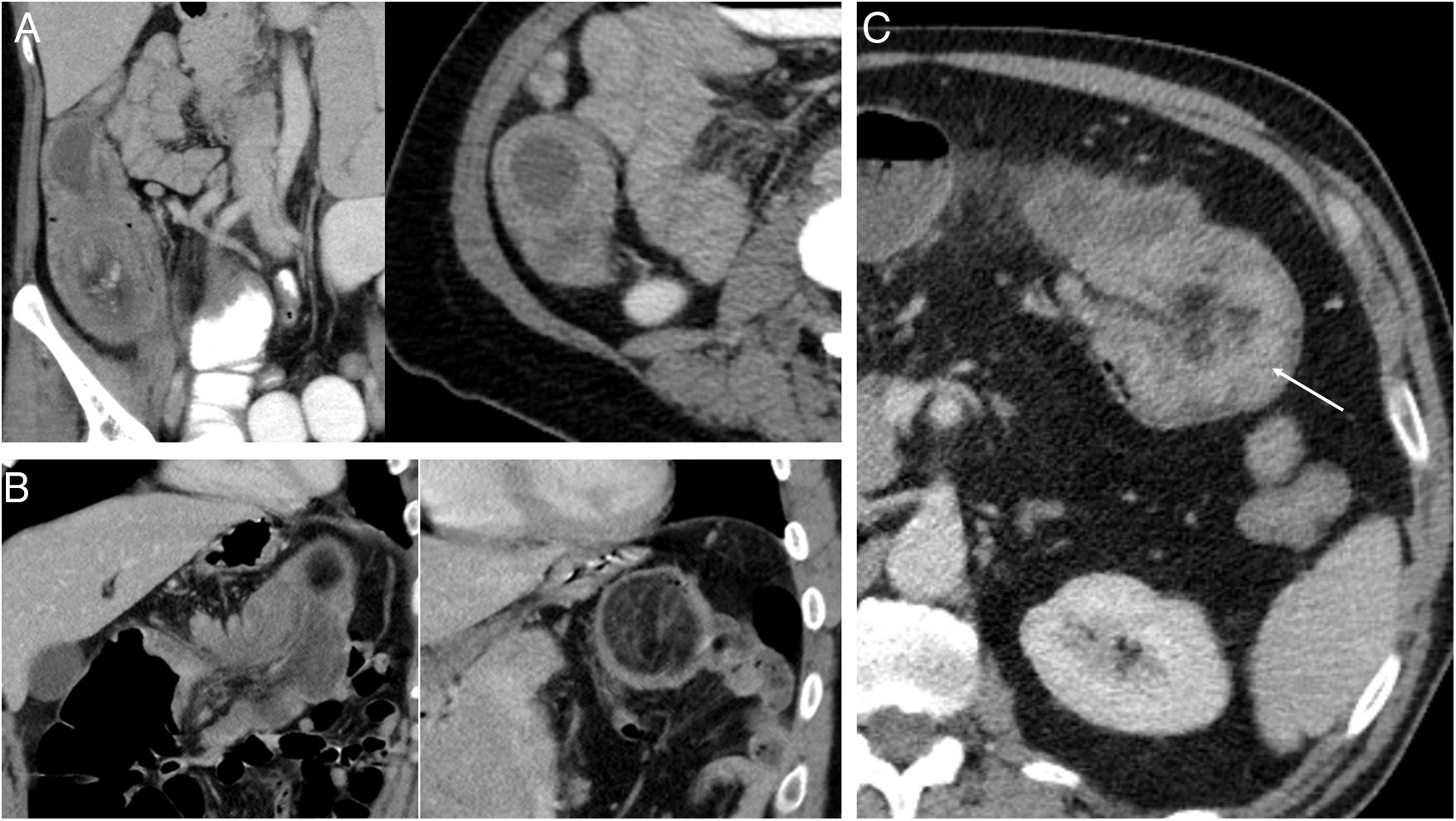
Por otra parte, las II en los adultos presentan en un 90% de los casos5 una causa estructural que denominamos “cabeza de invaginación”. La TC permite muchas veces su identificación, localización y caracterización antes de la cirugía. En nuestro estudio, la TC mostró la causa en el 94,4% de los pacientes (n=17) en los que esta existía (fig. 4), y la concordancia entre los resultados anatomopatológicos y la sospecha diagnóstica en imagen alcanzó un 94,2% (n=16).
Causas de invaginación intestinal. Invaginación ileocecal secundaria a: una lesión quística, con resultado anatomopatológico final de mucocele (A), una lesión bien definida, de estirpe grasa compatible con lipoma (B), e invaginación en colon transverso con un engrosamiento asimétrico de la pared intestinal sugestivo de proceso neoformativo (C).
La TC también permite detectar complicaciones que obliguen a un cambio en el manejo terapéutico, como ocurrió en un 42,9% de nuestros pacientes (n=8), que presentaron obstrucción intestinal (fig. 5), de los cuales un 75% (n=6) precisó cirugía urgente. Otras complicaciones descritas en la literatura que podrían aparecer e indicarían cirugía urgente, menos frecuentes y ausentes en nuestro estudio, son isquemia y/o necrosis intestinal, perforación de víscera hueca o colecciones.
Complicaciones de las invaginaciones intestinales. Obstrucción intestinal: dilatación de asas de intestino delgado secundaria a invaginación ileocecal en los planos axial (A) y coronal (B). Se identifica una lesión hipervascular con centro ligeramente necrótico causante de la invaginación sugestiva de neoformación (flecha). El resultado anatomopatológico fue finalmente de adenocarcinoma ileal.
La sensibilidad de la resonancia magnética (RM) es superponible a la de la TC y los hallazgos, similares18, pero es menos accesible y dependiente de la colaboración del paciente, siendo una opción en un contexto no urgente.
La colonoscopia puede ser una técnica útil, pues permite diagnosticar y biopsiar la lesión subyacente. El grupo de Wang et al. propone su realización pre- o intraoperatoria en II colónicas para confirmar la naturaleza de la lesión y adecuar el tratamiento quirúrgico20. En nuestro estudio, solamente se les realizó colonoscopia a un 23,8% de los pacientes, reservándose para casos dudosos.
Tradicionalmente, el tratamiento de las II era la cirugía. El desarrollo de las técnicas de imagen ha permitido disminuir el número de intervenciones, con manejos conservadores exitosos hasta en un 82% de casos8. Cuando se trata de invaginaciones de corta extensión, entéricas y sin causa subyacente identificable, debe mantenerse una actitud expectante, ya que la mayoría terminan resolviéndose solas. En pacientes con enfermedad de Crohn o celiaquía, las invaginaciones no requieren en general un tratamiento específico, más allá del de la enfermedad de base6.
Si la TC muestra una lesión orgánica, el tratamiento debería ser quirúrgico, y si además se identifican complicaciones, este debe ser urgente. El tipo de cirugía dependerá de la etiología de la lesión y de la presencia de complicaciones, de ahí la importancia de los hallazgos radiológicos. Si la lesión es benigna y no existen signos de sufrimiento intestinal, la reducción manual, seguida de enterotomía y resección de la lesión, es la técnica de elección (vídeo 1). Cabe reseñar que es también la cirugía indicada en los pacientes con síndrome de Peutz-Jeghers, en los que el tratamiento no es curativo. Por el contrario, la presencia de signos de isquemia o la sospecha de malignidad contraindican la reducción manual y obligan a una resección en bloque por el riesgo de perforación, complicaciones de la anastomosis o diseminación tumoral6. Teniendo en cuenta la alta incidencia de malignidad en las invaginaciones colónicas, estas deben ser resecadas también en bloque, así como las ileocecales14, y de existir dudas diagnósticas, la realización de una colonoscopia es recomendable20.
ConclusiónLas II en el adulto son un reto radiológico. La TC es la técnica de elección, permitiendo la identificación, localización y caracterización de la causa estructural de las mismas, datos esenciales en el manejo terapéutico del paciente.
Autoría- 1.
Responsable de la integridad del estudio: CGCS, SBG.
- 2.
Concepción del estudio: CGCS, SBG, SJO, MBG.
- 3.
Diseño del estudio: CGCS, SBG, SJO, MBG.
- 4.
Obtención de los datos: CGCS, SBG, MBG.
- 5.
Análisis e interpretación de los datos: CGCS, SBG, SJO, MBG.
- 6.
Tratamiento estadístico: CGCS, JDGP.
- 7.
Búsqueda bibliográfica: CGCS, SBG, JDGP, SSB.
- 8.
Redacción del trabajo: CGCS, SBG, JGDP, RGF.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: CGCS, SBG, JDGP, RGF.
- 10.
Aprobación de la versión final: CGCS, SBG, SSB, RGF.
Los autores declaran no tener ningún conflicto de intereses.