INTRODUCCIÓN
La enteritis eosinofílica primaria (EEP), que fue descrita por primera vez por Kaijser en el año 1937, constituye un raro trastorno inflamatorio de etiología desconocida, secundario a infiltración focal o difusa del intestino delgado por eosinófilos1.
El objetivo de este trabajo es presentar un paciente con EEP estudiado con tomografía computarizada helicoidal y realizar una revisión bibliográfica de esta infrecuente entidad.
PRESENTACIÓN DEL CASO
Se trata de un paciente varón de 19 años de edad que refiere episodios de dolor abdominal difuso, de tipo cólico y de un mes y medio de evolución. El examen de laboratorio revela leucocitosis (11.000 mm3), eritrosedimentación acelerada (30 mm en la primera hora) con una fórmula leucocitaria en donde destaca un porcentaje de eosinófilos del 25%. Con estos datos se le solicita tomografía computarizada helicoidal de abdomen (figs. 1 y 2). El paciente fue intervenido quirúrgicamente, realizándosele resección de intestino delgado distal y toma biópsica de ganglios linfáticos afectados. Los resultados histológicos confirman el diagnóstico de EEP (figs. 3 y 4), por lo que el paciente inicia terapéutica con glucocorticoides, obteniéndose una notable mejoría. Actualmente se encuentra libre de sintomatología.
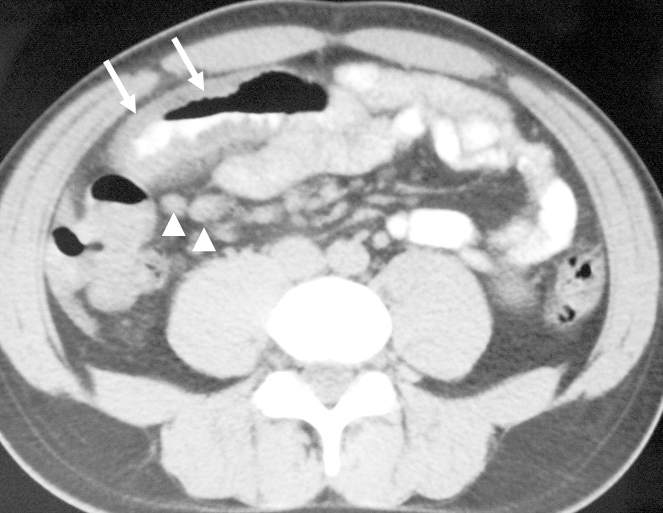
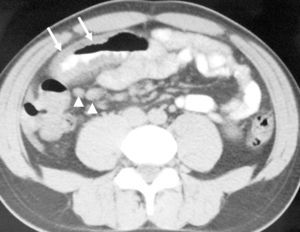
Fig. 1.--Enteritis eosinofílica primaria. Tomografía computarizada helicoidal obtenida tras la administración de contraste oral, donde puede observarse la presencia de aumento homogéneo y circunferencial del grosor de la pared del intestino delgado distal (flechas). Nótese la presencia de aumento de volumen de ganglios linfáticos adyacentes (cabeza de flechas).
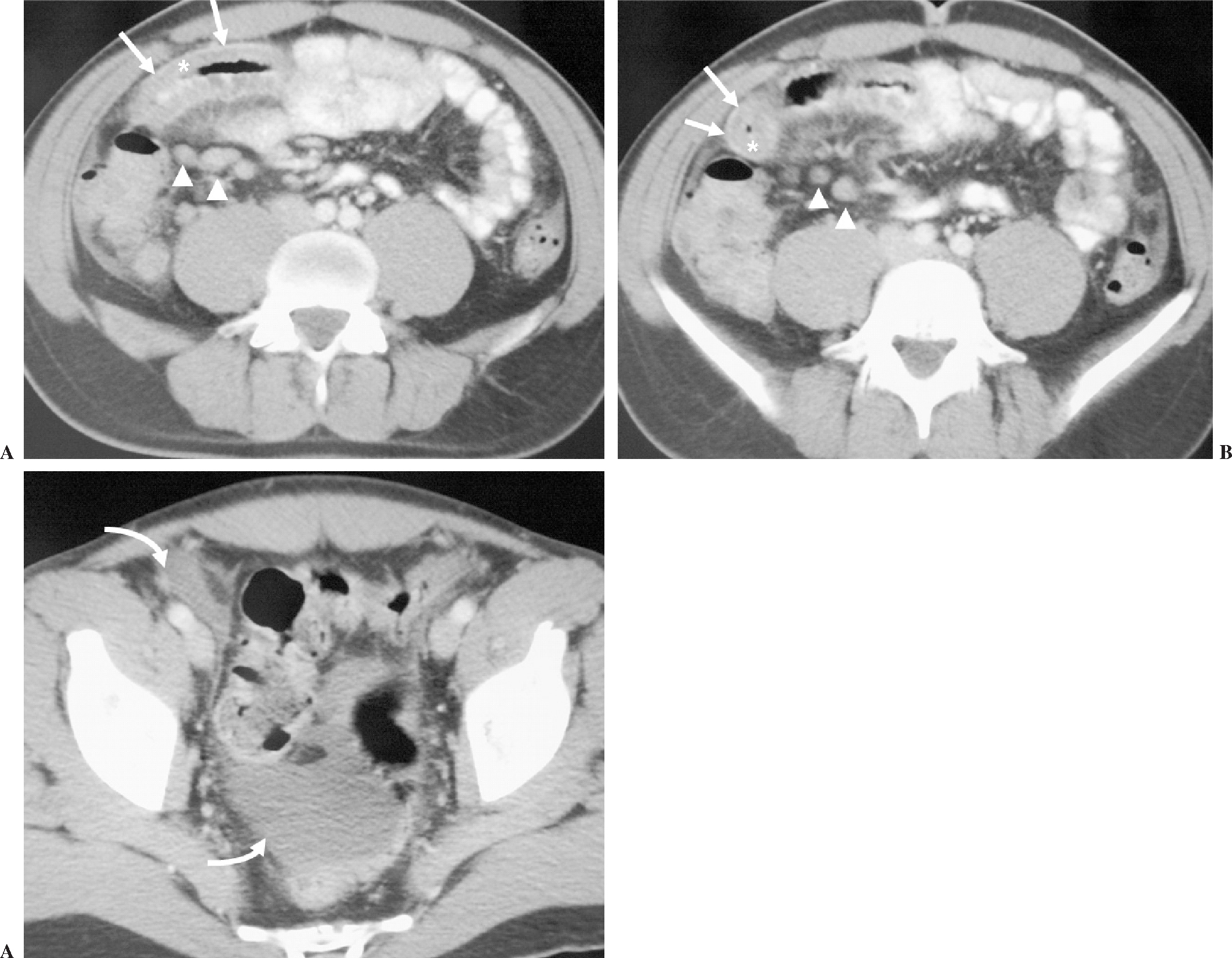
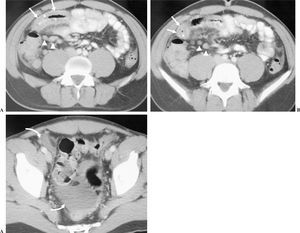
Fig. 2.--Enteritis eosinofílica primaria. (A) y (B) Tomografía computarizada helicoidal obtenida tras la administración de contraste oral y endovenoso, donde puede observarse engrosamiento mural simétrico y circunferencial del intestino delgado distal, que muestra hipercaptación periférica del medio de contraste (flechas) y un área central de menor densidad (*), constituyendo el signo del doble halo. Ganglios linfáticos aumentados de tamaño próximos a la lesión (cabeza de flechas). (C) En un corte inferior puede observarse la presencia de ascitis (flechas curvas).
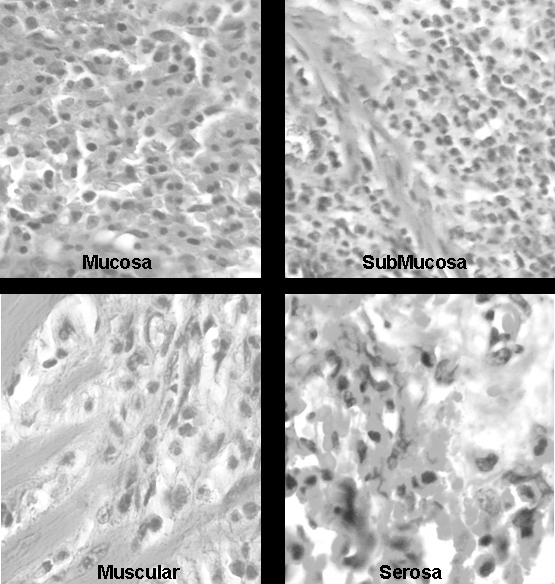
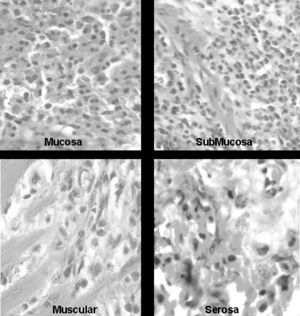
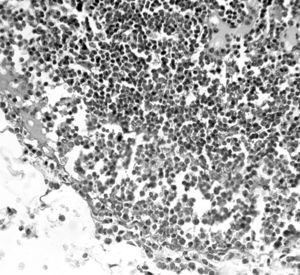
Fig. 3.--Microscopía de la pared intestinal. Fotomicrografía (hematoxilina-eosina; 40x). Imágenes ampliadas de la mucosa, submucosa, muscular y serosa donde puede evidenciarse la presencia de múltiples eosinófilos (células de color fucsia) infiltrando las distintas capas intestinales.
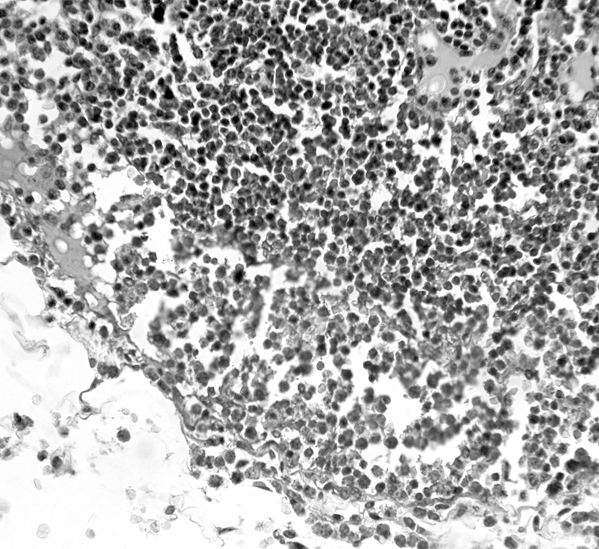
Fig. 4.--Microscopía del ganglio linfático. Fotomicrografía (hematoxilina-eosina; 40x). Imagen ampliada del corte histológico de un ganglio linfático afectado. Puede observarse la presencia de eosinófilos (células color fucsia) infiltrando el ganglio.
DISCUSIÓN
La EEP constituye una entidad poco frecuente con menos de 300 casos publicados en todo el mundo, de los cuales 51 fueron descritos en España1,2; definida inicialmente por Kaijser, en el año 1937, la EEP se caracteriza por infiltración focal o difusa del intestino delgado por eosinófilos1-4. Si bien su etiopatogenia aún no se encuentra aclarada, han sido propuestos mecanismos de tipo alérgico e inmunológico para explicar el desarrollo de dicha patología1,2,4,5.
En la mayoría de los casos la EEP se encuentra asociada a afección simultánea de la pared gástrica, constituyendo un cuadro conocido como gastroenteritis eosinofílica primaria. La afectación aislada del intestino delgado, como en nuestro caso, ocurre tan sólo en el 5-10% de los pacientes, siendo el íleon distal la localización más frecuente5,6.
Si bien clínicamente puede presentarse a cualquier edad, se ha observado una mayor incidencia entre la tercera y quinta décadas de la vida, siendo excepcional antes de los 20 años. Aproximadamente en un 50% de los casos se asocia a otras patologías alérgicas, como asma bronquial, eccema, dermatitis atópica, etc.1,6,7.
En general los pacientes suelen presentar episodios recidivantes de dolor abdominal, vómitos, diarrea o síndrome de malabsorción, aunque los datos clínicos dependen fundamentalmente de la capa intestinal predominantemente afectada1. Para ello Klein3 divide la EEP, y los demás trastornos que producen infiltración eosinofílica de la pared del tracto gastrointestinal, en tres grupos:
1. Enfermedad predominantemente mucosa.
2. Enfermedad predominantemente muscular.
3. Enfermedad predominantemente subserosa (forma menos frecuente).
Los pacientes en los que predomina la afección de la capa mucosa suelen presentar un síndrome malabsortivo asociado a pérdida de proteínas y sangre por materia fecal. Cuando la capa muscular es el sector más afectado, éstos suelen sufrir cuadros obstructivos intestinales, mientras que en aquellos con afección predominantemente subserosa suele presentarse con ascitis eosinofílica asociada a adenomegalias y afección mesentérica difusa, lo que en muchas ocasiones puede simular otros cuadros de abdomen agudo1,5,8.
En cuanto a los datos de laboratorio, la presencia de eosinofilia periférica es observada en el 60-90% de los pacientes, por lo que si bien es un dato de gran importancia, no es considerado como criterio diagnóstico para esta entidad8.
La tomografía computarizada desempeña un papel fundamental en la valoración de pacientes con EEP debido a su gran capacidad para valorar la pared intestinal y las estructuras adyacentes. El engrosamiento circunferencial de la pared intestinal constituye el hallazgo tomográfico más importante. Tras la administración del contraste endovenoso puede observarse el «signo del doble halo» o el «signo del tiro al blanco». La presencia de adenopatías mesentéricas y ascitis son otros hallazgos que pueden encontrarse en estos pacientes1,8. La asociación de los hallazgos tomográficos con los datos clínicos y de laboratorio permiten realizar un diagnóstico aproximado de esta patología. Sin embargo, para obtener un diagnóstico definitivo es necesario realizar el estudio anatomopatológico del segmento intestinal afectado5,8.
La EEP debe ser diferenciada de otros procesos abdominales de sintomatología inespecífica que presentan asociación a infiltración eosinofílica del tubo digestivo, como las parasitosis intestinales, la enfermedad inflamatoria intestinal, el síndrome hipereosinofílico primario, la afectación intestinal por enfermedades reumáticas, el linfoma, el adenocarcinoma, la mastocitosis sistémica, el pólipo fibroide inflamatorio y las alergias farmacológicas2,6.
La obstrucción intestinal constituye la complicación más frecuente, mientras que la perforación o el sangrado son de especial interés, ya que ambas tienen indicación quirúrgica2.
El pronóstico en general es bueno, mientras que la evolución de estos pacientes con frecuencia es imprevisible, con remisiones espontáneas o inducidas por esteroides, pudiendo adoptar un curso recidivante sin secuelas a largo plazo2. La respuesta clínica al tratamiento con corticoides suele ser muy llamativa, mientras que la cirugía está indicada en casos de dudas en el diagnóstico, ante la presencia de complicaciones o cuando la respuesta al tratamiento médico sea nula o escasa1,5.
CONCLUSIÓN
La EEP constituye una entidad infrecuente caracterizada por infiltración eosinofílica de la pared intestinal. La tomografía computarizada tiene un papel fundamental en su valoración, ya que la asociación entre los hallazgos de imagen y los datos clínicos y de laboratorio permite llevar a cabo un diagnóstico correcto, evitando en muchas ocasiones la realización de maniobras invasoras.
Declaración de conflicto de intereses.
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
JORGE AHUALLI. Muñecas, 444. San Miguel de Tucumán. Tucumán. República Argentina. joahualli@sinectis.com.ar
Recibido: 15-VII-05
Aceptado: 14-II-05