Evaluar los cambios en las medidas de recesos laterales y forámenes de conjunción en segmentos degenerativos lumbares de pacientes sintomáticos estudiados mediante resonancia magnética posicional en decúbito y bipedestación, así como su posible relación con la clínica.
Material y métodosSe estudiaron 207 niveles discales de 175 pacientes de 17 a 75 años (mediana: 47 años) con clínica de dolor lumbar. A todos los pacientes se les realizó, en el mismo procedimiento, resonancia magnética en decúbito con piernas estiradas seguida de resonancia magnética en bipedestación. Se determinó la diferencia de las medidas de sus recesos laterales (en milímetros) y forámenes de conjunción (áreas en milímetros cuadrados y diámetros inferiores en milímetros) entre ambas posiciones. Para los casos con diferencias significativas (≥10% de aumento o disminución entre posiciones, margen fijado para el factor de error de medición) se empleó el test t de Student pareado, presentándose análisis globales y en subgrupos de edad, sexo, grado de degeneración discal y predominancia postural de la clínica.
ResultadosEn el conjunto de niveles, las medias de las medidas de las distintas variables fueron menores en bipedestación. Para los recesos laterales, se observaron diferencias ≥10% en 68 recesos derechos (33%) y 65 izquierdos (31,5%), con clara predominancia de la disminución en bipedestación (disminución en el 26% de niveles vs. aumento en el 7% en los recesos derechos, 24% vs. 7,5% en los izquierdos), con valores de p<0,005. Con respecto a los forámenes, también predominancia de la disminución en bipedestación de áreas y diámetros inferiores en ambos lados (derechos: áreas 23% disminuciones vs. 4% aumentos, diámetros inferiores 20% vs. 6%. Izquierdos: áreas 24% disminuciones vs. 4% aumentos, diámetros inferiores 17% vs. 8%), igualmente con valores de p<0,005. Considerando el grupo de pacientes en los que se conocía la predominancia postural de la clínica, existieron diferencias estadísticamente significativas en el grupo de pacientes con clínica predominante o exclusiva en bipedestación, no así en el pequeño grupo de pacientes con clínica en decúbito. No hay diferencias entre sexos en los cambios en bipedestación en los recesos o áreas foraminales. En relación con la edad, las diferencias entre posiciones no son estadísticamente significativas en los grupos más jóvenes, sí en los grupos de mayores de 40 años. Las diferencias en función del grado de degeneración discal solo fueron estadísticamente significativas en grados intermedios (grupos 3-6 de Griffith).
ConclusiónLa resonancia magnética en posición vertical puede evidenciar disminución en recesos laterales y forámenes de conjunción acorde a la predominancia de la sintomatología en bipedestación, preferentemente para el grupo de pacientes mayores de 40 años y con grados de degeneración discal 3 a 6 de Griffith. Ello puede suponer información adicional en el estudio de pacientes con dolor lumbar en bipedestación en caso de resultados no concluyentes o discrepantes con la clínica en los estudios convencionales. Son necesarios ulteriores estudios para ayudar a precisar mejor el valor de la resonancia magnética en bipedestación para el estudio de la patología degenerativa lumbar.
To evaluate differences in measurements of the lateral recesses and foramina in degenerative lumbar segments on MR images in symptomatic patients obtained with the patient standing versus lying down and to analyze the relationship between possible differences and patients’ symptoms.
Material and MethodsWe studied 207 disc levels in 175 patients aged between 17 and 75 years (median: 47 years) with low back pain. All patients underwent MRI in the decubitus position with their legs extended, followed by MRI in the standing position. We calculated the difference in the measurements of the lateral recesses (in mm) and in the foramina (area in mm2 and smallest diameter in mm) obtained in the two positions. To eliminate the effects of possible errors in measurement, we selected cases in which the difference between the measurements obtained in the two positions was ≥10%; we used Student's t-tests for paired samples to analyze the entire group and subgroups of patients according to age, sex, grade of disc degeneration, and postural predominance of symptoms.
ResultsOverall, the measurements of the spaces were lower when patients were standing. For the lateral recesses, we observed differences ≥10% in 68 (33%) right recesses and in 65 (31.5%) left recesses; when patients were standing, decreases were much more common than increases (26% vs. 7%, respectively, on the right side and 24% vs. 7.5%, respectively, on the left side; p<0.005). For the foramina, decreases in both the area and in the smallest diameter were also more common than increases when patients were standing: on the right side, areas decreased in 23% and increased in 4%, and smallest diameters decreased in 20% and increased 6%; on the left side, areas decreased in 24% and increased in 4%, and smallest diameters decreased in 17% and increased in 8% (p<0.005). Considering the group of patients in whom the postural predominance of symptoms was known, we found significant differences in patients whose symptoms occurred predominantly or exclusively when standing, but not in the small group of patients whose symptoms occurred predominantly while lying. We found no differences between sexes in the changes in measurements of the recesses or foramina with standing. The differences between the measurements obtained in different positions were significant in patients aged>40 years, but not in younger groups of patients. Differences in relation to the grade of disc degeneration were significant only in intermediate grades (groups 3-6 in the Griffith classification system).
ConclusionMRI obtained with patients standing can show decreases in the lateral recesses and foramina related to the predominance of symptoms while standing, especially in patients aged>40 years with Griffith disc degeneration grade 3 to 6, thus providing additional information in the study of patients who have low back pain when standing in whom the findings on conventional studies are inconclusive or discrepant with their symptoms. Further studies are necessary to help better define the value of upright MRI studies for degenerative lumbar disease.
Los fenómenos degenerativos que afectan a distintos elementos de la columna lumbar son causa importante de dolor lumbar y radiculopatía y suponen una importante indicación para la realización de pruebas de imagen, incluida la resonancia magnética (RM)1. La protrusión discal, focal o difusa, puede producir compresión de las raíces nerviosas en los recesos laterales, en el foramen intervertebral o a la salida del mismo2. Además, la degeneración facetaria es una causa frecuente también de dolor radicular3.
La mayor parte de los síntomas en pacientes con patología lumbar se manifiestan especialmente en posiciones de carga, como la sedestación o la bipedestación. El dolor discogénico, causa principal de dolor lumbar inespecífico especialmente crónico, tiene una clara influencia mecánica: se provoca por posiciones y actividades que aumentan la presión intradiscal y el estrés del annulus y se alivia en el decúbito. El dolor radicular es agudo y lancinante, y tiene como causa más frecuente la hernia discal y en menor medida la estenosis de canal y forámenes. El dolor facetario debe sospecharse en un paciente mayor de 60 años que sufra dolor estando de pie o andando, se alivie sentado y aumente con la extensión ipsilateral y la palpación. La inestabilidad degenerativa (en sus distintas fases de disfunción, inestabilidad o reestabilización) está muy relacionada con el dolor crónico e implica una serie de movimientos anómalos potencialmente relacionados con los cambios de postura4–6.
Las imágenes obtenidas en decúbito supino no proporcionan un adecuado conocimiento de los cambios fisiológicos que se producen en situaciones de carga del propio peso, en sedestación o con los cambios de posición7–9. La mayoría de las técnicas de imagen convencionales no cuentan con una adecuada precisión para identificar con exactitud la verdadera causa del dolor, lo que no solo es frustrante para paciente y médico, sino que dificulta enormemente a los clínicos el determinar un plan terapéutico específico para el paciente10. La escasa correlación entre los hallazgos de imagen y la presentación clínica de los pacientes con patología degenerativa dolorosa de la columna es un problema bien documentado11. Esto ha llevado a multitud de grupos de trabajo a investigar el papel de nuevas técnicas, entre las que se encuentran los estudios mediante RM posicional (pMRI) y dinámica (kMRI)12.
Numerosos estudios han mostrado que en posiciones de bipedestación o sedestación se producen cambios respecto al decúbito en distintos espacios y estructuras de la columna lumbar, tales como el espacio discal, el canal espinal, los recesos laterales o los forámenes de conjunción. Dichos cambios pueden comprometer estructuras neurales relacionadas con el dolor. Asumiendo que el segmento degenerado es un segmento inestable con biomecánica alterada, y que la inestabilidad se asocia a dolor lumbar mecánico, pretendemos conocer si la posición vertical con soporte de carga es suficiente razón para causar diferencias cuantificables mediante RM en las medidas de recesos laterales y forámenes de conjunción en bipedestación respecto al decúbito con piernas estiradas. Pretendemos conocer si esos cambios se asocian a determinados factores o circunstancias en determinados pacientes y si estos se podrían beneficiar del estudio mediante esta técnica.
Material y métodosSe estudiaron 175 pacientes de 17 a 75 años (mediana de 47 años) con síntomas de dolor mecánico lumbar (lumbalgia, ciática o lumbociática), fundamentalmente crónico, de meses o años de evolución, remitidos a nuestro servicio para la realización de RM lumbar en bipedestación. Los pacientes procedían, fundamentalmente, de servicios de neurocirugía, traumatología y unidad del dolor, y muchos de ellos habían sido estudiados previamente con técnicas de imagen, incluyendo la RM convencional. Todos los pacientes del estudio presentaban síntomas en el momento de realizar la prueba, si bien solo se dispuso de información clínica referente a la postura en que predominaba el dolor en 115 pacientes. Se codificó la intensidad del dolor, según referencia del paciente, con valor 2 (máximo), 1 (moderado-leve) y 0 (ausencia) en un código de dos cifras, donde la primera cifra corresponde a la clínica en bipedestación y la segunda, a la clínica en decúbito. Para el grupo de 115 pacientes en que conocimos la predominancia e intensidad de la clínica, en la gran mayoría de ellos (un 85%) la sintomatología se producía o agravaba en bipedestación (grupos 21, 20 y 10) (tabla 1).
Datos clínicos de los niveles incluidos, en valor absoluto y en porcentaje respecto al total de casos con información clínica (N=135) en función de la posición en que se manifiesta o intensifica la sintomatologíaa
| Código | Casos (%) | Datos clínicos |
|---|---|---|
| 22 | 3 (2) | Clínica igualmente intensa en decúbito y bipedestación |
| 21 | 94 (70) | Dolor más intenso en bipedestación que en decúbito |
| 20 | 21 (15) | Dolor intenso solamente en bipedestación |
| 12 | 15 (11) | Dolor más intenso en decúbito que en bipedestación |
| 10 | 1 (<1) | Dolor más intenso en sedestación y extensión que en bipedestación |
| 01 | 1 (<1) | Dolor lumbar y nalga izquierda, más sedestación y tumbado |
Los estudios se realizaron en un dispositivo Stand – Up TM MRI® (Fonar Corp, Melville, NY), de 0,6 T, con un diseño frontal-superior abierto, que incorpora una camilla con funciones de inclinación, traslación y elevación, que permite colocar al paciente en posiciones vertical en carga y horizontal. Se empleó una antena flexible de superficie en la zona lumbar. Se realizó el estudio en decúbito con piernas extendidas y, a continuación, en bipedestación. Para facilitar la tolerancia a la postura, se permitió al paciente apoyar los de antebrazos en un soporte situado delante de él o ella, a una altura ligeramente inferior al pecho, aunque sin carga de peso sobre dicho apoyo. El tiempo medio de duración de los estudios fue de unos 15 minutos para el decúbito y unos 10 minutos para la bipedestación.
El protocolo de estudio fue el mismo en todos los casos:
Estudio en decúbito
- •
Sagital T2 TSE: TR 2000, TE 140, grosor de corte de 4mm, gap de 0,4mm. FOV de 28cm y matriz de 256 × 256.
- •
Axial T2 TSE: se obtienen 5 cortes por cada segmento lumbar analizado, con TRs 2000 – 300, TE 120, FOV 25mm, matriz 256 × 224, grosor de corte de 4mm y gap de 0,5mm.
- •
Sagital T1: TR 350 – 400, TE 25, grosor de corte de 4mm, FOV de 44 y matriz de 512 × 256.
Estudio en bipedestación
- •
Sagital T2 TSE, mismo protocolo que para el decúbito.
- •
Axial T2 TSE, mismo protocolo que para el decúbito.
En cada paciente se consideró, para la toma de medidas, el nivel o niveles donde existiesen signos de afectación degenerativa prominente (pérdida de señal y altura en secuencias potenciadas en T2 según clasificación de Griffith13, abombamiento-protrusión-hernia discal, degeneración facetaria, estenosis de canal, listesis degenerativa y/o cambios Modic I y II). Ningún caso fue postraumático ni fue diagnosticado de patología tumoral o infecciosa. Fueron excluidos todos aquellos casos en los que existieron factores que hicieron imposible la comparación de los niveles elegidos entre posiciones (escoliosis acentuadas y artefactos de movimiento o por material quirúrgico en una o varias secuencias a comparar). Finalmente fueron incluidos 207 niveles discales pertenecientes a los 175 pacientes del estudio. De ellos, 135 niveles discales pertenecían a los 115 pacientes en los que se conocía la predominancia postural de la clínica.
El análisis de las imágenes (toma de medidas) se realizó por un solo explorador. Los coeficientes de correlación intraclase para los distintos parámetros oscilaron de 0,92 a 0,99.
Medidas de recesos: en cortes axiales, se determinaron las distancias entre el margen discal tapizado por el ligamento vertebral posterior (límite anterior) y la parte craneal de la faceta articular tapizada por el ligamento amarillo. Corresponde, por tanto, a la zona I según la descripción de Anderson y McNeill14.
Medidas de forámenes: en cortes sagitales, se midieron áreas y diámetros inferiores de ambos forámenes, derecho e izquierdo, en cada segmento analizado. Preferiblemente se consideró la zona II de Anderson y McNeill, a nivel de pedículos como límites superior e inferior, pero cuando se estimó que a ese nivel podían existir diferencias por discrepancias en el nivel de corte entre posiciones, se consideraron algunos forámenes lateralmente al pedículo, en la zona III.
Análisis de datos: para tener en cuenta el posible factor de error (cambios en medidas no atribuibles a la variación de decúbito a bipedestación), se consideraron como significativos solo aquellos aumentos o disminuciones mayores o iguales a un 10% de la medida en bipedestación respecto a la medida en decúbito. Se realizó, por tanto, el análisis de las significaciones estadísticas de los cambios iguales o superiores al 10% entre los valores de las variables en ambas posturas empleando pruebas de la t de Student pareadas. Se consideró significación estadística un intervalo de confianza superior al 95% (p<0,05).
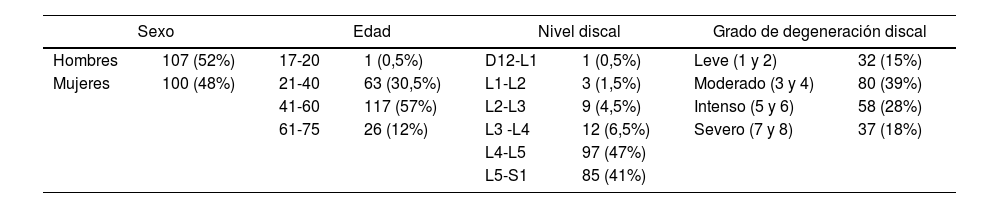
Resultados y discusiónEl número de cambios significativos con respecto a sexo, edad, nivel discal y grados de degeneración discal se recoge en la tabla 2. La mayoría de los niveles analizados fueron L4-L5 (97, un 47%) y L5-S1 (85, un 41%). Los ocho grados de degeneración discal según el sistema de Griffith13 fueron agrupados en cuatro grupos: leve (grados 1 y 2), moderada (grados 3 y 4), intensa (grados 5 y 6) y severa (grados 7 y 8). La mayoría de los casos analizados pertenecieron a los grupos moderado e intenso (3 a 6 de Griffith).
Número de niveles incluidos, en valor absoluto y en porcentaje respecto al total de casos (N=207) según sexo, grupos de edad, nivel discal y grado de degeneración discal
| Sexo | Edad | Nivel discal | Grado de degeneración discal | ||||
|---|---|---|---|---|---|---|---|
| Hombres | 107 (52%) | 17-20 | 1 (0,5%) | D12-L1 | 1 (0,5%) | Leve (1 y 2) | 32 (15%) |
| Mujeres | 100 (48%) | 21-40 | 63 (30,5%) | L1-L2 | 3 (1,5%) | Moderado (3 y 4) | 80 (39%) |
| 41-60 | 117 (57%) | L2-L3 | 9 (4,5%) | Intenso (5 y 6) | 58 (28%) | ||
| 61-75 | 26 (12%) | L3 -L4 | 12 (6,5%) | Severo (7 y 8) | 37 (18%) | ||
| L4-L5 | 97 (47%) | ||||||
| L5-S1 | 85 (41%) | ||||||
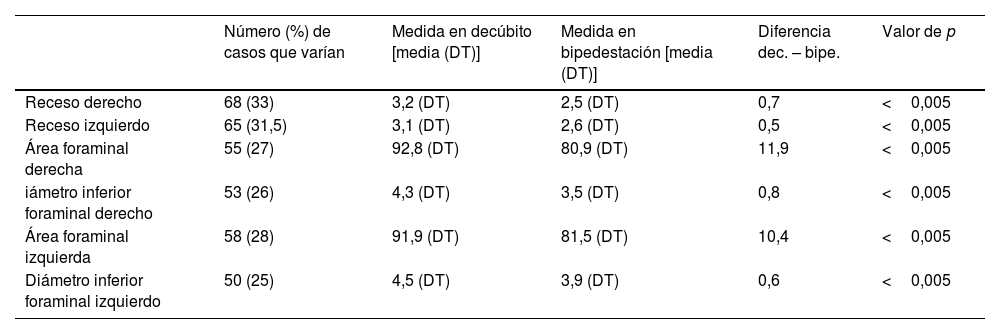
El cambio de decúbito a bipedestación no implicó modificaciones significativas (superiores a un umbral de un 10%) en la mayoría de los niveles valorados. Cuando se detectaron variaciones, las medidas de los distintos parámetros aumentaron o disminuyeron con el cambio de decúbito a bipedestación, si bien predominó ampliamente la disminución (tabla 3), que puede suponer compromiso de espacio. Se analizaron las medias de los cambios de forámenes y recesos entre posiciones y sus intervalos de confianza para el total de niveles (tabla 4) y según las distintas variables (sexo, edad, grado de degeneración discal y predominio postural de la clínica, tabla 5 a 8). Al considerar los cambios según las distintas variables, ha existido diferente comportamiento de los distintos grupos de edad, grado de degeneración discal y predominio postural de la clínica, no para el sexo. Consideramos que los resultados apoyan el significado de inestabilidad como patrones de movimiento anómalo, no predecible, del segmento vertebral debidos, en este caso, a la carga dependiente de la gravedad.
Número de casos, en valor absoluto y porcentaje respecto al total (N=207), que varían con el cambio posicional de decúbito a bipedestación, disminuyendo o aumentando
| Número (%) de casos que varían | Número (%) que disminuyenen bipedestación | Número (%) que aumentan en bipedestación | |
|---|---|---|---|
| Receso derecho | 68 (33) | 54 (26) | 14 (7) |
| Receso izquierdo | 65 (31,5) | 50 (24) | 15 (7,5) |
| Área foraminal derecha | 55 (27) | 47 (23) | 8 (4) |
| Diámetro inf. foraminal derecho | 53 (26) | 42 (20) | 11 (6) |
| Área foraminal izquierda | 58 (28) | 50 (24) | 8 (4) |
| Diámetro inf. foraminal izquierdo | 50 (25) | 36 (17) | 14 (7) |
Medidas medias (en milímetros para recesos y diámetros foraminales, y en milímetros cuadrados para áreas foraminales) de los parámetros que cambian≥10% entre decúbito y bipedestación
| Número (%) de casos que varían | Medida en decúbito [media (DT)] | Medida en bipedestación [media (DT)] | Diferencia dec. – bipe. | Valor de p | |
|---|---|---|---|---|---|
| Receso derecho | 68 (33) | 3,2 (DT) | 2,5 (DT) | 0,7 | <0,005 |
| Receso izquierdo | 65 (31,5) | 3,1 (DT) | 2,6 (DT) | 0,5 | <0,005 |
| Área foraminal derecha | 55 (27) | 92,8 (DT) | 80,9 (DT) | 11,9 | <0,005 |
| iámetro inferior foraminal derecho | 53 (26) | 4,3 (DT) | 3,5 (DT) | 0,8 | <0,005 |
| Área foraminal izquierda | 58 (28) | 91,9 (DT) | 81,5 (DT) | 10,4 | <0,005 |
| Diámetro inferior foraminal izquierdo | 50 (25) | 4,5 (DT) | 3,9 (DT) | 0,6 | <0,005 |
Valores de p empleando t de Student pareada.
DT: desviación típica.
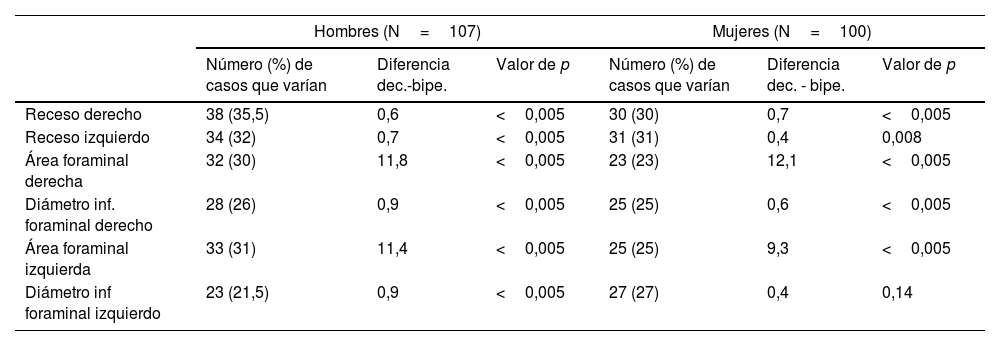
Diferencias de medidas (en milímetros para recesos y diámetros foraminales y en milímetros cuadrados para áreas foraminales) en los casos de variación≥10% (valor absoluto y porcentaje respecto a N en cada caso) según sexos
| Hombres (N=107) | Mujeres (N=100) | |||||
|---|---|---|---|---|---|---|
| Número (%) de casos que varían | Diferencia dec.-bipe. | Valor de p | Número (%) de casos que varían | Diferencia dec. - bipe. | Valor de p | |
| Receso derecho | 38 (35,5) | 0,6 | <0,005 | 30 (30) | 0,7 | <0,005 |
| Receso izquierdo | 34 (32) | 0,7 | <0,005 | 31 (31) | 0,4 | 0,008 |
| Área foraminal derecha | 32 (30) | 11,8 | <0,005 | 23 (23) | 12,1 | <0,005 |
| Diámetro inf. foraminal derecho | 28 (26) | 0,9 | <0,005 | 25 (25) | 0,6 | <0,005 |
| Área foraminal izquierda | 33 (31) | 11,4 | <0,005 | 25 (25) | 9,3 | <0,005 |
| Diámetro inf foraminal izquierdo | 23 (21,5) | 0,9 | <0,005 | 27 (27) | 0,4 | 0,14 |
Valores de p empleando t de Student pareadas.
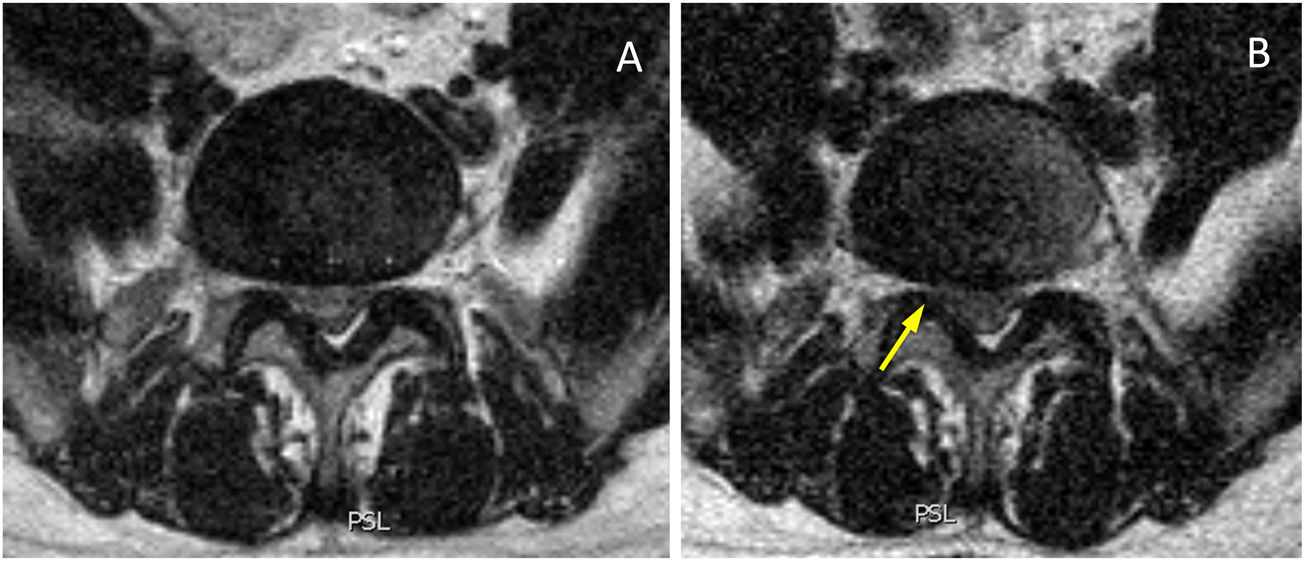
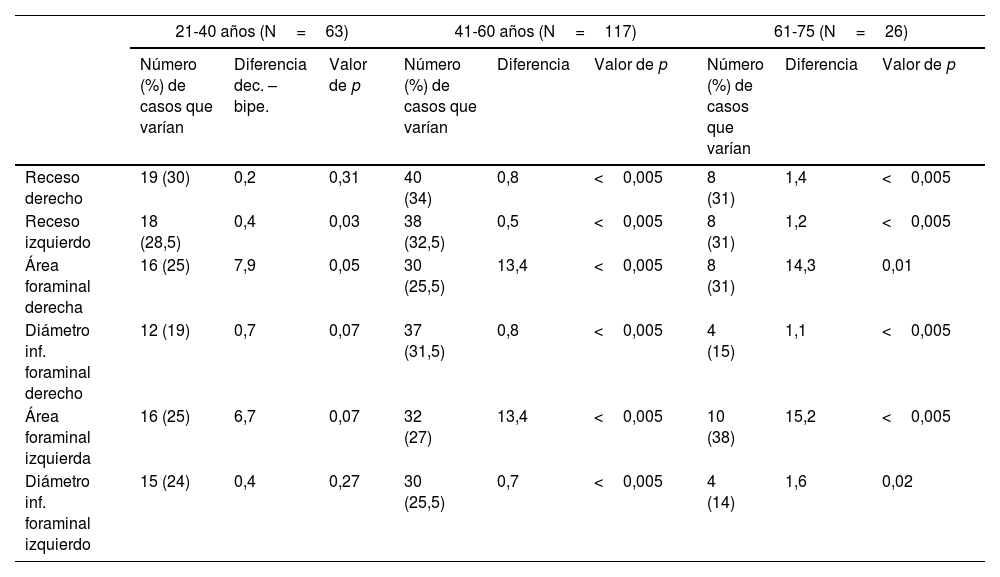
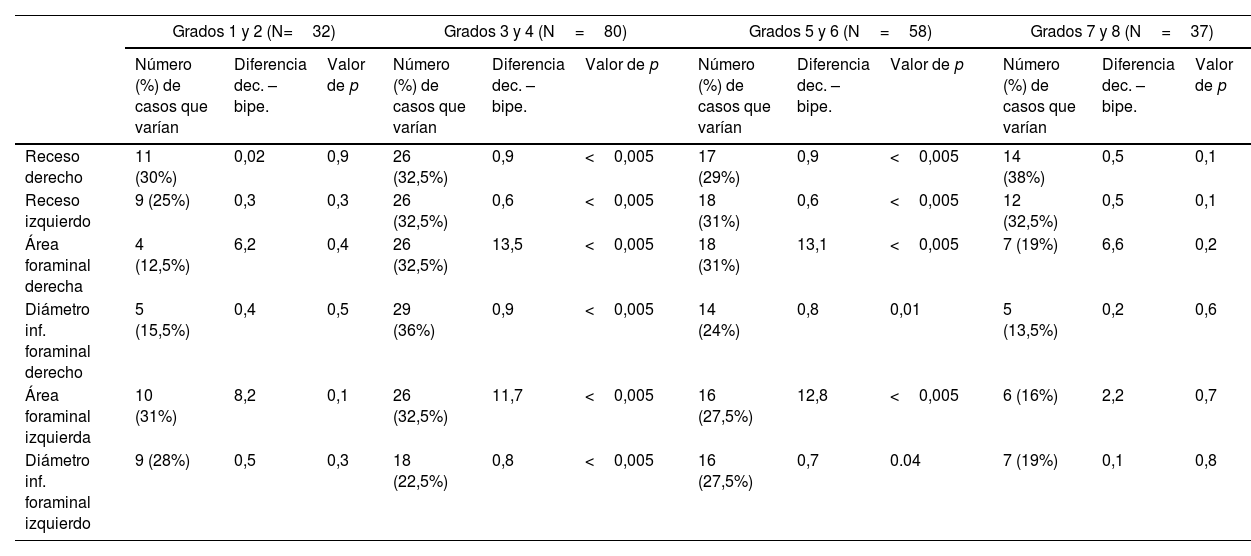
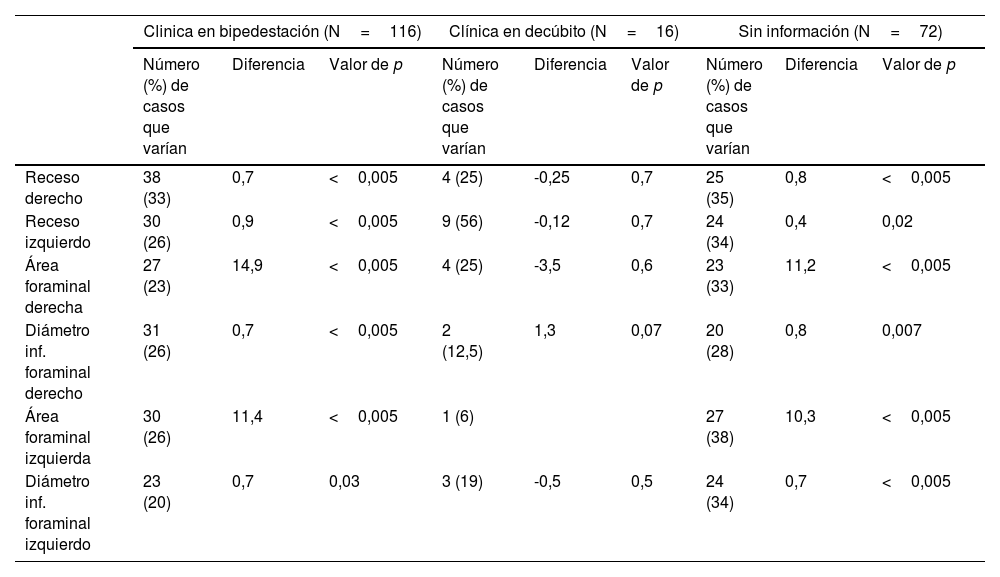
Los forámenes de conjunción son estructuras en las que esperamos diferencia posicional que pueda tener relación con la sintomatología (fig. 1). En los cambios de decúbito a bipedestación, el área foraminal será potencialmente sensible a los cambios originados fundamentalmente en los ligamentos amarillos (límite posterior del área foraminal, donde también adquiere expresividad la cápsula de la articulación facetaria) o el disco (límite anterior a nivel de los diámetros foraminales inferiores). La reducción foraminal en extensión respecto a flexión está bien descrita en modelos cadavéricos y en múltiples estudios subjetivos y objetivos8,15–22. Con respecto a los cambios de decúbito a bipedestación, se han descrito diferencias estadísticamente significativas en los descensos de áreas foraminales tanto en pacientes asintomáticos21 como sintomáticos, y aún más en posición vertical con hiperlordosis23. Otros estudios describen disminución de anchura y área foraminal en pacientes sintomáticos respecto a voluntarios sanos12. El término “estenosis foraminales ocultas” describe estenosis visualizadas solo en carga, asociadas en todos los casos a patología degenerativa discal y facetaria24. En nuestro estudio se encontraron diferencias estadísticamente significativas para el descenso de áreas y diámetros en bipedestación bilateralmente en el total de pacientes (v. tabla 4). Considerando variables, destacamos los resultados claramente diferenciados al tener en cuenta la edad y el grado de degeneración discal: para los grupos de edad, resultados diferentes en los grupos de 41 a 60 años y mayores de 61 años (donde hay significación estadística para la disminución en bipedestación) frente al grupo de 21 a 40 años (v. tabla 6). Con respecto al grado de degeneración discal, clara diferencia en los grupos de degeneración moderada e intensa (3 a 6 de Griffith, con disminuciones estadísticamente significativas en bipedestación en todos los parámetros de ambos lados), frente a los grupos de grados leves (1 y 2) y más severamente afectados (7 y 8) (v. tabla 7). Ello nos sugiere que en el grupo con un menor grado de patología degenerativa existe una menor repercusión postural y, en el otro extremo, de alguna manera los grados de degeneración discal más severos están quizá en un contexto de menor inestabilidad del segmento respecto a discos menos degenerados por encontrarse en fase de reestabilización4–6. Con respecto a la predominancia postural de la clínica, se encontró significación estadística para los pacientes con clínica predominante en bipedestación (v. tabla 8) y no para los cambios foraminales en los pacientes con clínica en decúbito. Consideramos que se encuentra correlación en las disminuciones de área y diámetros inferiores foraminales respecto a la predominancia posicional de la clínica. Sin embargo, los resultados nos sugieren un componente multifactorial que supera los meros cambios morfológicos visualizados en las estructuras anatómicas mediante RM (fig. 2). La bien documentada anatomía de los forámenes intervertebrales, las relaciones vasculoneurales y la exquisita complejidad de los ligamentos foraminales25–27 nos dan idea de los retos que aún nos quedan por afrontar en el estudio por imagen de la columna lumbar.
Diferencias de medidas (en milímetros para recesos y diámetros foraminales y en milímetros cuadrados para áreas foraminales) en los casos de variación≥10% (valor absoluto y porcentaje respecto a N en cada caso) según grupos de edad
| 21-40 años (N=63) | 41-60 años (N=117) | 61-75 (N=26) | |||||||
|---|---|---|---|---|---|---|---|---|---|
| Número (%) de casos que varían | Diferencia dec. – bipe. | Valor de p | Número (%) de casos que varían | Diferencia | Valor de p | Número (%) de casos que varían | Diferencia | Valor de p | |
| Receso derecho | 19 (30) | 0,2 | 0,31 | 40 (34) | 0,8 | <0,005 | 8 (31) | 1,4 | <0,005 |
| Receso izquierdo | 18 (28,5) | 0,4 | 0,03 | 38 (32,5) | 0,5 | <0,005 | 8 (31) | 1,2 | <0,005 |
| Área foraminal derecha | 16 (25) | 7,9 | 0,05 | 30 (25,5) | 13,4 | <0,005 | 8 (31) | 14,3 | 0,01 |
| Diámetro inf. foraminal derecho | 12 (19) | 0,7 | 0,07 | 37 (31,5) | 0,8 | <0,005 | 4 (15) | 1,1 | <0,005 |
| Área foraminal izquierda | 16 (25) | 6,7 | 0,07 | 32 (27) | 13,4 | <0,005 | 10 (38) | 15,2 | <0,005 |
| Diámetro inf. foraminal izquierdo | 15 (24) | 0,4 | 0,27 | 30 (25,5) | 0,7 | <0,005 | 4 (14) | 1,6 | 0,02 |
Valores de p empleando t de Student pareadas.
Diferencias de medidas (en milímetros para recesos y diámetros foraminales y en milímetros cuadrados para áreas foraminales) en los casos de variación≥10% (valor absoluto y porcentaje respecto a N en cada caso) según grados de degeneración discal
| Grados 1 y 2 (N=32) | Grados 3 y 4 (N=80) | Grados 5 y 6 (N=58) | Grados 7 y 8 (N=37) | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Número (%) de casos que varían | Diferencia dec. – bipe. | Valor de p | Número (%) de casos que varían | Diferencia dec. – bipe. | Valor de p | Número (%) de casos que varían | Diferencia dec. – bipe. | Valor de p | Número (%) de casos que varían | Diferencia dec. – bipe. | Valor de p | |
| Receso derecho | 11 (30%) | 0,02 | 0,9 | 26 (32,5%) | 0,9 | <0,005 | 17 (29%) | 0,9 | <0,005 | 14 (38%) | 0,5 | 0,1 |
| Receso izquierdo | 9 (25%) | 0,3 | 0,3 | 26 (32,5%) | 0,6 | <0,005 | 18 (31%) | 0,6 | <0,005 | 12 (32,5%) | 0,5 | 0,1 |
| Área foraminal derecha | 4 (12,5%) | 6,2 | 0,4 | 26 (32,5%) | 13,5 | <0,005 | 18 (31%) | 13,1 | <0,005 | 7 (19%) | 6,6 | 0,2 |
| Diámetro inf. foraminal derecho | 5 (15,5%) | 0,4 | 0,5 | 29 (36%) | 0,9 | <0,005 | 14 (24%) | 0,8 | 0,01 | 5 (13,5%) | 0,2 | 0,6 |
| Área foraminal izquierda | 10 (31%) | 8,2 | 0,1 | 26 (32,5%) | 11,7 | <0,005 | 16 (27,5%) | 12,8 | <0,005 | 6 (16%) | 2,2 | 0,7 |
| Diámetro inf. foraminal izquierdo | 9 (28%) | 0,5 | 0,3 | 18 (22,5%) | 0,8 | <0,005 | 16 (27,5%) | 0,7 | 0.04 | 7 (19%) | 0,1 | 0,8 |
Valores de p empleando t de Student pareadas.
Diferencias de medidas (en milímetros para recesos y diámetros foraminales y en milímetros cuadrados para áreas foraminales) en los casos de variación≥10% (valor absoluto y porcentaje respecto a N en cada caso) según predominancia postural de la clínica
| Clinica en bipedestación (N=116) | Clínica en decúbito (N=16) | Sin información (N=72) | |||||||
|---|---|---|---|---|---|---|---|---|---|
| Número (%) de casos que varían | Diferencia | Valor de p | Número (%) de casos que varían | Diferencia | Valor de p | Número (%) de casos que varían | Diferencia | Valor de p | |
| Receso derecho | 38 (33) | 0,7 | <0,005 | 4 (25) | -0,25 | 0,7 | 25 (35) | 0,8 | <0,005 |
| Receso izquierdo | 30 (26) | 0,9 | <0,005 | 9 (56) | -0,12 | 0,7 | 24 (34) | 0,4 | 0,02 |
| Área foraminal derecha | 27 (23) | 14,9 | <0,005 | 4 (25) | -3,5 | 0,6 | 23 (33) | 11,2 | <0,005 |
| Diámetro inf. foraminal derecho | 31 (26) | 0,7 | <0,005 | 2 (12,5) | 1,3 | 0,07 | 20 (28) | 0,8 | 0,007 |
| Área foraminal izquierda | 30 (26) | 11,4 | <0,005 | 1 (6) | 27 (38) | 10,3 | <0,005 | ||
| Diámetro inf. foraminal izquierdo | 23 (20) | 0,7 | 0,03 | 3 (19) | -0,5 | 0,5 | 24 (34) | 0,7 | <0,005 |
Valores de p empleando t de Student pareadas.
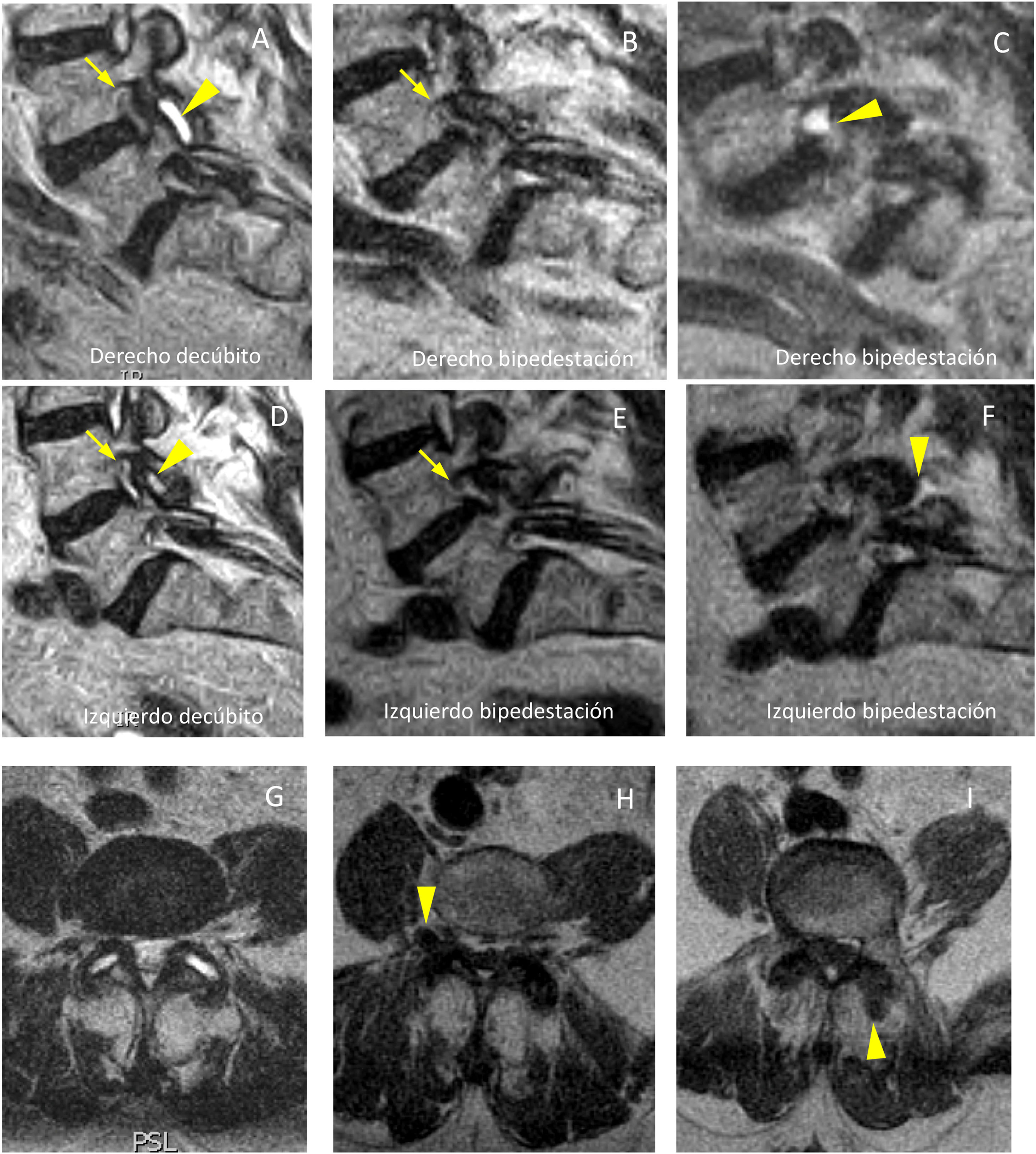
Estenosis foraminal bilateral asociada a inestabilidad con degeneración interfacetaria L4-L5. A) Corte sagital en decúbito a nivel foraminal derecho, con estenosis foraminal (flecha), engrosamiento de ligamento amarillo y líquido interfacetario (cabeza de flecha). B) Corte sagital en bipedestación al mismo nivel, con similar dimensión de foramen (flecha), no visualizándose la imagen de líquido articular facetario a ese nivel. A un nivel parasagital más lateral (C), es visible la presencia de un quiste extraforaminal, expresión del desplazamiento del líquido facetario. D) Corte sagital en decúbito a nivel foraminal izquierdo, con estenosis foraminal (flecha) y presencia también de líquido articular interfacetario (cabeza de flecha). E) Corte sagital en bipedestación al mismo nivel, con similar dimensión del foramen (flecha), no siendo claramente visible el líquido sinovial articular a ese nivel. A un nivel adyacente (F), es visible desplazamiento posterior del líquido (cabeza de flecha). G) Corte axial en decúbito. H) Corte axial con secuencia potenciada en T1 en bipedestación a un nivel más inferior, donde se evidencia el quiste desplazado derecho (cabeza de flecha). I) Corte consecutivo más inferior en bipedestación, con visualización del líquido izquierdo desplazado posteriormente (cabeza de flecha).
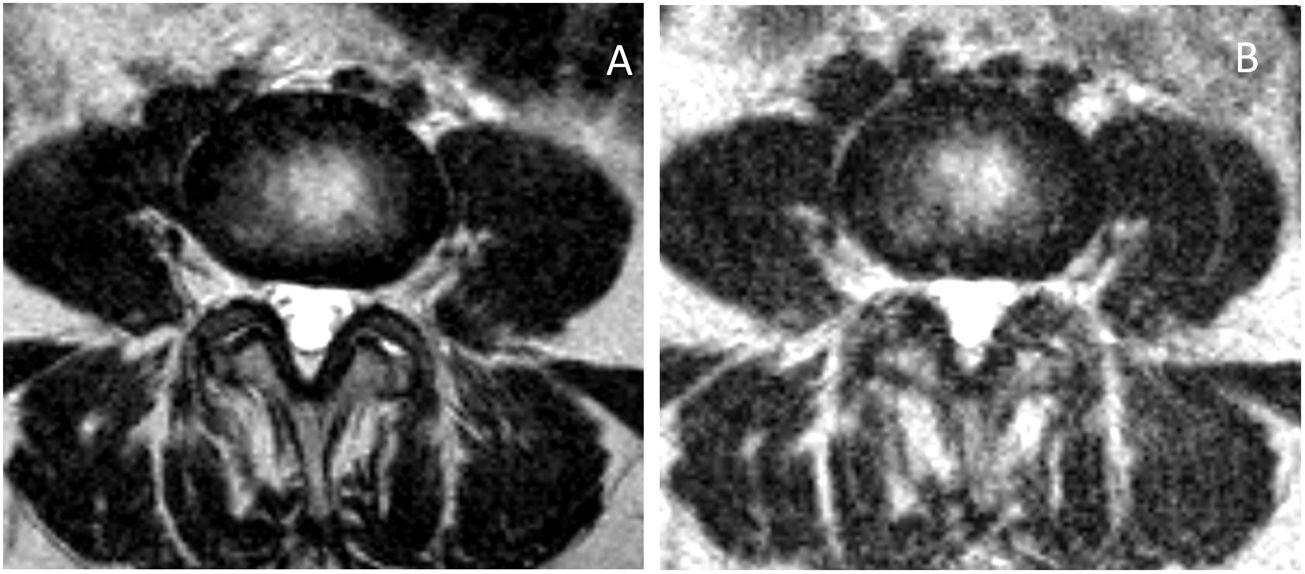
En los recesos laterales encontramos una situación análoga a la obtenida en las variaciones foraminales. Se encontró significación estadística para el descenso en bipedestación en el total de pacientes (v. tabla 4), en los grupos mayores de 40 años (v. tabla 6), en los grupos de degeneración moderada e intensa (3 a 6 de Griffith) (v. tabla 7) y para los pacientes con clínica predominante en bipedestación (v. tabla 8). Los recesos laterales son susceptibles potencialmente de variar debido a cambios discales, facetarios y en las regiones laterales de los ligamentos amarillos (fig. 3). Además de los potenciales cambios articulares facetarios, creemos que tanto el abombamiento discal (considerado en el estudio de Gilbert como no patológico28) como la protrusión discal (focal o de amplia base), son hallazgos posicionales importantes para la reducción del tamaño de los recesos laterales, forámenes y canal. En el paso desde decúbito supino a bipedestación es esperable el aumento de la fuerza compresiva sobre los discos, resultado de la gravedad y la activación muscular29(figs. 4 y 5). También la extensión aumentada en la posición de bipedestación supone un efecto añadido al abombamiento-protrusión discal, efecto que consideramos equiparable en posición de decúbito con piernas estiradas. Consideramos de gran importancia el menoscabo del annulus en la función de carga que sufre el disco degenerado, con o sin desgarros anulares. Creemos que el abombamiento discal puede tener un papel importante, con diferencias estadísticamente significativas para el total de casos, en pacientes mayores de 41 años y discos con grados de degeneración 3 a 6 de Griffith. El cambio de decúbito a bipedestación sería poco relevante en pacientes más jóvenes y estarían relativamente indemnes, en este sentido, los discos poco degenerados (con mínimos o leves cambios en el núcleo pulposo). También se observa poca modificación posicional en los discos más degenerados. Zou et al. describen cómo los discos más degenerados son menos predecibles que los discos más sanos. La respuesta del disco degenerado a los cambios posturales está influida por los cambios estructurales y degenerativos que hacen muy difícil anticipar una respuesta tipo o única ante tales cambios posicionales30. Ulteriores investigaciones nos quedan pendientes para valorar el efecto de la flexoextensión en este y otros hallazgos.
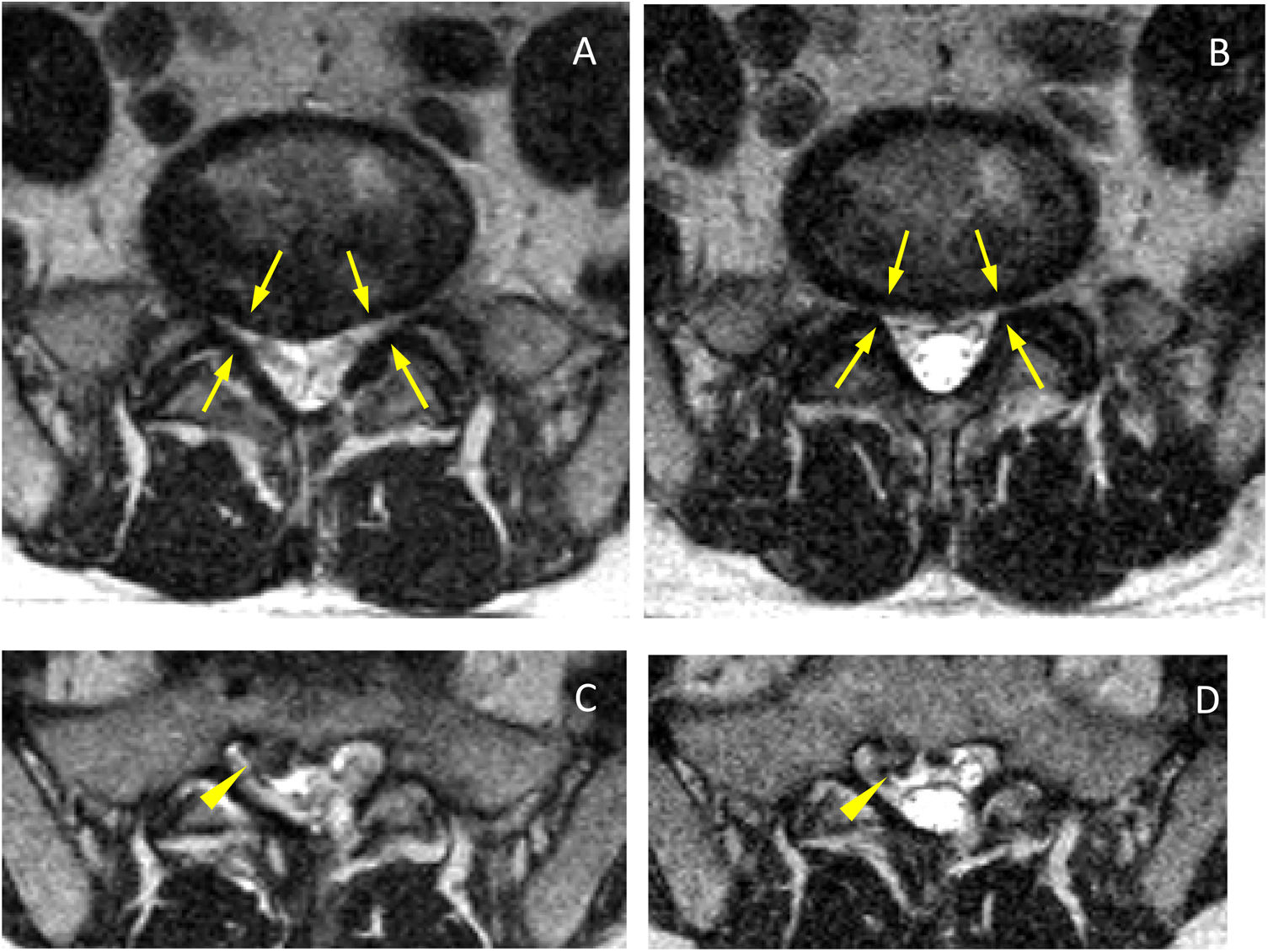
Cortes axiales a nivel del margen posterior discal L5-S1 en decúbito (A) y bipedestación (B). Reducción de ambos recesos laterales (flechas), aun cuando a nivel más inferior es visible una hernia posteromedial derecha (C, cabeza de flecha) que no aumenta significativamente en bipedestación (D, cabeza de flecha). Es posible observar en los cortes en bipedestación el aumento de LCR y mayor diámetro del saco dural (B y D).
Cortes axiales con sp T2 en decúbito (A) y bipedestación (B). Material de baja señal correspondiente a núcleo pulposo configurando una gran hernia discal central que ocupa gran parte de la sección del canal. Mayor compromiso del receso derecho en bipedestación (flecha), con menos repercusión en el receso izquierdo y sin cambios significativos en las dimensiones herniarias.
Existen limitaciones en nuestro estudio. Hubiera sido deseable poder disponer de datos clínicos en la totalidad de los casos del estudio. No hemos podido contar con suficiente precisión en la información clínica del dolor para establecer el tipo concreto de dolor ni para emplear alguno de los sistemas de registro de dolor que publica la literatura científica. El número de casos en algunos subgrupos al considerar los cambios según variables ha sido muy escaso, lo que limita el valor de los resultados en cuanto a significación. Aunque la calidad de imagen es óptima, encontramos limitaciones respecto a la precisión que permiten los dispositivos de alto campo magnético, eventualidad inevitable para los dispositivos de diseño abierto. Los artefactos obtenidos por movimientos involuntarios debido a la posición en bipedestación son muy superiores a los obtenidos en estudios rutinarios en decúbito (fig. 4B). Hemos debido suspender algunos estudios por mala tolerancia a la prueba, pero no se han producido caídas, desvanecimientos u otras complicaciones reseñables.
ConclusiónLa mayor parte de los pacientes de nuestra serie no muestran cambios significativos en bipedestación respecto al decúbito con piernas estiradas en las medidas de sus recesos y forámenes de conjunción. Pero la RM en posición vertical puede demostrar disminución de los recesos laterales y forámenes de conjunción acorde a la predominancia de la sintomatología en bipedestación, y dicha disminución se evidencia preferentemente para el grupo de pacientes mayores de 40 años y con grados de degeneración discal 3 a 6 de Griffith. Ello puede suponer información adicional en el estudio de pacientes con dolor lumbar en bipedestación en caso de resultados no concluyentes o discrepantes con la clínica en los estudios convencionales. Son necesarios ulteriores estudios para ayudar a precisar mejor el valor de la RM en bipedestación para el estudio de la patología degenerativa lumbar.
Autoría- 1.
Responsable de la integridad del estudio: MGI.
- 2.
Concepción del estudio: MGI, AFP.
- 3.
Diseño del estudio: AFP, MGI.
- 4.
Obtención de los datos: MGI, AFP, MSFLP, MM, PFG.
- 5.
Análisis e interpretación de los datos: MGI, AFP, MSFLP, MM, PFG.
- 6.
Tratamiento estadístico: MGI, AFP.
- 7.
Búsqueda bibliográfica: MGI, AFP, MSFLP, MM, PFG.
- 8.
Redacción del trabajo: MGI, AFP.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: AFP, PFG, MSFLP, MM.
- 10.
Aprobación de la versión final: AFP, MSFLP, MM, PFG.
Los autores declaran no tener ningún conflicto de intereses.