Procedimiento quirúrgico y carga de la prótesis
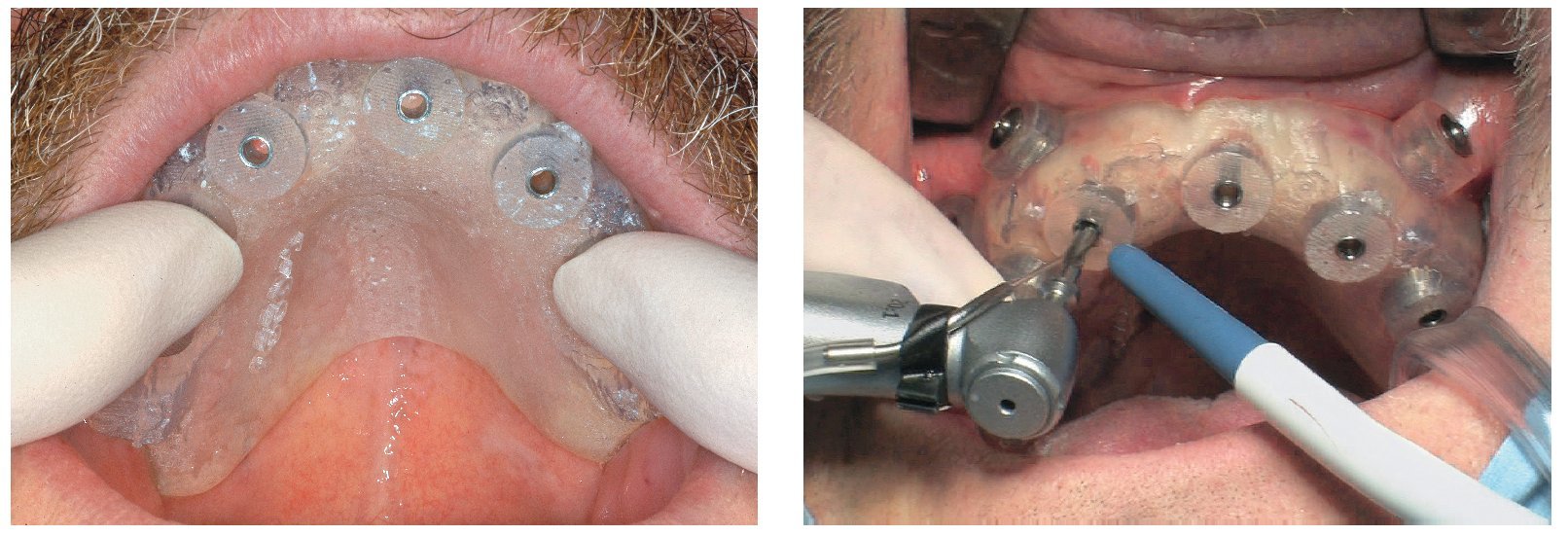
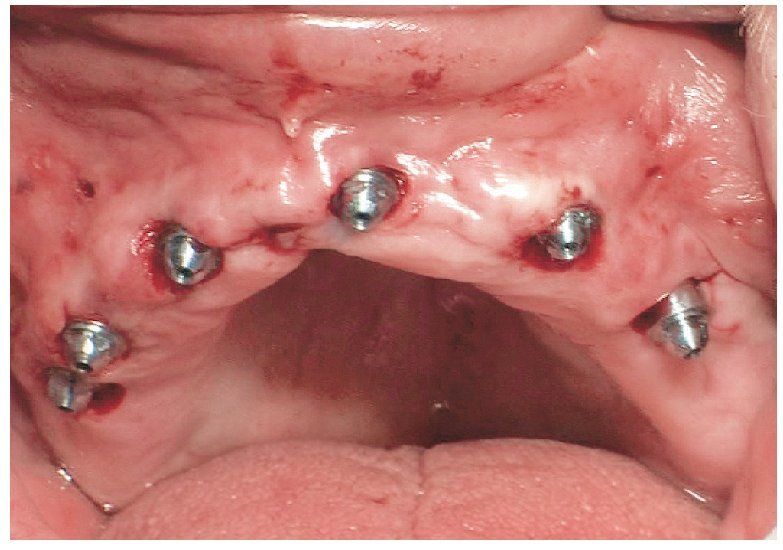
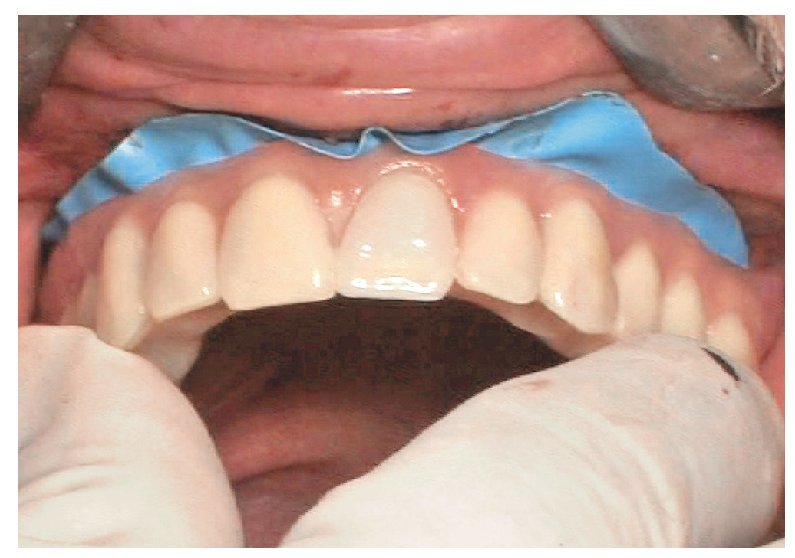
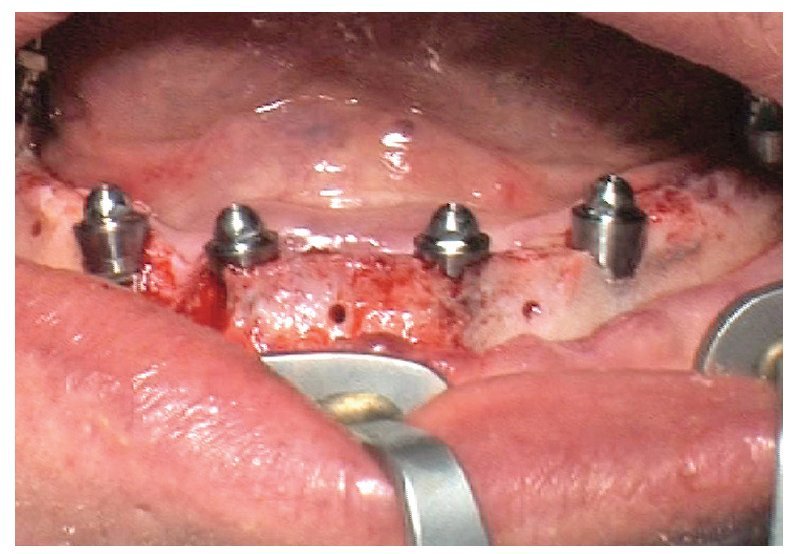
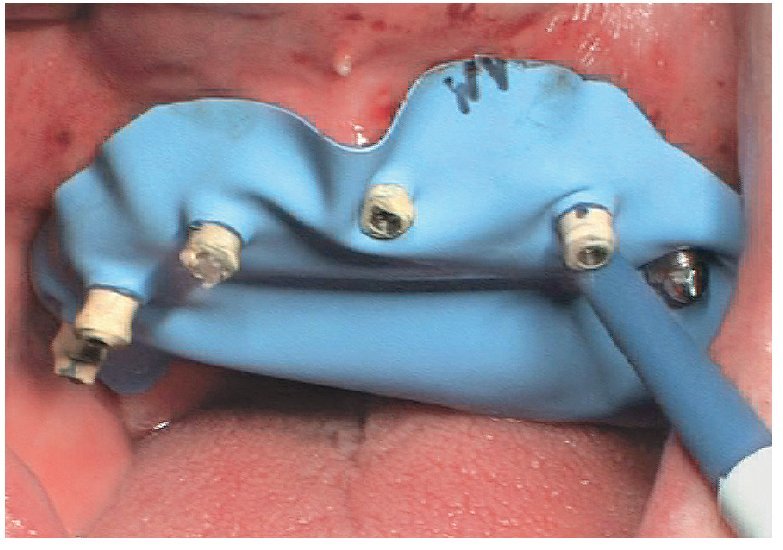
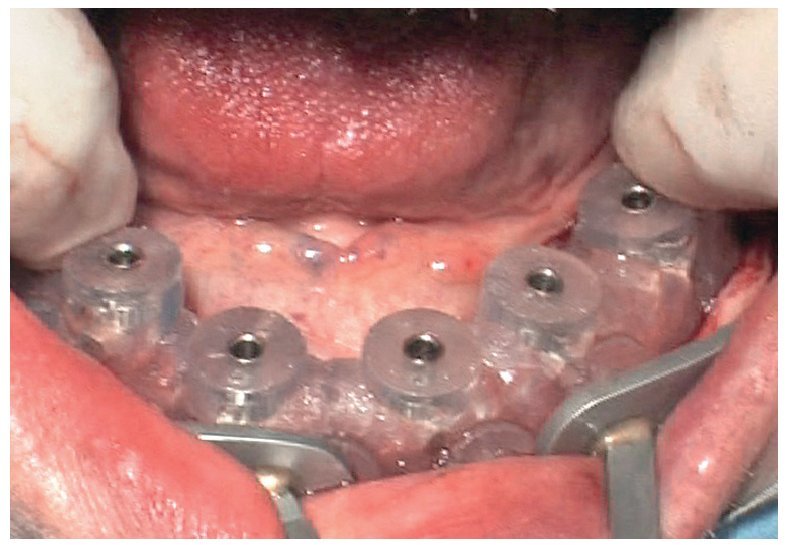
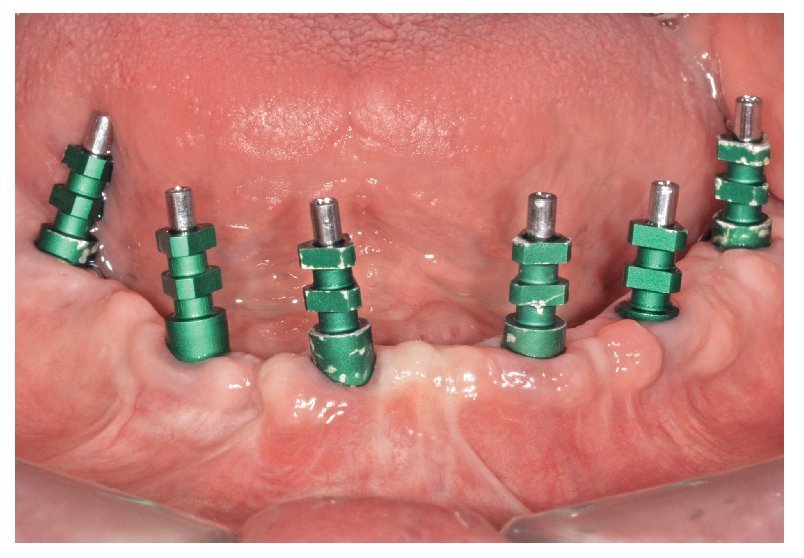
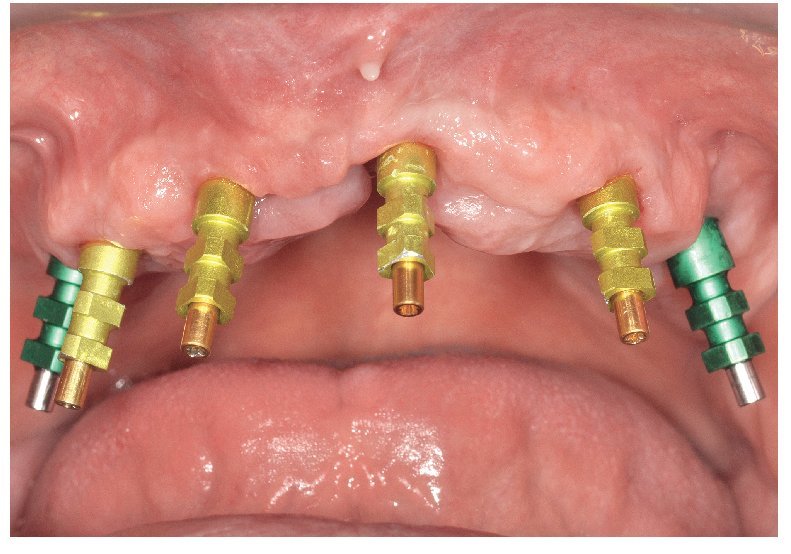
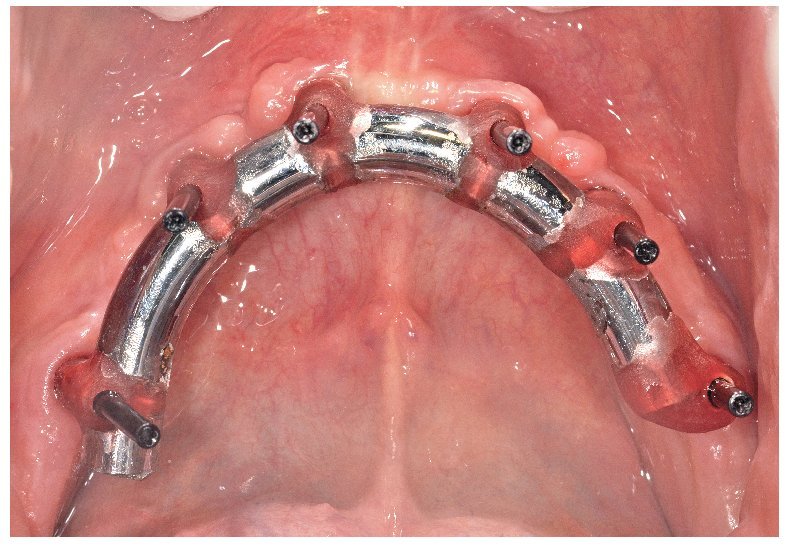
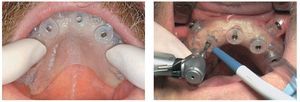
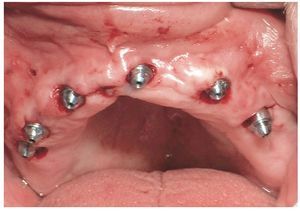
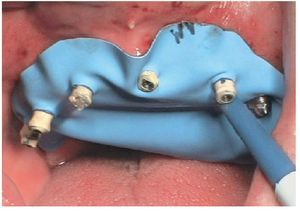
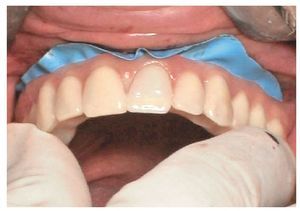
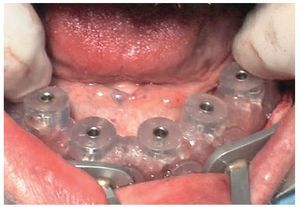
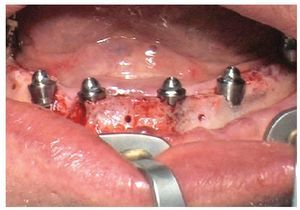
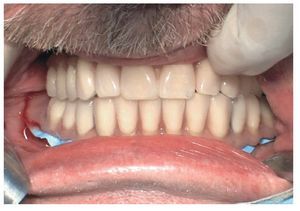
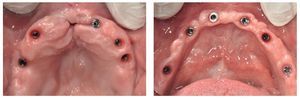
La intervención quirúrgica (figs. 63 y 64) se realizó bajo anestesia local y se trataron al mismo tiempo ambas arcadas dentarias. Durante la primera fase se insertaron seis implantes cónico-cilíndricos (SPI®CONTACT, Thommen Medical AG, Waldenburg, Suiza) en la arcada dentaria superior mediante un acceso sin colgajo. Para ello se utilizaron los pilares pertinentes para reposiciones de puente atornilladas oclusalmente (VarioMulti, Thommen Medical AG, Waldenburg, Suiza) (fig. 65). Tras la intervención quirúrgica se colocó en boca la prótesis provisional prefabricada a partir de los datos de planificación y tallada en las posiciones de implante y se unió a las cofias provisionales (fig. 66 y 67); para ello se utilizó un composite de fraguado dual. Mediante una prótesis provisional mucosoportada se pudo preservar la estructura gingival hasta el momento de la implantación, y con ello la relación correcta entre los maxilares superior e inferior. Para la arcada dentaria inferior se utilizaron implantes cilíndricos (Element, Thommen Medical AG) (figs. 68 y 69). En combinación con los pilares pertinentes para prótesis atornilladas, se procedió aquí de la misma manera que en el maxilar superior. Una vez se hubo alineado oclusalmente la prótesis provisional del maxilar inferior con respecto al superior, se fijó sobre las cofias provisionales (fig. 70); debido a la formación de colgajo no había sido posible la alineación sobre la mucosa. Este procedimiento permite preservar la dimensión oclusal vertical que se definió al principio del tratamiento. A continuación se repasan, se pulen y se envían a la clínica para su incorporación las prótesis provisionales, las cuales, por el contrario, se apoyan exclusivamente sobre los implantes (figs. 71 y 72). Allí tienen lugar el control radiológico y el rectificado oclusal (figs. 73 y 74).
Figs. 63 y 64. Tras la anestesia, siempre debe comprobarse el ajuste correcto de la plantilla de perforación en el maxilar.
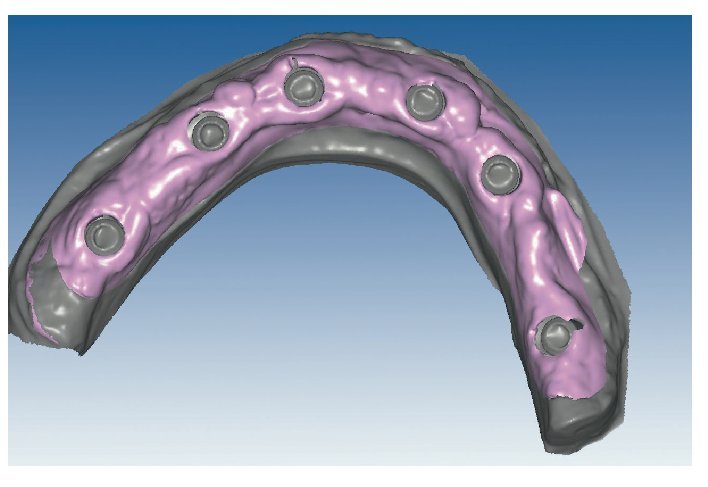
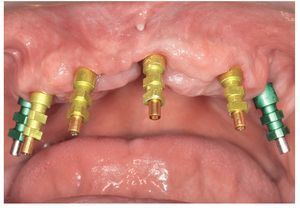
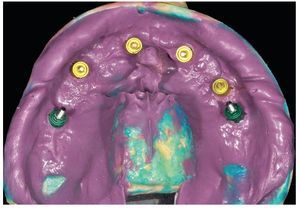
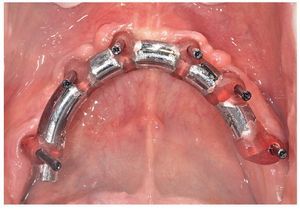
Fig. 65. Los implantes en el maxilar superior, integrados mediante técnica sin colgajo, y los pilares correspondientes para prótesis atornilladas.
Fig. 66. Los pilares provisionales se aíslan de la cavidad oral mediante dique de goma antes de unirlos a la prótesis provisional.
Fig. 67. Se une la prótesis provisional a los pilares provisionales.
Fig. 68. La plantilla de perforación osteosoportada para el maxilar inferior, fijada in situ.
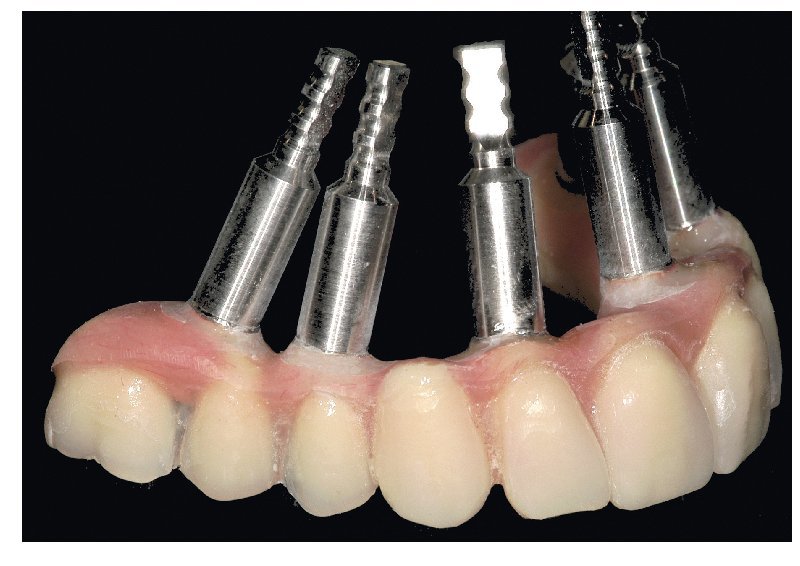
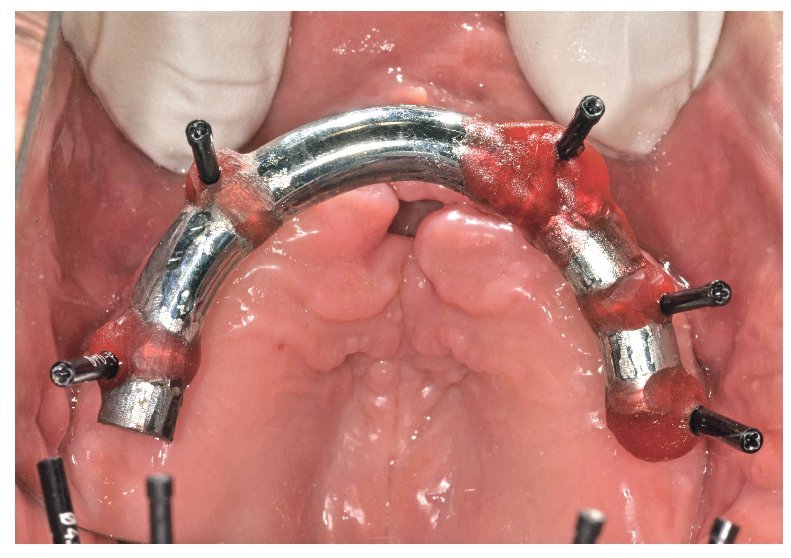
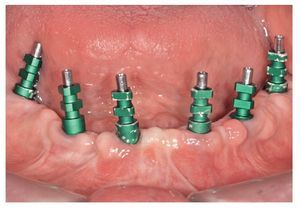
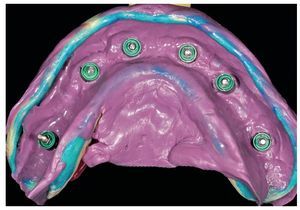
Fig. 69. Los implantes y las cofias provisionales para prótesis atornilladas colocados en el maxilar inferior.
Fig. 70. La prótesis provisional del maxilar inferior se une a los pilares; para ello se alinea a partir de la guía oclusal de la prótesis provisional del maxilar superior.
Fig. 71. La retirada del dique de goma.
Fig. 72. El acabado y pulido de la prótesis.
Fig. 73. Una vez concluida la intervención, tan sólo son necesarias pequeñas correcciones oclusales.
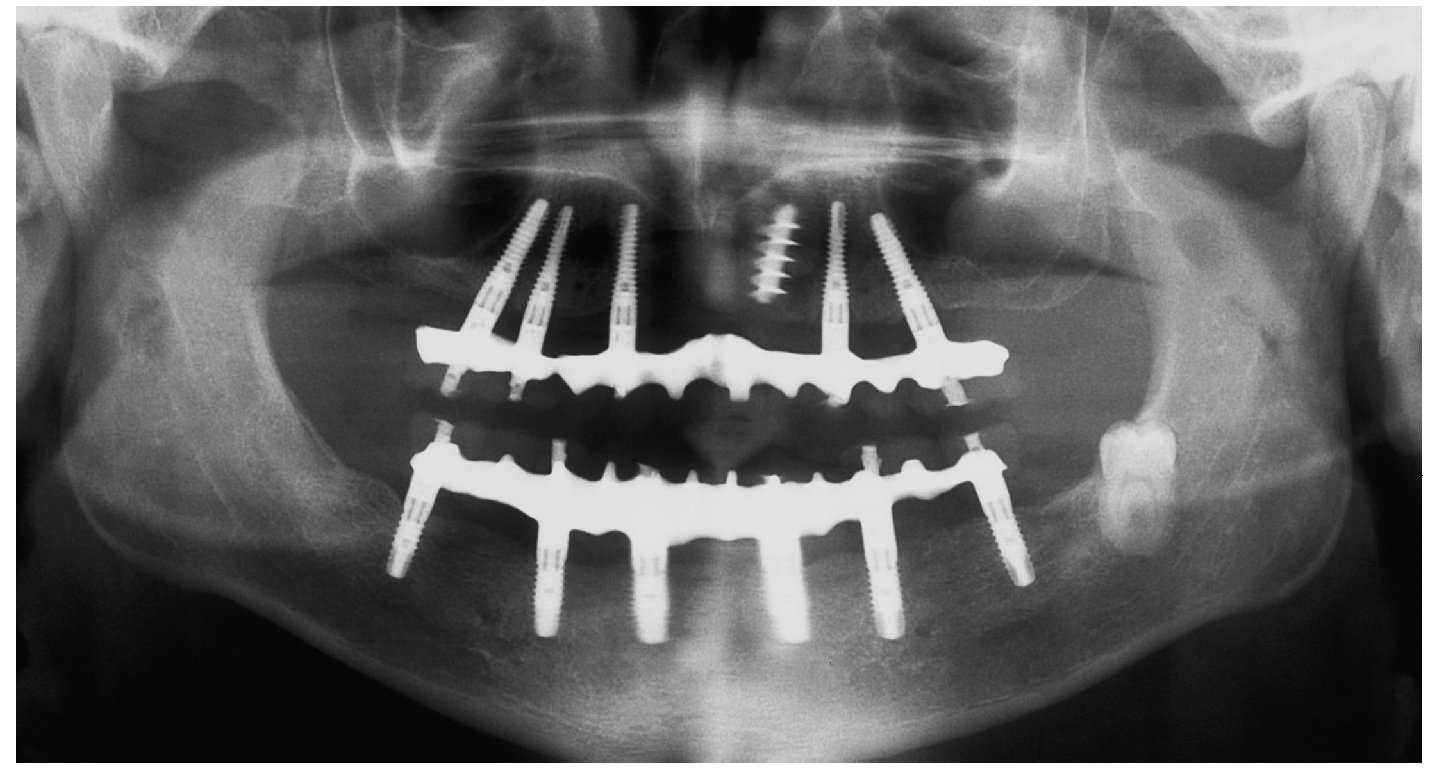
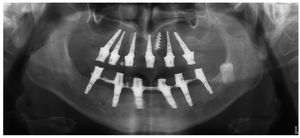
Fig. 74. La imagen OPG postoperatoria.
Restauración prótesica definitiva
Tras una fase de curación sin complicaciones, se esperaron otros dos meses antes de ajustar las prótesis provisionales a las condiciones ahora estables de la mucosa. Se rebasaron los espacios intermedios formados a causa de la detumescencia del tejido blando tras la intervención, a fin de reducir o incrementar el volumen del cuerpo de la prótesis conforme a las indicaciones funcionales, higiénicas, fonéticas y estéticas, así como teniendo permanentemente en cuenta la oclusión. Una vez concluida esta fase pueden tomarse las impresiones para la restauración definitiva (figs. 75 a 79). Para la restauración de puente planificada, se toman las impresiones a nivel del implante.
Fig. 75. El control clínico al cabo de dos meses.
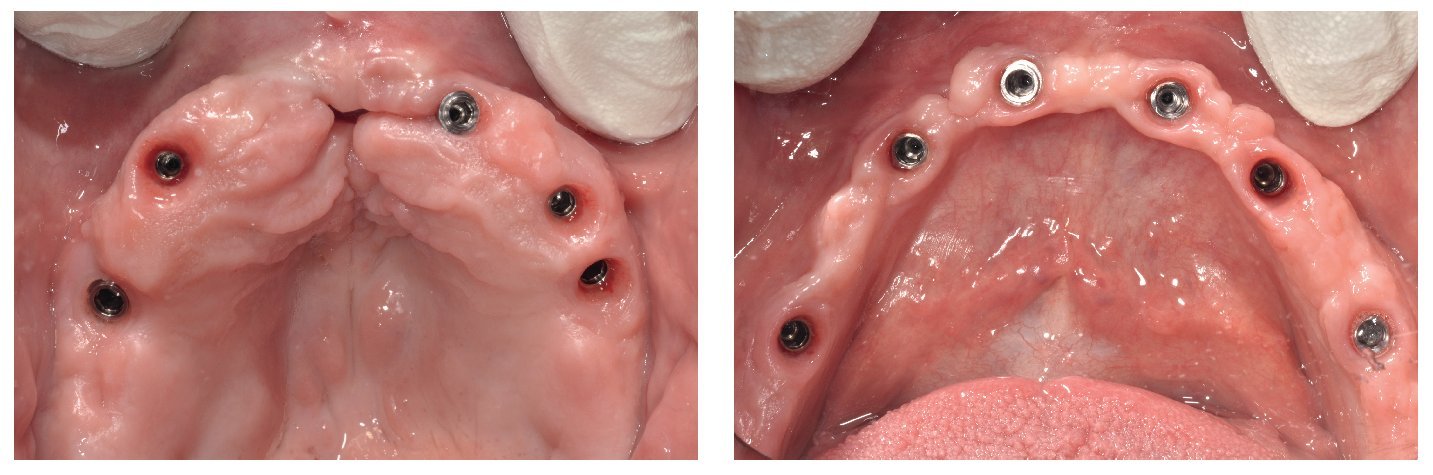
Fig. 76. La toma de impresión definitiva en el maxilar superior tiene lugar a la altura del hombro del implante.
Fig. 77. La toma de impresión definitiva en el maxilar inferior tiene lugar a la altura del hombro del implante.
Fig. 78. Vista detallada de la impresión del maxilar superior.
Fig. 79. Vista detallada de la impresión del maxilar inferior.
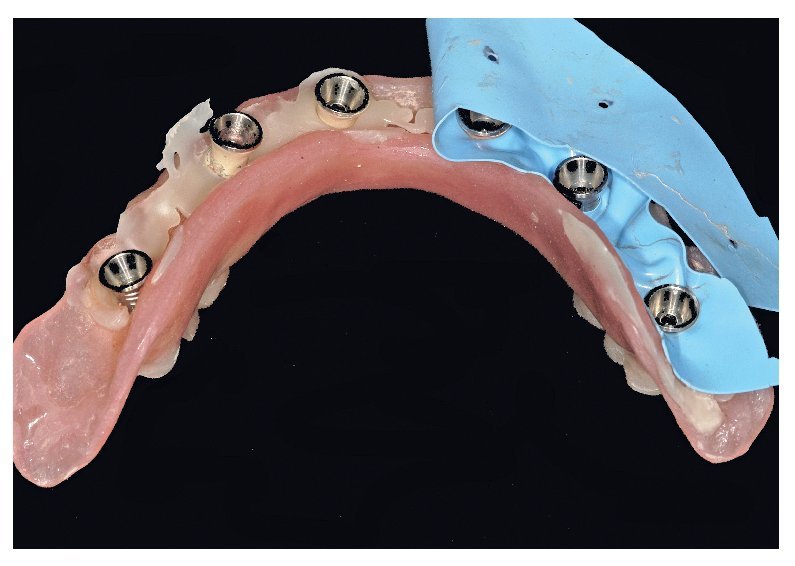
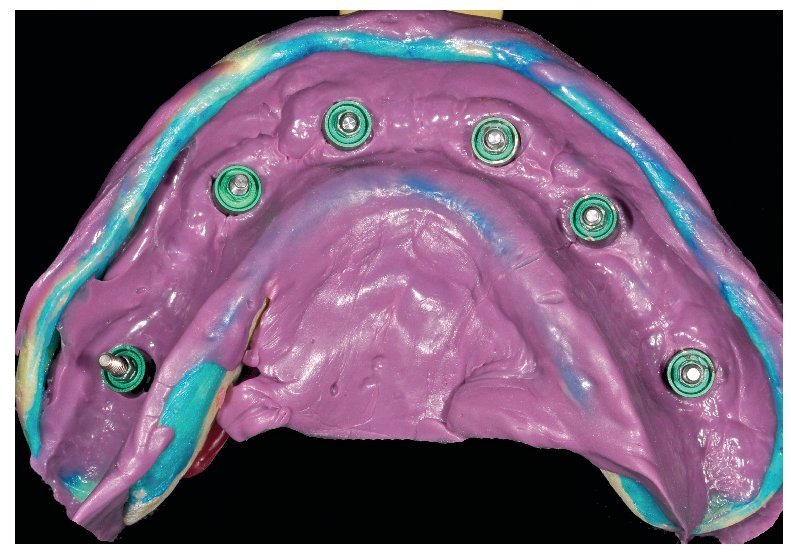
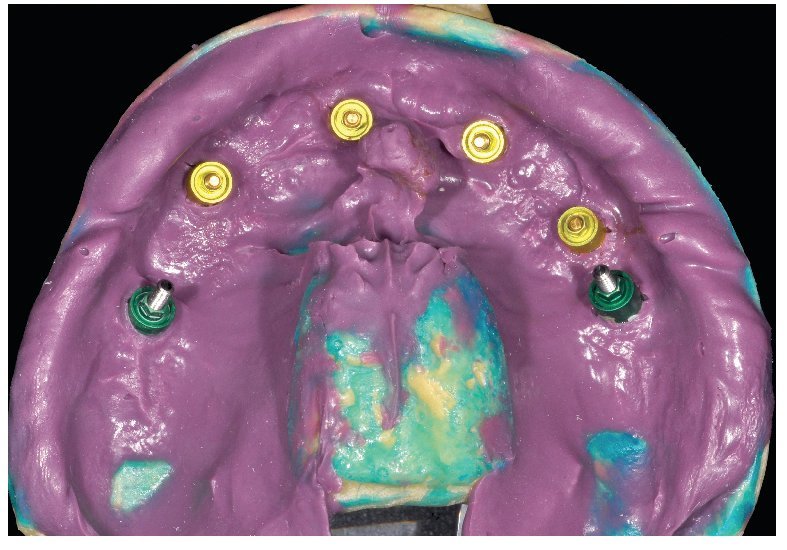
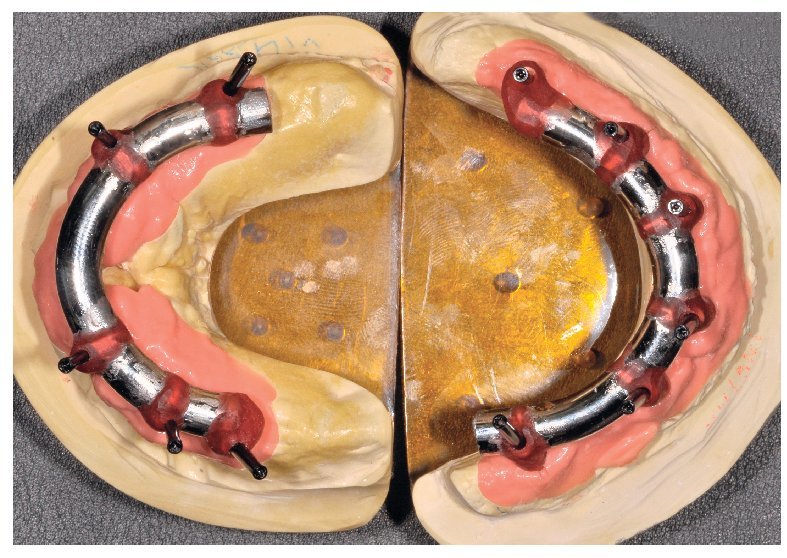
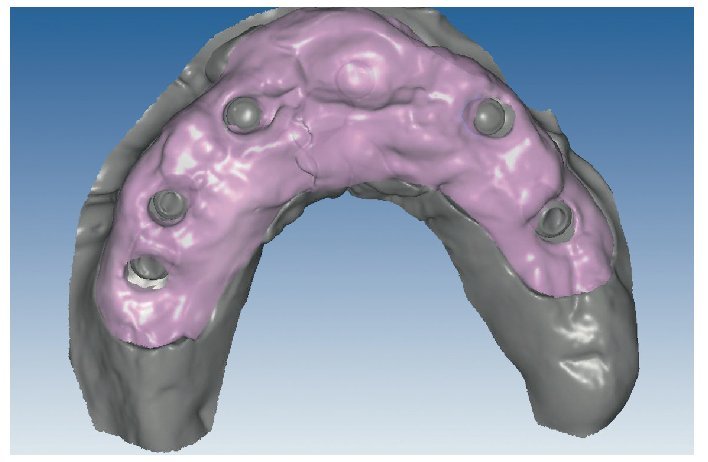
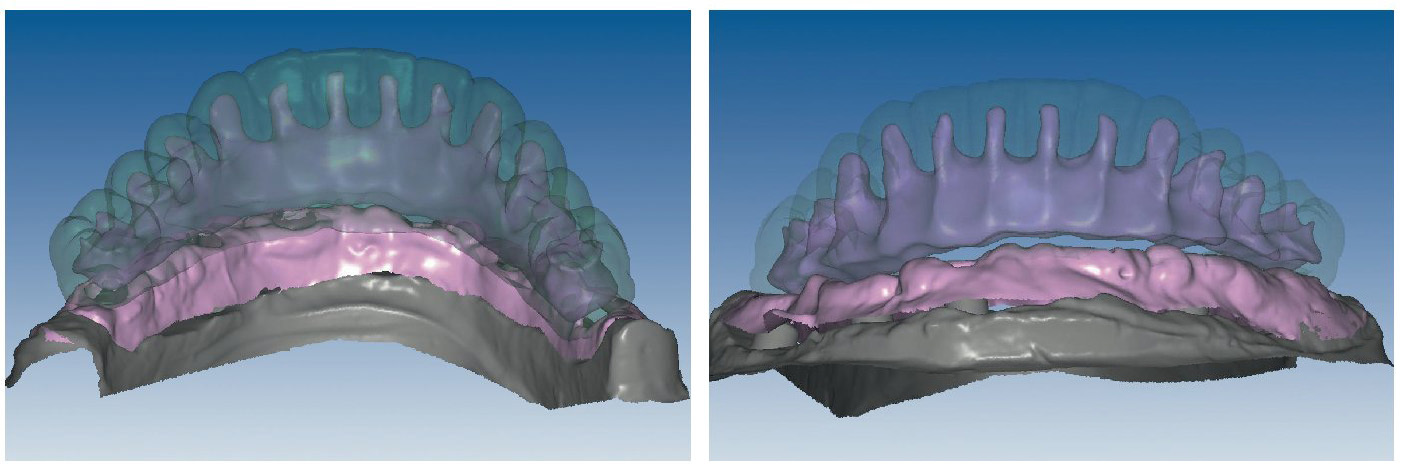
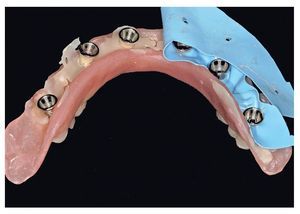
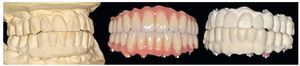
La confección de los modelos maestros requiere gran meticulosidad en el procedimiento y en la elección de materiales, dado que debe estar garantizada una fidelidad dimensional óptima. Con todo, no existe la certeza absoluta de que los modelos maestros reproduzcan adecuadamente la situación intraoral. Esto se comprueba mediante la confección de cuerpos de ensayo colados (fig. 80), los cuales se fijan sobre los pilares. Se trata de elementos de ensayo y control (figs. 81 y 82) para la introducción de la siguiente fase, durante la cual se confeccionan las estructuras fresadas. De este modo se evita el peligro de tener que repetir la confección o de puntos de soldadura tras las correcciones.
Fig. 80. Los modelos maestros de los maxilares superior e inferior con plantillas de comprobación para conciliar la posición del implante.
Fig. 81. El control clínico de la plantilla de comprobación del maxilar superior en la cavidad oral.
Fig. 82. El control clínico de la plantilla de comprobación del maxilar inferior en la cavidad oral.
La retirada de las restauraciones protésicas de la cavidad oral para estos controles brinda la posibilidad de montarlas en el articulador empleando una técnica de montaje cruzado (figs. 83 a 85). De esta manera se evita la pérdida de todas las valiosas informaciones acumuladas al principio y en el curso del tratamiento.
Fig. 83. Los modelos de las restauraciones prequirúrgicas montados en el articulador.
Fig. 84. El montaje cruzado del modelo maestro del maxilar superior, con duplicado debajo.
Fig. 85. El montaje del modelo maestro del maxilar inferior en el articulador.
Las informaciones adicionales posibilitan la revisión de la planificación protésica, incorporando elementos estéticos y funcionales adicionales (fig. 86) de tal manera que completen virtualmente la ejecución. A continuación se envía la planificación terminada al centro de fresado, el cual lleva a cabo la digitalización mediante tecnología CAD de todos los elementos registrados.
Fig. 86. Retoques estéticos y funcionales del modelado.
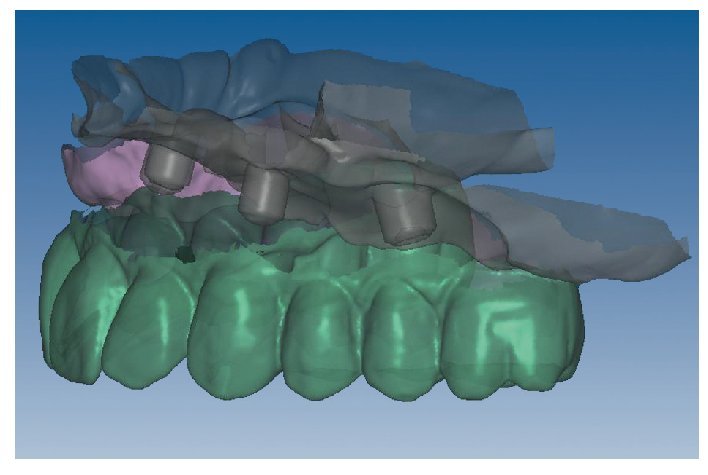
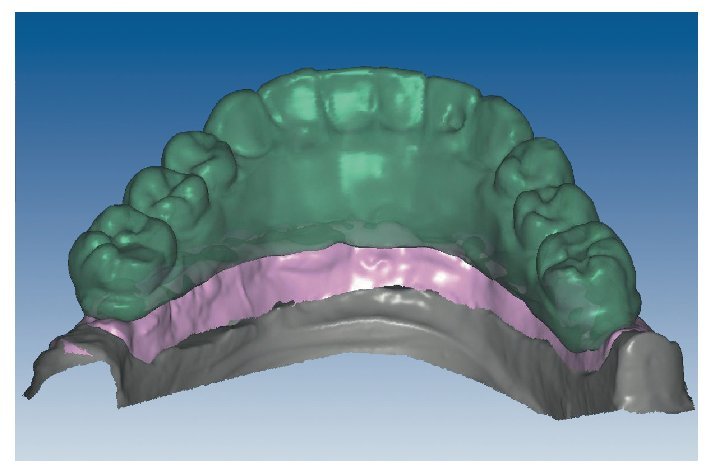
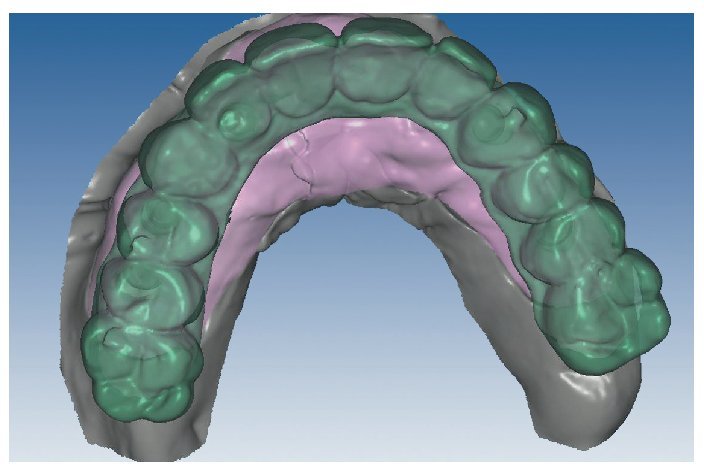
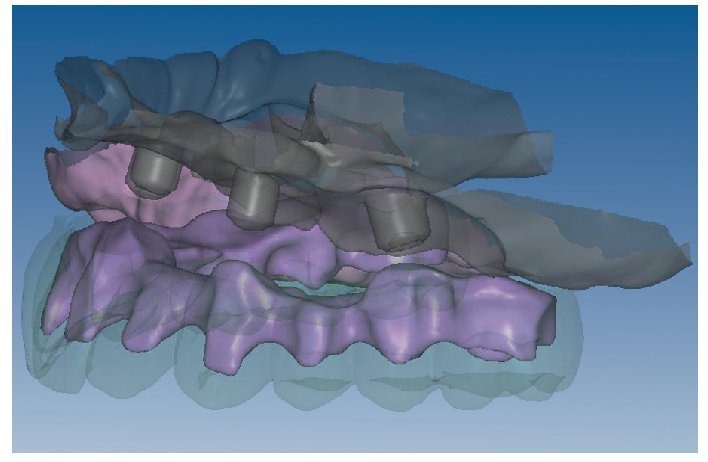
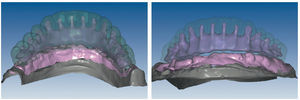
Mediante el uso de un escáner óptico de luz estructurada, los protocolos CAD registran los primeros datos relativos al modelo maestro con las correspondientes posiciones de implante (figs. 87 y 92). En el siguiente paso tiene lugar la digitalización de la planificación, previamente realizada en cera de escaneo matificada, de la restauración definitiva (figs. 88, 90 y 93). La subsiguiente conciliación de los datos mediante el uso del software de diseño dental permite al protésico planificar virtualmente el resto del procedimiento (figs. 89 y 91, 94 a 96) a partir del diseño de las estructuras (figs. 97 y 98).
Fig. 87. Imagen CAD del modelo maestro superior.
Fig. 88. Imagen CAD de la planificación definitiva para el maxilar superior.
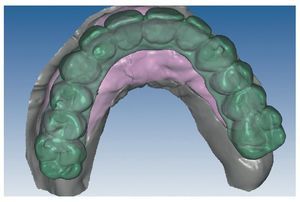
Fig. 89. Planificación CAD de la estructura del maxilar superior.
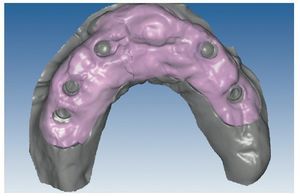
Fig. 90. La posición de los implantes en relación con la planificación.
Fig. 91. El diseño definitivo de la estructura para el maxilar superior.
Fig. 92. Imagen CAD del modelo maestro del maxilar inferior.
Fig. 93. Imagen CAD de la planificación definitiva para el maxilar inferior.
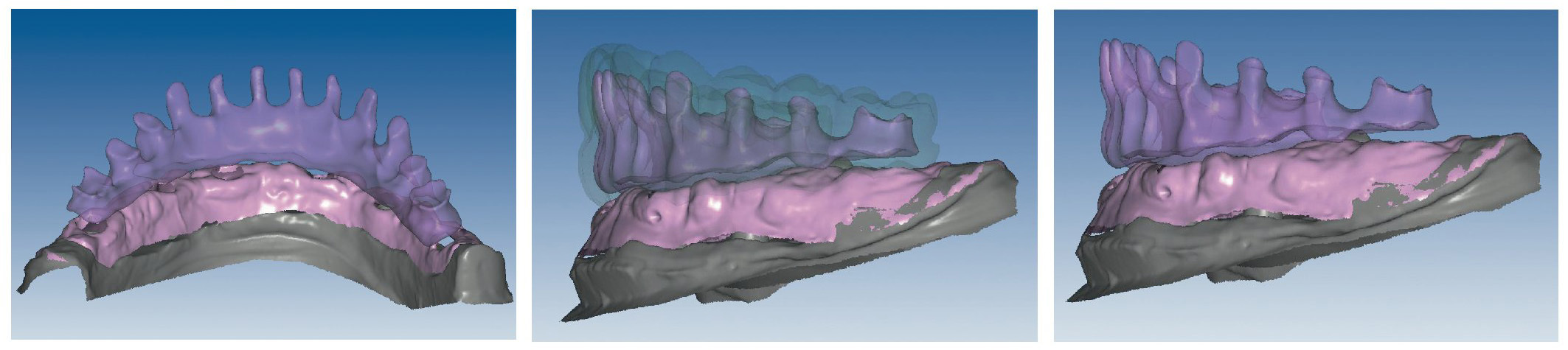
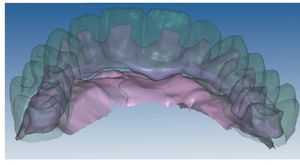
Figs. 94 a 95. Planificación CAD de la estructura del maxilar inferior, en representación lingual y vestibular.
Figs. 96 a 98. El diseño definitivo de la estructura del maxilar inferior, desde distintas perspectivas.
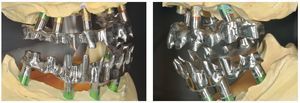
Una vez aprobada la planificación, mediante el software CAD se transmiten los datos en formato STL (Standard Transformation Language o Stereolithography Language) a otro software CAM, el cual procesa nuevamente los datos suministrados para enviarlos en «idioma de máquina» a la fresadora (Zfx, ULTRASONIC 20, Denttec KG-SAS, Gargazon, Italia) encargada de confeccionar la estructura de titanio (figs. 98 y 99). La utilización de fresadoras industriales de cinco ejes para la confección de este tipo de prótesis garantiza un éxito seguro en cuanto a precisión de ajuste y pasivización, y evita casi todos los riesgos que pueden aparecer durante el colado protésico clásico.
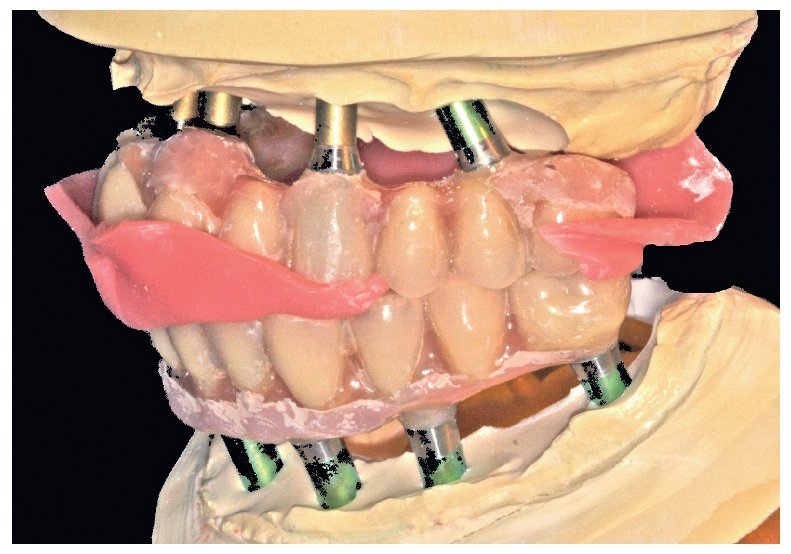
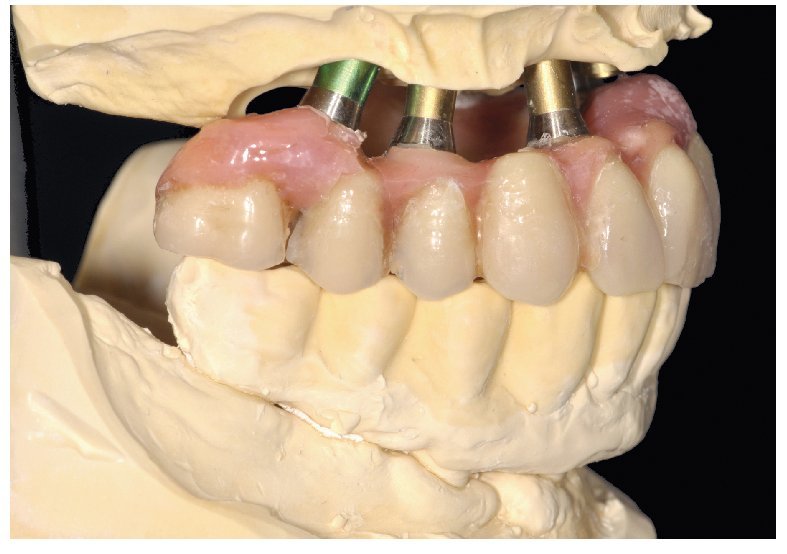
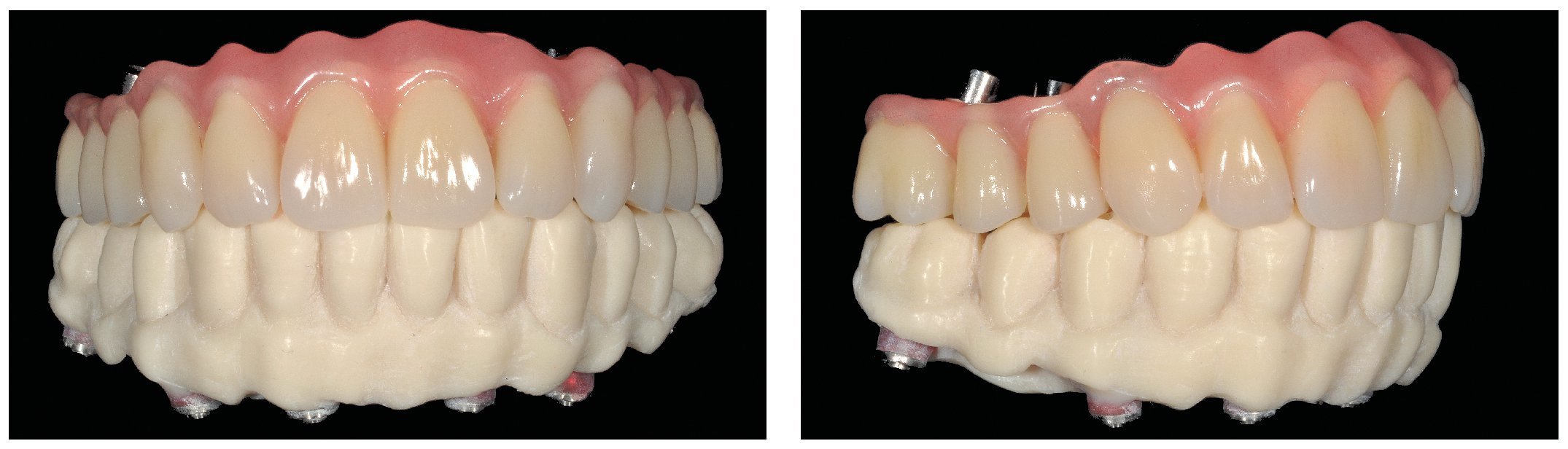
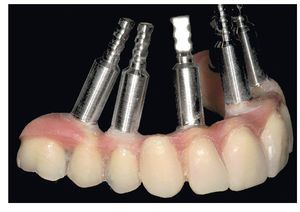
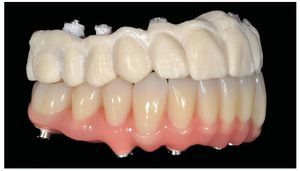
Pese a ello, es importante someter las estructuras a un control visual y mecánico, a fin de corregir eventuales discrepancias menores (figs. 99 a 102). A continuación se procede al montaje utilizando dientes protésicos prefabricados de composite (SR Phonares NHC, Ivoclar Vivadent, Ellwangen, Alemania), los cuales reproducen el tipo funcional correspondiente en virtud de sus propiedades morfológicas y estructurales y se integran armoniosamente en cuanto a su longitud dental (figs. 103 a 105). Durante la comprobación de las restauraciones protésicas, se evalúan clínica y radiológicamente ante todo la pasividad y la precisión del ajuste de la estructura. Acto seguido se lleva a cabo una comprobación de la oclusión y de la dimensión vertical, del estado de las prótesis y del tejido blando en la cresta alveolar, así como la verificación del espacio libre lingual, incluida la fonación, y el apoyo de los labios y las mejillas (figs. 106 y 107). También se debe comprobar la facilidad de higiene de la restauración de acuerdo con las habilidades manuales del paciente. A continuación se debe verificar la posición tridimensional de los dientes anteriores con los labios cerrados y durante la sonrisa, así como el aspecto global de la rehabilitación protésica.
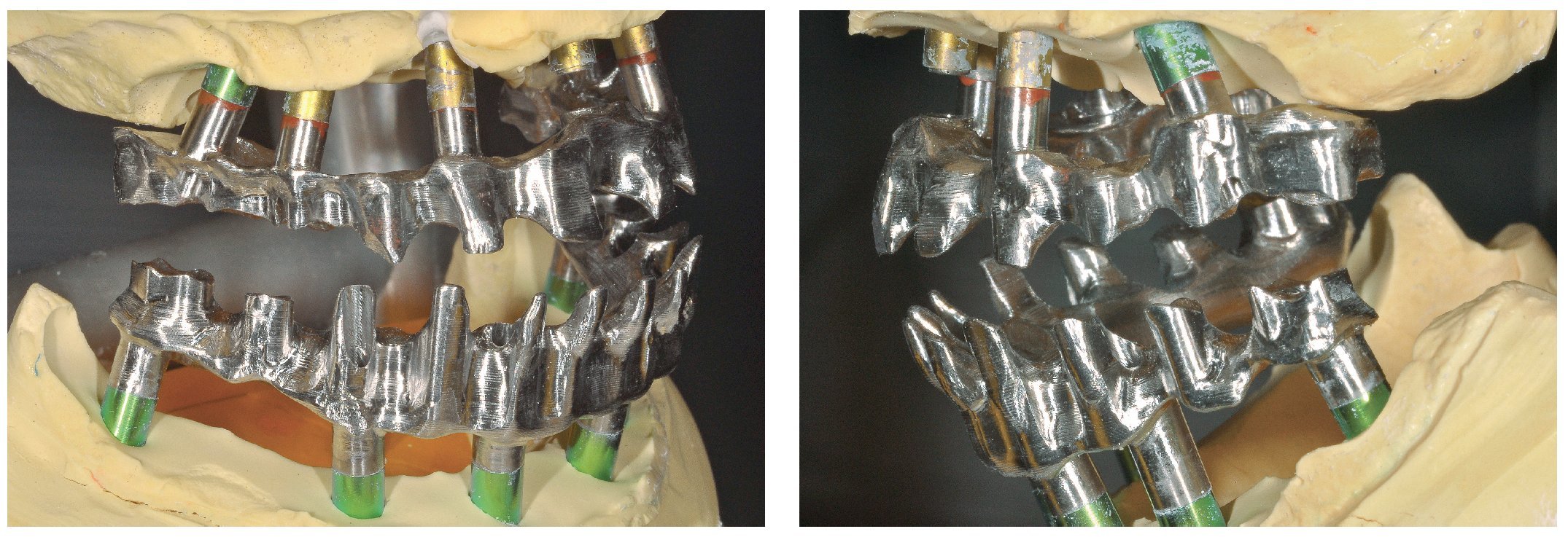
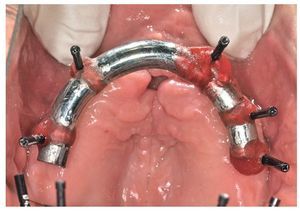
Figs. 99 y 100. Confección de la barra de titanio mediante una fresadora de 5 ejes.
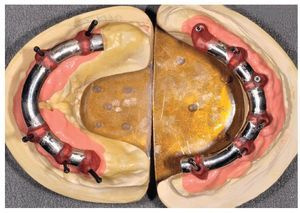
Figs. 101 y 102. Vista lateral de las estructuras atornilladas sobre los modelos.
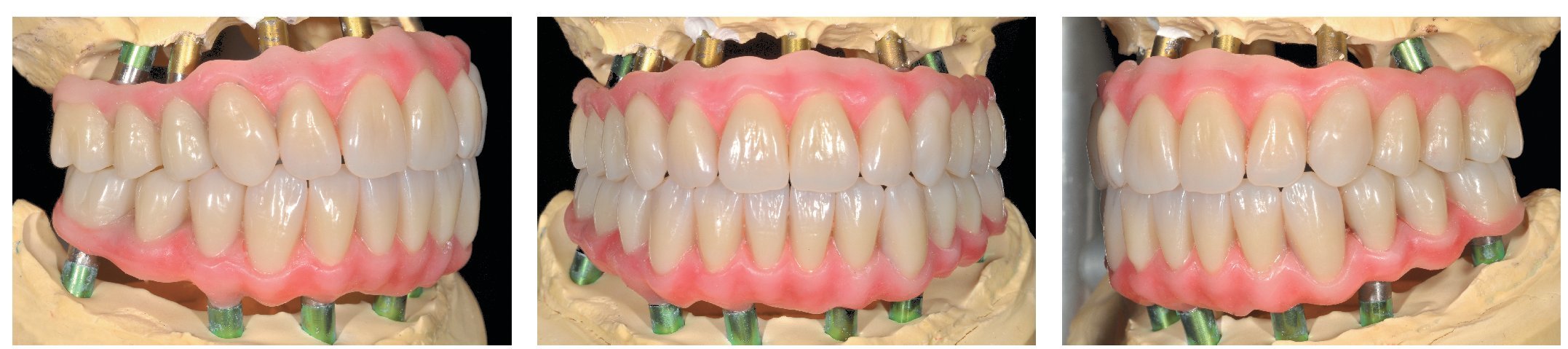
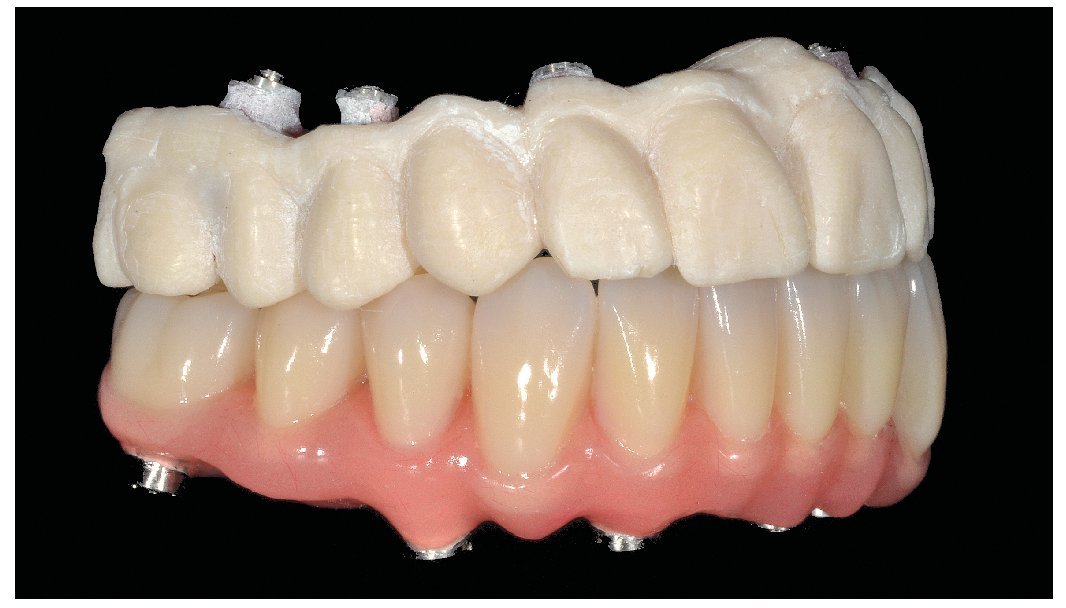
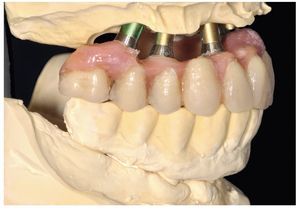
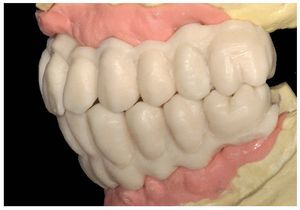
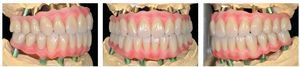
Figs. 103 a 105. Recubrimiento estético de las estructuras con dientes protésicos prefabricados de composite. Vista frontal y lateral a derecha e izquierda.
Figs. 106 y 107. El control estético y gnatológico de las restauraciones protésicas definitivas.
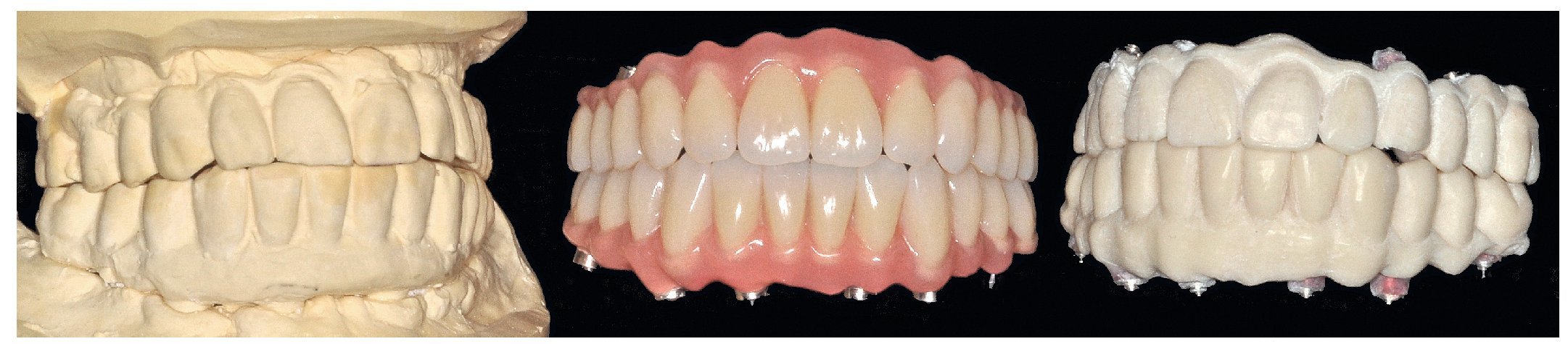
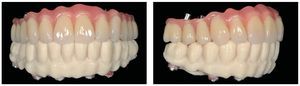
Durante la fase de laboratorio final pueden ser necesarios diversos ajustes estéticos y funcionales. A continuación puede confeccionarse la restauración definitiva (figs. 108 a 111). Posteriormente se procede al control final mediante sendos montajes cruzados de la restauración definitiva y del modelo de planificación (figs. 112 a 115).
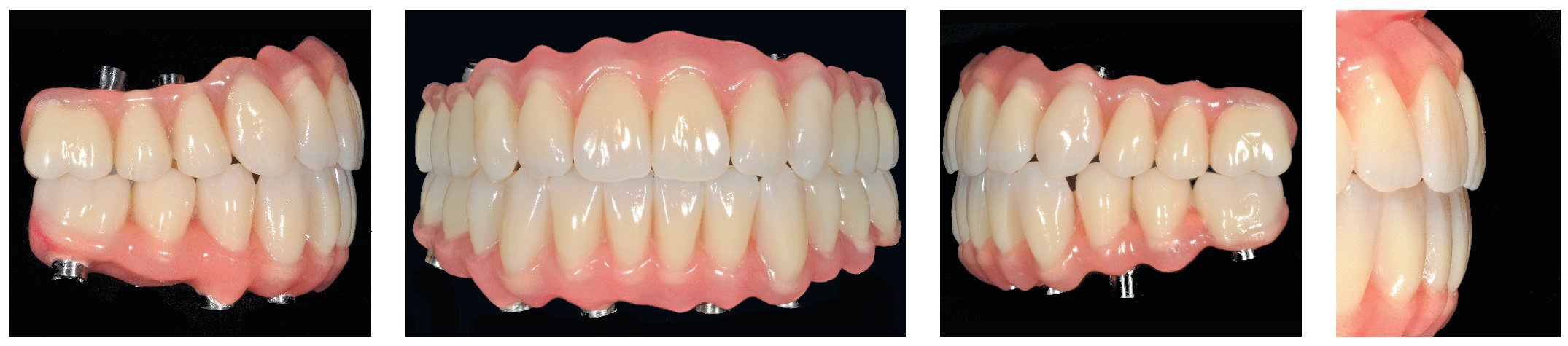
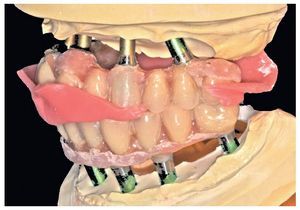
Figs. 108 a 111. Vista frontal y lateral de los puentes implantosoportados terminados.
Figs. 112 y 113. Montaje cruzado para la comprobación de los modelos de planificación del maxilar inferior en relación con la restauración definitiva del maxilar superior.
Fig. 114. Comprobación cruzada con el modelo de planificación del maxilar superior en relación con la restauración definitiva del maxilar inferior.
Fig. 115. Desde la planificación hasta la conclusión del trabajo.
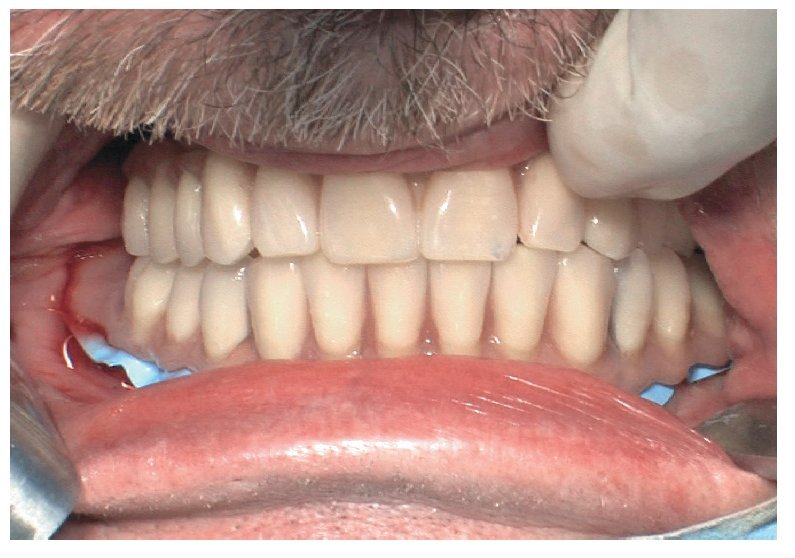
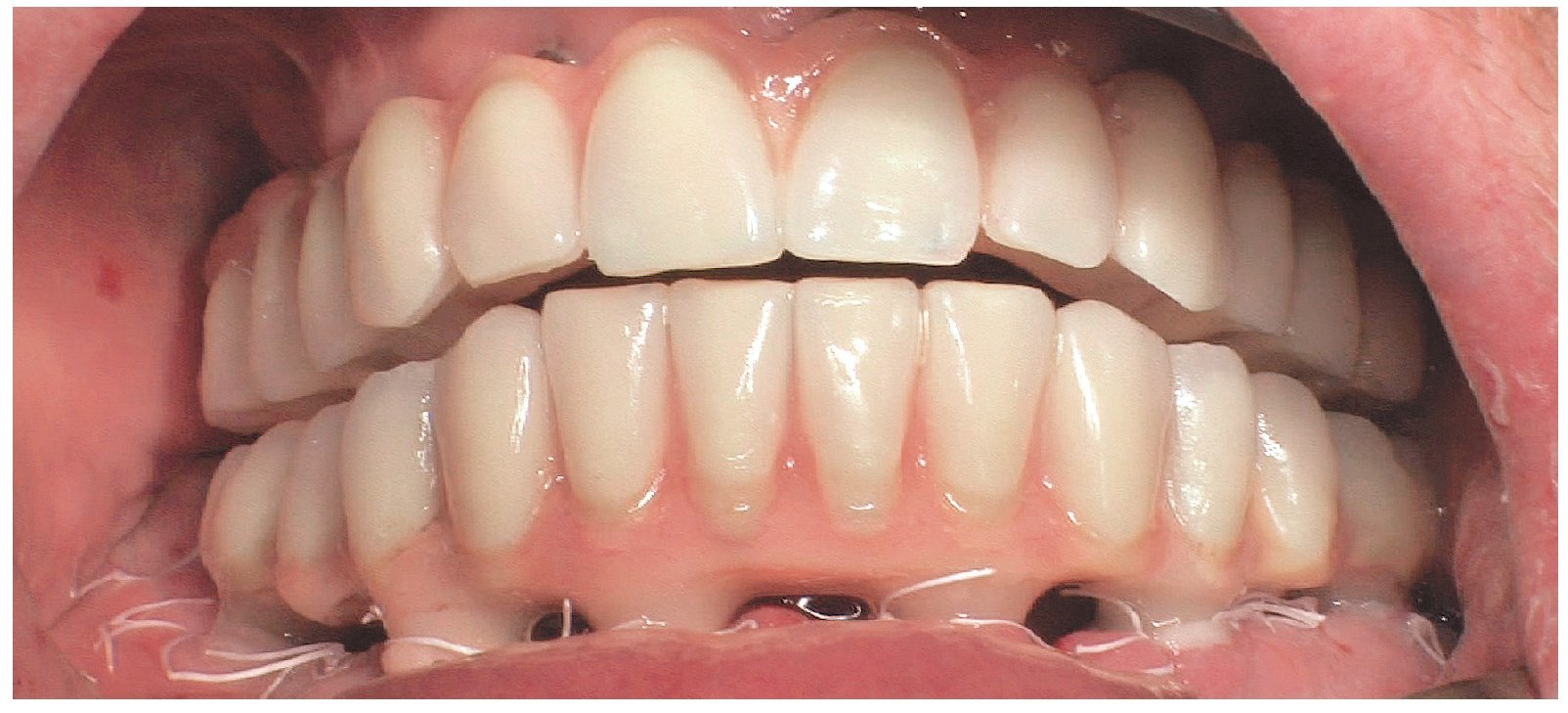
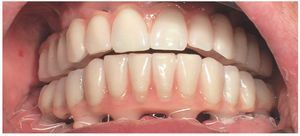
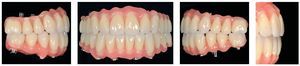
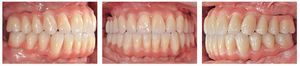
Para la rehabilitación definitiva del paciente (figs. 116 a 124) deben comprobarse de nuevo todos los aspectos de la sesión anterior y debe procederse a la cementación de las prótesis. Son indispensables controles de seguimiento a corto plazo (al cabo de 1, 3 y 5 semanas) para el ajuste óptimo de la oclusión y la comprobación de la higiene oral con una prótesis que habitualmente ofrece aberturas de acceso periimplantares más estrechas que una prótesis provisional. Tres y seis meses después de la finalización del tratamiento se deben realizar controles clínicos, y una vez al año deberían llevarse a cabo sendos controles clínico y otro radiológico.
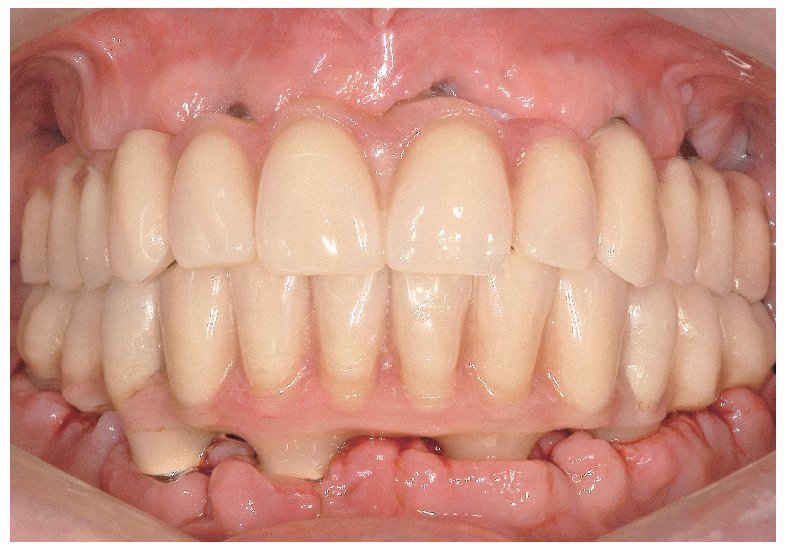
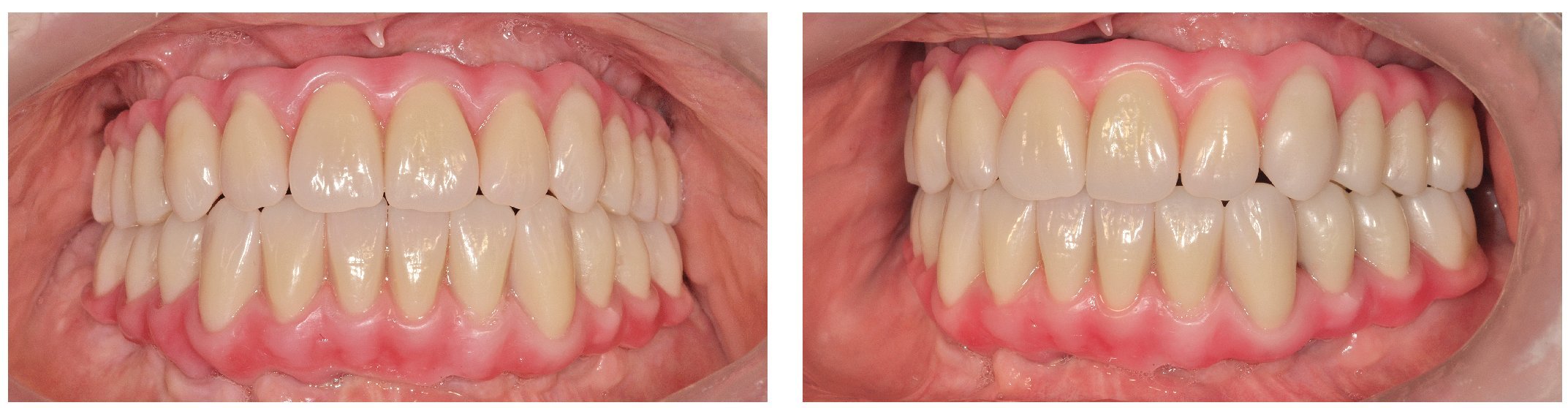
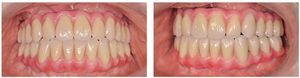
Figs. 116 y 117. Las restauraciones definitivas fijadas a los implantes. Cabe destacar la buena curación del tejido blando periimplantar.
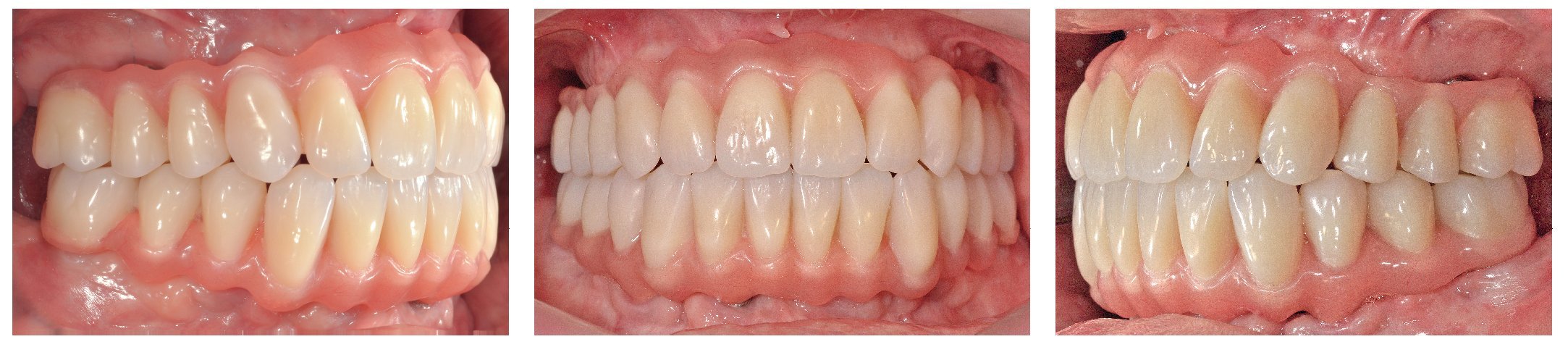
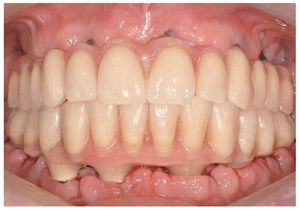
Figs. 118 a 120. La situación intraoral final.
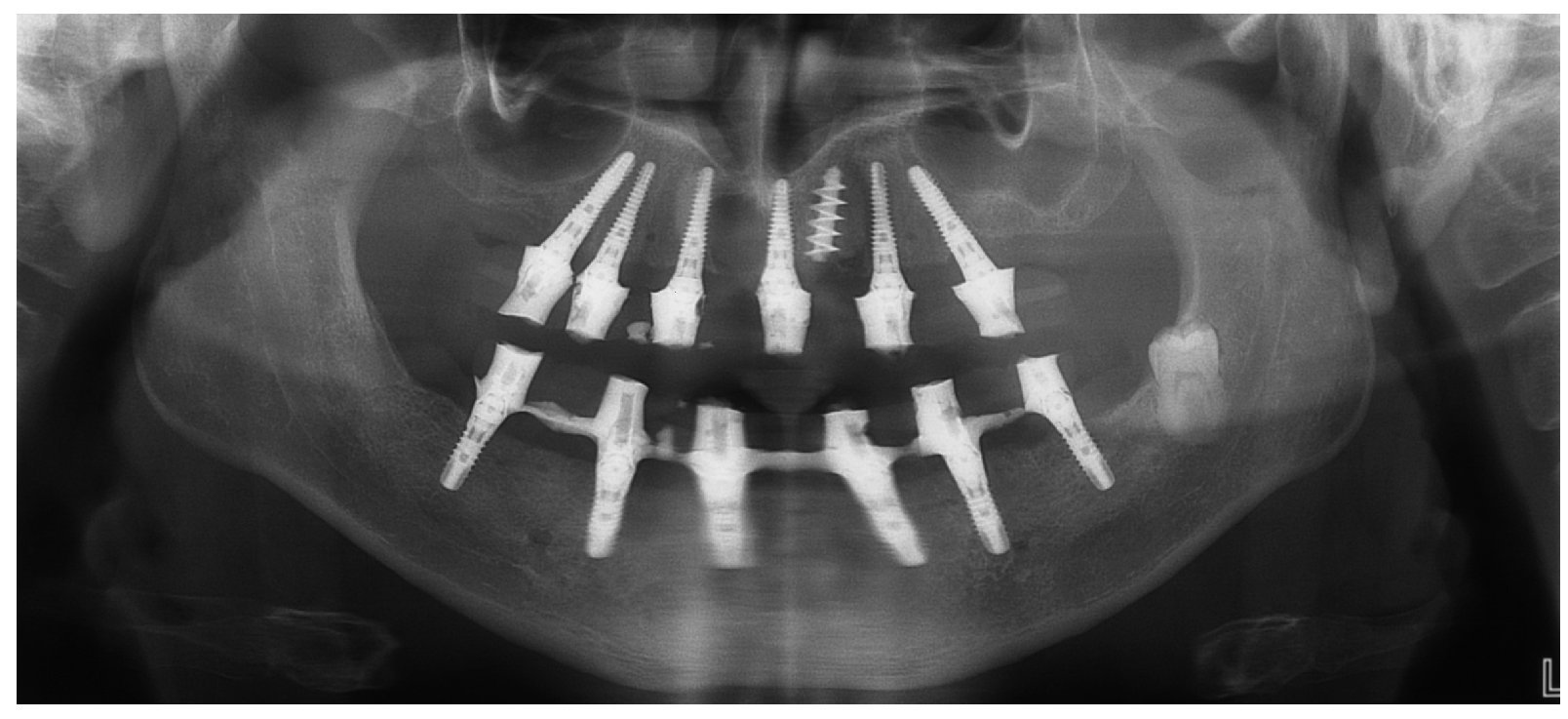
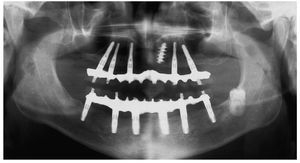
Fig. 121. Imagen OPG de la situación final.
Figs. 122 a 124. La situación final extraoral.
Discusión
La rehabilitación total de un paciente constituye para el equipo un gran reto que se ve dificultado aún más por el necesario compromiso entre requisitos biológicos y tecnológicos, la inversión de tiempo para los distintos pasos de trabajo y los deseos y las expectativas del propio paciente. Es importante tomar en consideración numerosas facetas diagnósticas y ejecutar diversos pasos de trabajo para garantizar un producto final de calidad. Por otra parte, es importante completar el tratamiento de la forma más rápida y tolerable posible para el paciente. Sin embargo, todo proceso ejecutado «manualmente» depende inevitablemente del «actor» correspondiente y alberga siempre la posibilidad de imprecisiones que influyen de distintas maneras sobre el resultado final. Por estos motivos es deseable contar con posibilidades que permitan estructurar cada tratamiento de forma más sencilla, previsible y mínimamente invasiva. Cuando las tecnologías CAD/CAM se consolidaron en este sentido en la odontología, su generalización se vio favorecida especialmente por el ámbito de las rehabilitaciones extendidas. Y es que, al igual que cualquier innovación, también ésta requirió inicialmente las inversiones económicas y de tiempo correspondientes, a fin de familiarizarse con este nuevo método de trabajo. Estas inversiones se antojan justificadas, toda vez que aceleran el proceso de trabajo y garantizan una precisión que iguala o incluso supera las técnicas convencionales.
Diversos trabajos, tanto in vitro4,21,29,33 como en vivo22,31, confirman el alto grado de precisión y fiabilidad de los sistemas de navegación 3D estáticos, esto es, en combinación con la utilización de una plantilla quirúrgica. En general, todos los trabajos in vitro presentan una precisión que varía entre 0,3 y 1,0 mm. En los estudios realizados en vivo, se observaron mayores discrepancias en los resultados: Ozam et al22 han tratado a 30 pacientes con 110 implantes con una desviación angular promedio de 4,1º y una desviación lineal de 1,11 y 1,41 mm tanto en el hombro del implante como en el extremo apical del implante. Estos valores se obtuvieron empleando un software de navegación (Stent Cad, Media Lab Software, La Spezia, Follo (SP), Italia), que se diferencia del utilizado rutinariamente por los autores. Utilizando este último software, Valente et al31 publican valores básicamente similares a los del estudio precedente: desviación angular de 7,9º y desviación lineal promedio de 1,4 y 1,6 mm en ambos extremos apicales del implante. En cambio, son diferentes los resultados obtenidos por el grupo Al-Harbi1, el cual utiliza asimismo el software SimPlant: desviación angular promedio de 5,02º y 4,48º tanto por mesiodistal como por vestíbulo-lingual y una exactitud promedio del punto de entrada de 0,2 mm. Estos resultados discrepantes, con diferencia los mejores consignados en la bibliografía relevante, pueden explicarse por el método de medición aplicado: los dos primeros estudios22,31 llevaron a cabo una comparación digital entre la CT preoperatoria y la postoperatoria, mientras que Al-Harbi et al eludieron los problemas asociados a la distorsión por la tomografía computerizada al comparar el modelo de la posición real del implante con el modelo resultante del posicionamiento de los implantes en el laboratorio mediante plantillas estereolitográficas.
La precisión de los sistemas de guia estáticos virtuales posibilita, en caso de que el tejido gingival garantice la suficiente estabilidad de las plantillas estereolitográficas, realizar la intervención quirúrgica sin colgajo. El acceso transmucosal es equiparable, en cuanto al índice de supervivencia de los implantes3, al obtenido mediante un colgajo clásico, si bien en virtud del procedimiento mínimamente invasivo se garantiza una evolución postoperatoria sensiblemente mejor para el paciente. Finalmente, otra contribución a la simplificación de los protocolos de tratamiento resulta del mecanizado en frío de las estructuras protésicas, partiendo de un bloque sólido de titanio o dióxido de zirconio mediante el método CAD/CAM. Este método evita los riesgos de un colado «artesanal» y de las eventuales soldaduras y garantiza un buen nivel de precisión, que sobre todo está estandarizado2,24. Así pues, este aspecto ayuda a planificar el proceso de rehabilitación de forma mucho más calculable y a acortar sus tiempos de ejecución.
Conclusión
Los avances en la digitalización se han traducido en numerosas contribuciones positivas al procedimiento de rehabilitación mediante prótesis implantosoportadas. La utilización de la tecnología CAD/CAM ofrece ya actualmente una ventaja real al equipo formado por el odontólogo y el protésico dental, lo cual influye positivamente en la aceptación de la terapia por el paciente. Sin duda cabe esperar un desarrollo integral y rápido de esta técnica, especialmente por lo que respecta al control digital de los distintos procedimientos. En este sentido, sería deseable que la generalización de estos sistemas condujera al desarrollo de un software «todo en uno», de modo que en el marco de un mismo entorno pueda tener lugar la ejecución de todos los pasos terapéuticos, desde la planificación de los implantes hasta la confección de la prótesis.
Originalbeitrag erschienen in
Quintessenza Odontotecnica. 2009;10:70-94.
Birgit Harnack, Milán, Italia.
Correspondencia
Dr. Ferdinando D'Avenia.
Via A. Mazza, 2, 43100 Parma, Italia.
Correo electrónico: ferdinando@studiodavenia.com
ZT Cesare Ferri.
Via Avegno, 69, 00165 Roma, Italia.
Correo electrónico: cesareferri@hotmail.it