Introducción
El liquen plano (forma oral del liquen ruber: liquen plano oral = LPO) es una enfermedad mucocutánea frecuente, de evolución crónica, que afecta a la piel y a las mucosas (sobre todo la mucosa oral y la mucosa genital). Con una prevalencia del 1-2% en la población adulta, el liquen es una de las mucodermatosis más frecuentes3,11, observándose un predominio en las mujeres frente a los hombres3,14,15. El liquen plano oral también puede afectar a niños, pero es más bien excepcional12.
Hoy por hoy se desconoce la etiología de esta enfermedad. Parece ser que la alteración de la inmunidad celular desempeña un papel importante en la patogénesis del liquen. Los linfocitos T CD8+ parecen actuar específicamente contra los queratinocitos basales e inducir su apoptosis9. Algunos estudios recientes muestran que el sistema del interferón de tipo I que estimula la respuesta inmunitaria celular desempeña un papel importante en las dermatitis de interfase20 (lupus eritematoso, liquen plano, eritema exudativo multiforme, etc.). Se ha observado una asociación con la infección por el virus de la hepatitis C que parece más prevalente en Japón y los países de la cuenca mediterránea6, si bien los especialistas tienen opiniones discrepantes al respecto.
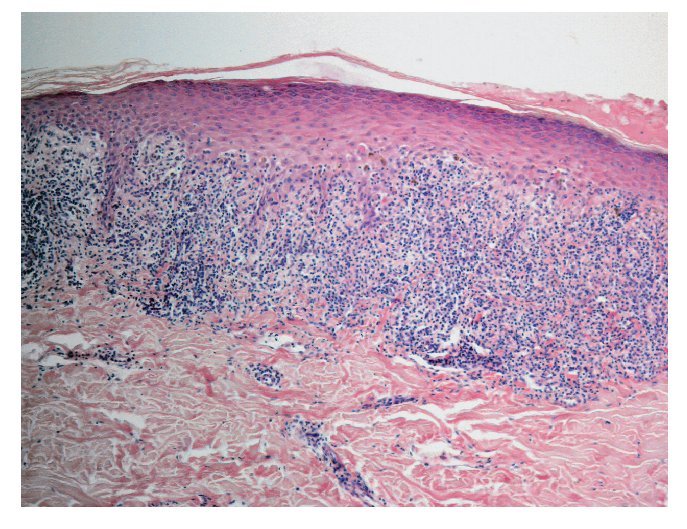
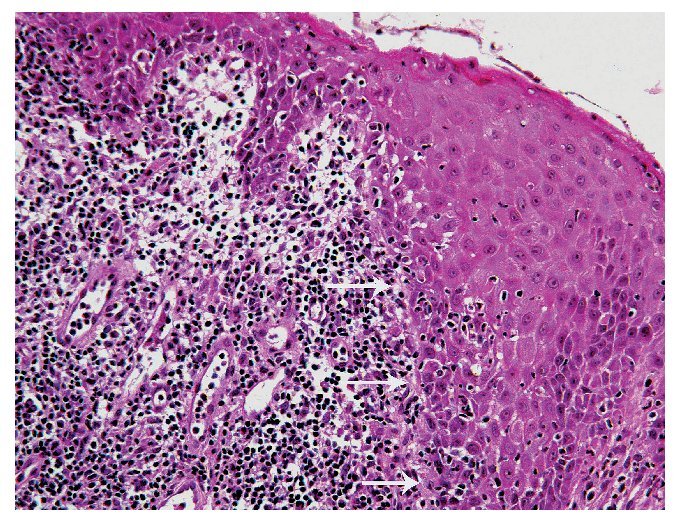
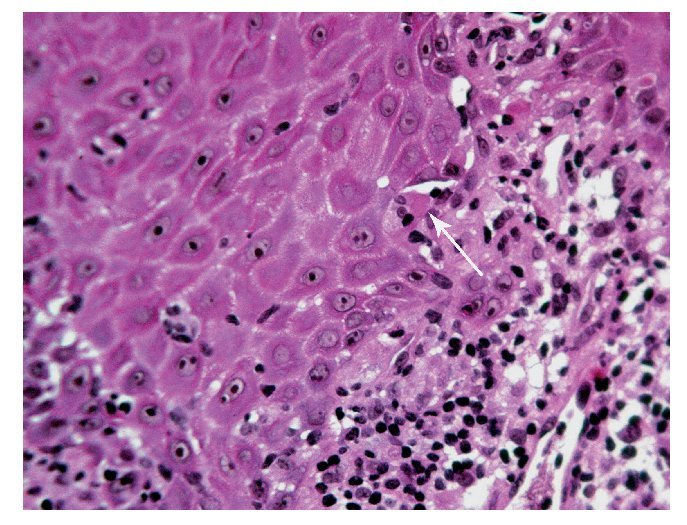
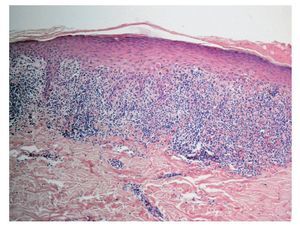
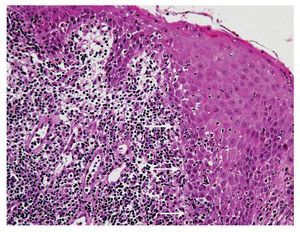
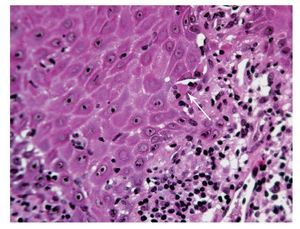
Desde el punto de vista histopatológico, el cuadro se manifiesta por un infiltrado linfocitario subepitelial denso en banda compuesto sobre todo de linfocitos T (fig. 1). Se observa además una proliferación de linfocitos intraepiteliales y una degeneración de los queratinocitos basales (fig. 2), que se transforman en cuerpos coloides (cuerpos de Civatte) que se localizan como estructuras eosinófilas homogéneas en el epitelio o en la membrana basal2 (fig. 3).
Figura 1. Imagen histopatológica característica del liquen plano: se observa un infiltrado linfocitario subepitelial, denso, en banda, con predominio de linfocitos T. En el epitelio se aprecia una hiperortoqueratosis en dientes de sierra (tinción hematoxilina-eosina).
Figura 2. Otra característica histopatológica del liquen plano: en la transición entre el epitelio y el tejido conjuntivo se observa una zona de unión desdibujada con un infiltrado inflamatorio (flechas) (tinción hematoxilinaeosina).
Figura 3. Una característica histopatológica clásica del liquen son los cuerpos coloides (cuerpos de Civatte) que aparecen como estructuras eosinófilas homogéneas en el epitelio o en la membrana basal (flecha) (tinción hematoxilina-eosina).
Manifestaciones cutáneas
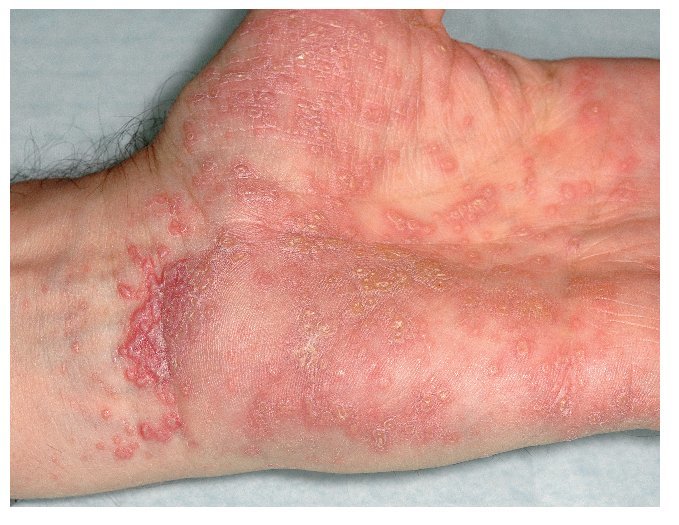
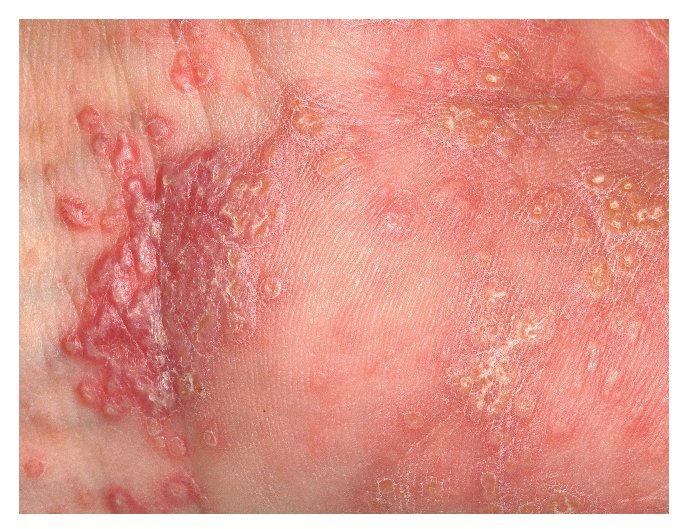
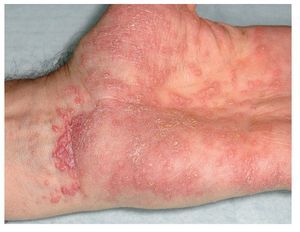
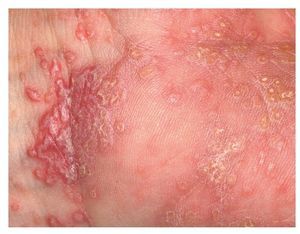
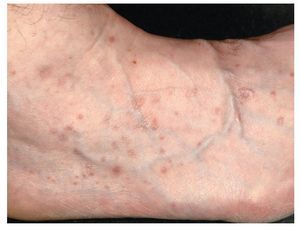
A nivel cutáneo, el liquen ruber se manifiesta sobre todo en las muñecas y los tobillos, en las caras extensoras de las piernas y en la región sacra. Clínicamente se observan lesiones claras, papulares, poligonales, ligeramente sobreelevadas, de aproximadamente 0,5-1 cm. Estas lesiones quedan recubiertas por una serie de líneas blanquecinas de aspecto reticular, las llamadas estrías de Wickham19. Las pápulas pueden agruparse formando focos y también pueden confluir, lo que se considera como la lesión elemental de las estrías de Wickham (figs. 4 y 5). En la piel se distinguen distintos subtipos de liquen en función de la morfología (como el tipo hipertrófico, atrófico, anular, actínico, ampolloso o ulceroso) o del patrón de distribución en la superficie corporal13 (por ejemplo, lineal).
Figura 4a. Lesiones múltiples claras, papulares, poligonales, ligeramente sobreelevadas, de aproximadamente 0,5-1 mm, en la muñeca y la superficie palmar en un paciente de 51 años con un liquen mucocutáneo.
Figura 4b. El mismo paciente de la figura 4a (detalle).
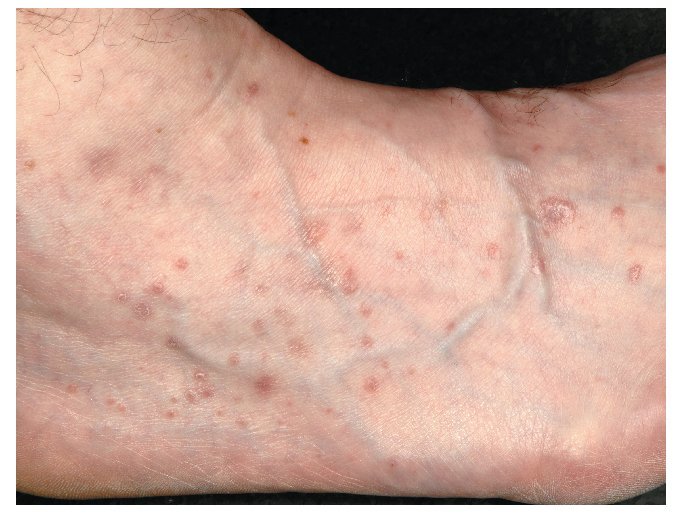
Figura 5. Tobillo y dorso del pie en un paciente de 60 años con liquen cutáneo: presencia de lesiones múltiples claras, papulares, poligonales, ligeramente sobreelevadas, de 0,5-1 mm.
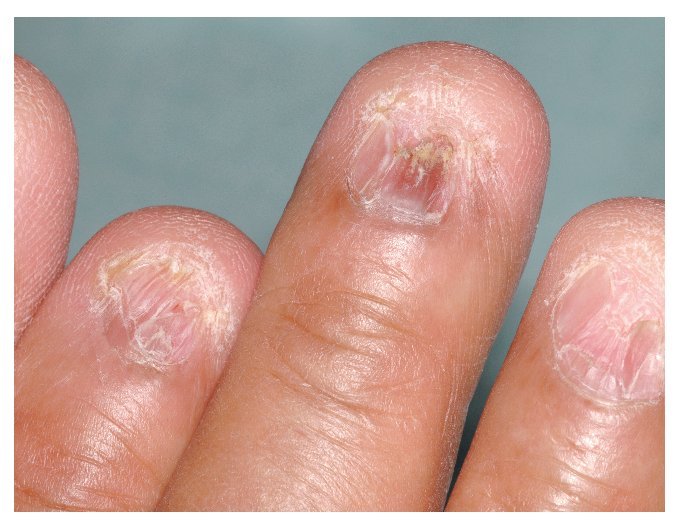
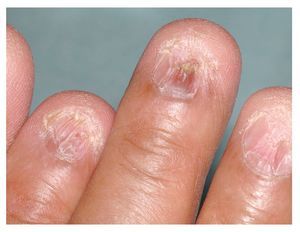
El liquen también puede dar lugar a alteraciones patológicas de las faneras. En el liquen ruber planopilaris se observa una afectación de los folículos capilares del cuero cabelludo o de la piel, sobre todo en las caras flexoras de las grandes articulaciones y en la parte superior del tronco. En el cuero cabelludo, las lesiones evolucionan a una alopecia cicatricial que inicialmente muestra lesiones focales multiloculares, pero más adelante da lugar a áreas alopécicas extensas o incluso a una alopecia total10. No es rara la afectación ungueal en el liquen ruber, a veces incluso como hallazgo aislado. En la primera fase, la enfermedad se manifiesta por acanaladuras longitudinales, así como por un adelgazamiento y un acortamiento de la placa ungueal. En casos graves, se puede observar una pérdida parcial o incluso total de la uña8 (fig. 6).
Figura 6. Paciente de 63 años con liquen de piel y mucosas (oral y genital). El paciente presenta además una afectación ungueal en ambas manos. Se observan acanaladuras longitudinales, así como un adelgazamiento y un acortamiento de las placas ungueales. En esta imagen se puede observar el estado de los dedos índice, medio y anular de la mano derecha.
Manifestaciones mucosas
Manifestaciones orales
Andreasen1 propuso en 1968 una clasificación del LPO en seis formas clínicas distintas que se ha impuesto frente a otras clasificaciones:
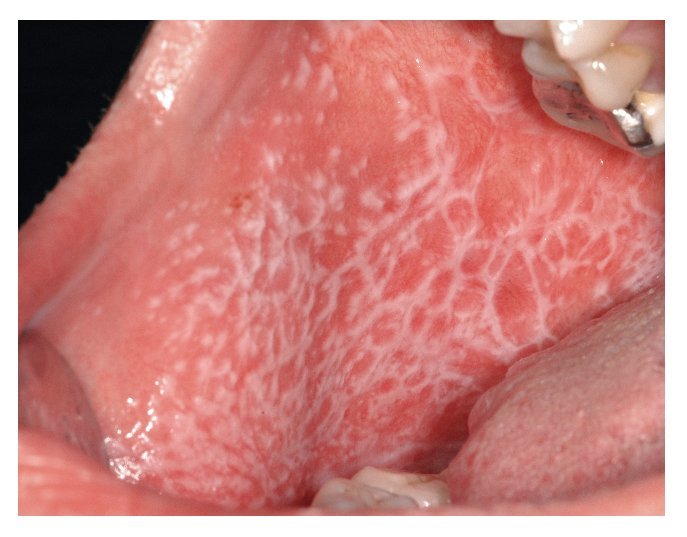
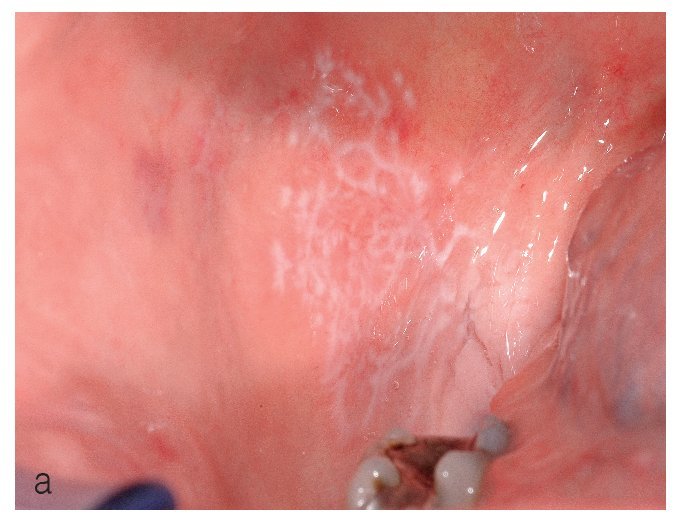
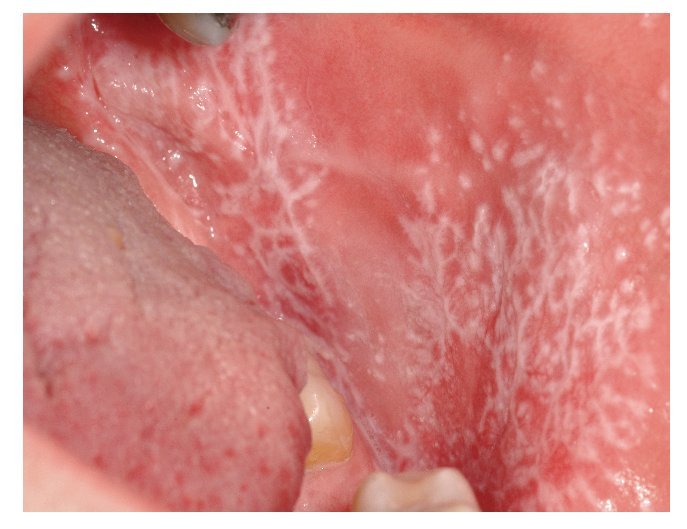
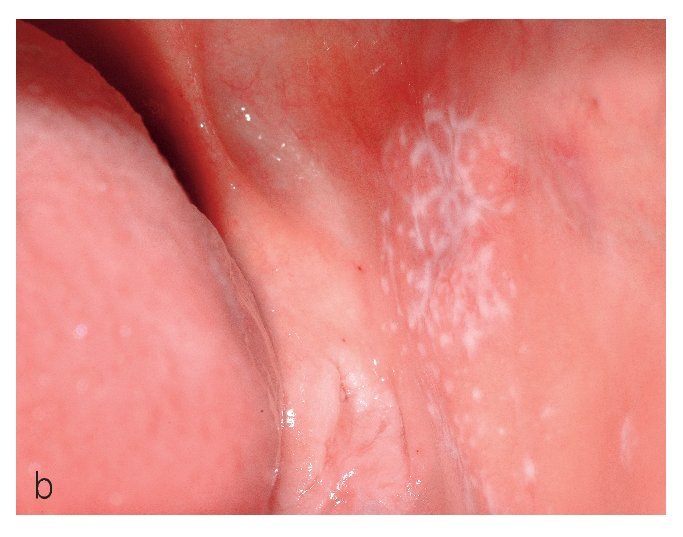
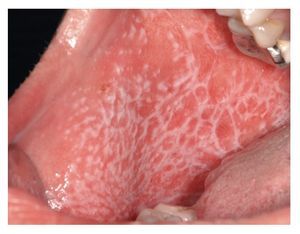
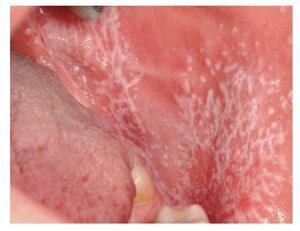
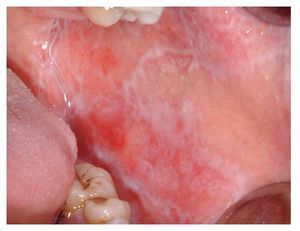
El tipo más conocido es el reticular, que se caracteriza por estrías blanquecinas, con un aspecto que recuerda a los helechos (estrías de Wickham) (figs. 7a y 7b). Las estrías de Wickham son la manifestación clínica en piel y mucosas de la hiperqueratosis histopatológica con un engrosamiento subyacente del estrato granuloso.
Figura 7a. Estrías blanquecinas características de aspecto helechoide (estrías de Wickham) en un paciente de 51 años (se trata del mismo paciente de las figuras 4a y 4b) con liquen cutáneo y oral. Se pueden observar las lesiones en la mucosa yugal derecha.
Figura 7b. El mismo paciente de las figuras 4a y 4b, y 7a. Se pueden observar las estrías de Wickham en la mucosa yugal izquierda.
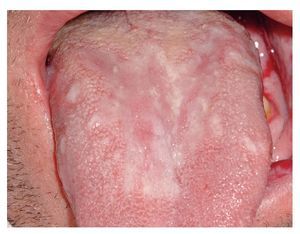
El tipo papular se caracteriza por pápulas pequeñas de color blanco y se cree también que representa el estadio precoz de la forma reticular (figs. 8a y 8b).
Figura 8a. En un paciente de 56 años se observan estrías blancas reticulares (estrías de Wickham) y pápulas blancas parcialmente confluyentes en la mucosa yugal derecha. El paciente está asintomático.
Figura 8b. El mismo paciente de la figura 8a. Se observan más lesiones liquenoides papulares en la mucosa yugal izquierda.
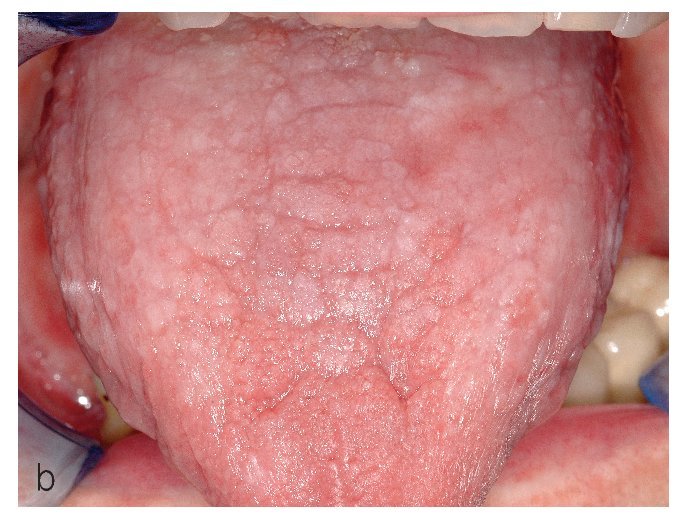
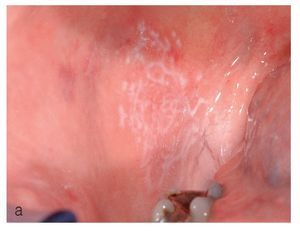
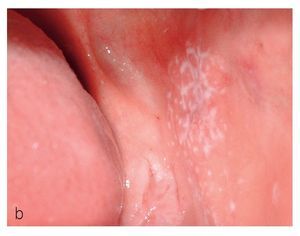
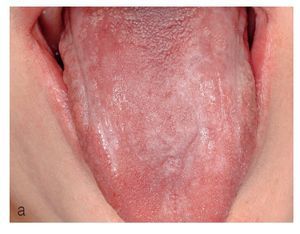
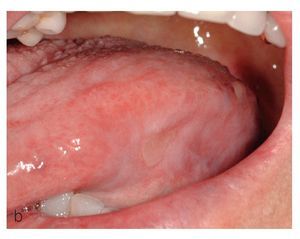
El tipo en placas se caracteriza por lesiones superficiales, blancas, no desprendibles, similares a las de una leucoplasia. En la zona periférica de las lesiones o en otras áreas de la cavidad oral se pueden encontrar habitualmente alteraciones mucosas reticulares liquenoides, lo que facilita el diagnóstico clínico (figs. 9a y 9b).
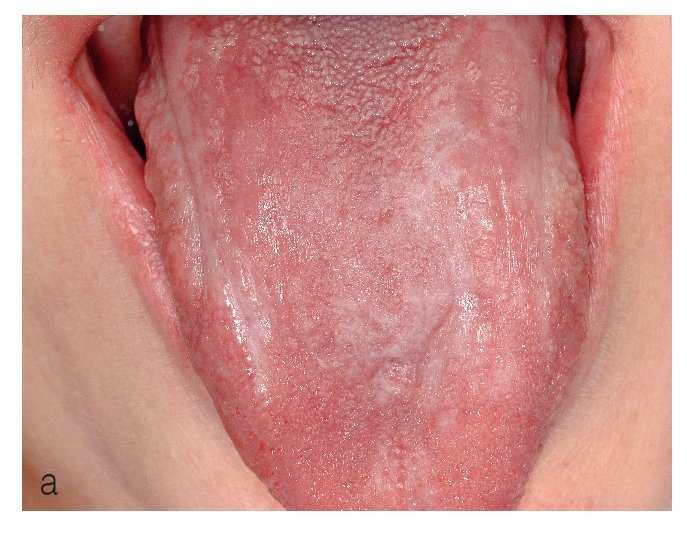
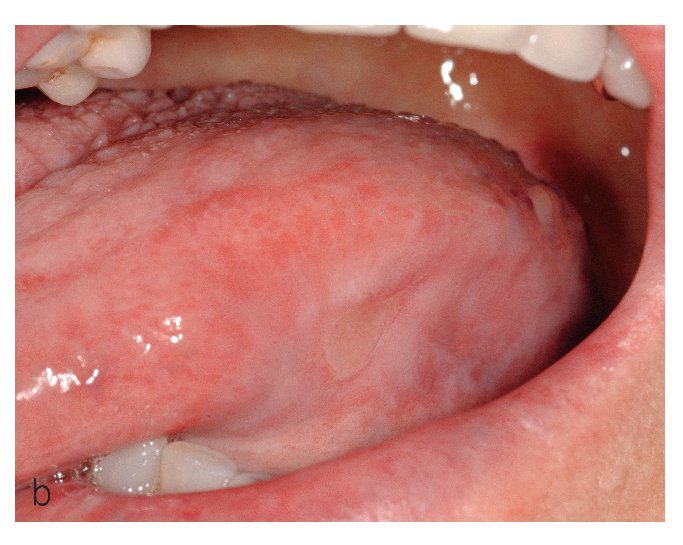
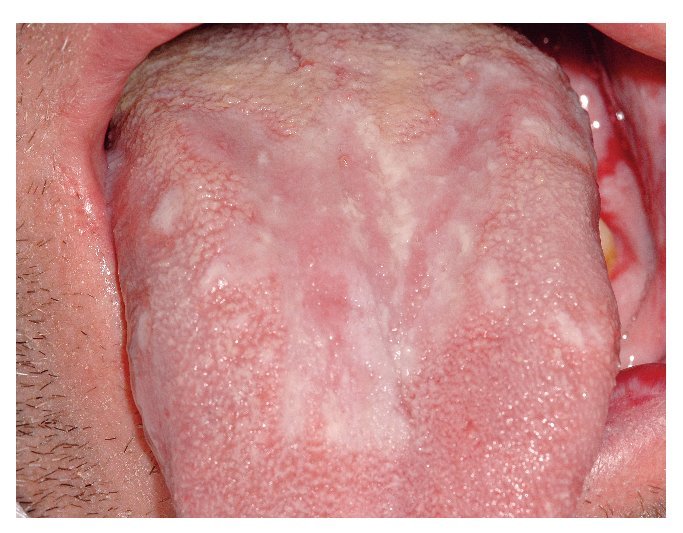
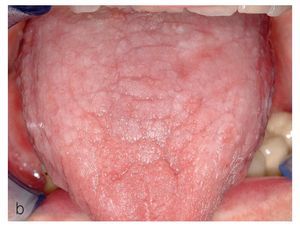
Figura 9a. Liquen en placas característico con afectación lingual en una paciente de 56 años. La superficie de la lengua muestra un aspecto atrófico blanquecino y hacia los bordes se aprecian lesiones reticulares discretas.
Figura 9b. Nuevo caso de liquen en placas característico con afectación de la lengua en una paciente de 71 años. La superficie de la lengua muestra áreas blanquecinas con formación de placas en el dorso.
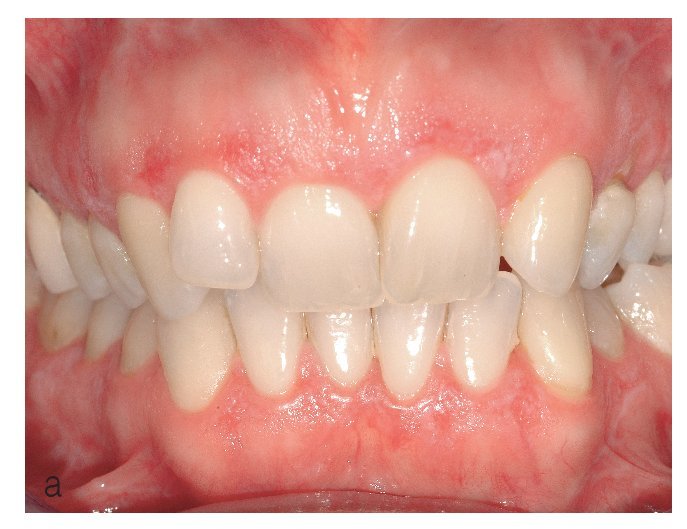
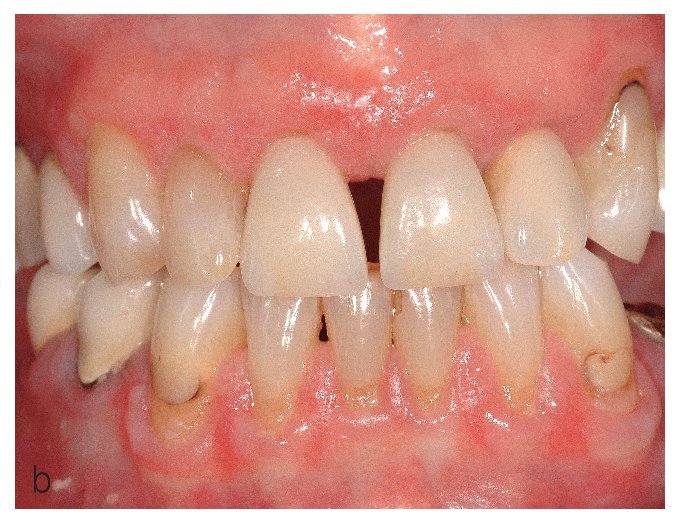
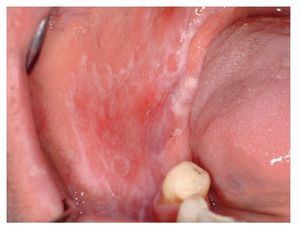
El tipo atrófico1 (actualmente también se denomina tipo eritematoso) comporta un adelgazamiento del epitelio, por lo que, además de las lesiones blanquecinas, también se observan áreas eritematosas (figs. 10a y 10b).
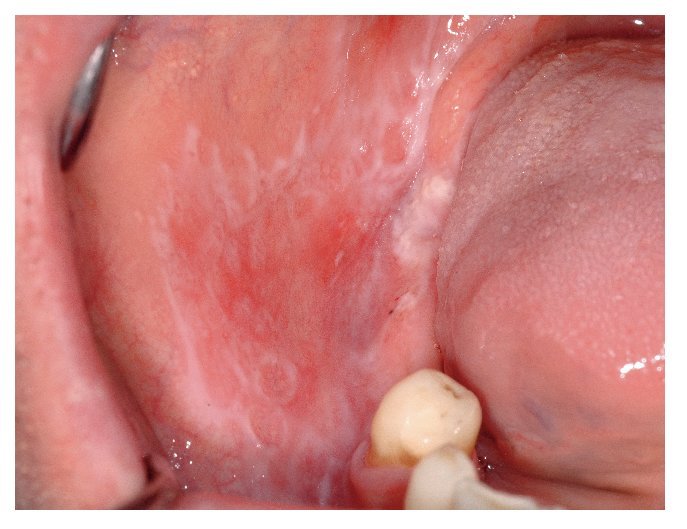
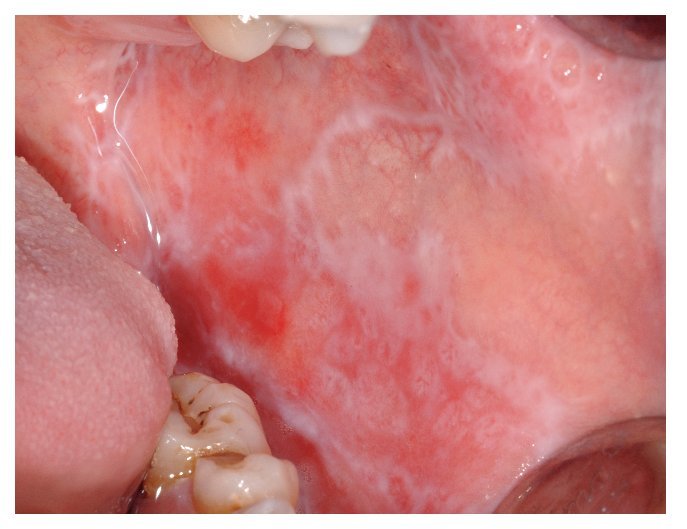
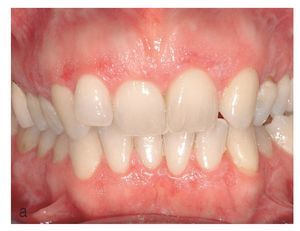
Figura 10a. Liquen plano oral atrófico en la encía queratinizada vestibular del maxilar y de la mandíbula de una paciente de 53 años. Además de zonas eritematosas, se aprecian también lesiones blanquecinas, que en algunas zonas adquieren un aspecto reticular.
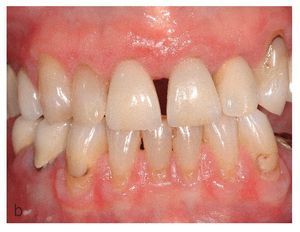
Figura 10b. Liquen atrófico en la encía queratinizada vestibular en el maxilar y la mandíbula de una paciente de 71 años. Además de zonas eritematosas, se aprecian también en este caso lesiones blanquecinas, que en algunas zonas adquieren un aspecto reticular.
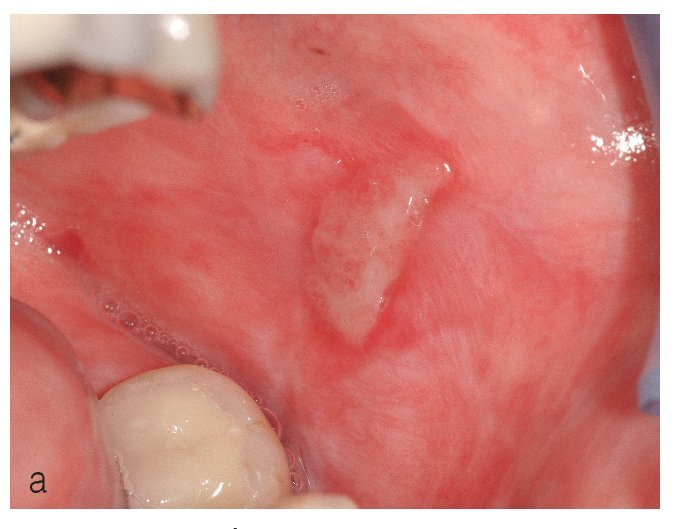
El tipo ulceroso puede dar lugar a úlceras extensas cubiertas de fibrina en el centro de la lesión, mientras que en la zona periférica de la lesión se identifica la trama liquenoide típica (figs. 11a y 11b).
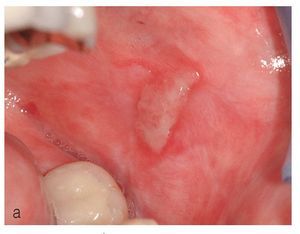
Figura 11a. Úlcera cubierta de fibrina en la mejilla izquierda de una paciente de 77 años con historia de liquen plano oral. En los bordes de la úlcera se aprecian estrías blanquecinas.
Figura 11b. La misma paciente de la figura 11a. En el borde izquierdo de la lengua se observa una úlcera cubierta de fibrina delimitada en sus bordes por lesiones blanquecinas, parcialmente reticulares.
El tipo ampolloso se caracteriza por la presencia de vesículas frágiles que suelen abrirse rápidamente. El LPO se localiza preferentemente en la mucosa yugal, mientras que la encía, la lengua, el paladar o los labios suelen ser localizaciones menos frecuentes1.
No existe unanimidad entre los médicos en relación con la clasificación del liquen plano oral en seis tipos clínicos. Por ejemplo, los pacientes pueden presentar simultáneamente lesiones reticulares, atróficas y erosivas que reflejan distintos signos de actividad y estadios de las lesiones (figs. 12a a 12c). A esto se añade que el tipo ampolloso debe considerarse como una «forma transicional», dado que las vesículas son frágiles, se abren rápidamente y dan paso a una forma erosivo-ulcerosa. La solución podría pasar por una simplificación de la clasificación en dos formas objetivas, la hiperqueratinizada (reticular, en placas, papular) y la erosiva (ulcerativa, ampollosa, atrófica), y en dos formas subjetivas, la sintomática y la asintomática. La primera forma no da lugar a ningún tipo de molestias, mientras que la forma sintomática puede ser extremadamente dolorosa (con un dolor descrito a menudo como un ardor intenso) y dificultar la ingesta de alimentos, así como limitar considerablemente la higiene oral diaria4,5.
Figura 12a. Historia de liquen plano oral en un paciente de 50 años que refiere una sensación de ardor en toda la cavidad oral. Se aprecian lesiones blancas, reticulares, y lesiones eritematoso-atróficas en la mucosa yugal derecha.
Figura 12b. El mismo paciente de la figura 12a. Se aprecian lesiones mucosas blancas, reticulares, y lesiones eritematoso-atróficas parecidas a las de la figura anterior en la mucosa yugal izquierda.
Figura 12c. El mismo paciente de las figuras 12a y 12b. En el dorso de la lengua se aprecia una lesión blanca superficial. Se trata de una lesión en placas.
Manifestaciones genitales
La afectación genital del liquen es más frecuente en mujeres, pero los hombres también pueden presentar exantemas. Desde el punto de vista clínico, en las mujeres suele predominar el subtipo de liquen erosivo-atrófico, mientras que en los hombres se observan lesiones papulares, anulares o en placas en el prepucio o el glande. A veces los pacientes refieren un escozor muy intenso y una hiperalgesia en la zona genital afectada o, al contrario, pueden estar totalmente asintomáticos. En estos casos, las lesiones se detectan casualmente durante una exploración física completa del paciente17.
Otras localizaciones mucosas
Se incluyen entre las localizaciones relativamente raras la afectación de la mucosa esofágica y de la conjuntiva ocular16. Sin embargo, no son excepcionales algunas complicaciones, como la disfagia, las estenosis esofágicas o también las queratoconjuntivitis agudas16,18.
Conclusiones
El liquen plano (en la cavidad oral se denomina liquen plano oral/LPO) es una enfermedad mucocutánea crónica que cursa con exantemas característicos en piel y mucosas. De diagnosticarse manifestaciones intraorales de un LPO (lesiones reticulares, papulares, en placas, atrófico-eritematosas, erosivo-ulcerosas o ampollosas), el odontólogo debe realizar como mínimo un examen visual de las zonas de piel visibles y fácilmente accesibles de la cara, las manos y los pies, y buscar posibles exantemas liquenoides. Desde el punto de vista clínico, la clasificación simple en formas de liquen asintomáticas y formas sintomáticas ha mostrado ser eficaz sobre todo de cara al tratamiento. La sintomatología clásica del liquen incluye prurito en la piel y sensación de ardor en las mucosas.
En la segunda parte del artículo de revisión se abordan el tratamiento y la problemática de la transformación maligna del LPO.
Correspondencia: P.A. Reichar.
Clínicas Odontológicas de la Universidad de Berna. Freiburgstrabe 7, CH-3010 Berna, Suiza
Correo electrónico: michael.bornstein@zmk.unibe.ch
H. Beltraminelli.
Inselspital Berna.
Freiburgstrabe 10, CH-3010 Berna, Suiza.