Introducción
En el presente trabajo se han modificado las recomendaciones del European Resuscitation Council (ERC) relativas a la reanimación para adaptarlas a la consulta dental, ya que en este caso no se trata de un rescate a pie de accidente (accidente de tráfico, ahogamiento) realizado por una persona inexperta, sino de una intervención a cargo de un profesional de la medicina al que se le puede exigir una mayor especialización. Puede darse por sentado que además del odontólogo está presente al menos un auxiliar (miembro del equipo) y que los pocos instrumentos y medicamentos necesarios para atender emergencias, sobre todo la bolsa de ventilación y el oxígeno, están disponibles para una intervención inmediata.
Hasta la llegada del servicio de emergencias médicas pueden pasar entre 8 y 10 min en el mejor de los casos. Estos minutos pueden ser decisivos para la supervivencia del paciente. Durante este período de tiempo crítico, el odontólogo depende exclusivamente de sí mismo y de su equipo y es el responsable último de la vida de su paciente. Todas las medidas que ha de adoptar han de tener una eficacia inmediata. Éstas son las medidas inmediatas básicas destinadas a salvar la vida del paciente, es decir, las maniobras básicas de reanimación o el soporte vital básico (en inglés: Basic Life Support, BLS). No se debe perder ni un minuto en realizar maniobras superfluas en este momento como medir la presión arterial.
Las maniobras básicas constituyen el conocido ABC de la reanimación:
Colocación del paciente
A: Abrir y mantener libres las vías aéreas
B: Comprobar la respiración y ventilación y C: Compresión torácica
El diagnóstico basal persigue la detección rápida de situaciones que entrañan un riesgo para la vida del paciente. Estas maniobras básicas las pueden poner en práctica también personas inexpertas sin necesidad de utilizar aparatos.
De entrada no es necesario diagnosticar el factor desencadenante para atajar con éxito el riesgo vital agudo.
Las maniobras básicas se aplican en todas las emergencias. El tratamiento urgente es sintomático y va encaminado más a mantener que a restablecer las funciones vitales. El objetivo principal es asegurar una oxigenación suficiente de las células del organismo.
Como médico, el odontólogo (a diferencia de los miembros de su equipo, que se consideran no expertos en lo que se refiere a la reanimación) debe saber reconocer y tratar en cualquier momento una depresión respiratoria y circulatoria. Debe tener los conocimientos adecuados para administrar oxígeno a un paciente (véase el apartado «Ventilación»). Esto significa que debe conocer la teoría y la práctica de las maniobras de soporte vital básico.
El paciente sufre un colapso. En tal situación, ¿qué debe hacer, hasta dónde puede llegar y qué obligaciones tiene el odontólogo?
Colocación del paciente
Valoración del nivel de consciencia
Se interrumpe inmediatamente el tratamiento. El odontólogo agarra al paciente por los hombros sacudiéndolo levemente y se dirige a él en voz alta con palabras como «¿Me oye? ¿Se encuentra bien?». Si el paciente está sentado, se le coloca inmediatamente en decúbito supino. Si el paciente no responde a la pregunta ni reacciona a estímulos de dolor, podemos concluir que ha perdido el conocimiento. En la mayoría de los casos se trata de un síncope vasovagal de causa psicógena. Se manifiesta como un episodio breve de pérdida del conocimiento desencadenado por una hipoperfusión cerebral transitoria. Una vez colocado en posición de decúbito supino, el paciente con respiración espontánea suele recuperar rápidamente la capacidad de respuesta y no suele quedar ningún tipo de secuela. Sin embargo, si no se produce una recuperación rápida del conocimiento y la respiración y/o la circulación están afectadas, conviene iniciar rápidamente las maniobras de reanimación.
Se retirarán inmediatamente los «cuerpos extraños» odontológicos como los diques de goma, los rollos de algodón, las matrices y el material de impresión. La sangre, la mucosidad y la saliva se aspiran con el paciente todavía sentado. De producirse el incidente fuera de la consulta (como en la sala de espera o fuera de la clínica dental) es importante inspeccionar la cavidad bucal. Las recomendaciones actuales ya no contemplan la limpieza de la cavidad bucal con los dedos. Sólo se introducirán los dedos en la boca de visualizarse un cuerpo extraño que puede ser extraído con facilidad.
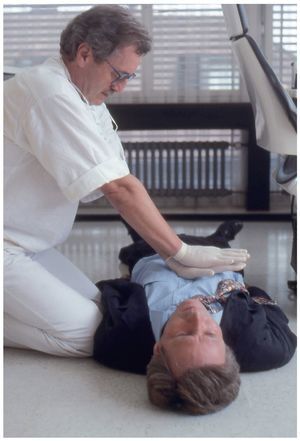
El paciente inconsciente debe ser colocado boca arriba en el suelo, ya que es complicado realizar maniobras de reanimación eficaces en el sillón dental. Se debe colocar al paciente de modo que se pueda acceder a él desde todos los lados y que se llegue cómodamente a la boca con el tubo del sistema de aspiración. Si el paciente lleva gafas, es el momento de quitárselas.
¿Hay que avisar en ese momento al servicio de emergencias médicas (SEM)? Las recomendaciones del ERC sugieren no avisar al SEM antes de haber valorado la respiración.
Valoración de la respiración
Inmediatamente después de constatar que el paciente ha perdido el conocimiento y de haberlo colocado en el suelo, se debe valorar si respira espontáneamente. Es importante detectar cuanto antes una posible insuficiencia respiratoria o incluso un paro respiratorio.
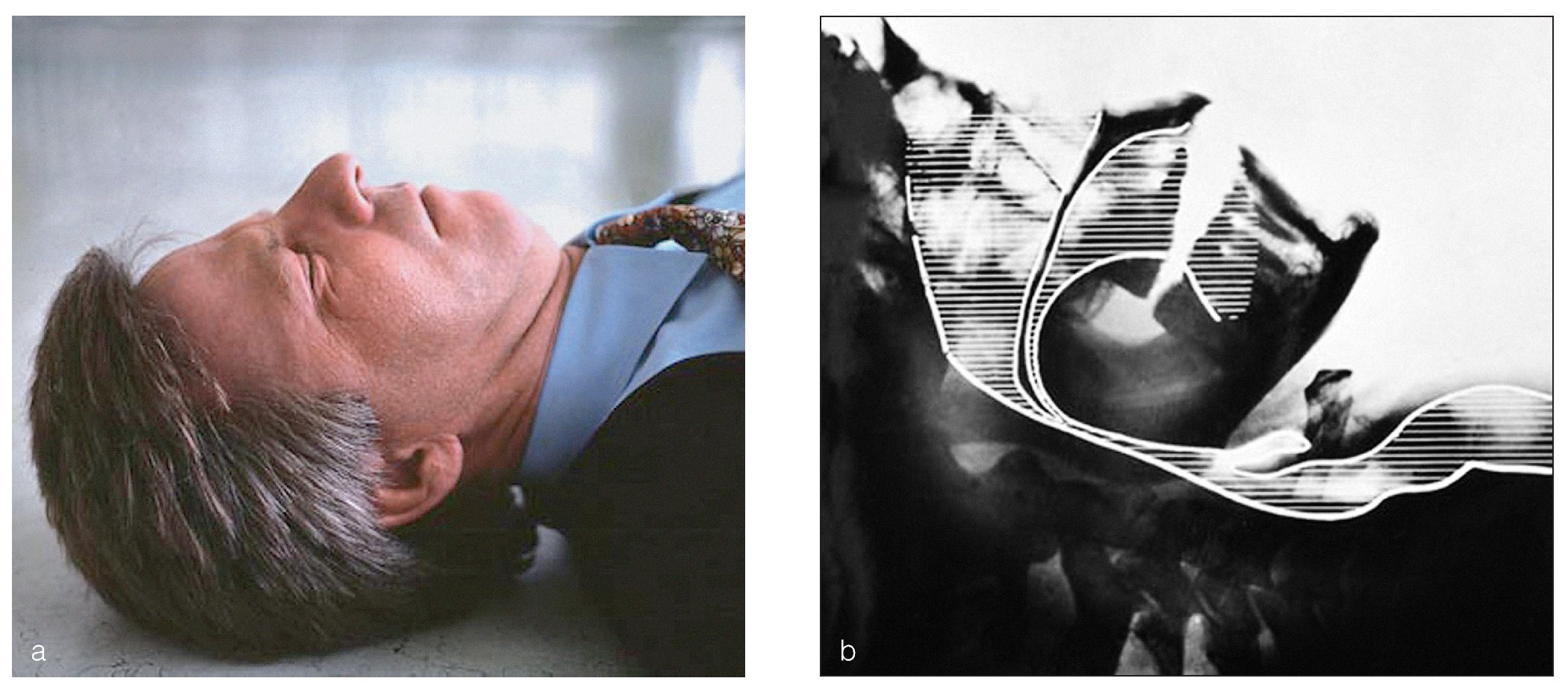
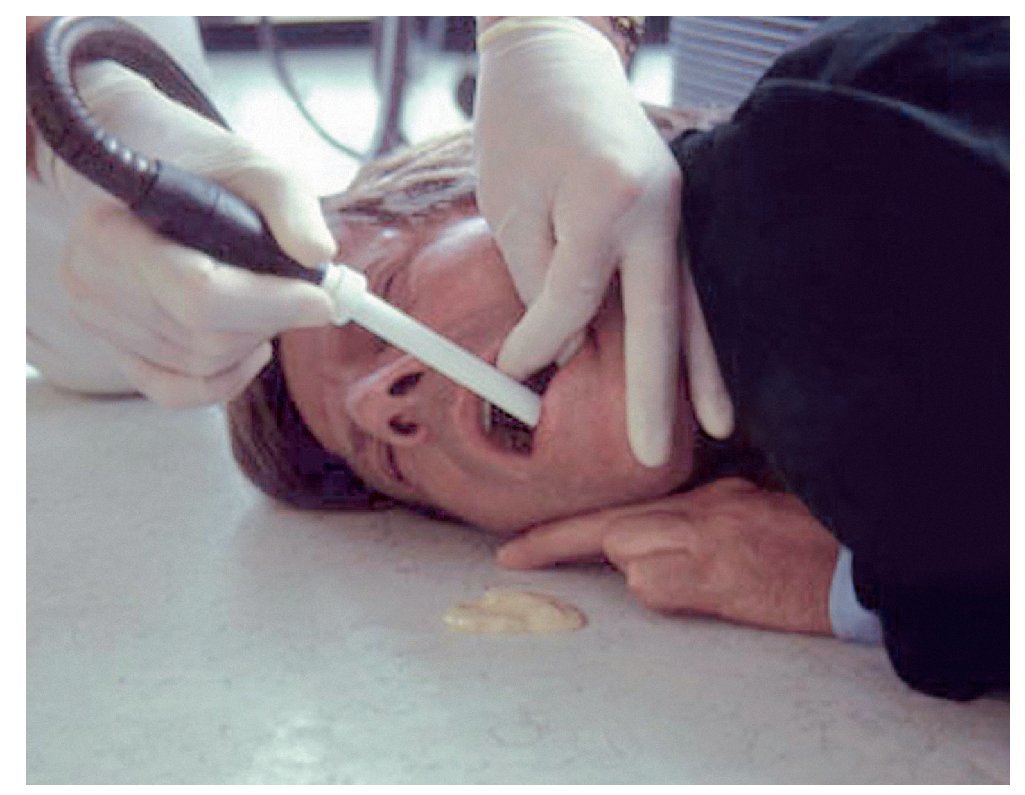
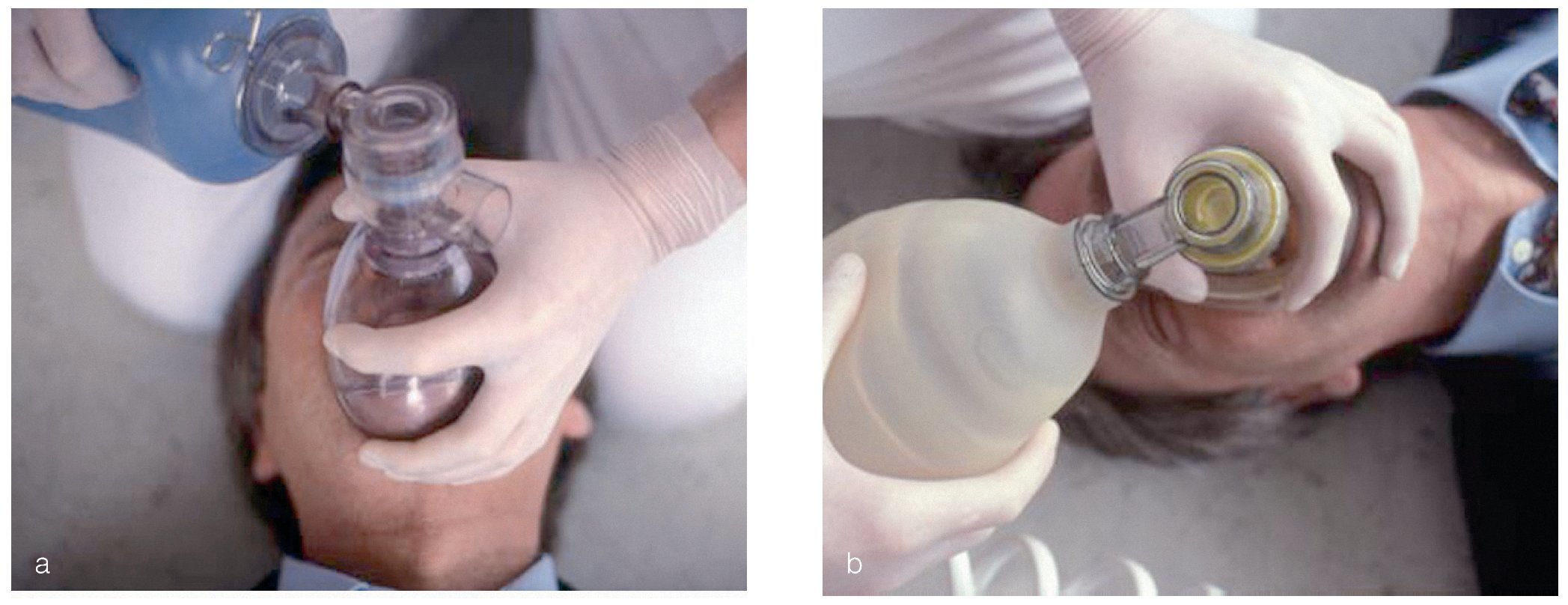
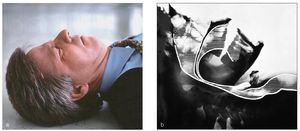
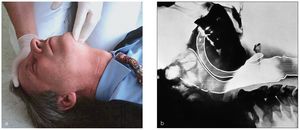
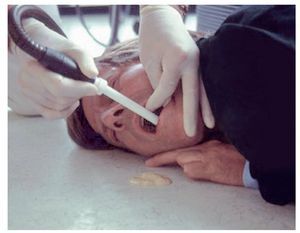
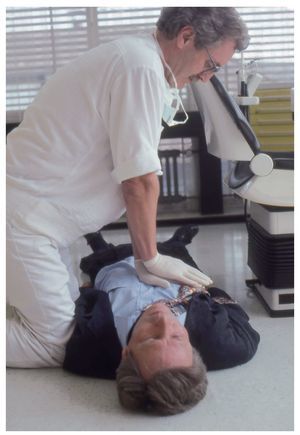
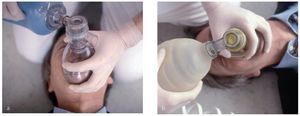
Para poder comprobar si el paciente respira espontáneamente se han de despejar las vías aéreas y mantenerlas libres (figs. 1 y 2). El reanimador se arrodilla junto a los hombros del paciente. Para abrir las vías aéreas se hiperextiende la cabeza hacia la nuca elevando al mismo tiempo el mentón. Una mano se coloca en la zona del nacimiento del cabello en la frente y con los pulpejos de dos dedos de la otra mano se eleva el mentón.
Figuras 1a y 1b. En el paciente inconsciente en decúbito supino, la base de la lengua bloquea las vías aéreas libres.
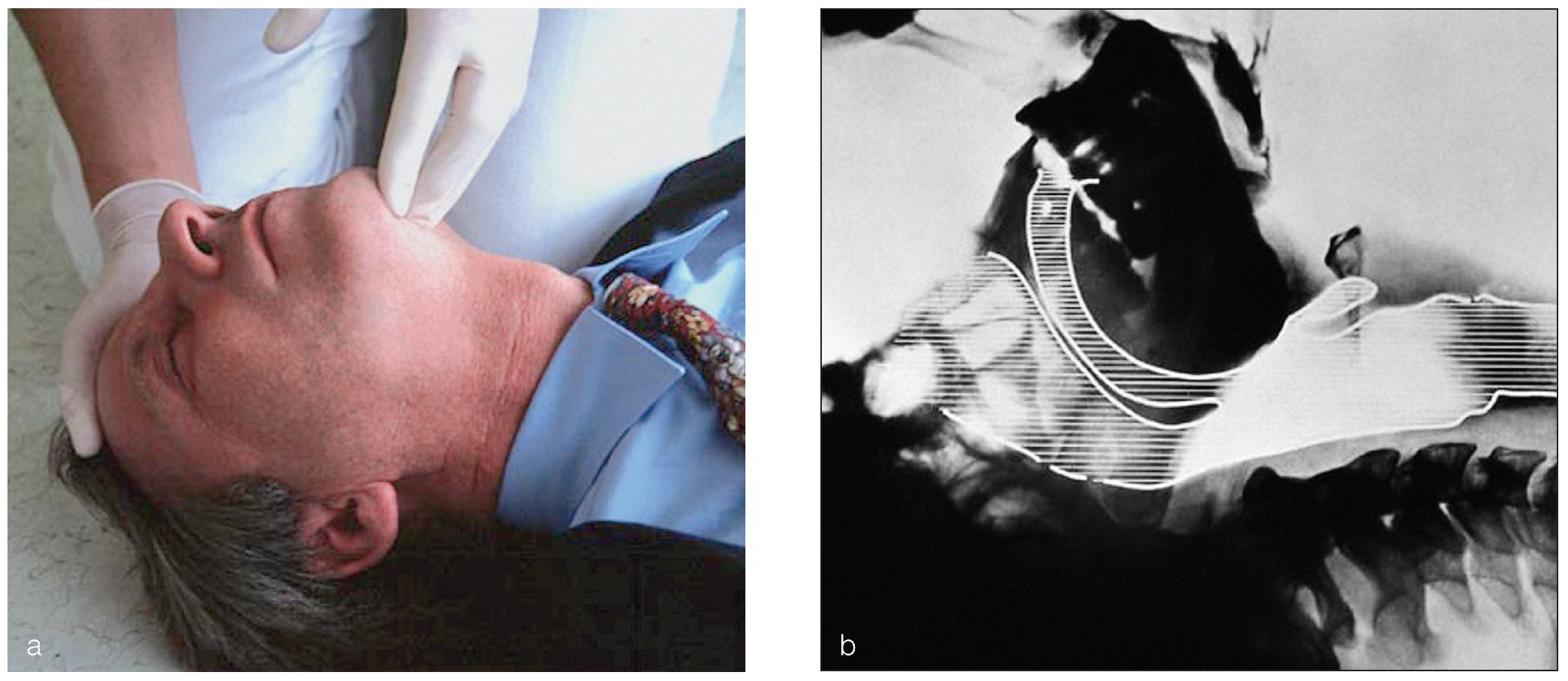
Figuras 2a y 2b. En casi todos los casos de pérdida del conocimiento en la consulta dental, el paciente sigue respirando espontáneamente en cuanto se abren las vías aéreas mediante la hiperextensión de la cabeza. Sin embargo, es imprescindible mantener la hiperextensión ya que la cabeza tiende a recuperar la posición original.
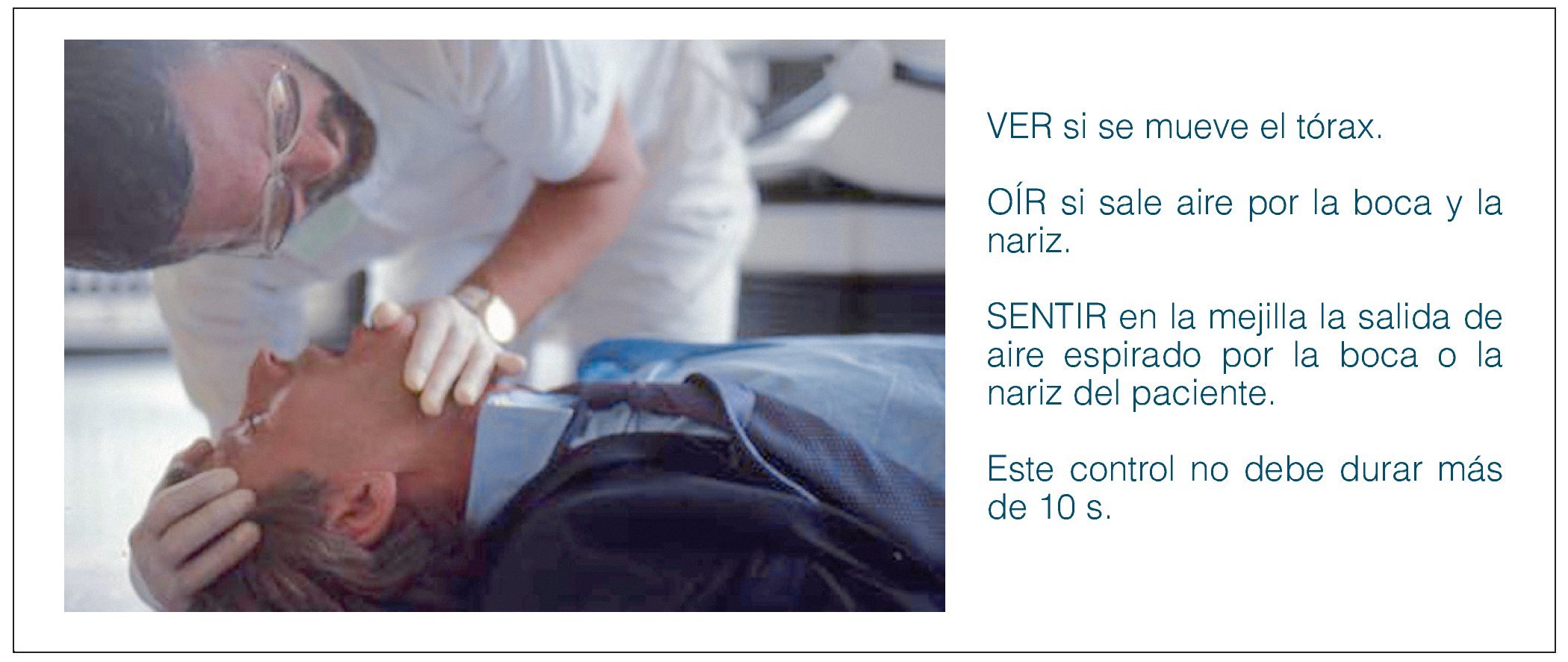
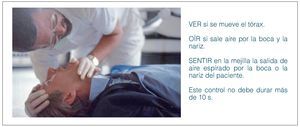
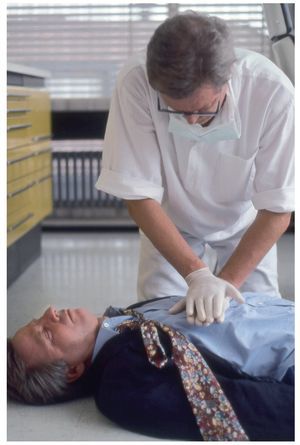
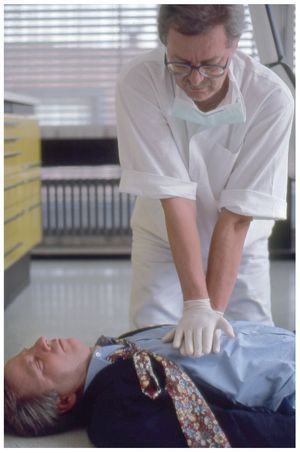
Después de asegurar que las vías aéreas están abiertas y despejadas se comprueba si la respiración es espontánea y normal (no confundir con inspiraciones ruidosas aisladas o con una respiración jadeante) (fig. 3).
Figura 3. El reanimador coloca su oído sobre la boca y la nariz del paciente inconsciente mientras observa el tórax.
El paciente respira normalmente
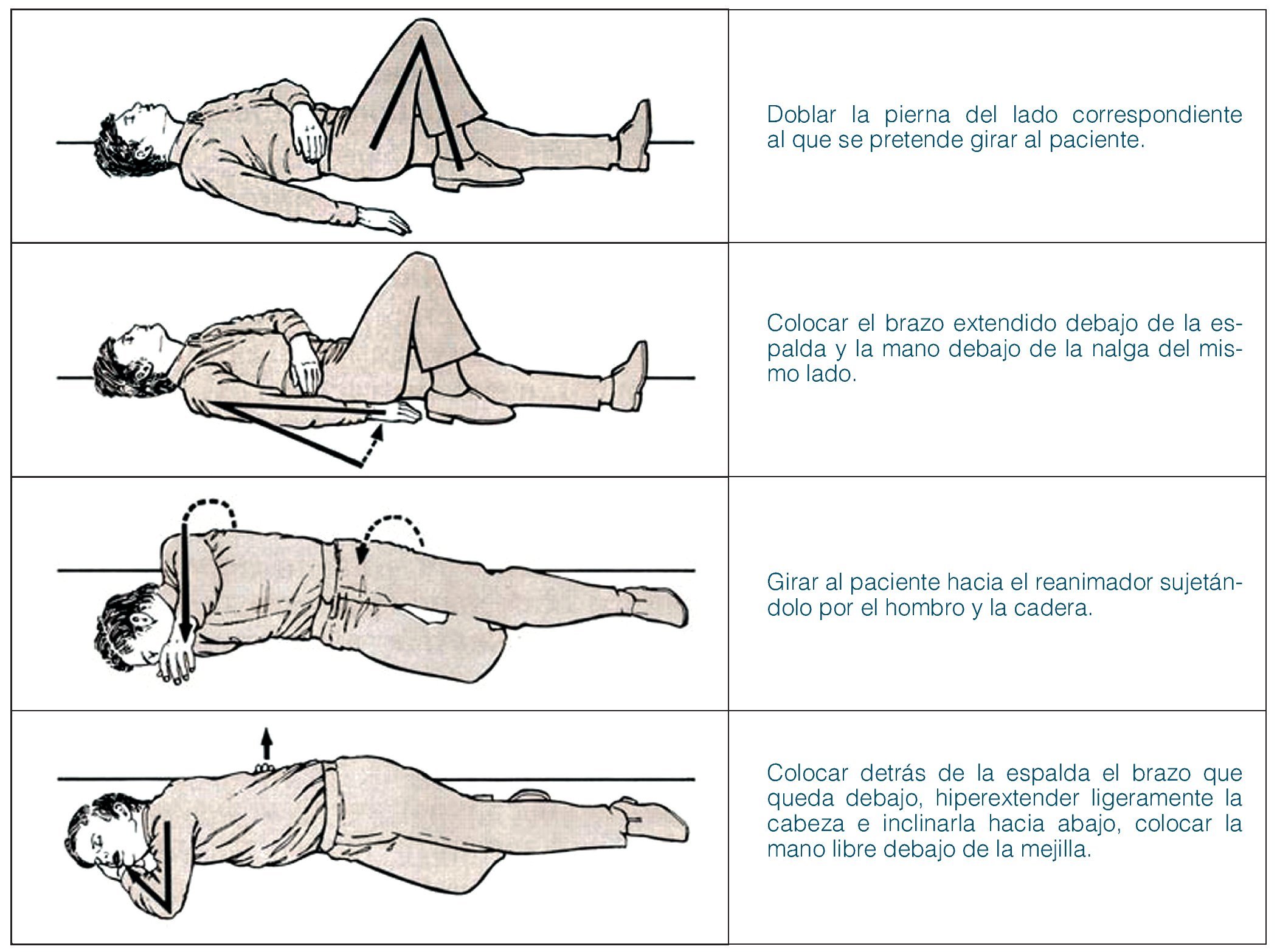
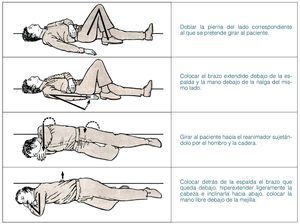
Una vez abiertas las vías aéreas y después de comprobar que el paciente respira normalmente, se le coloca en una postura lateral de seguridad (fig. 4). En esta posición, la boca del paciente debe ser el punto más bajo. Las vías aéreas permanecerán libres en todo momento. Hay que asegurar una vigilancia continua de la respiración.
Figura 4. Postura lateral de seguridad. Imágenes por cortesía de A.S. Laerdal, Stavanger.
En relación con la colocación del paciente, el ERC manifiesta lo siguiente: «Existen diversas variantes de la postura lateral de seguridad y cada una de ellas ofrece distintas ventajas. Ninguna de ellas se puede considerar la más adecuada para todos los pacientes. La postura debe ser segura, similar al decúbito lateral, con el cuello hiperextendido y sin ningún tipo de presión sobre el tórax que pueda entorpecer la respiración».
En el brazo que ha quedado debajo del cuerpo se comprueba periódicamente el estado de la circulación periférica. Con ese fin se ha añadido recientemente la recomendación de girar hacia el otro lado a todo aquel paciente que lleve más de 30 minutos en esta postura.
No se puede dejar solo, sin vigilancia constante, al paciente crítico odontológico colocado en posición lateral, ya que en cualquier momento puede instaurarse una insuficiencia o incluso un paro respiratorio. De producirse este incidente, se colocará al paciente de nuevo en decúbito supino para iniciar la ventilación. Según las recomendaciones del ERC, en ese momento se debe avisar al SEM.
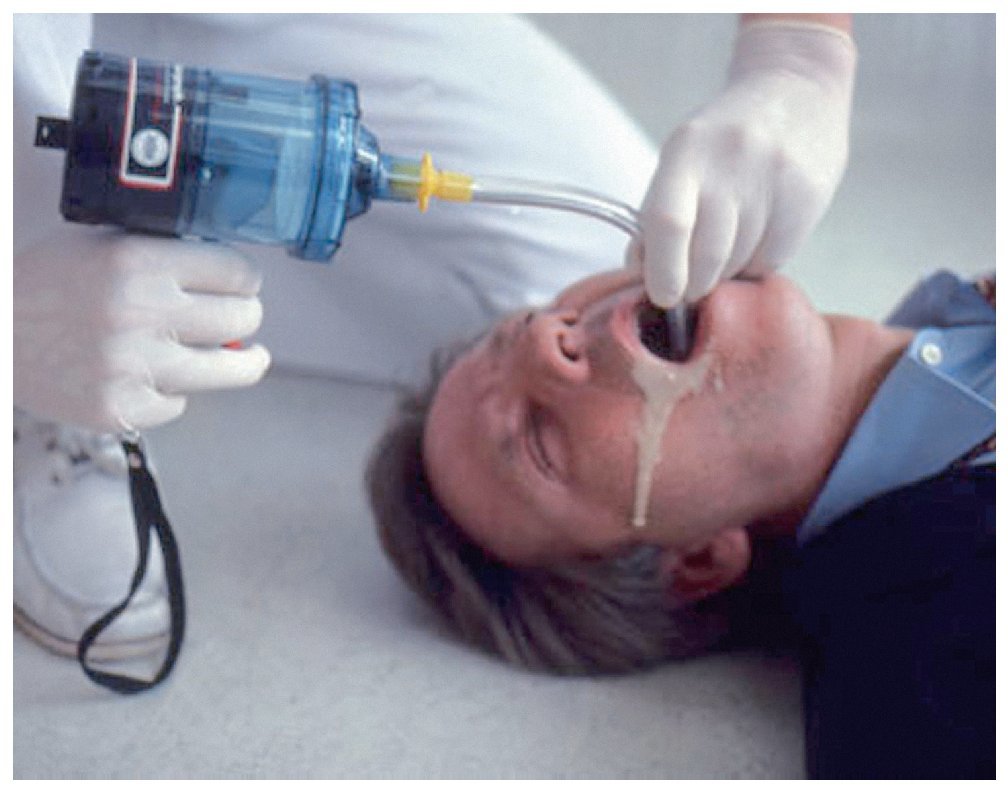
Se debe tener presente siempre que una persona inconsciente puede vomitar, por lo que el odontólogo debe estar preparado para reaccionar rápidamente (sobre todo mientras el paciente se halle todavía en posición de decúbito supino) y aspirar el material vomitado para evitar a toda costa su paso a las vías aéreas. En caso de que el sistema de aspiración de la unidad dental (fig. 5a) no tenga capacidad para aspirar material semisólido, se obstruya o la manguera sea demasiado corta, se debe recurrir inmediatamente a un sistema de aspiración portátil (fig. 5b) (que se utilizará en incidentes ocurridos en la sala de espera).
Figura 5a. Sistema de aspiración de la unidad dental.
Figura 5b. Equipo de aspiración portátil.
El paciente no respira normalmente, su respiración es jadeante o en caso de dudaLa palpación del pulso carotídeo y la valoración de signos circulatorios (movimientos, respiración o tos) son métodos poco precisos para obtener información segura sobre el estado de la circulación. Por esa razón ya no se exige a los reanimadores no entrenados que efectúen una valoración de los signos circulatorios, sino que deben iniciar inmediatamente la compresión torácica. El odontólogo que no quiera prescindir del control del pulso carotídeo no debe perder más de 10 segundos en realizar esta maniobra.
En lo que se refiere al inicio de la reanimación cardiopulmonar (RCP) existen dos diferencias esenciales entre las recomendaciones del ERC y las del Swiss Resuscitation Council (SRC):
1. ERC (entre otros países, Alemania, Austria): a más tardar en este momento se ha de avisar al SEM. SCR (Suiza): debe avisarse al SEM en cuanto se haya constatado que el paciente está inconsciente.
2. El ERC recomienda iniciar la RCP en adultos con la compresión torácica y no con las insuflaciones de rescate iniciales. Esta forma de proceder se justifica por el hecho de que en los primeros minutos posteriores a un paro circulatorio no provocado por asfixia, la saturación de oxígeno en sangre se mantiene alta, por lo que inicialmente es menos importante la ventilación que la compresión torácica. Según las recomendaciones de la SRC, vigentes en Suiza, se debe iniciar la reanimación con dos insuflaciones lentas y uniformes (véase el apartado «Ventilación»).
Compresión torácica (antes: masaje cardiaco)
Objetivo y límites
El objetivo de la compresión torácica es mantener una perfusión suficiente de los órganos vitales (sobre todo del cerebro y del corazón). Conviene saber que incluso con una compresión torácica óptima, el volumen minuto cardiaco alcanza sólo un 25-30% del valor normal, la perfusión cardiaca como máximo un 6% y el flujo en la carótida apenas un 30%. Según el Consejo Consultivo Alemán de Primeros Auxilios y Reanimación el flujo sanguíneo miocárdico y cerebral disminuye progresivamente con el paso del tiempo a pesar de aplicar la misma fuerza de compresión durante toda la reanimación. Esto significa que cualquier error del reanimador o la demora en el inicio de la reanimación pone en peligro la supervivencia del paciente.
Técnica
La técnica de la compresión torácica comprende los pasos siguientes:
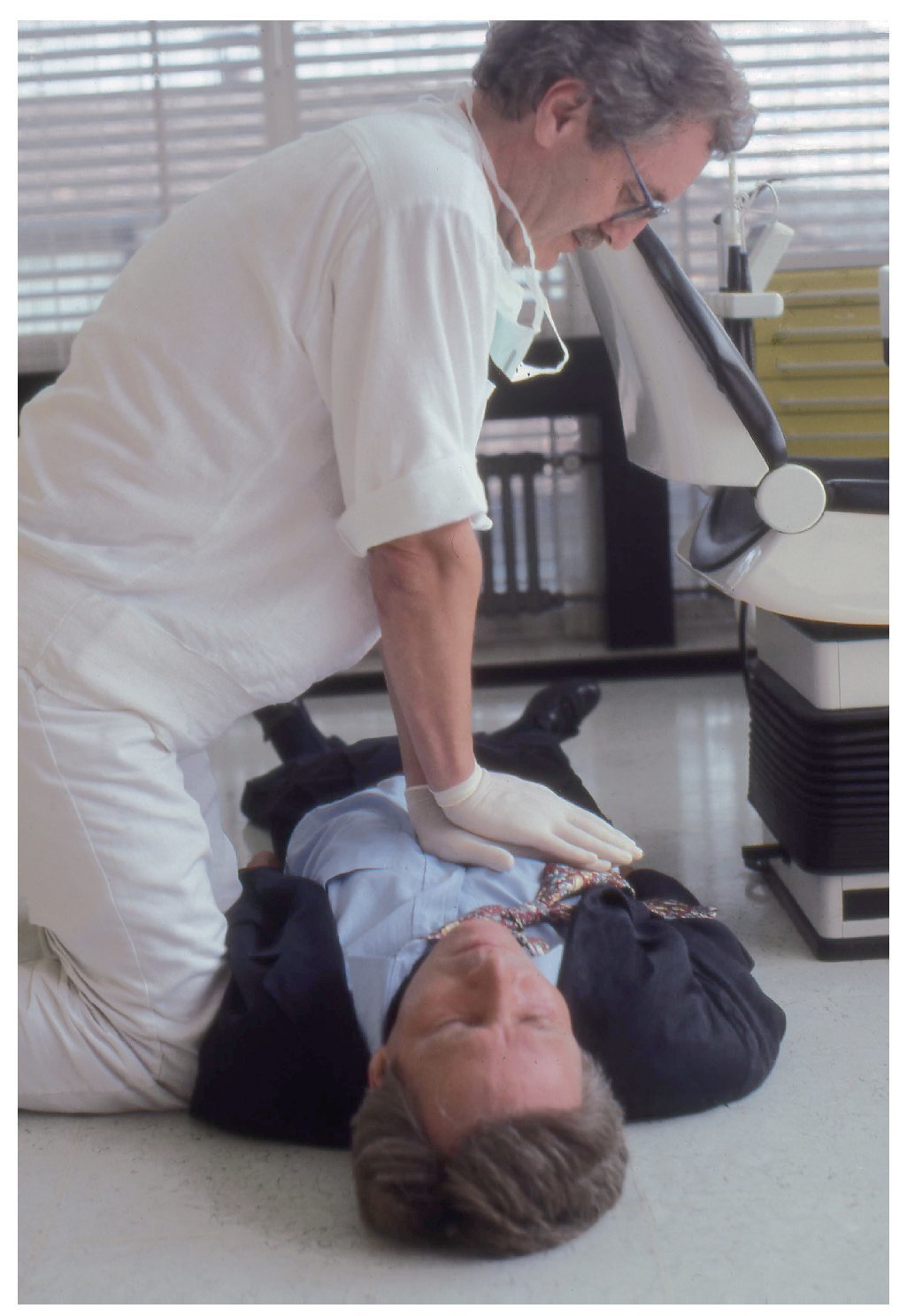
El paciente se encuentra en posición de decúbito supino sobre una superficie dura (en el suelo, dado que el sillón dental no es adecuado para realizar la compresión torácica). La cabeza no puede quedar situada a más altura que el corazón, ya que esto afectaría la perfusión cerebral.
El reanimador se arrodilla junto al paciente a la altura del tórax.
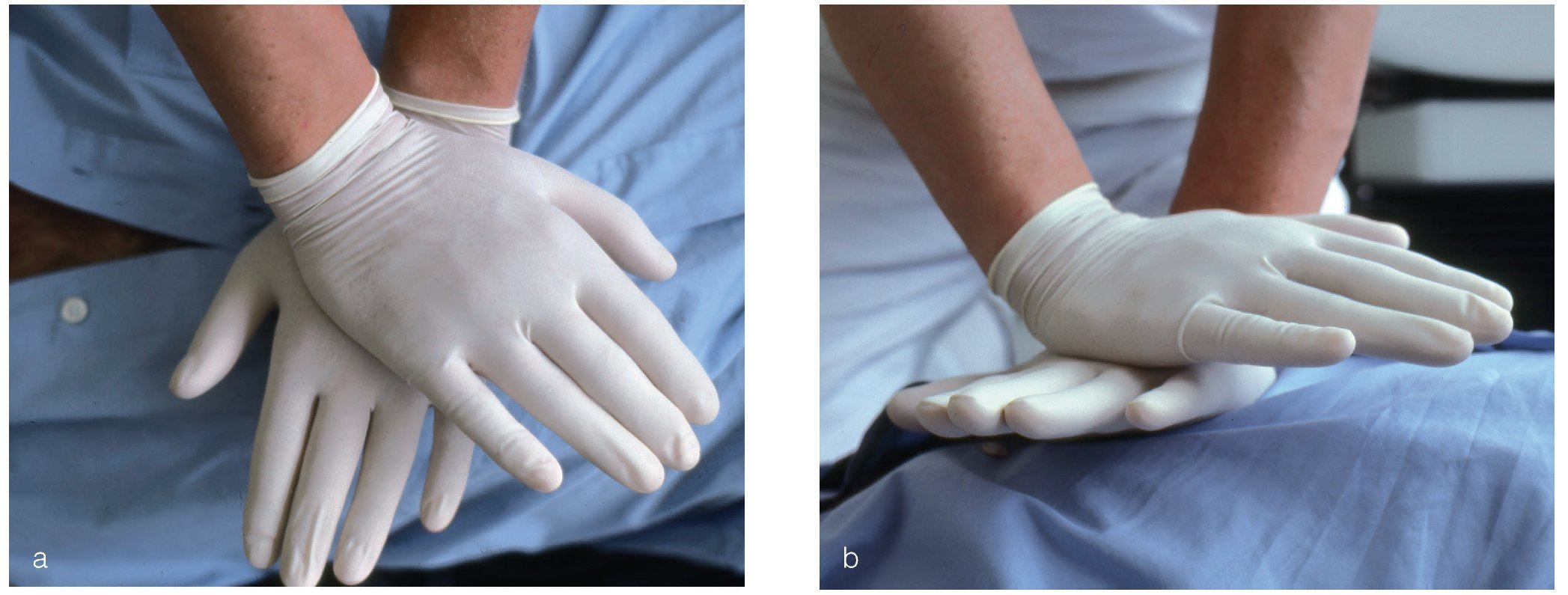
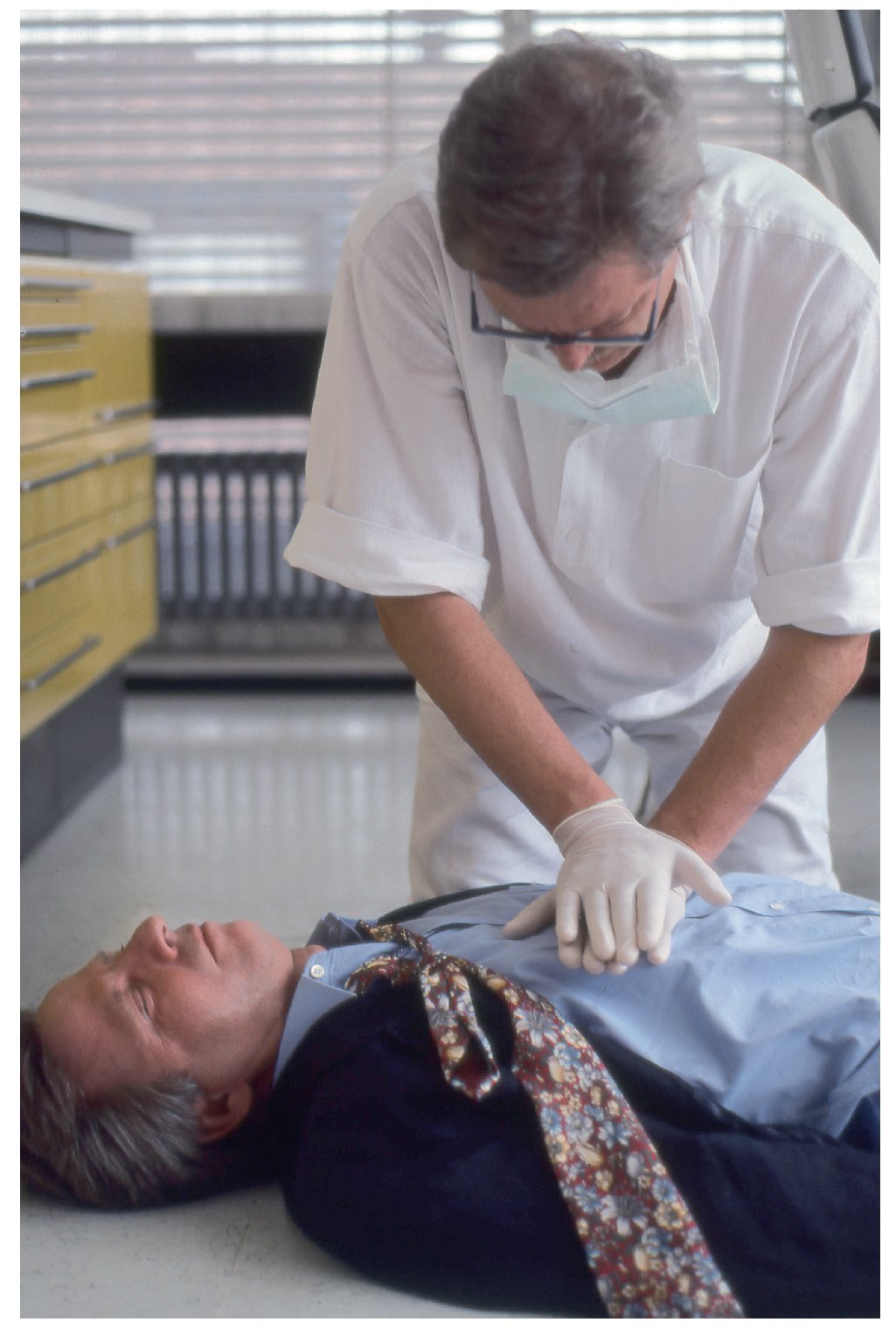
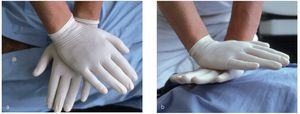
Se coloca la eminencia tenar de la mano en el centro del pecho del paciente. A continuación se coloca la segunda mano sobre el dorso de la primera. Los dedos pueden quedar en paralelo, cruzados (figs. 6a y 6b) o engarzados. Lo más importante es que no ejerzan presión sobre las costillas, el epigastrio ni el extremo inferior del esternón (el ERC prefiere la posición con dedos engarzados).
Figuras 6a y 6b. Punto de compresión (versión de manos cruzadas). Los dedos no deben tocar las costillas.
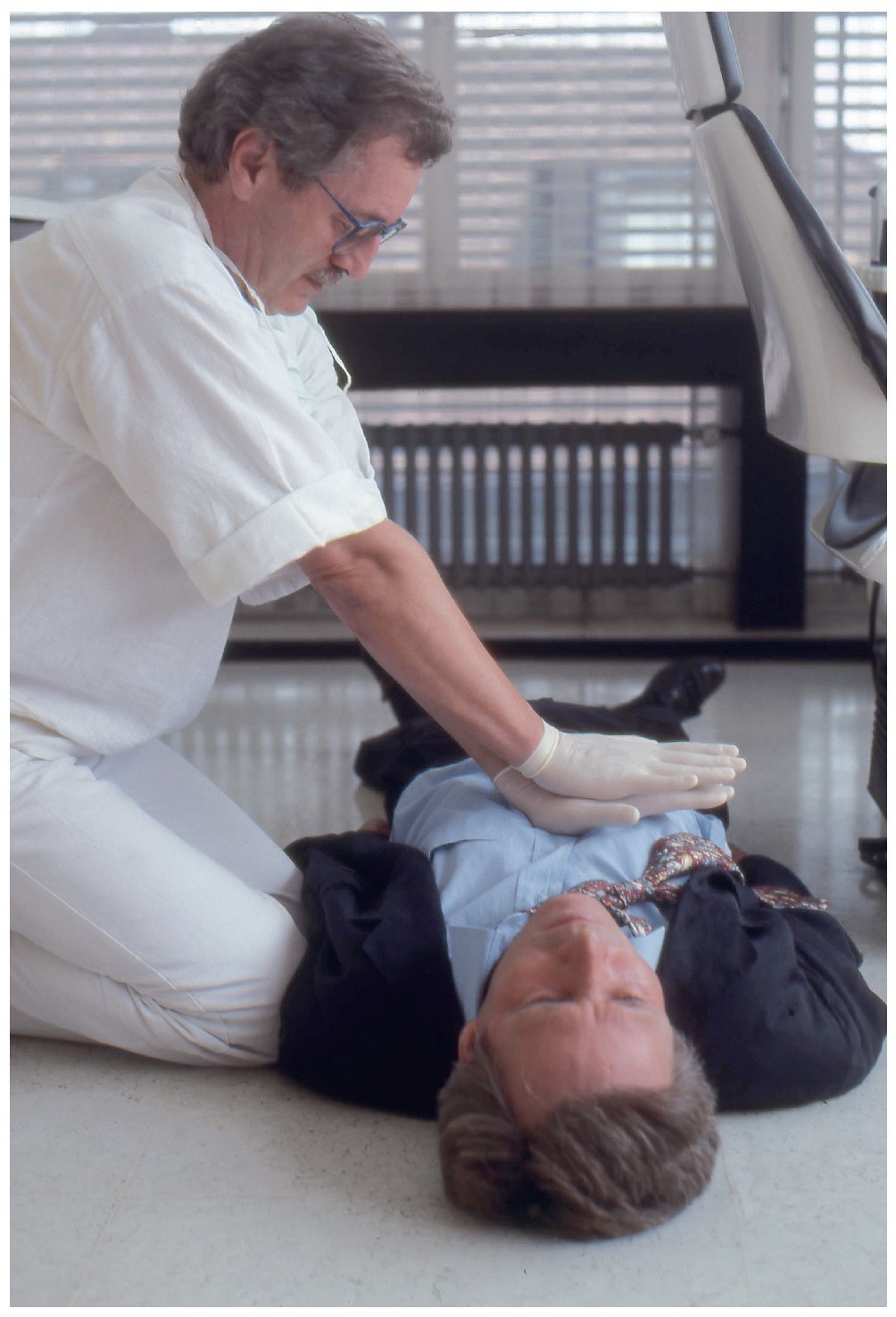
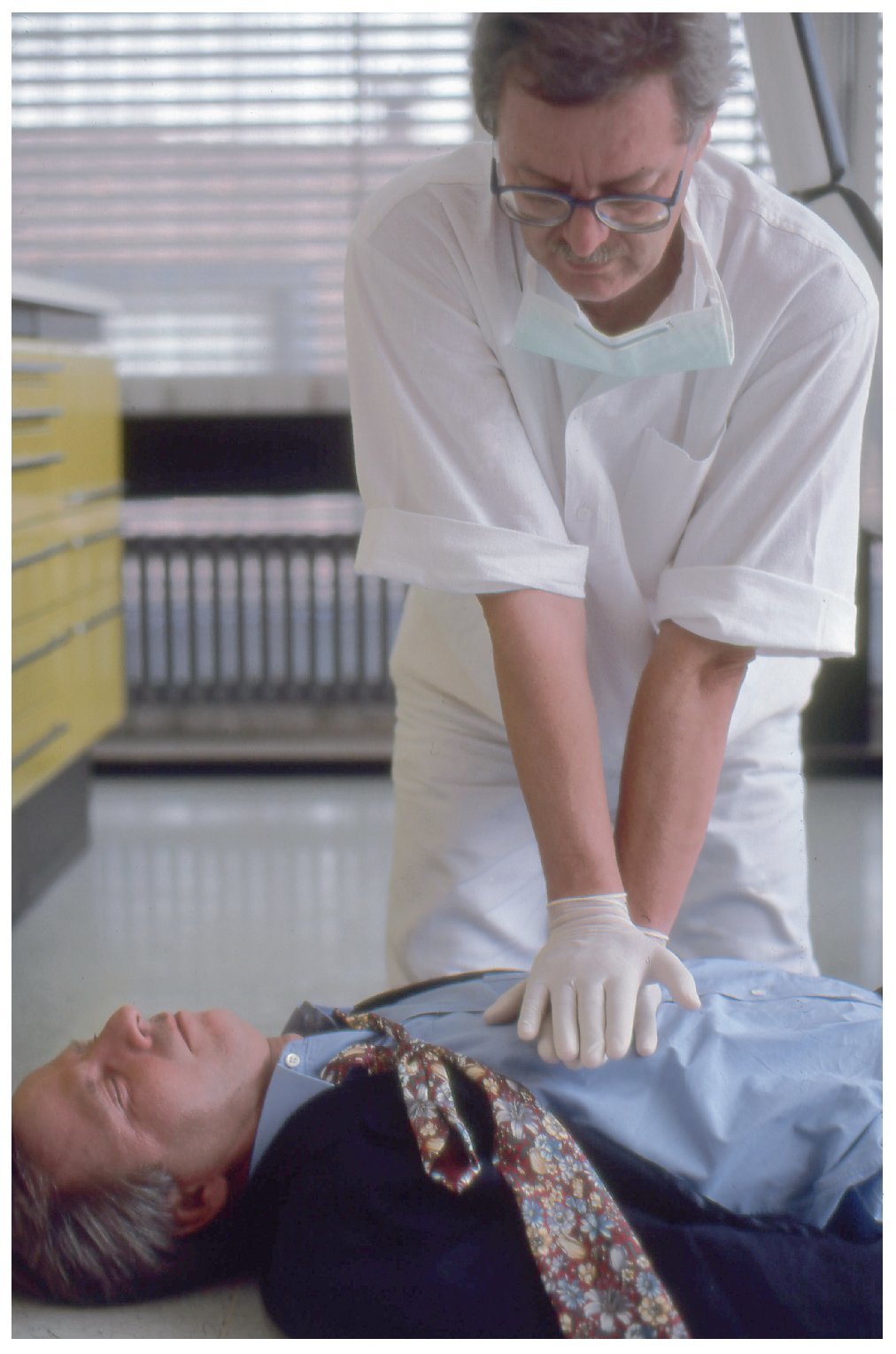
Los hombros del reanimador se sitúan verticalmente sobre el punto de compresión (figs. 7a y 7b). El reanimador efectúa compresiones fuertes y uniformes sobre el esternón para desplazarlo aproximadamente unos 4-5 cm hacia la columna vertebral ejerciendo fuerza con los brazos extendidos y los codos rígidos (figs. 8a y 8b).
Figura 7a. Técnica de compresión incorrecta: compresión lateralizada.
Figura 7b. Técnica de compresión correcta: compresión vertical sobre el punto de compresión.
Figura 8a. Técnica de compresión incorrecta: los brazos están flexionados.
Figura 8b. Técnica de compresión correcta: brazos extendidos y codos rígidos.
La relación de presión y relajación es de 1:1. Después de cada compresión hay que soltar toda la presión, sin separar las manos del tórax.
La frecuencia de compresión es de 100 por minuto ('presionar fuerte y rápidamente').
Antiguamente se recomendaba interrumpir la compresión torácica para un control de la actividad respiratoria y circulatoria espontánea, pero actualmente se prescinde de este control. Según las nuevas recomendaciones, el ERC sólo aconseja realizar este control si el paciente empieza a moverse o muestra signos de respiración espontánea. De lo contrario, no debe interrumpirse la compresión torácica, asociada o no a ventilación.
La reanimación debe continuar hasta:
La llegada de reanimadores cualificados que se hagan cargo del paciente
La normalización de la respiración del paciente o
El agotamiento del reanimador.
Combinación de compresión torácica y ventilación
Después de 30 compresiones se vuelven a abrir las vías aéreas mediante la hiperextensión de la cabeza y la elevación del mentón (dado que la cabeza vuelve espontáneamente a la posición inicial durante la compresión torácica) y se ventila al paciente con dos insuflaciones lentas y uniformes. Antes de iniciar la segunda insuflación se deja salir primero todo el aire de la primera insuflación. Después de localizar nuevamente el punto de compresión correcto, se efectúan otras 30 compresiones a las que deben seguir otras dos insuflaciones.
La unidad básica de la RCP es un ciclo que consta de 30 compresiones torácicas y dos insuflaciones. La reanimación puede ser realizada por uno o por dos reanimadores en función del número de auxiliares disponible. En este artículo abordaremos sólo el método de dos reanimadores (véase más adelante), dado que en una consulta se suelen encontrar siempre varias personas del equipo. Este método exige una buena coordinación de los dos reanimadores, de modo que se deben realizar periódicamente simulacros de reanimación.
Ventilación
El objetivo principal de la maniobra básica de la «ventilación» es sobre todo el mantenimiento de la respiración más que su restablecimiento. La función esencial de la respiración es asegurar el aporte de oxígeno a todas las células del organismo y la eliminación del dióxido de carbono.
Según las nuevas recomendaciones del ERC aprobadas en 2005, las insuflaciones de aire (500 a 600 ml) sólo deben durar 1 s. Dado que este volumen se puede controlar con precisión en un maniquí pero no en un paciente, se da por válida la regla de «insuflar hasta que se eleve visiblemente el tórax». No siempre es fácil detectar el movimiento torácico en un paciente odontológico completamente vestido. Por ello, siempre que no se pierda un tiempo valioso, se dejará al descubierto el pecho del paciente (lo que también es útil para la búsqueda del punto de compresión correcto).
El método de ventilación que puede aplicar cualquier persona, en cualquier momento y en cualquier lugar, sin necesidad de aparatos, es la respiración boca a boca o boca a nariz. En este tipo de ventilación, el aire espirado que el reanimador insufla al paciente contiene todavía un 16-17% de oxígeno. Una ventilación precipitada (exceso de frecuencia y, sobre todo, un volumen de ventilación demasiado grande), además de provocar una distensión gástrica del paciente, hace que el reanimador se canse precozmente y que pueda sufrir una tetania por hiperventilación.
Respiración boca a boca
La respiración boca a boca se realiza del siguiente modo:
El reanimador se arrodilla al lado del paciente colocado en posición de decúbito supino. Se abren las vías respiratorias mediante la hiperextensión de la cabeza y la elevación del mentón. Se tapa la nariz con el pulgar y el índice de la mano apoyada en la frente del paciente.
El reanimador rodea con su boca la boca del paciente y le insufla pausadamente su aire espirado hasta que el tórax se eleve perceptiblemente (fig. 9a).
Figura 9a. Insuflación en la respiración boca a boca.
Después de una ventilación correcta, el reanimador observa la espiración pasiva del paciente por el descenso del tórax. Además oye el ruido espiratorio y siente el aire saliente en el oído. La posición de la cabeza no debe variar en ningún momento. Durante su propia inspiración, el reanimador debe evitar inspirar el aire espirado por el paciente. Se debe mantener una distancia de aproximadamente 10-15 cm por encima de la nariz del paciente y después girar la cabeza hacia el tórax del paciente (fig. 9b).
Figura 9b. Control de la espiración pasiva del paciente en la respiración boca a boca.
Respiración boca a nariz
La colocación del reanimador y la apertura de las vías aéreas son idénticas a las de la respiración boca a boca. Con el pulgar de la mano que sujeta la mandíbula se cierra la boca ejerciendo presión sobre el labio inferior. El reanimador coloca su boca abierta de forma hermética alrededor de la nariz del paciente y le insufla suavemente su aire espirado en la nariz. La espiración se controla del mismo modo que en el método boca a boca.
La respiración boca a boca y la respiración boca a nariz constituyen maniobras de emergencia. Ninguno de los dos métodos es la solución ideal para la ventilación en una consulta dental, dado que el odontólogo debe estar familiarizado con la técnica de administración de oxígeno al paciente inconsciente.
Ventilación boca a mascarilla
De hecho, la ventilación con medios auxiliares ya no forma parte de las maniobras básicas, sino de las maniobras avanzadas de reanimación (soporte vital avanzado, SVA).
No obstante, para administrar oxígeno al paciente hacen falta una mascarilla y una bolsa de ventilación.
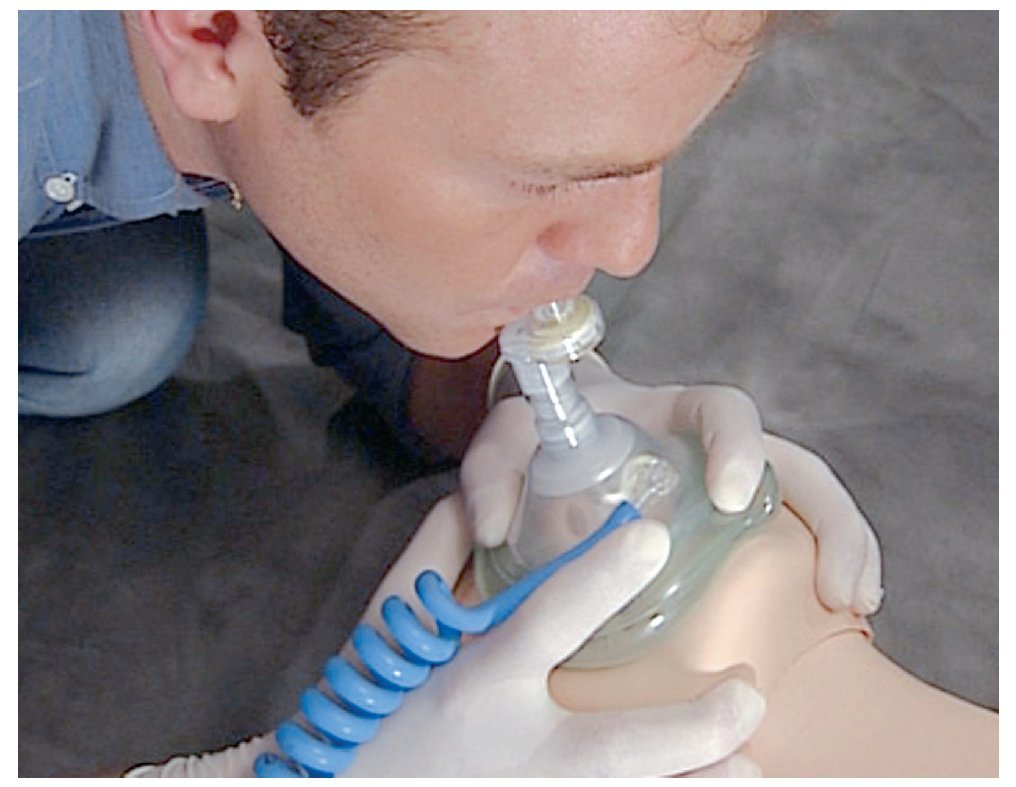
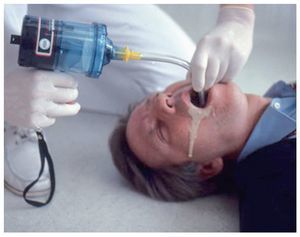
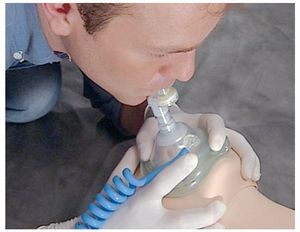
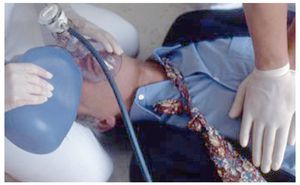
La apertura de las vías aéreas mediante hiperextensión de la cabeza es imprescindible aunque se utilice una mascarilla o una bolsa de ventilación. El hecho de realizar la ventilación boca a mascarilla o la ventilación de bolsa a mascarilla desde la parte posterior de la cabeza del paciente y no desde uno de los lados tiene ciertas desventajas (fig. 10).
Figura 10. Ventilación boca a mascarilla con oxígeno.
En la ventilación boca a mascarilla se han de tener en cuenta los aspectos siguientes:
El reanimador se arrodilla detrás del paciente estirado en posición de decúbito supino.
El reanimador coloca la cabeza en hiperextensión con la maniobra de Esmarch.
Los pulgares y la eminencia tenar de ambas manos sujetan la mascarilla firmemente sobre la cara.
El reanimador sopla a través de la válvula de una vía hasta que se eleva el tórax. Deja fluir oxígeno a través de la conexión a la fuente de oxígeno.
La espiración pasiva se produce a través de la válvula de una vía. Se observa el descenso del tórax.
En principio rigen las mismas «reglas» que para la respiración boca a boca y la respiración boca a nariz.
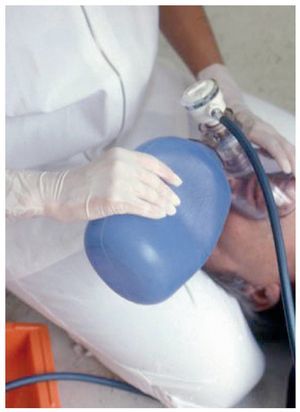
Ventilación bolsa a mascarilla
La mano izquierda (del reanimador diestro) sujeta firmemente la mascarilla sobre la boca y la nariz del paciente. El meñique, el anular y el dedo corazón de la misma mano se colocan debajo de la mandíbula para tirar del mentón hacia arriba y hacia delante. Con el pulgar y el índice, colocados en posición de C, se presiona la mascarilla firmemente contra la cara para evitar fugas de aire (figs. 11a y 11b). Toda la mano mantiene la cabeza en la posición reclinada. El reanimador arrodillado (odontólogo o auxiliar) puede utilizar su rodilla para fijar la hiperextensión de la cabeza. Con la mano derecha se comprime la bolsa hasta que se eleve el tórax. Se suelta rápidamente la bolsa para que se pueda volver a hinchar.
Figuras 11a y 11b. Sujeción de la mascarilla con pulgar e índice colocados en C.
La mayoría de las bolsas de ventilación tienen un volumen muy superior a los 500-600 ml (6-7 ml/kg) necesarios. En caso de una ventilación precipitada siempre existe el riesgo de provocar una distensión gástrica. Por ello, en este tipo de ventilación también es válido el mismo principio de ventilar lentamente hasta que se eleve el tórax. Hay que prestar especial atención al buen ajuste de la mascarilla, ya que un sellado defectuoso puede llevar a la hipoventilación. La insuflación de volúmenes corrientes excesivos provoca una dilatación del estómago con todas sus consecuencias negativas (regurgitación seguida de aspiración y afectación de la respiración debido a la elevación del diafragma).
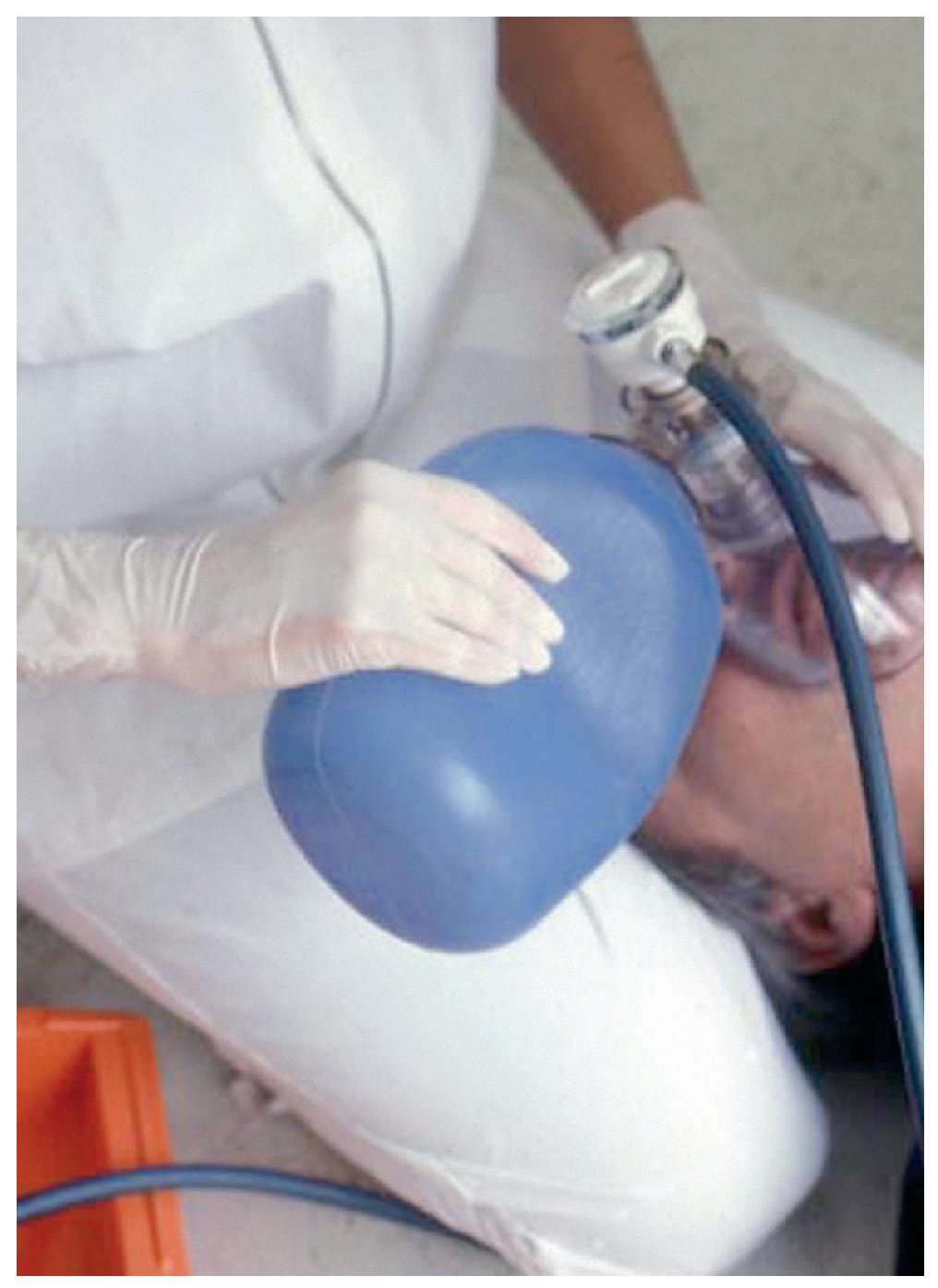
Ventilación con oxígeno (fig. 12)
Figura 12. Ventilación con bolsa y oxígeno.
El paciente consciente que presenta una tetania por hiperventilación no debe recibir oxígeno. Por otro lado, si un paciente consciente con una enfermedad pulmonar obstructiva crónica (EPOC) precisa oxígeno durante un tratamiento odontológico, no debe recibir nunca más de 3 l/min. Sin embargo, si este paciente presenta un paro respiratorio y necesita ser ventilado, se podrán administrar lógicamente concentraciones altas de oxígeno para la reanimación.
De no conseguirse una ventilación adecuada con la bolsa (debido, por ejemplo, a la colocación defectuosa de la mascarilla por falta de experiencia) se pasará inmediatamente a la respiración boca a boca.
La ventilación puede fracasar debido a:
Hiperextensión insuficiente de la cabeza.
Las vías aéreas siguen obstruidas (¿cuerpo extraño?).
El sellado entre los labios del reanimador y la boca o la nariz del paciente es insuficiente o la mascarilla no ajusta bien.
El volumen de ventilación es insuficiente.
Intubación, coniotomía y traqueotomía
Estas técnicas especiales extralimitan las capacidades del odontólogo no entrenado, por lo que no se abordan en este artículo (véase en la parte 2 de este trabajo la información referente al uso de cánulas).
RCP: método con dos reanimadores
En el método con dos reanimadores, el primer reanimador localiza el punto de compresión y realiza 30 compresiones torácicas (frecuencia 100). El segundo reanimador abre las vías aéreas mediante la hiperextensión de la cabeza y realiza dos insuflaciones lentas y uniformes con un tiempo de inspiración de aproximadamente 2 segundos. Durante este período de tiempo no se practican compresiones, pero las manos permanecen en contacto con el tórax.
Al final de la segunda inspiración, el primer reanimador inicia un nuevo ciclo de 30 compresiones sin esperar la espiración de la segunda insuflación. El segundo reanimador se encarga de mantener la cabeza del paciente en hiperextensión.
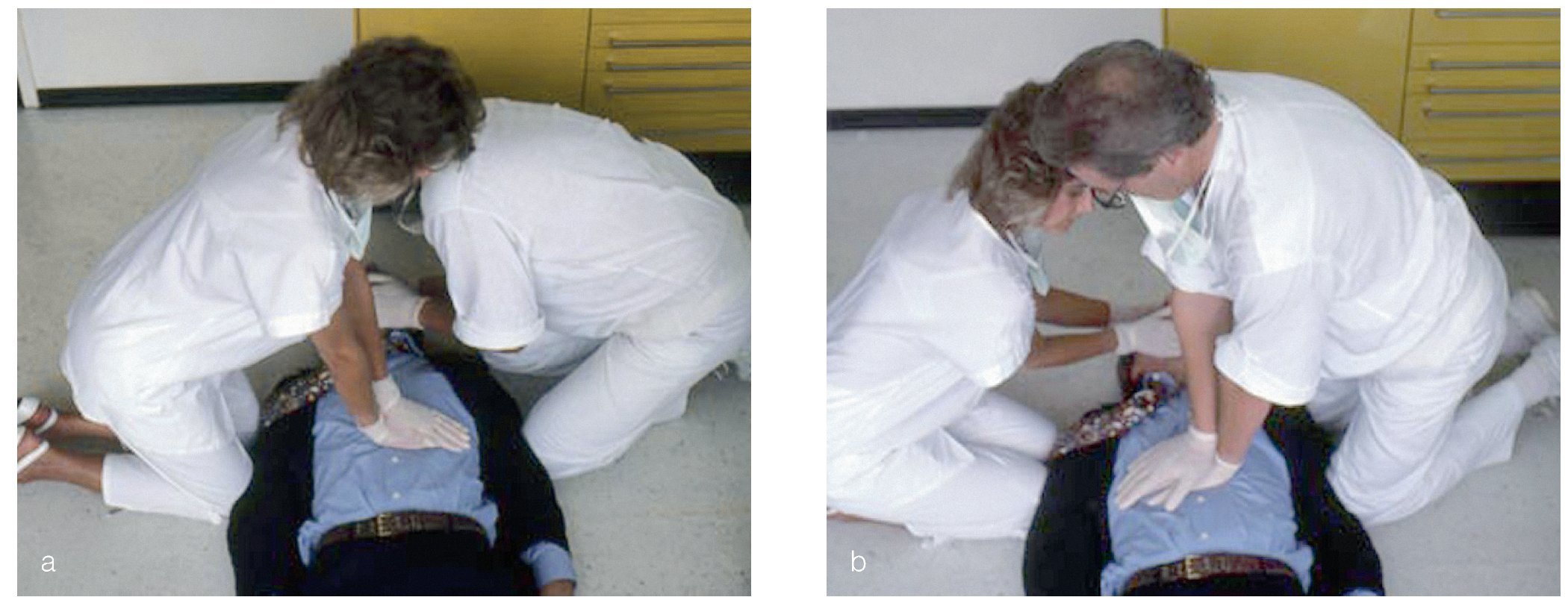
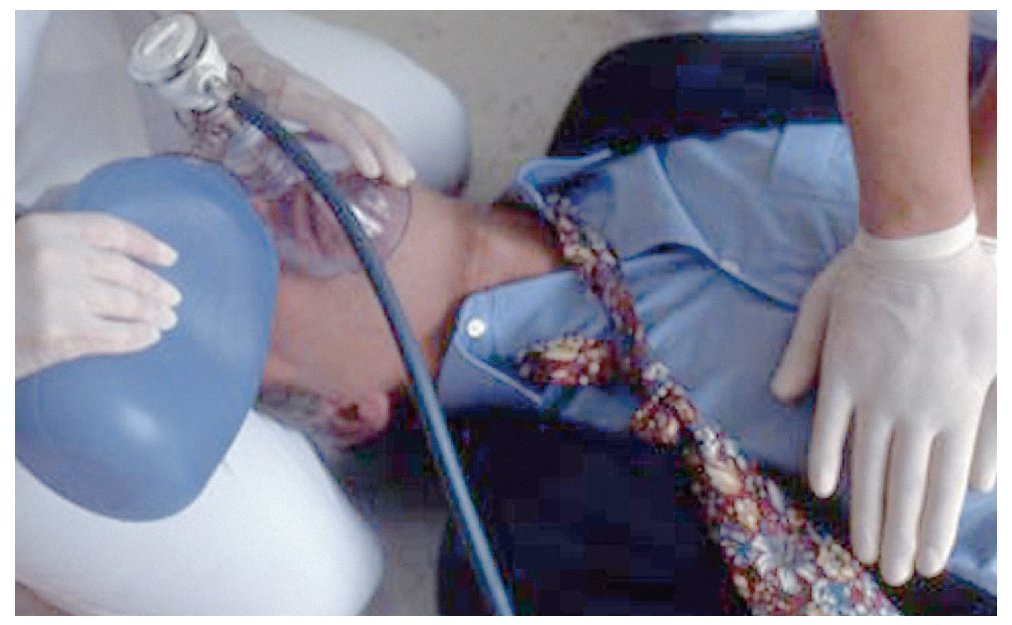
Los dos reanimadores se relevarán a intervalos aproximados de 2 min para que el reanimador encargado de la compresión no se agote precozmente. El relevo debe realizarse en un plazo no superior a 5 s. Para que se pueda producir de forma rápida y sin contratiempos, los dos reanimadores deben estar arrodillados el uno frente al otro (figs. 13a y 13b). El cambio supondrá una mayor pérdida de tiempo si el segundo reanimador se halla a la cabecera del paciente ventilando con una bolsa (fig. 13c). En el mejor de los casos un segundo ayudante puede relevar al odontólogo en las compresiones torácicas mientras el primer ayudante sigue ventilando al paciente con la bolsa.
Figuras 13a y 13b. Los reanimadores están arrodillados el uno frente al otro.
Figura 13c. Ventilación con oxígeno según el método con dos reanimadores.
Control de resultados
La valoración correcta del éxito o del fracaso de las maniobras aplicadas es tan importante como la ejecución correcta de la reanimación. De esta valoración depende si se ha de intensificar o cambiar la reanimación (mejorar la colocación de la cabeza con una mayor hiperextensión).
Prácticas
Por último, cabe subrayar la importancia de realizar periódicamente simulacros y practicar las maniobras de reanimación con todo el equipo de la consulta dental. La respiración boca a boca, la respiración boca a nariz y las compresiones torácicas no se deben practicar nunca en personas, sino únicamente en maniquís.
Desfibrilación
Las causas más frecuentes de paro cardiocirculatorio son las fibrilaciones ventriculares y las taquicardias ventriculares sin pulso. La desfibrilación es la única opción para restablecer la circulación espontánea en estos pacientes. ¿Es esto justificación suficiente para que todas las consultas dentales dispongan de un desfibrilador? La respuesta a esta pregunta y más información importante sobre el equipo necesario para atender emergencias se pueden encontrar en la segunda parte de este artículo.
Agradecimientos
Agradecemos a la Sociedad Suiza de Odontólogos su amabilidad al cedernos material de su curso on line (Schijatschky4).
Correspondencia: Milan Schijatschky.
Leugrueb 19, CH-8126 Zumikon, Suiza.
Correo electrónico: notfall@sso.ch