Se presentan la técnica de la anestesia intraósea (también denominada anestesia transcortical o anestesia osteocentral) y las experiencias clínicas al respecto acumuladas hasta la fecha por el autor. Para la analgesia en diversos tratamientos odontológicos se aplicó y documentó la anestesia intraósea mediante el aparato QuickSleeper en 216 casos clínicos. Se determinó una tasa de éxito del 95,4%. Este procedimiento presenta las siguientes ventajas sobre los métodos convencionales de la anestesia por infiltración y conducción: no existe riesgo de inyección intravasal, no existe inyección intraneural, no se produce anestesia del labio, la mejilla y la lengua, produce un efecto inmediato y su efecto es satisfactorio incluso en dientes con pulpitis pronunciada.
(Quintessenz. 2012;63(1):71-6)
IntroducciónUna analgesia segura y con el menor número de complicaciones posible constituye una demanda central en la mayoría de tratamientos odontológicos. Los métodos de anestesia local odontológica más frecuentemente utilizados son la anestesia por infiltración intraoral y la anestesia por conducción intraoral.
La anestesia por infiltración se utiliza en todo el maxilar superior y en la parte delantera del maxilar inferior, inyectando un depósito de anestésico generalmente en el vestíbulo, a la altura aproximada de los ápices radiculares. Este depósito debe difundir a la zona de los ápices radiculares a través del hueso compacto vestibular, a fin de desactivar aquí la conducción de estímulos de las ramas dentales de las ramas correspondientes del nervio trigémino. El hueso compacto de mayor grosor en la zona de los molares del maxilar inferior obstaculiza la difusión, de modo que se hace necesaria una anestesia por conducción de la tercera rama del nervio trigémino en el foramen mandibular en el lado interior de la rama ascendente de la mandíbula. Entre los efectos indeseados y las complicaciones de la anestesia por infiltración se cuentan, además del número de punciones, la anestesia del labio y de la mejilla, así como el riesgo de lesiones por mordedura que ello comporta. Las inyecciones intravasales y las reacciones cardiovasculares que desencadenan son, al igual que la posibilidad de hematomas, complicaciones infrecuentes pero típicas de la anestesia por infiltración.
En el caso de la anestesia por conducción en el maxilar inferior, además de la mejilla y el labio se anestesia también la lengua debido a la cercanía del nervio lingual, de modo que se incrementa aún más el riesgo de lesiones por mordedura. Dado que existen vasos más grandes en el lugar de inyección, aumenta el peligro de aplicación intravasal del anestésico. Además existe un riesgo, si bien muy reducido (que incomprensiblemente fue calificado como de obligada clarificación por la Audiencia Territorial de Coblenza6) de que la inyección intraneural directa dañe tanto al nervio trigémino como al nervio lingual. Debido a las condiciones anatómicas, la anestesia por conducción en el maxilar inferior es muy sensible a la técnica, de modo que suelen producirse fallos de la anestesia, y en caso de administración del anestésico en un punto equivocado, situado demasiado hacia dorsal, también es posible una anestesia del nervio facial con el resultado de una paresia temporal de la musculatura del rostro.
A fin de evitar los efectos secundarios de los méto-dos de anestesia por infiltración y por conducción, se han propuesto procedimientos alternativos tales como la anestesia intraligamentaria4 y la anestesia intraósea1–3,8,9. En la anestesia intraligamentaria se inyecta el anestésico local a alta presión en el ligamento periodontal, para que a través de este penetre hasta el ápice de la raíz del diente y anestesie allí los nervios conductores. La experiencia propia demuestra que este método constituye la forma de anestesia menos fiable. A continuación se presentan la técnica de la anestesia intraósea (también denominada anestesia transcortical o anestesia osteocentral) y las experiencias clínicas al respecto acumuladas hasta la fecha por el autor. La anestesia intraósea se viene ya discutiendo especialmente en Francia desde aproximadamente el año 19801,3,8, pero es bastante desconocida en Alemania. Los métodos de anestesia intraósea previamente utilizados requerían una perforación transcortical a través de la cual se introducía la cánula de inyección3,8. El método QuickSleeper aquí presentado permite llevar a cabo mediante cánulas especiales tanto la perforación de la cortical como la aplicación periapical del anestésico asistida por ordenador.
Fundamentos y técnica de la anestesia intraóseaEl objetivo de toda anestesia local consiste en bloquear la transmisión de estímulos de las vías nerviosas sensibles presentes en la región a anestesiar. Para ello es necesario que las moléculas del anestésico lleguen a los axones del nervio, para allí desactivar temporalmente la bomba de sodio.
La anestesia intraósea conduce directamente el anestésico local a la zona periapical de los dientes a anestesiar. Esto comporta la ventaja de una entrada en acción inmediata, dado que los trayectos de difusión a través del hueso esponjoso son cortos. Además se evita la anestesia de la mejilla, el labio y la lengua, lo cual prácticamente excluye la posibilidad de lesiones por mordedura. No son posibles inyecciones intravasales accidentales, y la cantidad de anestésico aplicada es reducida.
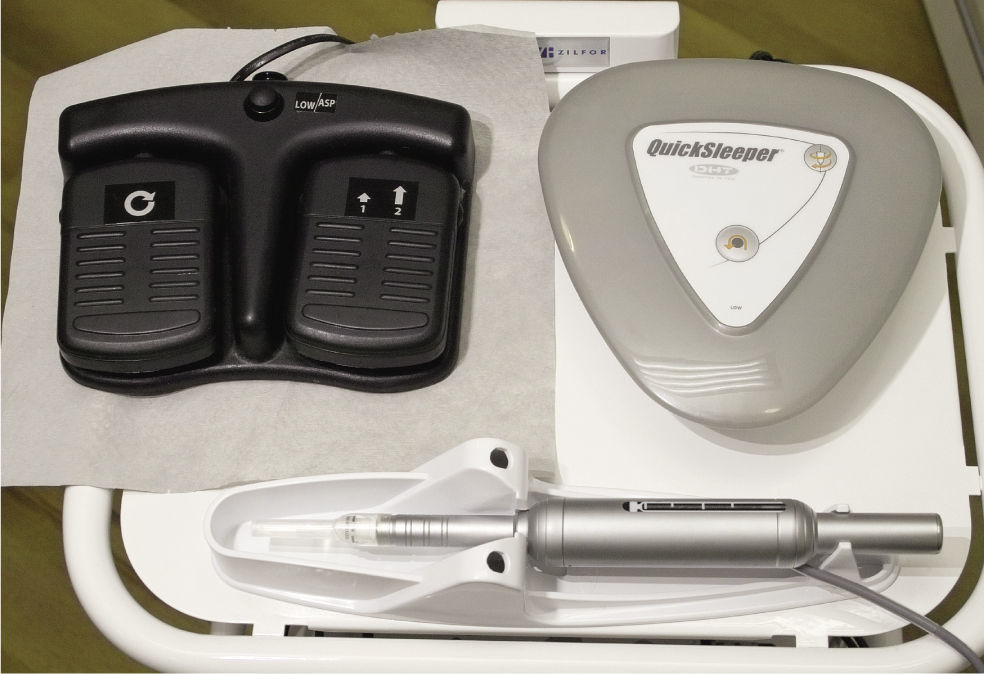
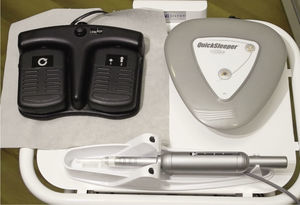
Para la anestesia dental intraósea está disponible el aparato QuickSleeper (empresa Dental Hi Tec, Cholet, Francia). El sistema de anestesia consta de una unidad de control, una pieza de mano y un pedal de manejo (fig. 1). Mediante el pedal se controlan por un lado la rotación de la aguja de inyección para la perforación del hueso compacto del proceso alveolar y por otro lado la aplicación del anestésico. Básicamente, con el aparato podrían utilizarse todas las cánulas de inyección convencionales con rosca de tornillo. Sin embargo, para esta anestesia intraósea es aconsejable utilizar las cánulas con rectificado especial ofrecidas por el fabricante, que perforan mejor el hueso y no provocan sobrecalentamiento local.
Componentes del sistema de anestesia QuickSleeper: unidad de control (arriba a la derecha), pieza de mano (abajo) con accionamiento motorizado para la perforación rotatoria del hueso compacto y la inyección controlada por ordenador, así como pedalería (arriba a la izquierda) con pedal derecho para el control de la perforación y pedal izquierdo para controlar la inyección.
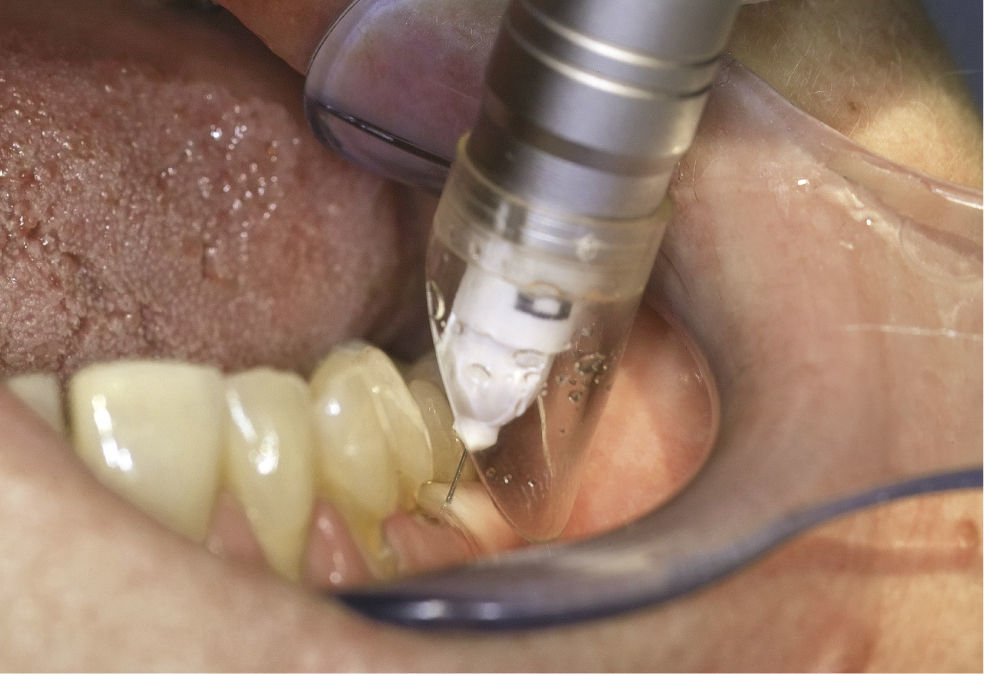
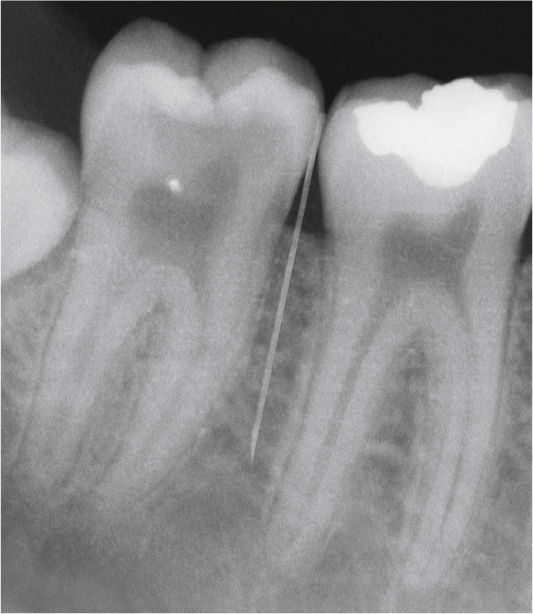
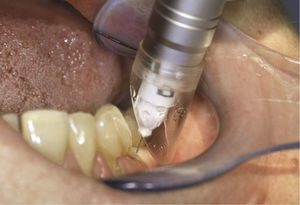
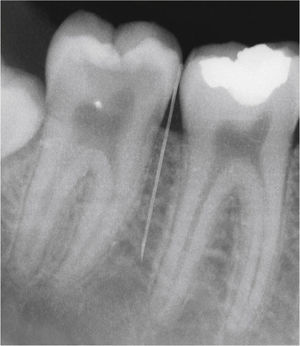
En un primer paso se procede a una anestesia superficial de la mucosa en la zona del punto previsto para la inyección intraósea, puncionando con la aguja de inyección con el lado rectificado orientado hacia la mucosa en un ángulo plano de 15 a 20° y liberando mediante la activación del pedal la cantidad exacta de anestésico hasta que sea visible una anemia de la papila. En un segundo paso, se posiciona la aguja interdental-interradicularmente en un ángulo de aproximadamente 15 a 30° con respecto al eje del diente (fig. 2). Accionando el pedal izquierdo se hace rotar la aguja a intervalos de 1 s para que pueda penetrar en el hueso cortical. Durante las fases de rotación se libera anestésico, a fin de evitar en la mayor medida posible la obturación de la aguja. El peso de la pieza de mano es suficiente para la perforación del hueso cortical, y no es necesario ejercer presión adicional. Para el correcto posicionamiento de la cánula se necesitan habitualmente dos o tres ciclos de rotación. Es necesaria una buena orientación espacial para situar la aguja en la posición interradicular correcta (fig. 3) sin tocar las raíces dentales. Las radiografías son útiles para la orientación.
Para la realización de una anestesia intraósea se necesitan entre 2 y 3min. De ellos, entre 20 y 30 s corresponden a la anestesia de la encía, de 10 a 30 s a la perforación del hueso compacto y de 30 a 90 s a la inyección. Tras la aplicación del anestésico local puede iniciarse inmediatamente el tratamiento. En caso de que una obturación irreversible haga necesaria la sustitución de la aguja, la asistencia requiere unos 2min.
La duración de la anestesia depende del volumen inyectado y de la concentración del vasoconstrictor. En caso de una inyección de 0,9ml (1/2 cartucho) de solución de articaína al 4% con un añadido de adrenalina de 1:200.000, la duración de la anestesia es 30 a 50min. La inyección de 1,7ml (1/1 cartucho) con una concentración de vasoconstrictor de 1:100.000 resulta en una duración de la anestesia de hasta 90min.
Se alcanza siempre una anestesia segura para los dos dientes adyacentes a la inyección. En la zona de los dientes posteriores, en caso de una anestesia periapical entre los dientes 6 y 7 se logra normalmente una anestesia de los dientes 4 al 71,2,5,10. En la zona de los dientes anteriores, en caso de inyección entre ambos incisivos centrales se logra una anestesia de canino a canino.
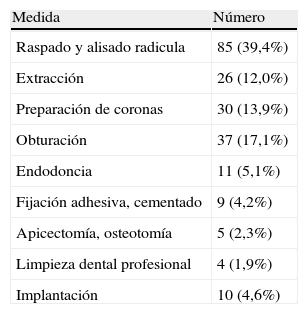
Experiencias clínicasLa unidad QuickSleeper se utilizó en 216 tratamientos, en los cuales se realizaron 218 anestesias intraóseas. Los tratamientos realizados se recogen en la tabla 1.
Tratamientos realizados bajo anestesia mediante QuickSleeper
| Medida | Número |
| Raspado y alisado radicula | 85 (39,4%) |
| Extracción | 26 (12,0%) |
| Preparación de coronas | 30 (13,9%) |
| Obturación | 37 (17,1%) |
| Endodoncia | 11 (5,1%) |
| Fijación adhesiva, cementado | 9 (4,2%) |
| Apicectomía, osteotomía | 5 (2,3%) |
| Limpieza dental profesional | 4 (1,9%) |
| Implantación | 10 (4,6%) |
Para evaluar el resultado de la anestesia intraósea se registraron una serie de parámetros: fecha, paciente, tipo de tratamiento, técnica de aplicación (osteocentral o transcortical), lugar de inyección (por distal o por mesial del diente), longitud de la aguja, anestésico, cantidad de anestésico, éxito/fracaso, calificación por el odontólogo, calificación por el paciente, aparición de taquicardia, obturación de la aguja, contacto con el diente, rotura de la aguja, disminución del efecto de la anestesia antes del fin del tratamiento y observaciones (tabla 2). Algunos de estos parámetros requieren las siguientes explicaciones:
- •
Técnica de aplicación: en la mayoría de los casos se optó por la aplicación periapical, esto es, osteocentral. En dos casos de osteotomía, además de la inyección osteocentral se llevó a cabo asimismo una inyección transcortical vestibular.
- •
Longitud de la aguja: para la aplicación osteocentral es aconsejable el uso de la aguja de 16mm. Para tratamientos transcorticales e infantiles se utilizan las agujas más cortas.
- •
Adición de vasoconstrictor y cantidad de anestésico aplicada: para tratamientos de larga duración (preparación de coronas, Deep Scaling), pulpitis agudas e intervenciones quirúrgicas se recomienda la utilización de una concentración de vasoconstrictor de 1:100.000 y la aplicación de un cartucho de 3/4 o de 1/1. En tratamientos previsiblemente cortos (obturaciones o extracciones sencillas) basta con un cartucho de 1/4 o 1/2 con un añadido de adrenalina de 1:200.000. La anestesia intraósea se aplicó preferentemente en la terapia periodontal cerrada en el sentido de una «desinfección bucal completa», dado que en este caso la aplicación cronológicamente escalonada de tan solo cuatro a cinco cartuchos, es decir, de 7 a 9ml de anestésico, es posible el tratamiento periodontal de toda la dentición en una sola sesión sin que se produzca el adormecimiento incómodo y prolongado de la lengua, los labios, la mejilla y la base de la nariz.
- •
Taquicardia: en seis casos (2,8%) se observó durante la inyección una taquicardia que siempre remitió rápidamente. La taquicardia está asociada a la velocidad de inyección, de modo que se recomienda una inyección lenta controlable mediante el aparato7.
- •
Contacto con el diente, posicionamiento incorrecto de la cánula: en seis casos (2,8%) se produjo contacto accidental con la lámina dura de un diente contiguo. Dicho contacto se manifiesta por la aparición de una resistencia dura y por el hecho de que la cánula no puede seguir penetrando. No aparecieron dolores que habrían denotado la perforación del ligamento periodontal inervado. No se conocen daños irreversibles en el diente durante una perforación del ligamento10.
- •
Aguja obturada: tras la perforación, la complicación más frecuente durante la aplicación de la anestesia intraósea la constituyen las cánulas obturadas que impiden la liberación primaria del anestésico. Esto obedece a dos causas: durante la perforación del hueso, la abertura de la cánula puede obstruirse hasta tal punto que sea preciso sustituir la cánula. En caso de que la abertura de la cánula se encuentre dentro de un trabéculo óseo o de la contrical, tampoco puede fluir el anestésico. Por lo tanto, antes de sustituir la cánula es recomendable comprobar que la aguja no esté obstruida tras retraer o continuar empujando la aguja. En nuestro grupo de pacientes se registraron 42 obstrucciones (19,4%), si bien tan solo siete de ellas (3,2%) tuvieron que solucionarse mediante sustitución de la aguja.
- •
Rotura de la aguja: en dos de los pacientes se produjo la rotura de la aguja. En el marco de una extracción planificada del diente 46, se rompió una cánula durante el intento de perforar el hueso compacto demasiado grueso por mesial y distal del diente. Durante una extracción planificada de un diente 48 se rompieron también dos cánulas durante el intento de perforación por distal del diente, si bien el tercer intento tuvo éxito. Gracias al punto de rotura previsto de la cánula junto al cono, las agujas rotas pudieron retirarse fácilmente mediante unas pinzas hemostáticas. Las roturas de agujas se produjeron en la fase de aprendizaje de la utilización del aparato QuickSleeper, durante las primeras 15 utilizaciones. Desde entonces no han vuelto a producirse fracturas de cánulas.
- •
Sustitución de aguja: fue preciso sustituir once cánulas (5,1%), entre ellas las cuatro que se habían roto. Se sustituyeron siete cánulas (3,2%) debido a su obstrucción irreversible.
- •
Disminución del efecto de la anestesia antes del fin del tratamiento: en 17 (7,9%) casos, el efecto anestésico disminuyó antes de concluir el tratamiento. Esto afectó a todos los tipos de tratamiento, y no se observó relación alguna con la cantidad de anestésico o del añadido de adrenalina.
- •
Éxito: se evaluaron como éxito todos aquellos tratamientos que pudieron llevarse a cabo sin dolor bajo anestesia intraósea. En total fueron 206 (9 5,4%) de las 216 anestesias.
- •
Fracaso: se calificaron como fracaso aquellas anestesias que no produjeron ausencia de dolor o en las que fracasó la técnica. Diez anestesias (4,6%) tuvieron que calificarse como fracasos. En tres de estos casos no fue posible, pese a intentos repetidos, penetrar el hueso cortical en la zona de los molares inferiores. En un caso, debido a las condiciones interradiculares demasiado estrechas en el maxilar superior, no fue posible el posicionamiento interdental correcto de la cánula. En los demás casos no pudo conseguirse la analgesia, y por lo tanto se procedió a la aplicación de anestesia convencional. En cambio, en seis de los casos fue posible lograr la analgesia mediante la anestesia intraósea tras el fracaso de la técnica convencional (cinco anestesias por conducción y una anestesia por infiltración).
- •
Evaluación subjetiva: la evaluación subjetiva en forma de calificación escolar (sistema alemán: 1=sobresaliente, 6=insuficiente) ciertamente no es un parámetro especialmente fiable, pero las notas medias 1,7 (odontólogos) y 1,8 (pacientes) revelan que la anestesia intraósea constituye un método apto para la práctica cotidiana.
Parámetros documentados
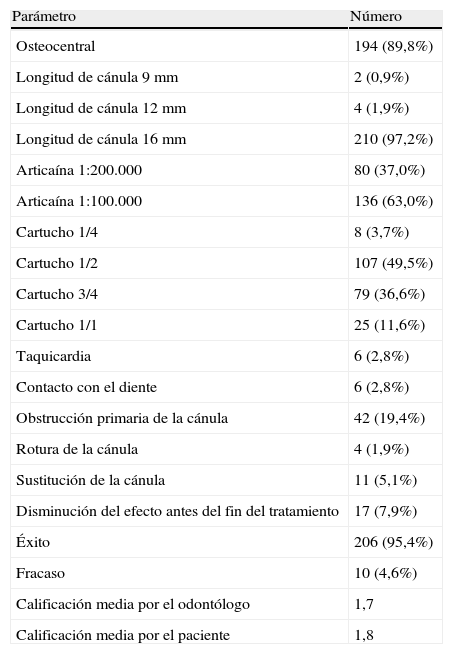
| Parámetro | Número |
| Osteocentral | 194 (89,8%) |
| Longitud de cánula 9 mm | 2 (0,9%) |
| Longitud de cánula 12 mm | 4 (1,9%) |
| Longitud de cánula 16 mm | 210 (97,2%) |
| Articaína 1:200.000 | 80 (37,0%) |
| Articaína 1:100.000 | 136 (63,0%) |
| Cartucho 1/4 | 8 (3,7%) |
| Cartucho 1/2 | 107 (49,5%) |
| Cartucho 3/4 | 79 (36,6%) |
| Cartucho 1/1 | 25 (11,6%) |
| Taquicardia | 6 (2,8%) |
| Contacto con el diente | 6 (2,8%) |
| Obstrucción primaria de la cánula | 42 (19,4%) |
| Rotura de la cánula | 4 (1,9%) |
| Sustitución de la cánula | 11 (5,1%) |
| Disminución del efecto antes del fin del tratamiento | 17 (7,9%) |
| Éxito | 206 (95,4%) |
| Fracaso | 10 (4,6%) |
| Calificación media por el odontólogo | 1,7 |
| Calificación media por el paciente | 1,8 |
A modo de síntesis, cabe afirmar que la anestesia intraósea mediante el aparato QuickSleeper puede utilizarse para la analgesia en numerosas indicaciones en la odontología. La frecuencia y la gravedad de los efectos secundarios y de las complicaciones para el paciente parecen muy reducidas. Este procedimiento presenta las siguientes ventajas sustanciales sobre los métodos convencionales de la anestesia por infiltración y conducción: no existe riesgo de inyección intravasal, no existe inyección intraneural, no se forma hematoma, no se produce anestesia del labio, la mejilla y la lengua, produce un efecto inmediato y su efecto es satisfactorio incluso en dientes con pulpitis pronunciada. Como inconvenientes cabe considerar la preparación más laboriosa, la mayor duración de aplicación percibida (si bien esta es compensada por el efecto inmediato) y el precio de adquisición del aparato. No obstante, el aparato se amortizará a la larga, ya que no es necesario esperar a que la conducción se asiente y desaparece la necesidad de eventuales repeticiones de la inyección. El mayor confort para el paciente contribuye a su aceptación. Para nuestra actividad, el método de la anestesia intraósea se ha convertido, tras una breve fase de pruebas, en un importante complemento de la analgesia, y se utiliza especialmente en casos de pulpitis, en la periodoncia así como en tratamientos de dientes individuales.