El bloqueo paravertebral se está popularizando como técnica anestésica en diversos procedimientos sobre la mama. La cirugía de la mama se asocia a una alta incidencia postoperatoria de náuseas, vómitos y dolor. Estudios recientes han demostrado un efecto beneficioso de esta técnica, no solo en la reducción del dolor postoperatorio, la incidencia de cuadros eméticos y el porcentaje de pacientes afectadas de dolor crónico posquirúrgico al año de la intervención quirúrgica con valores estadísticamente significativos. Un estudio reciente demuestra que las recurrencias de pacientes con cáncer de mama a los 36 meses tras cirugía es menor en aquellas pacientes intervenidas con anestesia combinada (paravertebral torácica y general) respecto al grupo intervenido solo con anestesia general. Estos estudios demuestran un importante beneficio del bloqueo paravertebral y que debiera considerarse parte del plan anestésico de la cirugía mamaria.
Paravertebral blocks are becoming increasingly popular, especially as an anesthetic adjunct for breast procedures. Major breast cancer surgery is associated with a high incidence of postoperative nausea, vomiting and pain. Recent studies have demonstrated a benefit from preoperative placement of a paravertebral block, not only in reducing acute postoperative pain, but also in producing statistically significant reductions in the percentage of patients that develop chronic postsurgical pain 1 year after surgery. Another study found that the breast cancer recurrence rate at 36 months after surgery was lower in the paravertebral group than in a group receiving general anesthesia alone. These studies provide additional reasons for including this block in the anesthetic technique for breast surgery.
El cáncer de mama es el tumor más frecuente en la mujer occidental, representando aproximadamente un 20–30%, y es la primera causa de muerte por cáncer. El pronóstico en nuestro entorno es relativamente bueno, con una supervivencia del 77% a los 5 años. El pronóstico está influido por múltiples factores o características del tumor, como es su tamaño, la presencia de diversos receptores hormonales, el grado histológico y los factores moleculares. Existen factores pronósticos no bien conocidos y probablemente muchos de ellos desconocidos1.
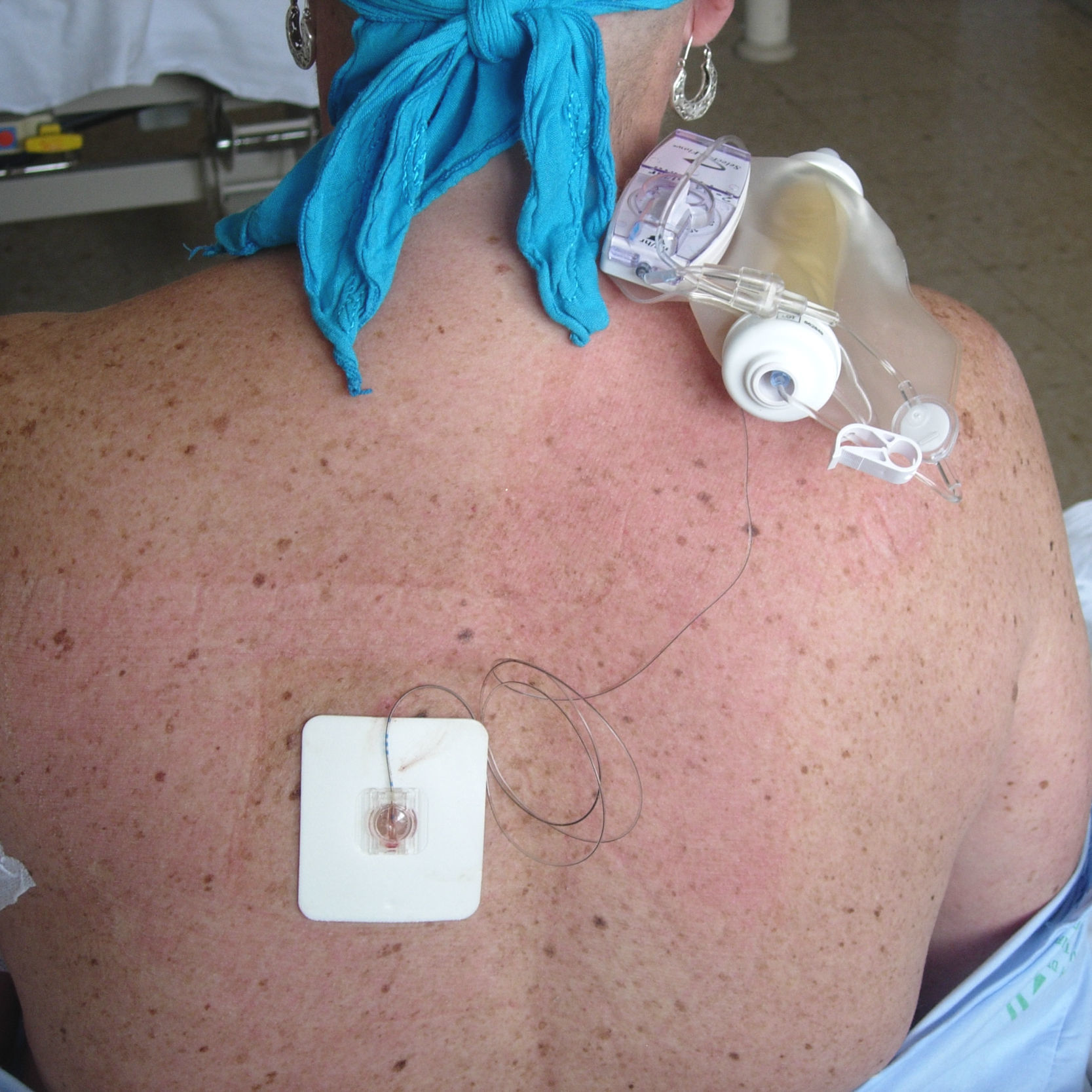
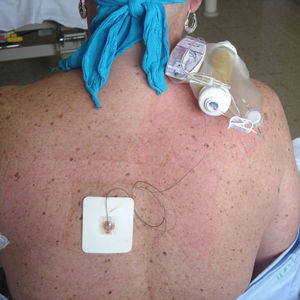
Desde hace décadas, múltiples estudios coinciden en el efecto cardioprotector, la prevención de episodios tromboembólicos, la disminución del sangrado quirúrgico y una mejora de la respuesta inmunitaria de las diversas técnicas anestésicas locorregionales centrales. Estos bloqueos conllevan una disminución en los niveles de interleucinas (IL)2. La elevación de los niveles de éstas se ha correlacionado con un incremento de los episodios de fallo multiorgánico, infecciones, complicaciones respiratorias3,4 y defunción5 en el paciente gravemente enfermo. El bloqueo paravertebral disminuye la incidencia de dolor crónico tras la cirugía mamaria6 (fig. 1).
Se está investigando y actualmente están en marcha tres ensayos multicéntricos para comprobar la hipótesis de que el tipo de anestesia es un factor pronóstico de la variable recidiva del cáncer o metástasis7. Los resultados de diversos estudios observacionales sugieren que la anestesia regional atenúa o inhibe los efectos promotores tumorales de la anestesia general y de la analgesia con opioides8,9. Dicho efecto podría estar relacionado con la modulación del sistema inmunológico de la respuesta inflamatoria tras el estrés quirúrgico10. Así, la anestesia general sin opiáceos asociada a bloqueo paravertebral torácico puede ser beneficiosa en pacientes intervenidas de cáncer de mama en la disminución de recidiva tumoral, pero deberán realizarse futuros ensayos prospectivos y aleatorizados para confirmar estos resultados. En la literatura se han publicado la implicación de determinadas técnicas anestésicas regionales en el cáncer de colon, próstata, hígado y melanoma, y el riego de recurrencia tumoral y la aparición de metástasis.
Exponemos el caso clínico de una paciente joven con diagnóstico de adenocarcinoma de mama izquierda localmente avanzado (T2N1Mx), intervenida de cuadrantectomía y vaciamiento ganglionar axilar mediante anestesia combinada (bloqueo paravertebral torácico y general, balanceada sin relajantes neuromusculares ni opiáceos), su mantenimiento analgésico multimodal intravenoso con paracetamol y bloqueo paravertebral con anestésicos locales durante 48h, así como la discusión de las probables vías incriminadas y el mecanismo patogénico de la técnica anestésica empleada en quirófano como factor pronostico del cáncer de mama.
El objetivo del presente trabajo es dar a conocer un protocolo anestésico que ha demostrado, en algún trabajo publicado anteriormente, la posibilidad de disminución de la recidiva tumoral tras la cirugía oncológica de mama. Ante esta área de incertidumbre, nos parece importante por la evidencia médica actual modificar la técnica anestésica, que no conlleva un aumento de mortalidad y sí una disminución de la morbilidad tipo náuseas y vómitos postoperatorios, y un buen control analgésico en el postoperatorio inmediato.
Caso clínicoMujer de 38 años de edad, ASA II, con antecedentes personales de fumadora, bebedora de 40g/día, intento de autólisis, litiasis renal de repetición e intervenida de cesáreas (3 veces), ligadura tubárica bilateral y fibroadenoma de mama izquierda hace varios años. Es remitida a la unidad de mama desde atención primaria por un nódulo en la mama izquierda hallado por autopalpación. Tras la realización de la mamografía, ecografía, RM y biopsia, se decide tratamiento con quimioterapia neoadyuvante con paclitaxel y adriamicina por carcinoma lobulillar infiltrante de 4,5cm (T2N1Mx) en el cuadrante superointerno de la mama izquierda (6 ciclos cada 21 días). El quinto ciclo se pospuso por alteraciones cardiacas, con disfunción de la relajación pericárdica sistólica y una fracción de eyección del 39%. Tras la finalización de las sesiones de quimioterapia, en la RM se halla una moderada disminución del tamaño tumoral (3cm), con una disminución de la captación del contraste en la fase temprana de la lesión tumoral debido a una desaparición del componente inflamatorio. La gammagrafía ósea corporal total no evidencia hallazgos patológicos. El perfil inmunohistoquímico fue de receptores esteroideos positivos en un 75%, Herceptest positivo, Ki-67 de un 10% con pancitoqueratina positiva, con receptores P-53 y E-cadherina negativos.
Se decide intervención quirúrgica programada (cuadrantectomía oncoplástica mediante técnica de Benelli o de round block, con linfadenectomía axilar izquierda). La monitorización utilizado fue electrocardiograma, presión arterial no cruenta, pulsioximetría, sondaje urinario y monitor de profundidad anestésica biespectral (BIS). La técnica anestésica empleada fue una anestesia combinada, consistente en bloqueo paravertebral dorsal y anestesia general, sin opiáceos ni relajantes musculares (fig. 1). Se realizó bloqueo paravertebral torácico T5-T6 con aguja de Tuohy de 18 G e implantación de catéter con la paciente despierta. Tras realización del test de aspiración negativo y el uso de bolo de anestésico local (levobupivacaína 0,25% 16ml) de forma paulatina, se induce anestesia general con atropina 0,6mg intravenosa y propofol 200mg intravenoso, colocación de mascarilla laríngea y conexión a ventilación mecánica, mantenimiento de anestesia general con sevofluorano CAM 1,5-2 para mantener un BIS de 40–50. Al inicio de la intervención, se inicia una infusión continua con bomba elastomérica de PCA (fig. 1) de levobupivacaína al 0,25% a 10ml/h durante 48h, sin incidencias. Se pauta paracetamol intravenoso 1g/8h. En el postoperatorio hospitalario ausencia de dolor (Escala Visual Analógica 0-1), náuseas y vómitos. Presenta disestesias permanentes en los miembros superiores, coincidentes en el tiempo con inicio de paclitaxel (fig. 2).
DiscusiónEl cáncer de mama es la enfermedad maligna más frecuente en la mujer. Su incidencia en España varía entre 40 y 75 por 100.000 mujeres. La posibilidad actual de que una mujer española adquiera un cáncer de mama antes de cumplir 75 años se aproxima a un 5%. El riesgo de recidiva tumoral depende, de forma mayoritaria, de las características anatomopatológicas del tumor. El estado de los ganglios axilares se ha demostrado repetidamente como el factor único más importante para predecir la supervivencia global y libre de enfermedad en los pacientes con cáncer de mama11. Los factores de riesgo son muy diversos y algunos de ellos son poco comprendidos. Los factores que identifican pacientes con mal pronóstico son más fáciles de encontrar y evaluar que los que sirven para reconocer a pacientes con buen pronóstico. La identificación de pacientes con pronóstico favorable requiere un gran número de casos y seguimientos muy largos.
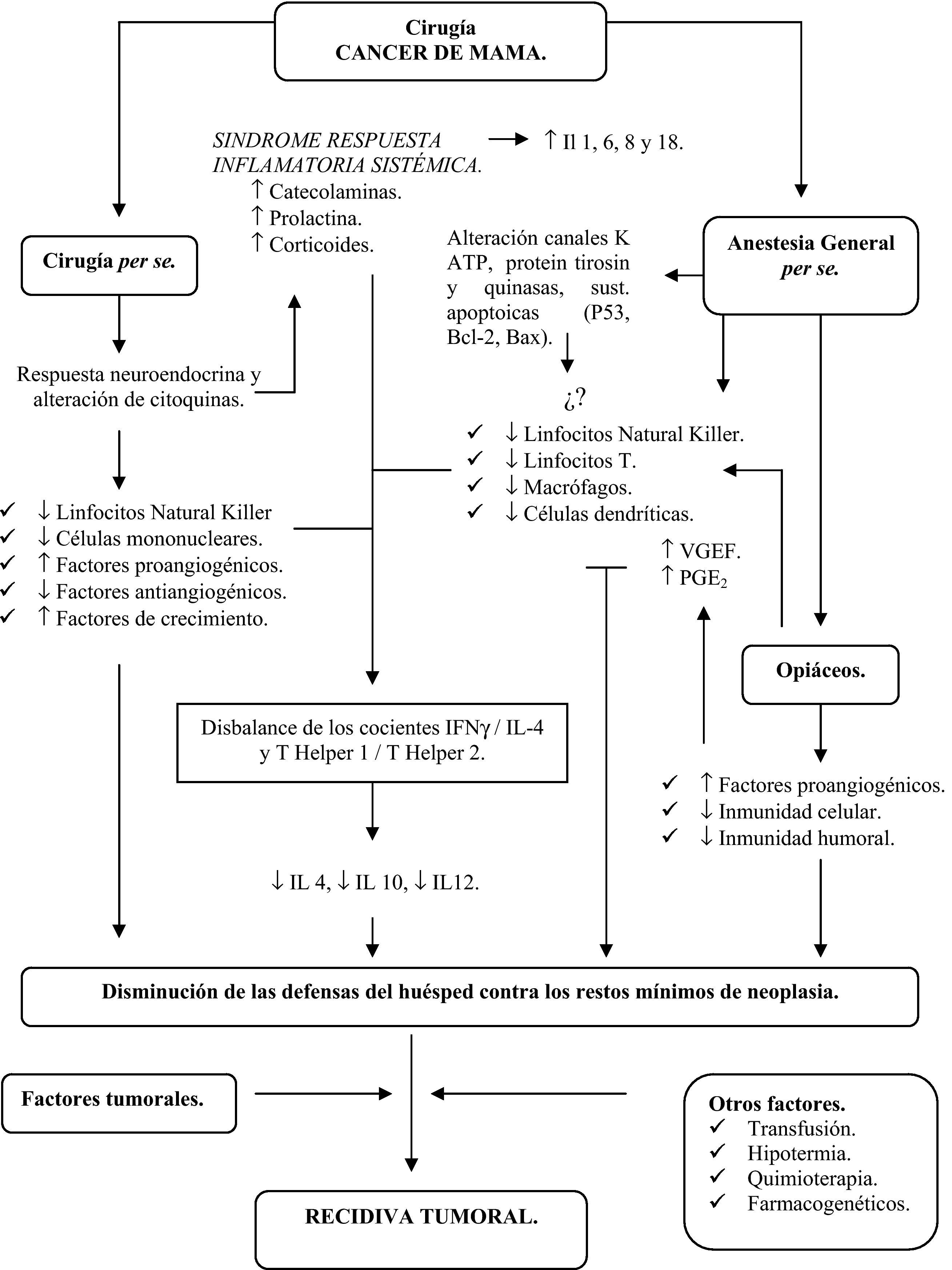
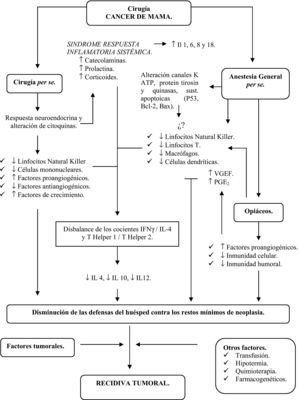
A partir de una serie de estudios en los últimos años, la técnica anestésica empleada se postula como un nuevo factor de riesgo en la progresión de esta enfermedad. La hipótesis más incriminada para este novedoso factor de riesgo sería que podría acentuar la supresión de la respuesta inmunitaria postoperatoria y, por tanto, poseer una influencia en la incidencia de infecciones, crecimiento tumoral y diseminación metastásica tras la cirugía mediante una disfunción de células mononucleares hepáticas y pulmonares, coexistiendo con una depresión de la funcionalidad de células natural killer en sangre periférica12–14.
El trabajo de Ekadatylos et al15 presenta una metodología correcta, pues las características de las pacientes, la cirugía, la presentación del tumor y los factores pronósticos eran similares en los dos grupos, y avalan la existencia de un efecto protector de la anestesia y analgesia regional. Este estudio retrospectivo de 129 pacientes sometidos a mastectomía con linfadenectomía (50 mujeres con anestesia combinada con catéter paravertebral combinada y 79 pacientes con anestesia general y morfina en el postoperatorio) presenta como resultados, a los 36 meses tras la intervención, una supervivencia sin recidivas y metástasis del 94% (intervalo de confianza del 95%, 87%–100%) en el grupo paravertebral frente a sólo del 77% (68%–87%) en las pacientes que recibieron anestesia general (p=0,012). La explicación al posible efecto beneficioso de la anestesia regional podría estar relacionada con el efecto sistémico de los anestésicos locales16 o por la menor utilización de opiáceos durante el ingreso hospitalario, dado el efecto negativo de los analgésicos opioides sobre la función de las células del sistema inmunitario celular y humoral17. Otros mecanismos postulados serían la mejor atenuación de la respuesta neuroendocrina al estrés posquirúrgico del bloque paravertebral que la anestesia general; además, esta última conlleva una profunda disfunción inmunitaria a costa de macrófagos y linfocitos natural killer, que se podría atenuar con el protocolo expuesto por los mínimos anestésicos generales administrados. Durante la intervención quirúrgica y el postoperatorio no fue necesario la administración de analgésicos tipo opiáceos gracias al bloqueo paravertebral. La anestesia general se indujo con propofol, que posee efecto antioxidante mediante peroxidación lipídica de radicales libres y antiinflamatorio sistémico18 y podría ser beneficioso en el paciente oncológico sometido a cirugía. El empleo de dispositivos supraglóticos tipo mascarilla laríngea evita los inconvenientes de la intubación orotraqueal y obvió la necesidad de emplear relajantes neuromusculares, que aumenta la incidencia de nauseas y vómitos postoperatorios.
En resumen, la hipótesis de trabajo de los distintos grupos de investigación es que el empleo de anestesia regional de tipo bloqueo paravertebral en la cirugía oncológica del cáncer de mama puede contribuir a mantener una adecuada función inmunitaria perioperatoria al utilizar una anestesia general «suave» y sin requerimientos de fármacos opiáceos15,16. En la figura 2 se expone la posible patogenia del efecto protector de esta técnica anestésica respecto a la anestesia general tradicional, mediante la optimización del balance del interferón gamma respecto a la IL-4 y de las citocinas Th1 respecto a las Th2. Estos grupos emplean esta modalidad anestésica en las pacientes con cáncer de mama avanzado por el elevado riesgo de recidiva tumoral. Se implica a diversos polimorfismos genéticos de pacientes con cáncer en la aparición de diversos efectos adversos a los opiáceos sistémicos19, campo actualmente poco investigado.
La analgesia multimodal combina diferentes fármacos y técnicas con distintos mecanismos de acción. De esta manera, potencialmente, se puede obtener una mayor actividad analgésica con menores efectos secundarios. El paracetamol fue el fármaco intravenoso elegido por su débil actividad antiprostaglandinas en los tejidos periféricos. El mecanismo de actuación principal del paracetamol parece deberse a una modulación del sistema serotoninérgico y es posible que aumente las concentraciones de catecolaminas en el cerebro20. Otro mecanismo de acción puede ser por el bloqueo de la ciclooxigenasa-3 detectada en la corteza cerebral. El bloqueo paravertebral torácico es una técnica regional poco utilizada, posiblemente por desconocimiento21. Es de fácil realización. Su mecanismo de acción se produce por una acción directa de los fármacos anestésicos locales y/o coadyuvantes sobre las estructuras nerviosas en su salida por el foramen intervertebral. Se puede utilizar cualquier anestésico local. El bloqueo paravertebral torácico es una alternativa válida al bloqueo epidural en pacientes con alteraciones de la coagulación y la aparición de un hematoma paravertebral conlleva una repercusión funcional mínima22. La evidencia científica actual indica que el bloqueo paravertebral es una técnica igual de efectiva en el control del dolor y la función respiratoria, pero con una menor incidencia de efectos adversos y con menos contraindicaciones que el bloqueo epidural torácico23,24. Sus posibles efectos adversos son neumotórax, inyección intravascular, epidural o subaracnoidea. En nuestro caso, al igual que el estudio original de Ekadatylos, empleamos el protocolo de administración de 0,2ml/kg de levobupivacaína 0,25% en bolo antes de la anestesia general, e inmediatamente iniciamos una infusión con dicha concentración de este anestésico local durante 48h.
ConclusiónLos potenciales factores pronósticos y predictivos en el cáncer de mama son elevados y su número crece continuamente. Por el contrario, los factores pronósticos y predictivos validados son pocos. Son necesarios estudios adicionales para validar y conocer nuevos factores pronósticos. La utilización de determinadas técnicas anestésicas y/o analgésicas regionales neuroaxiales podrían tener un efecto beneficioso en el enfermo oncológico sometido a cirugía mama, al disminuir la recurrencia tumoral y la enfermedad metastásica. La hipótesis actual de que la anestesia regional para la cirugía del cáncer mama reduce el riesgo de recurrencia nos podría indicar que una modificación leve del manejo anestésico reduce el riesgo de metástasis, una complicación que suele ser mortal en la mayoría de los pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.