La hemocromatosis neonatal es una enfermedad congénita infrecuente que cursa con un fallo hepático severo con alta tasa de mortalidad (80-90%) en el neonato. Su etiología sigue siendo desconocida, aunque cada día cobra más fuerza la hipótesis aloinmune. La terapia con inmunoglobulina por vía intravenosa ha demostrado ser efectiva para disminuir sus consecuencias.
Presentamos el caso de una paciente con diagnóstico previo de hijo afectado por la enfermedad que en la gestación actual se realiza tratamiento con inmunoglobulina por vía intravenosa, desde la semana 14 de embarazo, obteniendo resultados satisfactorios.
Neonatal hemochromatosis is a rare congenital disease that causes severe liver failure, leading to a high mortality rate (80-90%). The cause remains unknown but the alloimmune hypothesis is gaining ground. Intravenous immunoglobulin therapy has been proven to be effective in ameliorating the consequences of this entity.
We present the case of a patient who had previously delivered a child with neonatal hemochromatosis. She was treated with intravenous immunoglobulin from week 14 of pregnancy, with a satisfactory outcome.
La hemocromatosis neonatal (HN) se define clínicamente como una enfermedad hepática neonatal severa en asociación a la siderosis extrahepática1, de inicio intrauterino. Es la causa más frecuente de fallo hepático neonatal y de indicación de trasplante en los primeros 3 meses de vida1,2. Se trata de una enfermedad rara, con una tasa de recurrencia del 80%.
Su etiología continua siendo desconocida. Se ha barajado su posible origen infeccioso o genético-metabólico, entre otros, pero cada día cobra más fuerza la hipótesis de que se trata de un trastorno gestacional de tipo aloinmune1,3. Esta hipótesis se ve reforzada tras los favorables resultados obtenidos mediante la terapia gestacional con IgG por vía intravenosa (IgIV)3.
Los resultados han llevado a que algunos autores2,4 propongan el nombre de hepatitis congénita aloinmune.
Caso clínicoMujer de 30 años, sin enfermedades de interés, que acude a la consulta preconcepcional por antecedente de recién nacido fallecido por HN.
Como antecedentes obstétricos, primera gestación con recién nacida sana en 2007. Segunda gestación en 2008 normoevolutiva, con neonato que nace en apnea e hipotónico, Apgar 6/6/10 y a las 20 h de vida ingresa en la unidad de cuidados intensivos neonatal, presentando un cuadro compatible con fallo hepático. En primera instancia, se descartó origen infeccioso.
Ante la sospecha de HN, un estudio de imagen, mediante resonancia nuclear magnética, fue solicitado al quinto día de vida, para visualizar posibles depósitos de hierro. Los resultados de la prueba no fueron concluyentes.
Al sexto día de vida, se produce el exitus letalis, debido al deterioro progresivo respiratorio y hemodinámico.
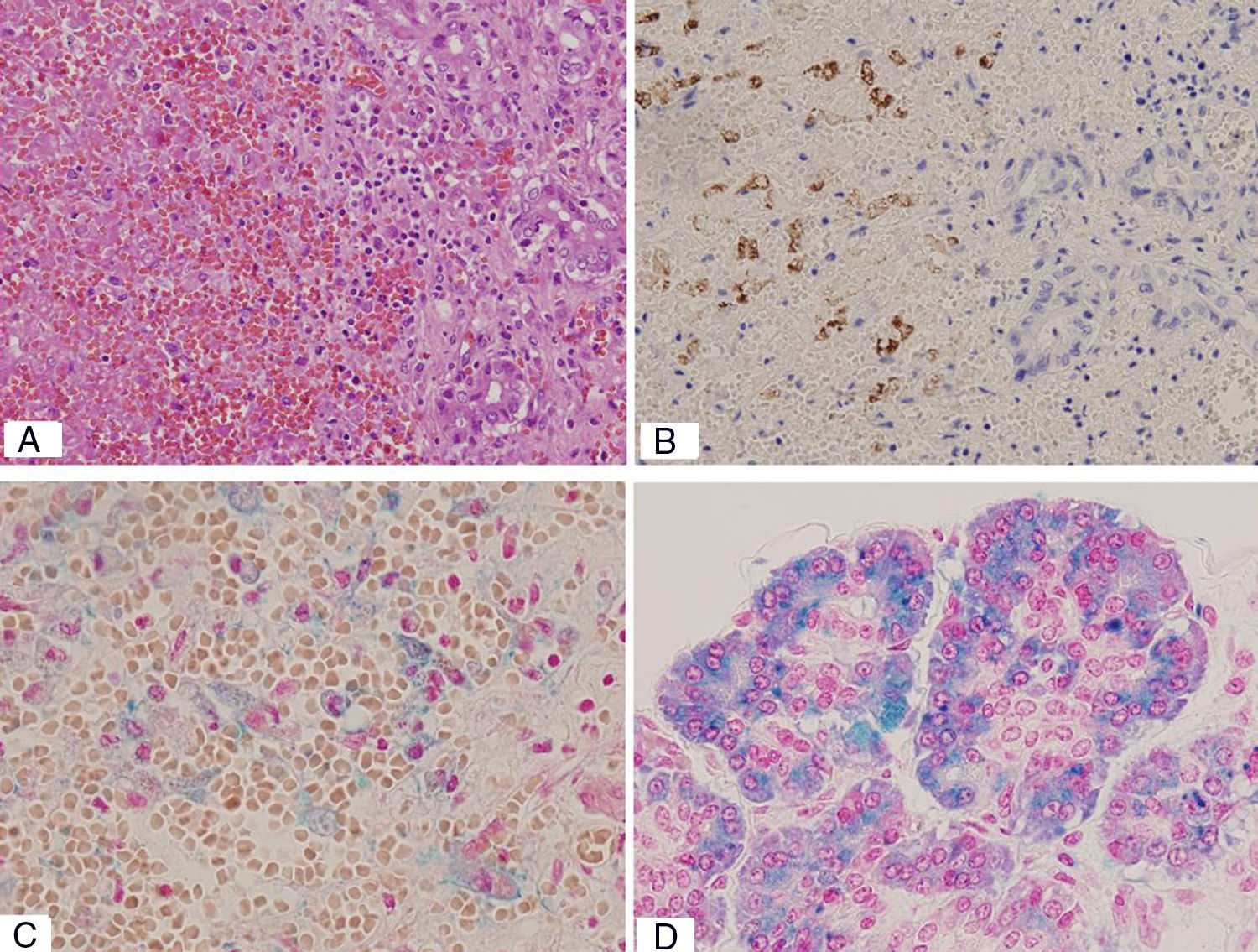
La necropsia fetal evidenció una necrosis hemorrágica hepática masiva secundaria a la hemocromatosis, que destruyó por completo el parénquima. También se confirmó una siderosis masiva a nivel pancreático (fig. 1).
Muestras de hígado y páncreas de neonato muerto por HN. A) El hígado muestra necrosis masiva hemorrágica de los hepatocitos, mientras que los conductillos biliares (izquierda) se conservan (hematoxilina y eosina, ×20). B) Cortes seriados con la inmunotinción de hepatocitos aislados (anticuerpo de hepatocitos, ×20). C) Los depósitos de hierro (hemosiderina), manifestación en los hepatocitos conservados(técnica azul de Prusia de Perls, ×40). D) Ácinos pancreáticos muestran la tinción intensa de hemosiderina (técnica azul de Prusia de Perls, ×40).
La paciente llega a nuestro servicio con un tercer embarazo de 8 semanas de amenorrea. Debido a sus antecedentes, y previa autorización de la comisión de ética y comité de farmacia para la utilización de la IgIV con indicación no reconocida, se inicia la terapia materna.
Tras descartar déficit de IgA e hipogammaglobulinemia, se comienza el tratamiento en la semana 14 a dosis de 1 g/kg de peso (sin exceder 60 g). La segunda dosis fue administrada a las 16 semanas y las posteriores semanalmente entre las 18 y 35 semanas de embarazo, sumando en total 20 dosis que se administraron en régimen de hospital de día.
No se produjeron reacciones adversas al tratamiento. Se realizaron controles gestacionales mensuales hasta la semana 24 y posteriormente semanales. Los controles obstétricos fueron normales. Como único dato a destacar, se evidencia una seroconversión de IgG de toxoplasma y de HBsAc. Tras descartar infección aguda, se concluye que los resultados están en relación con la administración de IgIV.
Se programa cesárea en la semana 39, con recién nacido de 3.420 g, Apgar 9/10/10, que es ingresado para estudio por riesgo de HN.
Exploración por sistemas y aparatos dentro de la normalidad. Analítica en el recién nacido: GGT 126 U/l, alfafetoproteína 57.175 U/ml. Resto de estudio bioquímico, sin alteraciones significativas. Estudio de coagulación y metabolismo del hierro, normal. Estudios microbiológicos y ecografía abdominal, negativos.
Debido a la evolución favorable y descartando riesgo de HN, la paciente es dada de alta sin necesidad de tratamiento complementario.
A los 5 meses de vida, los controles continuaban siendo normales, con estabilización progresiva de los datos analíticos alterados.
DiscusiónLa HN es una enfermedad que comienza durante la vida intrauterina1,4.
Existen varios factores asociados a la enfermedad que apoyarían el origen aloinmune. En primer lugar, tiene un inusual y alto índice de recurrencia próximo al 80%, siendo este índice demasiado alto para ser explicado según los patrones de la herencia mendeliana. En segundo lugar, no hay evidencia de que existan antecedentes familiares de la enfermedad. Otra característica es que mientras las mujeres tienen hijos afectados con distintas parejas, esto no ocurre entre los varones. Además, el patrón de recurrencia de la enfermedad es semejante al de otras enfermedades aloinmunes1,5.
Los diversos estudios realizados no han encontrado ninguna causa genética asociada a la enfermedad, como tampoco etiología infecciosa ni metabólica1,6.
La hipótesis aloinmune plantea que la exposición materna a un antígeno soluble fetal genera anticuerpos maternos de tipo IgG que son transportados hacia el feto a través de la placenta, provocando lesión hepática.
Sobre la base de esta teoría aloinmunitaria, Whitington y Hibbard iniciaron el tratamiento durante la gestación con IgIV al final de la década de los noventa3. Los buenos resultados obtenidos reforzaron ésta hipótesis1.
La mayoría de los casos publicados inician el tratamiento en la semana 18, basándose en que el transporte activo de la IgG a través de las membranas placentarias se da a partir de ese periodo. Dicha medida no parece ser lo suficientemente acertada porque, en los principales estudios3,7, se ha visto una tasa de abortos superior a la que se da en población general. Si se demuestra que la enfermedad es causa de aborto en gestaciones de <18 semanas, sería prudente aconsejar el inicio del tratamiento a edades gestacionales más tempranas7.
Partiendo de esta teoría y siguiendo las recomendaciones de P.F. Whitington, hemos iniciado el tratamiento en la semana 14 del embarazo, obteniendo un resultado favorable. Se describen pocos casos de inicio precoz de la terapia, por tanto, aún es pronto para sacar conclusiones a este respecto8.
Las investigaciones centradas en la búsqueda del antígeno diana proponen que se trata de una proteína de la superficie hepática del feto expresado, sobre todo, en la vida fetal que la gestante no reconoce como propia. El paso transplacentario de los anticuerpos maternos y la unión de estos al antígeno fetal producen en última instancia una citólisis de los hepatocitos dependiente del complemento fetal, produciendo un fallo en la homeostasis del hierro, causando así la siderosis hepática y extrahepática1,2,9.
Actualmente, se ha de tratar a toda embarazada con diagnóstico certero de hijo previo afecto debido a la falta de pruebas de diagnóstico prenatal, la alta tasa de recurrencia y la elevada morbimortalidad de la enfermedad. La identificación del antígeno fetal sería primordial para lograr una prueba de diagnóstico serológico en la madre y así evitar el sobretratamiento, de hasta un 20% de las gestantes, sobre todo teniendo en cuenta que es una terapia costosa y no del todo inocua7.
Respecto al seguimiento gestacional de las pacientes de riesgo, existe una serie de marcadores ecográficos que pueden alertar sobre la presencia de la enfermedad como son el retardo de crecimiento intrauterino, la reducción en los movimientos fetales, el oligohidramnios, el edema placentario, la hiperecogenicidad hepática, la ascitis, las alteraciones en el flujo sanguíneo y, ocasionalmente, el polihidramnios y la hidropesía4,10.
Como conclusión, debido al carácter grave y la alta tasa de recurrencia de la HN, debemos ofrecer consejo preconcepcional a toda mujer que haya tenido un hijo afectado, e iniciar terapia con IgIV en caso de próxima gestación. El buen resultado perinatal obtenido en nuestro caso con el tratamiento profiláctico con IgIV se suma a los resultados favorables descritos en la bibliografía. Hace falta conocer más casos de terapias iniciadas en la semana 14 de gestación para evidenciar si evita el aborto por debajo de la semana 18. Se requieren más estudios para la identificación del antígeno diana fetal, así como pruebas serológicas en la gestante, para poder precisar qué embarazos tienen un riesgo real de recurrencia y así evitar tratamientos innecesarios.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos al Dr. P.F. Whitington por responder a nuestra solicitud y proporcionar las directrices del manejo de la enfermedad.
El Servicio Gallego de Salud se hizo cargo de todos los gastos del tratamiento y seguimiento de la paciente.