INTRODUCCIÓN
La endometriosis infiltrativa profunda es una forma de presentación de la endometriosis en la que las lesiones penetran en los órganos pélvicos y provocan focos de fibrosis y lesiones activas. Las pacientes presentan un cuadro de dolor crónico, dismenorrea intensa, dispareunia y disquecia cuyo manejo es especialmente difícil, ya que estas lesiones responden mal a los tratamientos médicos habituales y la cirugía suele ser compleja debido al difícil acceso y a los cuadros adherenciales que estas pacientes suelen presentar. Para facilitar el abordaje quirúrgico es fundamental una buena aproximación diagnóstica de cada paciente mediante técnicas de imagen que nos ayuden a orientar la cirugía para obtener los mejores resultados.
Presentamos un caso de endometriosis infiltrativa profunda perianal y en la fosa isquiorrectal con lesiones activas en una paciente de 31 años, previamente operada de endometrioma ovárico.
CASO CLÍNICO
Paciente de 31 años, sin antecedentes médicos de interés, con menarquia a los 11 años y ciclos regulares. Fue intervenida a los 22 años por la presencia de un quiste anexial izquierdo; se realizó una quistectomía laparoscópica, con el resultado anatomopatológico de endometriosis quística de ovario, por lo que es remitida para seguimiento y tratamiento a nuestra consulta. Recibió tratamiento con análogos GnRH durante 6 meses, después de los cuales consiguió 2 gestaciones espontáneas que transcurrieron sin incidencias. Tras el último parto, presentó dismenorrea intensa que mejoró parcialmente con anticonceptivos orales, que se mantuvieron durante 4 años. Durante 9 años de seguimiento no presentó otra sintomatología; todos los controles periódicos en nuestra consulta con ecografía y marcador Ca 125 fueron normales.
En el último año comenzó con sensación de tumoración en genitales, con dolor intenso, que aumentaba durante menstruación y no cedió con analgésicos habituales, intensa dispareunia que le impedía mantener relaciones sexuales y dolor con la defecación sin llegar a presentar episodios de hematoquecia. En la exploración se objetivó un nódulo indurado y doloroso a la palpación en la cara posterior de la vagina, y por tacto rectal se confirmó la presencia del mismo nódulo en su cara anterior. La analítica de rutina fue normal, el marcador Ca 125 se encontraba ligeramente elevado (57 U/ml) y la ecografía mostró un útero en anteflexión, con endometrio de segunda fase y ambos anejos ecográficamente normales. Ante la sospecha clínica de endometriosis infiltrativa profunda se solicitó una resonancia magnética de pelvis en la que se observó un implante endometrial de 2 cm en la región perianal, por detrás y a la derecha de la vagina, hiperintenso en las secuencias T1 (sugestivo de hemorragia) que impresionó de implante endometrial activo (figs. 1, 2, 3 y 4). Se realizó también una rectosigmoidoscopía sin hallazgos patológicos y una ecografía endoanal en la que se observó una imagen redondeada y heterogénea en la zona distal y media del conducto anal, por fuera de los esfínteres y sin afectación de éstos (figs. 5 y 6). Se propuso la extirpación de la lesión, bajo anestesia general y con preparación intestinal, de forma conjunta con el servicio de cirugía general, accediendo por vía perineal y eliminando la lesión con un margen periférico de tejido graso sano. La cirugía transcurrió sin incidencias. El estudio anatomopatológico informó de nódulo de endometriosis. Se dio de alta a la paciente con gran mejoría de la sintomatología que presentaba. En el momento actual se mantiene asintomática.
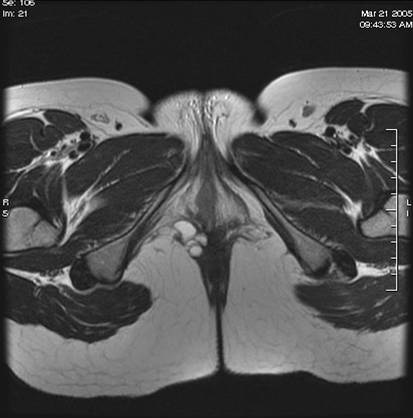
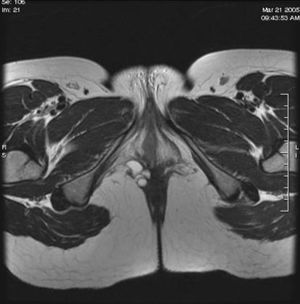
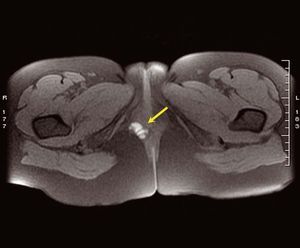
Figura 1. Resonancia magnética pélvica, corte transversal en T1. Nódulo de 2 cm situado en la región perianal derecha, por detrás de la vagina, hipointenso (sugestivo de hemorragia). Posible implante endometrial.
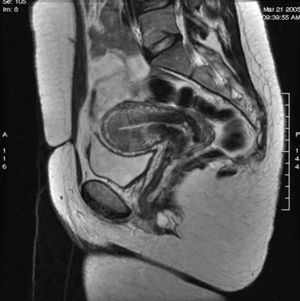
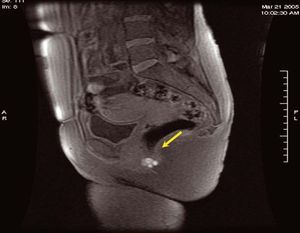
Figura 2. Resonancia magnética pélvica longitudinal en T1. Se visualiza útero (u) normal. Imagen nodular similar a la descrita en figura 1.
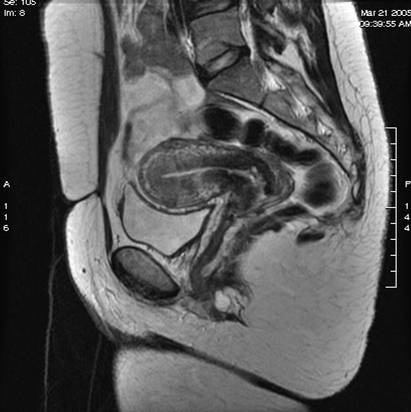
Figura 3. Resonancia magnética pélvica transversal, en T2. Posible nódulo endometriósico.
Figura 4. Resonancia magnética pélvica longitudinal en T2. Imagen similar a la figura 3. No se objetivan claros implantes en el tabique rectovaginal.
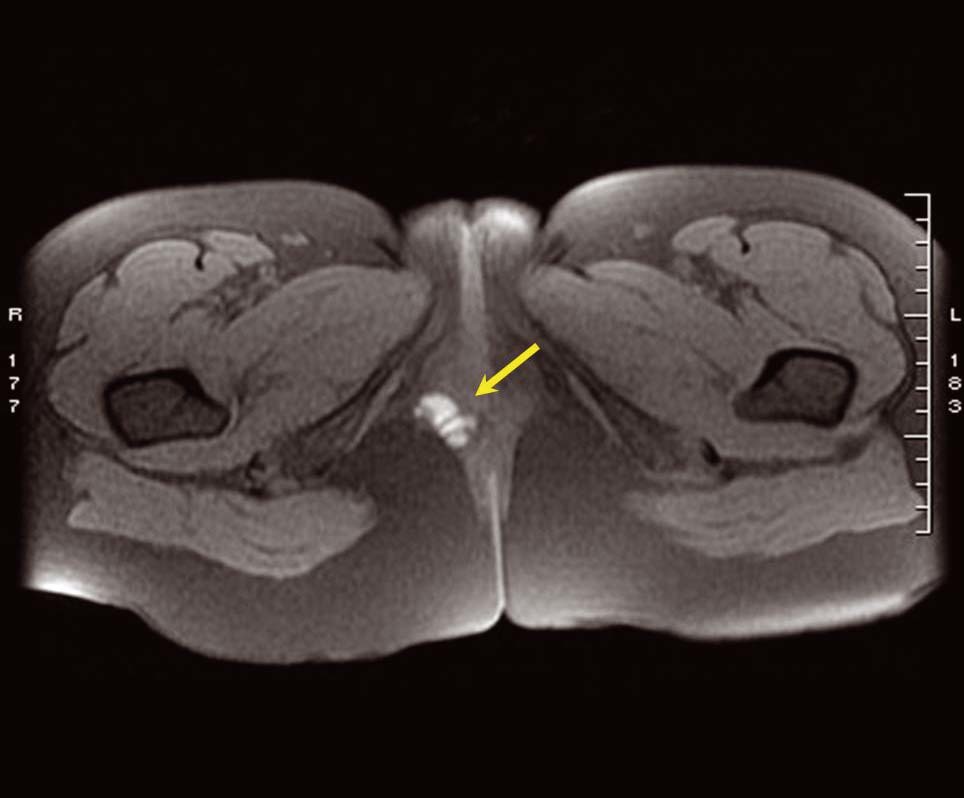
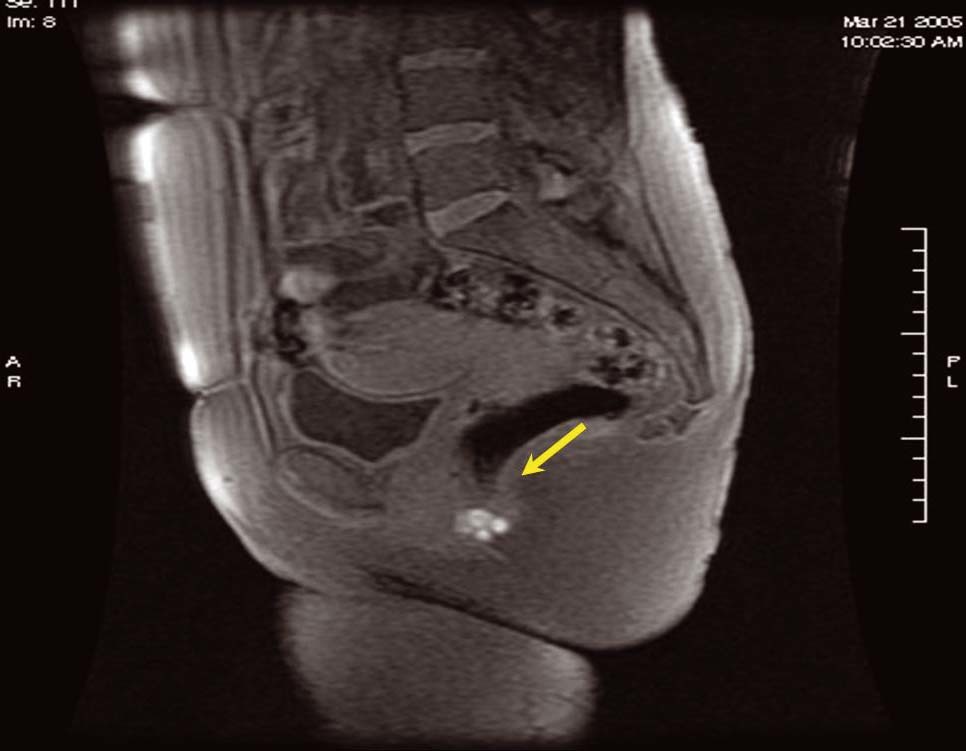
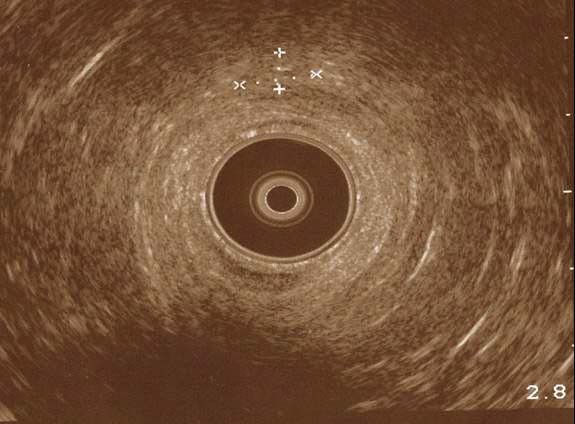
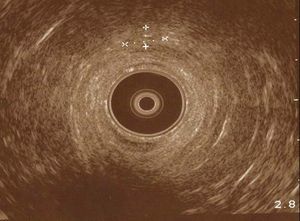
Figura 5. Ecografía endoanal. Zona distal del conducto anal con imagen redondeada y heterogénea de 8,8 × 4,8 mm por fuera de los esfínteres sin afectación de los mismos.
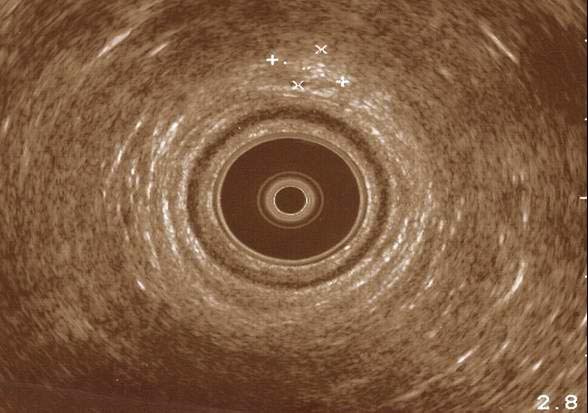
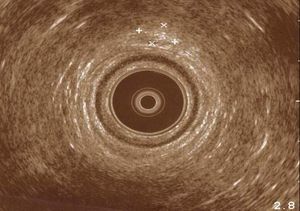
Figura 6. Ecografía endoanal. Zona media del conducto anal; imagen similar a la de la figura 5, de 5,2 × 8,2 mm.
DISCUSIÓN
La endometriosis se caracteriza por la presencia de glándulas endometriales y estroma fuera de la cavidad uterina. La clínica incluye dismenorrea, dispareunia, infertilidad, dolor con la defecación y síntomas urinarios cíclicos. La endometriosis infiltrativa profunda se puede definir como lesiones de endometriosis que penetran en la pared de los órganos pélvicos, con 5 mm o más de profundidad. Se caracteriza por ser muy activa y evolucionar progresivamente con la edad; sus localizaciones más habituales son el fondo de saco de Douglas, el tabique rectovaginal, los ligamentos uterosacros y, ocasionalmente, la plica vesicouterina y la vagina. Estas lesiones se asocian a dolor pélvico crónico1, cuya intensidad es proporcional a la profundidad de la afectación2,3.
Las principales modalidades terapéuticas son la cirugía y el tratamiento médico, o la combinación de ambos, según la paciente, aunque la endometriosis infiltrativa profunda se caracteriza por una peor respuesta al tratamiento médico con los fármacos habituales como los análogos de GnRH. El abordaje quirúrgico debe planearse adecuadamente para obtener los mejores resultados posibles; para ello se debe localizar correctamente las lesiones y la afectación de estructuras pélvicas4. Para el diagnóstico se pueden asociar técnicas ultrasonográficas transvaginales y transrectales, resonancia magnética y rectosigmoidoscopia5.
La ecografía es la primera prueba de imagen para identificar y diferenciar los focos ováricos (endometriomas)6, cuya imagen característica es punteado fino ecomixto, multilocularidad y focos hiperecogénicos en la pared. El diagnóstico diferencial debe hacerse con cuerpo lúteo, teratoma, cistoadenoma, abscesos tuboováricos y carcinomas. A pesar de que los ultrasonidos permiten el diagnóstico en la mayoría de las localizaciones, su sensibilidad es limitada en las lesiones del tabique rectovaginal7. Sin embargo, la resonancia magnética permite una amplia valoración de la pelvis antes de la cirugía y ha demostrado gran fiabilidad para el diagnóstico de endometriosis infiltrativa profunda, ya que presenta una sensibilidad del 90% y una especificidad del 91%. La mayor sensibilidad es para las lesiones de recto-sigma y tabique rectovaginal8.
A diferencia de los endometriomas, que suele mostrar una hiperseñal en secuencias T1 e hiposeñal en secuencias T2 (fenómeno de sombreado), las lesiones en la resonancia magnética de la endometriosis profunda suelen ser hipointensas, tanto en secuencias T1 como T2. En el interior de éstas puede verse, en ocasiones, zonas quísticas de pequeño tamaño, hiperintensas en T2, y algún foco hemorrágico, hiperintenso en T19,10. El empleo de inhibidores peristálticos y contrastes intravenosos, como el gadolinio, puede facilitar la identificación de los focos endometriósicos. Estas lesiones en la pared vesical pueden beneficiarse, a su vez, de las secuencias urográficas en el mismo examen11 (tablas 1 y 2).
Últimamente, se está valorando el uso en estas pacientes de la resonancia magnética endocavitaria con sonda rectal, que se emplea habitualmente en pacientes con carcinoma de recto para la estadificación, pero son necesarios más estudios para precisar su utilidad12.
El empleo de la ecografía endoscópica transrectal permite valorar la afectación del recto, el tabique rectovaginal, los ligamentos uterosacros y las localizaciones rectosigmoideas13-15.
La ecografía endoanal en pacientes con lesiones en esa zona, como en el caso presentado, permite orientar el abordaje quirúrgico, ya que localiza el foco de endometriosis respecto al plano submucoso rectal y el plano de los esfínteres anales externo e interno.
La rectosigmoidoscopía es otra prueba complementaria que permite la valoración de las lesiones en la mucosa rectal y el sigma16. Estas pacientes suelen describir cuadros cíclicos de rectorragias y disquecia.
Dada la importante sintomatología que presentan y la escasa respuesta médica de estas lesiones con tendencia a la progresión, la cirugía se considera el tratamiento de primera elección en estos casos de endometriosis infiltrativa profunda17,18. El tratamiento médico con análogos de GnRH, danazol o gestágenos (dispositivo intrauterino, gestrinona) parece tener cierta utilidad en algunos trabajos como preparación a la cirugía en afectaciones del tabique rectovaginal19. En otras localizaciones, como el caso de nuestra paciente, su utilidad es escasa.
El abordaje quirúrgico precisa la colaboración multidisciplinaria de los servicios de ginecología, urología, cirugía general o digestiva para obtener los mejores resultados posibles. Se puede realizar mediante acceso laparoscópico, laparotómico o abordaje vaginal empleando electrocirugía, láser CO2 o escisión radical de las lesiones20. Este último puede considerarse el tratamiento de elección, ya que presenta mejores tasas de gestación, menor tasa de recurrencia y mayor porcentaje de pacientes asintomáticas sin dolor tras la cirugía21.
Por tanto, ante la sospecha clínica de endometriosis infiltrativa profunda, las técnicas de imagen son importantes para orientar el diagnóstico y el abordaje quirúrgico. En estas lesiones en las que el tratamiento médico es difícil, se debe considerar la cirugía escisional como primer paso para el alivio de la sintomatología de las pacientes.
Fecha de recepción: 23/8/06.
Fecha de aceptación: 16/10/06.
Correspondencia:
Dra. L. Melado.
Ribadavia, 4, 10 E. 28029 Madrid. España.
Correo electrónico: lauramelado@hotmail.com