La adolescencia es un periodo de tránsito desde la niñez a la edad adulta en el que se dan cambios físicos que llevan a la posibilidad de reproducirse, cambios cognoscitivos con los que se pasa de los patrones psicológicos de la niñez a los patrones del adulto y cambios psicosociales que deben llevar a la consolidación de la independencia socioeconómica. En ese periodo de rápido crecimiento y desarrollo los/as jóvenes adquieren capacidades y se enfrentan a retos nuevos; se les abre un abanico de oportunidades, pero también de vulnerabilidad para conductas de riesgo, quizás con consecuencias de por vida como por ejemplo el embarazo adolescente (EA)1.
Las adolescentes constituyen un grupo heterogéneo, según se considere su edad, sus momentos de desarrollo, sus experiencias, su madurez afectiva y psicológica o sus condiciones de vida. Que sea posible el embarazo en la adolescencia no significa que el proceso madurativo haya culminado. El efecto de la condición de adolescente en el embarazo es difícil de cuantificar debido a factores sobreañadidos como el nivel socioeconómico, el tabaquismo u otros (tabla 1).
Fases de la adolescencia
| Temprana | 10-13 años | Grandes cambios corporales y funcionales como la menarquia.Se inicia la pérdida de interés por los padres y se inician amistades, sobre todo con individuos del mismo sexo.Aumentan las actividades cognitivas y las fantasías: no hay buen control de los impulsos y se plantean metas vocacionales irreales.Hay mucha preocupación por los cambios corporales, con muchas dudas acerca de la apariencia física |
| Media | 14-16 años | Prácticamente completados el crecimiento y desarrollo somático.Periodo de máxima confrontación con los padres, compartiendo valores propios y conflictos.Para muchos adolescentes es la edad promedio de inicio de las relaciones sexuales; sensación de invulnerabilidad adoptando conductas omnipotentes casi siempre generadoras de riesgo. Mucha preocupación por la apariencia física |
| Tardía | 17 a 19 años | Apenas cambios físicos y aceptación de la imagen corporal.Acercamiento a los padres.Valores con perspectiva más adulta, desarrollando metas vocacionales reales.Adquieren mayor importancia las relaciones íntimas y pierde jerarquía el grupo de pares |
El EA se entiende como un embarazo de riesgo, lo que desde luego admite matices, que parece tener que ver ya sea con la falta de un adecuado seguimiento antenatal o con la datación tardía del embarazo. Estos hechos derivan con frecuencia de hábitos como una sexualidad temprana y múltiples contactos sexuales o la ausencia de anticoncepción, la malnutrición o el consumo de alcohol, tabaco o drogas en embarazadas de ese grupo de edad y confunden los resultados de la valoración del seguimiento antenatal. No usar un anticonceptivo eficaz en la primera relación sexual multiplica por 6 el riesgo de EA2. Sea como sea, hay que contar con la complejidad del EA para lograr un buen acompañamiento de la gestación.
Entre un EA controlado y el no controlado se advierten diferencias, produciéndose trastornos hipertensivos del embarazo entre 3-5% vs 17-35% y amenaza de parto pretérmino entre 10-12 vs 22-42%; y cuando la datación del embarazo es tardía se observa parto pretérmino en el 6 vs 11,5%; mientras el crecimiento intrauterino restringido (CIR) se dobla si no ha habido seguimiento adecuado3. El CIR es mayor si ha habido maternidad precedente y aún más si el periodo intergenésico es inferior a 6 meses.
Cuando la adolescente tiene menos de 15 años se considera un riesgo médico directamente ligado a la edad, por darse mayor mortalidad y morbilidad perinatal e infantil de los hijos. En esa franja de edad hay más anemia y la cesárea es muy frecuente. Como consecuencias del EA se observan, en madres<16 años, soldadura precoz de cartílagos y desmineralización ósea en caso de lactancia materna, mientras por encima de los 15 años los criterios pronósticos son sobre todo los socioeconómicos.
El EA tiende a perpetuar la pobreza y el aislamiento social de la mujer y sus hijos. Entre las madres adolescentes hay más interrupción de los estudios; tienen recursos de toda índole más limitados para ejercer su maternidad; se dan más matrimonios prematuros y se observa mayor multiparidad, más pobreza, más estigma de ilegitimidad, más depresión, así como embarazo recurrente en la adolescencia de una generación a otra.
Situación y factores etiológicosSegún datos del Instituto Nacional de Estadística (www.ine.es/), Ministerio de Sanidad, Servicios Sociales e Igualdad (www.msc.es/) y del Consejo Superior de Investigaciones Científicas (www.csic.es/) en el año 2010 la tasa de EA de 15 a 19 años en España fue del 23,36 por 1.000. La tasa de fecundidad (nacidos por 1.000 mujeres) es muy dispar en función de la nacionalidad de las madres. Así, según fueran españolas o extranjeras, la tasa fue respectivamente para las de 15 o menos años=1,8 vs 6,4; para las de 16 años=3,9 vs 10,4; para las de 17 años=7,5 vs 19,8; para las de 18 años=11,7 vs 39,3; para las de 19 años=15,4 vs 51,2. La proporción de abortos sobre embarazos fue del 54,52%. La gran mayoría de estos embarazos fueron considerados no planificados o no deseados.
En 2011 se dieron en España 118.359 interrupciones voluntarias del embarazo en mujeres de todas las edades, de los que 14.131 correspondieron a mujeres de 15 a 19 años. Siendo la tasa en menores de 19 años del 13,67‰. De las interrupciones voluntarias del embarazo en menores de 19 años correspondieron a españolas el 59%, a mujeres del resto de Europa 10,24%, de África 5,38%, de América 22,20% y de Asia 2,14%.
Según el Programa de las Naciones Unidas para el Desarrollo, la tasa total de fecundidad en España en 2011 fue 1,5, mientras que la tasa de fecundidad adolescente fue 12,7‰4.
En Estados Unidos se calculó que el 19% entre las adolescentes de 15 a 19 años con relaciones sexuales se embarazaban, siendo el 78% de esas gestaciones accidentales y que alrededor de una cuarta parte de las madres adolescentes tenían un segundo hijo dentro de los 2 años de tener al primero5.
La mitad de EA se da en siete países: Bangladesh, Brasil, República Democrática del Congo, Etiopía, Nigeria, India y Estados Unidos. En Asia Central, Asia Sudcentral y Sudeste asiático cerca del 100% de EA suceden dentro del matrimonio, en Sudamérica o África Subsahariana el 70-80%. Alrededor del 75% de los EA no son buscados, mientras que los que sí se buscan pueden serlo por razones culturales o porque una adolescente sola crea ver en ello un camino para establecer una identidad propia. En todas partes los nacidos de madres adolescentes suelen ser no buscados, y los embarazos ocurridos fuera del matrimonio es más fácil que acaben en aborto.
Un pequeño, pero significativo porcentaje de EA, puede ser resultado de sexo no consentido. Se estima que el 10-40% de las primeras relaciones sexuales de niñas menores de 15 años son forzadas.
Actualmente en las distintas comunidades autónomas (CCAA) de España conviven un porcentaje significativo de jóvenes procedentes de las regiones citadas.
En 2009, según una encuesta sobre la sexualidad en la juventud española, se observa un incremento de la población adolescente sexualmente activa, declarando haber tenido relaciones sexuales con penetración el 52,8% de las chicas entre 15-19 años y estableciéndose su edad media en el inicio de las relaciones sexuales en 15,5 años6.
En España los estudiantes de enseñanzas secundarias de 14-18 años comienzan a consumir drogas a una edad temprana. En 2008 el consumo declarado, por chicas adolescentes, en los 12 últimos meses fue: tabaco 40,1%; alcohol 74,2%; cannabis 27,5%; tranquilizantes con receta 5,1%; tranquilizantes sin receta 2,9%7.
El bajo nivel de estudios está íntimamente asociado a la maternidad temprana. Los adolescentes que tiene buenas relaciones con los adultos, tanto en su hogar como en la comunidad (entorno educativo…), y tienen costumbres y actitudes prosociales entre sus iguales son menos proclives al inicio temprano de la actividad sexual, al consumo de tóxicos y a la depresión8.
Enfoque centrado en la adolescenteLas adolescentes necesitan consideración especial y una respuesta adecuada a su edad por parte de los profesionales en cuanto a consentimiento y confidencialidad. El profesional que no lo comprende crea barreras para una atención equitativa. Cuando coexisten factores sociales complejos con el EA la atención debe centrarse en el cuidado de la adolescente. Es esencial una buena comunicación entre los profesionales y la joven. Los tratamientos y procedimientos deben estar, en lo posible, sustentados en medicina basada en la evidencia y se ha de facilitar información escrita a la medida de las necesidades de cada una. Dicha información debe ser también accesible a las jóvenes con necesidades especiales: físicas, sensoriales, de aprendizaje o para aquellas que no hablen o entiendan el idioma9.
Se preconiza el enfoque de riesgo, que es un concepto probabilístico, como metodología efectiva para adecuar los requerimientos organizativos y administrativos y para adaptar los recursos a las necesidades de salud y bienestar en las adolescentes. De acuerdo con el enfoque de riesgo se debe trabajar a 2 niveles: fomentando los factores protectores e identificando los factores de riesgo, entendidos estos como la ausencia de los protectores.
El grado de educación es probablemente el factor más importante en términos de riesgo reproductivo y riesgo perinatal. Estudios de metaanálisis demuestran que la edad deja de ser un factor de riesgo por sí mismo y son la contención social, el control perinatal y el estado nutricional los que favorecen o disminuyen el riesgo perinatal.
Sin embargo, en la adolescencia el embarazo no siempre es una situación problemática, y cuando no lo es, es importante que se mantenga la mirada fresca para que el abordaje no se haga bajo el concepto de «situación especial», pues podría derivar en actuaciones iatrogénicas.
Consulta preconcepcionalLa visita preconcepcional da pie a la valoración global de una pareja con deseo genésico, brindando un «periodo ventana» de valor único para intervenciones previas al embarazo, que pueden reducir riesgos maternos y fetales10,11. Esta oportunidad de ejercer acciones de prevención primaria de enfermedades es obvio que no tiene lugar cuando los embarazos son accidentales. Pero un EA puede ser un proyecto de pareja, en el seno de una estructura familiar, para mujeres adolescentes que proceden de otras tradiciones o culturas y están casadas o viven en pareja, por lo que la consulta preconcepcional podría ser un hecho. Los procedimientos que hayan sido generados y realizados en el año que precede al embarazo no hay que repetirlos en la primera consulta prenatal (tabla 2).
Consulta preconcepcional
| Historia clínica: valoración del grado de madurez e identificación de posibles riesgos |
| Revisión ginecológica incorporando actividades preventivas |
| Índice de masa corporal |
| Citología y cultivos para infecciones de transmisión sexual si proceden |
| Analítica preconcepcional |
| Solicitar serología de lúes, rubéola, HIV, y, si procede, hepatitis B y Trypanosoma cruzi |
| Ofertar vacunación de rubéola, hepatitis B y tétanos a mujeres no protegidas |
| Promoción de estilos de vida saludables en la adolescente y su pareja |
| Evitando consumo de tabaco, alcohol y drogas |
| Ingiriendo dieta equilibrada con 1,2-1,5g calcio/día |
| Restringiendo toma de cafeína (café, té, cola...) |
| Practicando sexo seguro para evitar infecciones de transmisión sexual |
| Evitando exposición a riesgos teratógenos farmacológicos, ambientales o laborales |
| Informar acerca de la importancia de la consulta prenatal precoz |
| Prescibir suplementos farmacológicos de yoduro potásico (200μg/día) durante el embarazo y la lactancia, si la ingesta alimenticia de yodo es insuficiente |
| Prescribir ácido fólico |
| Sin antecedentes de riesgo: 0,4-0,8 mg/día, un mes antes y los 3 primeros del embarazo |
| Con antecedentes de riesgo: 4 mg/día, un mes antes y los 3 primeros del embarazo |
Conviene repasar el calendario de vacunaciones, asegurándose del correcto cumplimiento hasta la actualidad, por si competen recomendaciones específicas. Hay que tener en cuenta que adolescentes que procedan de otros países pueden haber observado pautas de vacunación diversas a las recomendadas aquí, o no haber sido vacunadas frente a algunas enfermedades de transmisión vertical o pudieran ser portadoras de algunas enfermedades infecciosas por venir de zonas de alta prevalencia.
Tras administrar la vacuna de la rubéola basta evitar el embarazo durante un mes12.
En algunas tradiciones culturales las uniones consanguíneas se permiten, o incluso se estimulan, lo que según el caso puede hacer recomendable el diagnóstico precoz de algunas enfermedades hereditarias, si bien aún no se pueden establecer recomendaciones basadas en la evidencia13,14.
Corresponde promocionar estilos de vida saludables en la mujer y su pareja, y prescribir ácido fólico para la profilaxis de defectos del tubo neural y suplementos farmacológicos de yoduro potásico, si la ingesta alimenticia de yodo es insuficiente15.
Solicitud de una prueba de embarazoLa solicitud de una prueba de embarazo pone de manifiesto que la adolescente consulta por convicción o sospecha de haber estado expuesta a la posibilidad de un embarazo, hecho que requiere la debida atención por parte del personal sanitario. De modo que incluso con un resultado negativo de la prueba de embarazo hay que detenerse a calibrar las circunstancias de la adolescente y si la situación que origina la demanda ya está o no resuelta; si no lo está es el momento indicado para iniciar una intervención profiláctica, que puede precisar de la intervención de otros profesionales en un equipo multidisciplinario o incluso ajenos, tales como educadores de calle, trabajadores sociales, psicólogos u otros.
Los profesionales han de adoptar actitudes adecuadas y formular preguntas precisas para facilitar que las adolescentes se expresen, de lo contrario la consulta puede ser infructuosa. Puede ser clave saber cuál es el motivo que se priorizó para iniciar las relaciones sexuales, indagar si hubo coerción por parte del varón o la edad de este. Hay muchos factores relacionados con el género que deben tenerse en cuenta para poder entender el comportamiento de los adolescentes, chicos o chicas, ya que las diferencias en el comportamiento sexual de ambos tiene su origen en los roles sociales estandarizados. En estos casos a la inequidad de género suele sumarse la inequidad de clase, de ahí que haya más madres adolescentes entre las más pobres.
Si el resultado de la prueba de embarazo es positivo hay que hacer, a la mayor antelación, un diagnóstico preciso de la edad gestacional y efectuar la evaluación global de la adolescente embarazada.
Evaluación de la adolescente embarazadaEl diagnóstico del embarazo en una adolescente ocurre en casi cualquier departamento clínico en el que haya profesionales atentos, puede aparecer tras consultas clínicas tan dispares como molestias digestivas, aumento de peso o sintomatología urinaria a las que la joven «olvide» añadir el «detalle» de un retraso menstrual sugestivo de una gestación.
El diagnóstico de embarazo conlleva la evaluación y el asesoramiento a la adolescente16. Lo común es que la adolescente esté obviando ese detalle para sí misma, no que lo quiera ocultar, por lo que siempre hay que formular estas preguntas clave: «¿Has tenido las últimas reglas cuando las esperabas y han sido normales?». Y si la respuesta es afirmativa: «¿tienes relaciones sexuales? y ¿cómo te proteges?».
Debería llegarse a un nivel de cultura sanitaria tal que permita que cualesquiera que realicen el hallazgo de un EA activen de inmediato los mecanismos adecuados para evaluar a la adolescente, ya sea contando con sus propios recursos o con los de otros profesionales accesibles en su entorno. Para que se pueda hacer un abordaje integral biopsicosocial se necesita que el EA lo realice un equipo multidisciplinario9, asumiendo desde el punto de vista sanitario que son tan importantes obstetras como psicólogos, asistentes sociales, comadronas, enfermeras educadoras, pediatras y médicos de familia, que a su vez deben lograr vincularse con el resto de agentes sociales implicados en el cuidado y desarrollo de los adolescentes.
Cualquier profesional que intervenga ha de estar formado para interpretar actitudes y comprender en su embarazo a las adolescentes, que no son simplemente embarazadas muy jóvenes. Es indispensable establecer empatía con la adolescente, a la vez que tener aptitudes de tacto, respeto, discreción y tolerancia. Hay que recordar la edad y la situación de la mujer para transigir con olvidos, retrasos, incumplimientos y haber desarrollado una serie de habilidades que permitan el correcto manejo de tesituras, a veces muy complicadas, para evitar sus reacciones de rechazo. Quien carezca de esa formación debería transferir esta tarea a otro colega más adecuado9,16.
Los profesionales han de revisar de forma permanente sus conocimientos, en el seno de sus grupos de trabajo con la intervención de cuantos profesionales de las diversas disciplinas formen parte de los equipos y, cuando sea necesario, con la colaboración de otros expertos cualificados, externos al equipo asistencial.
La realización de una cuidadosa historia clínica es la primera condición necesaria que permite evaluar la situación de la adolescente, su grado de madurez y la identificación de posibles factores de riesgo. Hay que considerar el nivel social y educativo, junto a las expectativas vitales, la autoestima, los antecedentes psiquiátricos y los recursos económicos. Conviene conocer las características de la familia de origen, observando quién es el sustentador económico y emocional, si existen antecedentes de enfermedad psicosocial, así como conocer las características de la pareja. La culminación de este proceso es lo que lleva a tener los elementos de juicio necesarios para entender a la adolescente con respecto a su embarazo.
Cualquier embarazo accidental confronta a la mujer con una decisión: continuar con el embarazo y asumir una maternidad que no había planificado, continuar con el embarazo pero no asumir esa maternidad planteándose la entrega en adopción de la criatura o interrumpir el embarazo. O puede ocurrir que la decisión resulte diferida y que el supuesto deseo de embarazo de la adolescente no se acompañe en realidad del deseo de un hijo, por lo que solicite más tarde interrumpir su embarazo.
Cuando un embarazo se produce accidentalmente la mujer suele sentir una gran ambivalencia emocional y se debe actuar con cautela. Iniciar el proceso de evaluación con una pregunta a bocajarro acerca de qué desea hacer con su embarazo puede bloquear la respuesta y provocar una huida inmediata de la adolescente del sistema sanitario, porque esa pregunta no hace más que reforzar su ambivalencia. Y si consulta de nuevo más adelante su embarazo estará en fase más avanzada, lo que desde todo punto de vista es indeseable.
Siempre se debe perseguir el objetivo de que la propia protagonista sea quien active por sí misma sus mecanismos de decisión, cosa que solo podrá hacer reconociendo sus actitudes y aptitudes, de ahí la función de la anamnesis. En lo posible debe rescatarse e integrar en el proceso al co-genitor. Si se logra esa integración se abre una vía para que el co-genitor pueda llegar a ejercer una paternidad saludable y/o aprender cuál es su lugar en otras futuras situaciones que permitan la procreación, ya sea con esta u otra pareja.
Para la adolescente y para quienes le acompañen en el proceso, cualquiera que sea el desenlace del embarazo, y para que lo asuma adecuadamente, se plantean 2 retos bastante inmediatos: prevenir posteriores embarazos no deseados y estimular a que continúe con sus estudios, si es que los hubiera interrumpido a causa de la gestación.
Atención al embarazoInvolucrar a cualquier madre es el objetivo primordial para un buen rendimiento de la atención prenatal. En el caso de las adolescentes la tarea es más complicada, pero también más importante, sobre todo cuando las gestaciones son accidentales y aún más cuando la opción es la entrega en adopción. Cuando el EA se dé en un contexto (biológico, psicológico o social) que se considere como de alto riesgo hay que considerar modelos de atención flexibles, lo mismo para la educación que para el cuidado antenatal, ofertando servicios adaptados a la edad de la madre, no obviando la presencia de otros problemas sociales, brindando información de apoyo a las visitas y fomentando el cuidado antenatal en la comunidad, y así mismo propiciando que el co-genitor se implique.
El EA puede proseguirse por deseo procreativo o porque, sin deseo de ser madre, no se quiera o no se pueda interrumpir el embarazo, originándose así escenarios muy distintos para el control prenatal.
Si la adolescente prosigue el embarazo por deseo procreativo hay que ponerla en contacto con las consultas de asistencia pre y posnatal, usando los recursos existentes en la comunidad, para ligar el seguimiento del embarazo con la asistencia pediátrica a los recién nacidos. El tiempo de la gravidez se empleará en ayudar a asumir esa maternidad-paternidad, durante y tras la gestación.
Si la adolescente prosigue el embarazo decidiendo entregar a la criatura en adopción, el tiempo de la gravidez ha de emplearse en crear el soporte psicológico necesario para ello y en que la madre pueda acceder a los recursos sociales y legales oportunos. La entrega en adopción es poco frecuente, es compleja desde el punto de vista psicológico, puede venir determinada ya sea por razones personales, del entorno o por un avanzado estado de gestación y puede acabar sucediendo que la decisión no se sostenga, cambiando al final. La adolescente se convierte en gestante involuntaria cuando elige entregar en adopción, lo que puede generarle además de sufrimiento, alteraciones tanto psicológicas como de conducta, de inmediato o años más tarde, si no se logra una elaboración adecuada.
Diferentes publicaciones coinciden en la necesidad de disponer de una herramienta de evaluación prenatal que, validada de manera multicéntrica, sirva para identificar a mujeres especialmente vulnerables y con mayor riesgo de morbimortalidad materna y perinatal. Entre tanto en algunos sistemas sanitarios se ha consensuado que, utilizando preguntas estructuradas, se llegue a identificar a aquellas mujeres que pueden permanecer o volver al circuito de la atención prenatal de rutina, a las que necesiten más atención obstétrica por razones médicas y a las que puedan necesitar apoyo social9,17.
En nuestro medio algunas instituciones han creado departamentos específicos para la atención de adolescentes, pero esta práctica está aún muy poco extendida.
Según los diferentes puntos de vista, las situaciones complejas crean percepciones de barreras de acceso diversas. Las adolescentes señalan como barreras para obtener atención: horarios limitados de los servicios, dificultad en los medios de transporte, dificultad en obtener visita, tratamiento/actitud de los profesionales, tiempo de espera para ser visitadas y desconocimiento de a qué centro acudir.
Como razones personales que actúan como barrera, en opinión de las propias mujeres: no percibir las complicaciones del embarazo, no considerar importante el cuidado antenatal, no querer reconocer el embarazo, desconocer los servicios accesibles, tener vergüenza por el embarazo accidental, temor a comunicarlo a los padres, diferencia de edad entre ellas y el resto de mujeres que se atienden, miedo a los procedimientos o dificultades económicas. Mientras los profesionales destacan, como barreras de las adolescentes: bajo nivel de estudios, miedo a los procedimientos, tiempos de espera largos, ser ya madres, horario limitado de las visitas, uso de sustancias adictivas, depresión, existencia de problemas sociales que se interponen en el control del embarazo, transporte (NE=III). En definitiva, incertidumbre frente a lo desconocido por parte de unos y otras.
En lo posible los servicios deben mantener un profesional referente, evitando cambios innecesarios de ese referente. Es recomendable asignar a las gestantes menores de 20 años una misma comadrona, como responsable de la mayor parte (50%) del seguimiento de su embarazo, para asegurar así una misma línea de trabajo9.
No está claro que realizar más visitas de control signifique un beneficio clínico14, pero sí que la atención al embarazo debería iniciarse en el primer trimestre y dentro de él cuanto antes sea posible, para ampliar la anamnesis y con ella una correcta identificación de factores de riesgo, que permita planificar los procedimientos preventivos adecuados15,18.
Hay que prever que la visita inicial de la adolescente embarazada sea más larga que la de la embarazada adulta. A veces será precisa una segunda visita (ver apartados: Enfoque centrado en la adolescente y Evaluación de la adolescente embarazada); de ser así, se citará a esa nueva visita en un corto intervalo de tiempo (7-15 días) para enfatizar en todos aquellos aspectos que se hayan vislumbrado como carentes.
Posteriormente se propondrá, para el embarazo que evolucione sin complicaciones, el mismo calendario de citas que se recoge en el protocolo de control prenatal del embarazo normal de la SEGO15 (ver las recomendaciones para el control prenatal de las embarazadas adolescentes en la tabla 3 que se adjunta al final de este protocolo). Se instará a la adolescente para que consulte siempre que lo necesite, dejando un espacio abierto para la consulta, incluso sin cita previa.
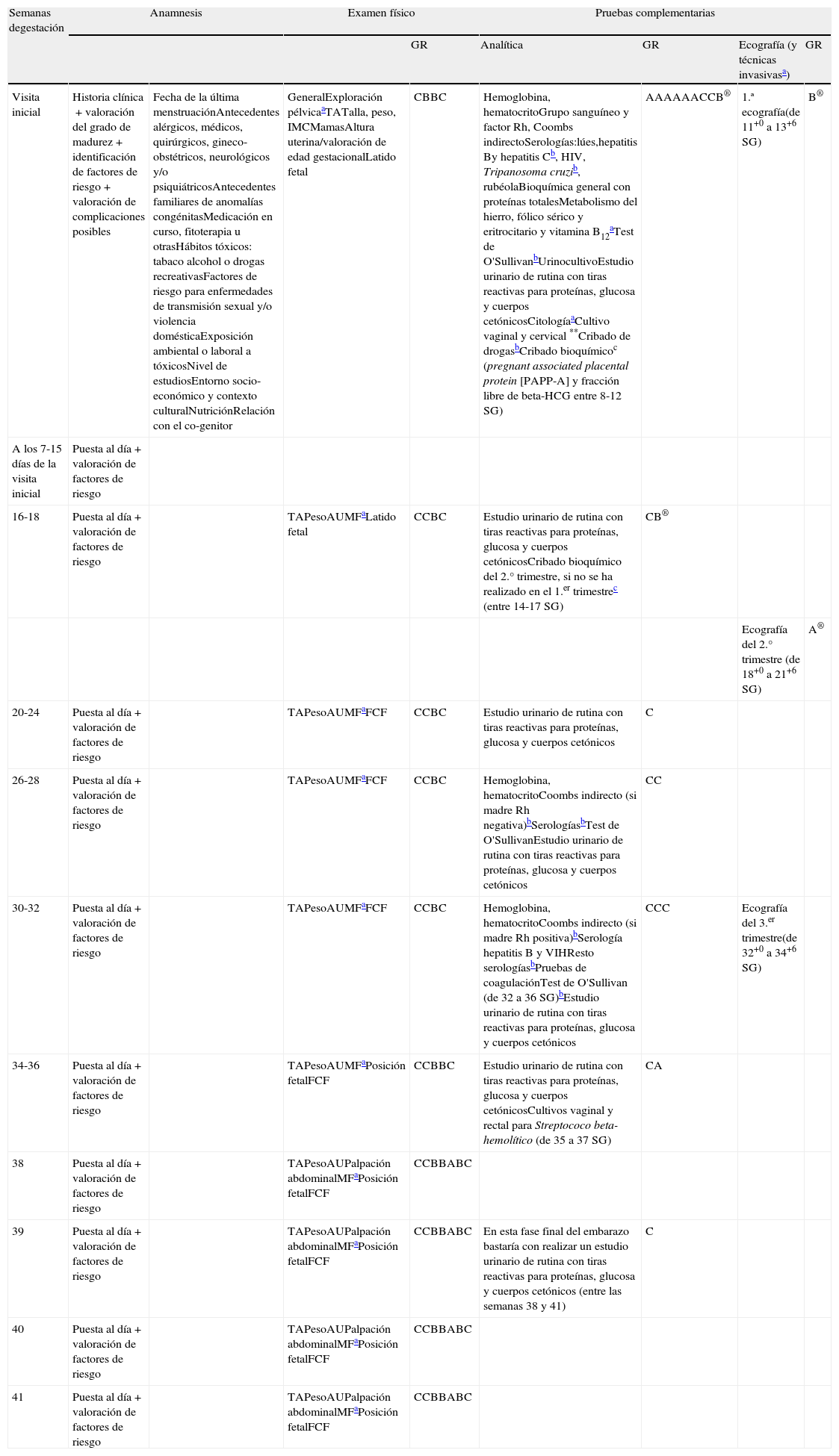
Recomendaciones para los cuidados prenatales en las embarazadas adolescentes
| Semanas degestación | Anamnesis | Examen físico | Pruebas complementarias | |||||
| GR | Analítica | GR | Ecografía (y técnicas invasivasa) | GR | ||||
| Visita inicial | Historia clínica+valoración del grado de madurez+identificación de factores de riesgo+valoración de complicaciones posibles | Fecha de la última menstruaciónAntecedentes alérgicos, médicos, quirúrgicos, gineco-obstétricos, neurológicos y/o psiquiátricosAntecedentes familiares de anomalías congénitasMedicación en curso, fitoterapia u otrasHábitos tóxicos: tabaco alcohol o drogas recreativasFactores de riesgo para enfermedades de transmisión sexual y/o violencia domésticaExposición ambiental o laboral a tóxicosNivel de estudiosEntorno socio-económico y contexto culturalNutriciónRelación con el co-genitor | GeneralExploración pélvicaaTATalla, peso, IMCMamasAltura uterina/valoración de edad gestacionalLatido fetal | CBBC | Hemoglobina, hematocritoGrupo sanguíneo y factor Rh, Coombs indirectoSerologías:lúes,hepatitis By hepatitis Cb, HIV, Tripanosoma cruzib, rubéolaBioquímica general con proteínas totalesMetabolismo del hierro, fólico sérico y eritrocitario y vitamina B12aTest de O'SullivanbUrinocultivoEstudio urinario de rutina con tiras reactivas para proteínas, glucosa y cuerpos cetónicosCitologíaaCultivo vaginal y cervical **Cribado de drogasbCribado bioquímicoc (pregnant associated placental protein [PAPP-A] y fracción libre de beta-HCG entre 8-12 SG) | AAAAAACCB® | 1.ª ecografía(de 11+0 a 13+6 SG) | B® |
| A los 7-15 días de la visita inicial | Puesta al día+valoración de factores de riesgo | |||||||
| 16-18 | Puesta al día+valoración de factores de riesgo | TAPesoAUMFaLatido fetal | CCBC | Estudio urinario de rutina con tiras reactivas para proteínas, glucosa y cuerpos cetónicosCribado bioquímico del 2.° trimestre, si no se ha realizado en el 1.er trimestrec (entre 14-17 SG) | CB® | |||
| Ecografía del 2.° trimestre (de 18+0 a 21+6 SG) | A® | |||||||
| 20-24 | Puesta al día+valoración de factores de riesgo | TAPesoAUMFaFCF | CCBC | Estudio urinario de rutina con tiras reactivas para proteínas, glucosa y cuerpos cetónicos | C | |||
| 26-28 | Puesta al día+valoración de factores de riesgo | TAPesoAUMFaFCF | CCBC | Hemoglobina, hematocritoCoombs indirecto (si madre Rh negativa)bSerologíasbTest de O'SullivanEstudio urinario de rutina con tiras reactivas para proteínas, glucosa y cuerpos cetónicos | CC | |||
| 30-32 | Puesta al día+valoración de factores de riesgo | TAPesoAUMFaFCF | CCBC | Hemoglobina, hematocritoCoombs indirecto (si madre Rh positiva)bSerología hepatitis B y VIHResto serologíasbPruebas de coagulaciónTest de O'Sullivan (de 32 a 36 SG)bEstudio urinario de rutina con tiras reactivas para proteínas, glucosa y cuerpos cetónicos | CCC | Ecografía del 3.er trimestre(de 32+0 a 34+6 SG) | ||
| 34-36 | Puesta al día+valoración de factores de riesgo | TAPesoAUMFaPosición fetalFCF | CCBBC | Estudio urinario de rutina con tiras reactivas para proteínas, glucosa y cuerpos cetónicosCultivos vaginal y rectal para Streptococo beta-hemolítico (de 35 a 37 SG) | CA | |||
| 38 | Puesta al día+valoración de factores de riesgo | TAPesoAUPalpación abdominalMFaPosición fetalFCF | CCBBABC | |||||
| 39 | Puesta al día+valoración de factores de riesgo | TAPesoAUPalpación abdominalMFaPosición fetalFCF | CCBBABC | En esta fase final del embarazo bastaría con realizar un estudio urinario de rutina con tiras reactivas para proteínas, glucosa y cuerpos cetónicos (entre las semanas 38 y 41) | C | |||
| 40 | Puesta al día+valoración de factores de riesgo | TAPesoAUPalpación abdominalMFaPosición fetalFCF | CCBBABC | |||||
| 41 | Puesta al día+valoración de factores de riesgo | TAPesoAUPalpación abdominalMFaPosición fetalFCF | CCBBABC | |||||
AU: altura uterina (valoración del crecimiento fetal); FCF: frecuencia cardíaca fetal; GR: grado de recomendación; IMC: índice de masa corporal; MF: movimientos fetales; ®: grado de recomendación para cribado de cromosomopatías; SG: semanas de gestación; TA: tensión arterial.
Fuentes: Sociedad Española de Ginecología y Obstericia15; Kirkham et al.21; Kirkham et al.33
Este plan de seguimiento del EA recoge las recomendaciones del protocolo de control prenatal del embarazo normal de la SEGO15, si bien teniendo en cuenta las características propias que reúne el EA y hace énfasis en algunos aspectos específicos o novedosos (tablas 4 y 5).
Clasificación de las recomendaciones en función del nivel de evidencia (NE) disponible
| Ia | La evidencia científica procede a partir de metaanálisis de ensayos clínicos controlados y aleatorizados |
| Ib | La evidencia científica procede de al menos un ensayo clínico controlado y aleatorizado |
| IIa | La evidencia científica procede de al menos un estudio prospectivo controlado, bien diseñado y sin aleatorizar |
| IIb | La evidencia científica procede de al menos un estudio casi experimental, bien diseñado |
| III | La evidencia científica procede de estudios descriptivos no experimentales, bien diseñados como estudios comparativos, de correlación o de casos y controles |
| IV | La evidencia científica procede de documentos u opiniones de expertos y/o experiencias clínicas de autoridades de prestigio |
Grados de recomendación
| A | Existe buena evidencia en función de la investigación para apoyar la recomendación (recoge los niveles de evidencia científica ia y ib) |
| B | Existe moderada evidencia en función de la investigación para apoyar la recomendación (recoge los niveles de evidencia científica iia, iib y iii). |
| C | La recomendación se basa en la opinión de expertos o en un panel de consenso (recoge el nivel de evidencia iv) |
Las actuaciones sanitarias para el cuidado del EA deben orientarse preferentemente a evitar las complicaciones obstétricas más frecuentes en este grupo de edad: anemia, trastornos hipertensivos del embarazo (relación inversa a la edad), crecimiento fetal restringido y parto pretérmino.
NutriciónLas adolescentes suelen empezar su embarazo con menor peso que las de más edad. Por ello se debe valorar el estado nutricional de la adolescente, mediante el cálculo de su índice de masa corporal (IMC). Es característico de esa edad el difícil cumplimiento de una correcta nutrición, su dieta suele ser pobre en micronutrientes (hierro [Fe], folatos, cinc, calcio [Ca]). Aunque también en las obesas son posibles las carencias19,20.
Hay que informar acerca de la importancia, para su salud y la de sus bebés, de mantener niveles adecuados de vitamina D durante el embarazo y la lactancia materna, con una adecuada exposición a la luz solar o en su defecto optar por un suplemento diario de 5μg (200UI) de vitamina D (grado de recomendación C) a las mujeres de bajo estatus socioeconómico, con baja ingesta de productos lácteos, ausencia de consumo de pescado azul, huevos, carne o cereales (todos ellos fuentes dietéticas de vitamina D), con IMC>30kg/m2 previo al embarazo, con una exposición limitada de la piel a la luz solar porque están cubiertas cuando están al aire libre, de/con origen familiar en el Sur de Asia, África, Caribe y Medio Oriente14,21.
Por lo general se suele tener que prescribir suplementos de Fe, 30mg/día (grado de recomendación B) y Ca 1.300mg/día (grado de recomendación A) cuando se considere, para asegurar los requerimientos del embarazo14. Durante el EA la madre está en crecimiento y desarrollo, así que de forma específica hay que sopesar su requerimiento nutricional, que puede hacer necesarios suplementos calóricos, proteicos, energéticos, así como de vitaminas y oligoelementos. De ser así se repasará en cada visita la dieta y, si procede, se valorará el soporte de un dietista durante la gestación y en el posparto.
Hábitos tóxicosSe evaluará a las adolescentes con respecto al consumo de alcohol (grado de recomendación B), tabaco (grado de recomendación A), y en cuanto al uso de drogas prescritas o recreativas/ilícitas (grado de recomendación C). En ocasiones el consumo del tabaco está asociado al de cannabis, siendo este por sí mismo nocivo para la salud fetal. Hay que asesorar a las mujeres acerca de los riesgos del consumo de drogas en la fase peri-conceptiva, embarazo, parto y posparto.
Debe evitarse el culpabilizar a las mujeres que consumen sustancias, tranquilizándoles en lo posible en cuanto a sus miedos respecto a la salud de sus hijos y utilizando cuantos recursos haya disponibles en la comunidad para su cuidado. Si está clínicamente indicado testar el consumo de sustancias, su detección se realizará en orina. Ha de obtenerse el consentimiento informado de la mujer antes de solicitarle las pruebas de tóxicos9,22.
El consejo para el abandono del tabaco debe ser considerado como una intervención de primera línea para fumadoras embarazadas desde inicio de gestación, informando de los riesgos para el feto. Estas indicaciones son extensivas a la pareja y al entorno familiar. Puede realizar terapia de reemplazo de nicotina y el tratamiento farmacológico puede ser considerado si fracasa el asesoramiento14,22.
Se advertirá de la importancia de evitar beber alcohol durante todo el embarazo, y en particular durante los 3 primeros meses de embarazo14.
Prevención de trastornos de salud mentalA los factores de riesgo y vulnerabilidad propios de la adolescente hay que añadir el tener en cuenta situaciones de crisis psicosociales y antecedentes de enfermedad psiquiátrica en los padres. Cuando hay dificultad para el abordaje, una interconsulta con un psicólogo de referencia puede procurar los recursos pertinentes.
Violencia domésticaLos profesionales deben estar entrenados en reconocer y en cuidar a mujeres en situaciones de violencia doméstica9, no olvidando que la familia es el foco de violencia más destacado en nuestra sociedad. En las visitas a lo largo del embarazo se ha de ir valorando el papel de la pareja, si la hay, así como conocer cómo se tomaron, o no, precauciones para la anticoncepción antes del embarazo, aspectos que pueden orientar hacia cómo es su relación23.
VacunasPrestar atención a mujeres procedentes de otros países que pueden haber observado pautas diversas a las recomendadas en nuestro medio o no haber sido vacunadas frente a algunas enfermedades que si se contraen en el embarazo pueden dar lugar a transmisión vertical y desencadenar enfermedades congénitas, o que pueden ser portadoras de enfermedades infecciosas por venir de zonas de alta prevalencia.
Cuidados prenatalesLa evidencia sugiere que clases antenatales diseñadas para adolescentes mejoran el control del embarazo9.
Pruebas complementarias y recomendaciones derivadas de ellasHemograma completo, ferritina y estudio de hemoglobinasAnte la sospecha de déficit de hierro, por malos hábitos dietéticos o por historia de pérdidas sanguíneas por menstruaciones excesivas (>80ml/mes), es conveniente solicitar niveles de ferritina, además de un hemograma completo24.
En mujeres procedentes del África Subsahariana, Oriente Medio y la India puede haber anemia falciforme25, y en las del Sudeste asiático HbE, variante no patológica que en homozigotos puede provocar anemia14.
Determinación de anticuerpos frente a Trypanosoma cruziSe solicitará a mujeres procedentes de países endémicos de América Latina.
Test de O'SullivanLa Asociación Americana de Diabetes (ADA) considera innecesaria su realización en mujeres menores de 25 años, con IMC normal, sin historia familiar de diabetes en primer grado y que no pertenezcan a grupos étnicos/raciales con alta prevalencia de diabetes26. También se recomienda el cribado universal en algunas poblaciones, por ejemplo las multiétnicas, en las que el cribado por esos factores de riesgo solo excluiría a una pequeña proporción de mujeres14. En nuestro país la SEGO, siguiendo las recomendaciones del Grupo Español para el estudio de la Diabetes y Embarazo (GEDE), considera que se debe realizar el cribado de la diabetes gestacional en todas las gestantes15.
Detección de infecciones de transmisión sexualBuena parte de los factores de riesgo implicados en que se produzca EA también lo están en que se contraigan infecciones de transmisión sexual (ITS). Por eso, si bien el cribado rutinario de ciertas ITS no está recomendado en la población general de gestantes14, sí es recomendable el cribado de Neisseria gonorrhoeae y Chlamydia trachomatis en adolescentes27, así como también lo sería en EA en ciertos subgrupos. Cualquier precisión que aporte la anamnesis alertará al clínico en el sentido de realizar esas y otras pruebas específicas para ITS, y de hacer extensivas a la mujer las precauciones necesarias para la prevención y el control de las ITS28.
Estreptococo del grupo BSe les realizará cribado sistemático a todas las embarazadas entre la 35-37 semana de gestación, y debe repetirse el cultivo si han pasado 5 semanas desde que se realizó y no se ha producido el parto29.
Lactancia maternaA lo largo del embarazo y en el posparto debe apoyarse la lactancia materna (grado de recomendación B)21 no solo por los beneficios para el desarrollo físico del neonato, sino también para favorecer y estimular la relación positiva madre-hijo/a.
Control posparto y prevenciónEn todo momento se actuará en red con pediatras, enfermeras y médicos de familia. Se programarán 2 visitas de puerperio: la primera con la comadrona lo más inmediata posible al parto, si es posible domiciliaria, y la segunda médica, a las 6 semanas posparto. Estas visitas ya se pueden dejar programadas en la última visita del embarazo. Si la madre adolescente no acude a esas visitas hay que tratar de recuperarla, si es preciso con la ayuda de trabajadores sociales.
Las visitas de puerperio engloban una serie de cuidados físicos inmediatos: supervisión de los loquios, de la cicatrización de las heridas, si se han producido, y del estado del suelo pélvico. Posibilitan una valoración del estado emocional de la madre y de cómo esta se maneja con la criatura y a sí misma; facilitan la resolución de dudas y molestias habituales en cualquier puérpera; permiten reforzar la lactancia materna y recomendar la realización de ejercicios para la recuperación del suelo pélvico; planificar la fertilidad posterior y poner al día el calendario de vacunas, si procede. Así habrá que vacunar de rubéola en el puerperio si durante el embarazo se apreció ausencia o título bajo de anticuerpos. Y si son necesarias: triple vírica, varicela, recuerdo de tétanos o difteria/tétanos/pertusis.
Prevención de embarazoDebe prevenirse una segunda gestación, pues se producen en un 20% de casos. Una nula o ineficaz conducta anticonceptiva, o la dificultad en un correcto cumplimiento entre otras circunstancias pueden llevar a un nuevo embarazo. La comparación entre adolescentes que ya han estado embarazadas y las que no lo han estado muestra que aquellas son peores usuarias de anticonceptivos debido a la persistencia de los factores de riesgo.
Las estrategias de prevención de nuevas gestaciones se han de implementar tratando de incidir desde distintas perspectivas. En primer lugar en el ámbito cotidiano generando promotores de salud entre pares, valorando la perspectiva individual, buscando un adecuado clima grupal, acompañando a la familia y proporcionando educación formal e informal. En segundo lugar realizando un seguimiento posparto pertinaz28.
Conviene elegir anticonceptivos lo más eficaces posible, con especial atención a los de larga duración, teniendo muy en cuenta los deseos, personalidad y realidades actuales de la adolescente. Debe alertarse a las madres adolescentes acerca de la ausencia de protección frente al embarazo de la lactancia materna si no se cumplen los requisitos necesarios (lactancia a demanda, amenorrea durante los primeros 6 meses), sobre todo teniendo en cuenta que en nuestro medio las tetadas nocturnas tienden a espaciarse muy pronto por encima de las 3 o 4h. Pueden constituir buenas alternativas los anticonceptivos hormonales de gestágeno solo, en caso de lactancia, y los dispositivos intrauterinos, si no hay factores de riesgo para enfermedades de transmisión sexual.
Interrupción voluntaria del embarazoSi la adolescente no tiene deseo de descendencia y opta por la interrupción voluntaria del embarazo (IVE), se le debe procurar el asesoramiento adecuado, garantizando su derecho al aborto, según la ley y en un marco ético que garantice el respeto a su dignidad, privacidad y confidencialidad; su derecho a una información completa veraz y adecuada; a su autonomía y a su libertad de conciencia y expresión30.
En España la Ley Orgánica 2/2010, de 3 de marzo, de Salud Sexual y Reproductiva y de la Interrupción Voluntaria del Embarazo otorga el marco legal para que una gestación pueda interrumpirse por voluntad propia. Según consta en el título preliminar, el objetivo de la Ley es garantizar los derechos fundamentales en el ámbito de la salud sexual y reproductiva, con actuaciones en información y educación sexual, mejorando el acceso universal a los servicios y a métodos seguros y eficaces. Se regula el acceso a la interrupción voluntaria del embarazo a petición de la mujer en un plazo de 14 semanas y ante riesgo para la vida o salud de la mujer o por graves anomalías del feto en un plazo de 22 semanas.
Es necesario el consentimiento de la adolescente para interrumpir su gestación, de modo que no se puede realizar una IVE sin su consentimiento.
El consentimiento para la IVE de las jóvenes de 16 y 17 años les corresponde en exclusiva a ellas, aunque deberá ser informado al menos uno de sus representantes legales (salvo causas excepcionales que están tipificadas en la Ley).
El acceso a los servicios médicos para la solicitud de IVE ha de estar exento de barreras, procurando una franja horaria exclusiva y suficiente para ella, debiendo ser atendida en un marco adecuado por profesionales que han de estar capacitados y ser sensibles. La decisión de IVE es importante y además se toma en condiciones de conflicto, teniendo que elaborar una pérdida y en un breve espacio de tiempo. Un buen acompañamiento en esta situación favorece que la mujer (sola o en pareja) comprenda mejor lo que le pasa, sea más receptiva a la información que necesita y pueda con ello tomar una decisión libre, de acuerdo con lo que establece la Ley30.
Tras realizar el asesoramiento se debe solicitar la determinación del grupo sanguíneo y Rh, dando las recomendaciones oportunas en caso de Rh negativo, y realizar una exploración con pruebas complementarias en caso de sospecha de enfermedad de transmisión sexual, para indicar un tratamiento adecuado que pueda prevenir complicaciones secundarias al procedimiento quirúrgico, a veces clínicamente inadvertidas, que pueden tener efecto sobre la fertilidad posterior.
En casos de violencia sexual podría llegar a contemplarse una prueba genética para determinar la paternidad, a través del ADN del feto, a demanda de la embarazada si ello determinase su decisión de abortar.
La adolescente que solicita asesoramiento para una IVE tiene derecho de recibir un informe de derivación y los profesionales que la atienden la obligación de facilitárselo.
En algunas CC. AA. es posible el acceso al aborto farmacológico si la solicitud se realiza antes del día 46 de embarazo.
Cuando se decide un aborto con un buen soporte afectivo y se puede elaborar, la decisión en sí será menos traumática. Los expertos coinciden en señalar que, en el caso del EA, esa decisión puede producir menos trastornos que proseguir una gestación no deseada o realizar una entrega en adopción.
Debe concertarse siempre una entrevista tras la IVE que posibilite el seguimiento para una elección anticonceptiva más eficaz, tratando de evitar conductas repetitivas.
Política socialEl embarazo en adolescentes resulta caro y gravoso, personal y socialmente a corto, medio y largo plazo. Es la expresión habitual de un fracaso propiciado por toda la sociedad y por eso, sin excepción, toda la sociedad debe implicarse en su resolución. La OMS propone: 1) desarrollar intervenciones y políticas que fortalezcan la capacidad de las familias y de las comunidades para proteger a los adolescentes y sostener su desarrollo saludable; 2) aumentar la capacidad de los responsables políticos y de los profesionales para llevar a cabo actividades que mejoren los factores de protección; 3) apoyar los esfuerzos para medir la ejecución y la eficacia de las intervenciones; y 4) apoyar intervenciones y políticas de apoyo que proporcionen los servicios sociales básicos, como el acceso a la educación de calidad, servicios de salud y asesoramiento para todos los adolescentes1,31,32. Solo la constitución de una sólida red sociosanitaria, con una potente base educativa, puede mejorar la atención y el futuro de las madres y padres adolescentes y la prevención de este tipo de embarazos. Las sociedades científicas deben colaborar en la elaboración de programas sociales novedosos que integren aspectos educativos y sanitarios.
Los protocolos asistenciales de la Sociedad Española de Ginecología y Obstetricia pretenden contribuir al buen quehacer profesional de todos los ginecólogos, especialmente los más alejados de los grandes hospitales y clínicas universitarias. Presentan métodos y técnicas de atención clínica aceptadas y utilizadas por especialistas en cada tema. Estos protocolos no deben interpretarse de forma rígida ni excluyente, sino que deben servir de guía para la atención individualizada a las pacientes. No agotan todas las posibilidades ni pretenden sustituir a los protocolos ya existentes en departamentos y servicios hospitalarios.