Conocer la prevalencia de la ventriculomegalia fetal (VM). Estudiar la evolución de los casos diagnosticados prenatalmente y realizar el seguimiento neurológico de los nacidos vivos.
MétodoEstudio observacional de los casos de VM diagnosticados prenatalmente en nuestro servicio entre 2004 y 2012.
ResultadosDiagnosticamos 61 casos de VM, siendo la prevalencia del 2,25 por 1.000. En 54 pacientes el diagnóstico se realizó en el segundo trimestre y en 7 pacientes durante el tercer trimestre. La bilateralidad se observó en el 91% de los casos. En el 79,4% de casos, la VM fue leve (10-12mm) y en un 5,6% moderada (12-15mm). Un 15% de los fetos mostraban una VM severa (> 15mm) o hidrocefalia y en un 13% de los casos la VM evolucionó desfavorablemente durante la gestación. En 23 casos se diagnosticaron otras anomalías asociadas.
ConclusionesEl pronóstico más favorable lo observamos cuando la afectación es leve, aislada y no progresiva.
To determine the prevalence of fetal ventriculomegaly and identify the neurological outcomes of newborns with a prenatal diagnosis.
MethodObservational study of ventriculomegaly prenatally diagnosed by ultrasound in our department between 2004 and 2012.
ResultsWe diagnosed 61 cases of ventriculomegaly. The prevalence rate was 2.25 per 1,000. Diagnosis was made during the second trimester in 54 patients and during the third trimester in 7. Bilateral ventriculomegaly was found in 91% of the fetuses. Ventriculomegaly was mild (10-12 mm) in 79.4% and moderate (12-15 mm) in 5.6%. Severe ventriculomegaly (>15 mm) or hydrocephalus was diagnosed in 15% of the fetuses. The clinical course during pregnancy was unfavorable in 13%. Associated anomalies were diagnosed in 23 cases.
ConclusionsMild, isolated and non-progressive ventriculomegaly has the best neurological prognosis.
El diagnóstico ecográfico de la ventriculomegalia fetal (VM) es un diagnóstico prenatal que suele realizarse en el segundo trimestre de la gestación cuando estudiamos el sistema nervioso central fetal.
Hablamos de VM cuando el diámetro auricular es ≥10mm (2,5-4 DE).
La visualización y la medición de los ventrículos exigen una sistemática. El plano ecográfico transventricular muestra las porciones anterior y posterior de los ventrículos laterales. La porción anterior del ventrículo lateral presenta una pared lateral bien definida y medialmente separada por el septum del cavum, el cual se oblitera al final de la gestación.
El atrio del ventrículo lateral es la parte donde se unen el cuerpo, el asta posterior y el asta temporal (inferior) y se caracteriza por la presencia del glomus del plexo coroideo, ecogénico respecto al asta o porción occipital, totalmente anecogénico por el líquido que contiene. En el segundo trimestre, las paredes medial y lateral del ventrículo son paralelas a la línea media y se visualizan como 2 líneas ecogénicas. El ventrículo ha de medirse en el plano axial, a nivel de las astas frontales y el cavum del septum pellucidum. Los calipers han de posicionarse a nivel del margen interior de las paredes medial y lateral del atrio, a nivel del glomus del plexo coroideo, sobre un eje perpendicular al eje largo del ventrículo lateral. El diámetro del atrio se mantiene estable entre las 15-40 semanas de gestación1.
La dilatación ventricular puede ser leve (10-12mm), moderada (12-15mm) o severa (> 15mm).
La severidad de estas alteraciones depende de la causa, pudiendo ser de origen infeccioso, ocasionadas por una anomalía cromosómica o formar parte de un síndrome genético. La VM puede presentarse aislada o asociada a otra malformación del propio sistema nervioso central o de cualquier otro sistema o aparato2.
Existe relación entre el grado de dilatación ventricular y el desarrollo del sistema nervioso central, con la consecuente aparición de desórdenes neurológicos motores o cognitivos3.
El presente estudio pretende recoger los casos de VM diagnosticados ecográficamente durante el período 2004-2012, estudiar la evolución intrauterina de los mismos y evaluar el posterior desarrollo posnatal de los nacidos vivos.
ObjetivosConocer la prevalencia de la VM diagnosticada en nuestro servicio.
Estudiar el momento del diagnóstico prenatal, las características de la VM y la evolución de estos casos durante el embarazo.
Realizar el seguimiento neurológico de los recién nacidos.
MétodosEstudio observacional retrospectivo de los casos de VM diagnosticados prenatalmente mediante ecografía en nuestro centro durante el período 2004-2012. Disponemos en la unidad de 2 ecógrafos Siemens ACUSON Antares con los cuales se han realizado las exploraciones.
Los casos de VM han sido seleccionados desde la base de datos de la Unidad de Diagnóstico Prenatal. Cuatro ecografistas altamente especializados de la Unidad de Ecografías-Diagnóstico prenatal de nuestro centro han efectuado las exploraciones diagnósticas.
Todos los casos incluidos se han diagnosticado en nuestro centro, realizando tanto el control antenatal de la gestación como el control neonatal posterior.
De acuerdo con las normas del Comité Ético de Investigación Clínica (CEIC), se trata de un estudio que no identifica al individuo, garantizando la confidencialidad.
El análisis de lo datos se ha efectuado con el programa estadístico SPSS 17.0.
Las variables cuantitativas son descritas por la media, el intervalo y la desviación estándar. Las variables categóricas son descritas por las frecuencias y los porcentajes.
ResultadosEn el período comprendido entre 2004 y 2012 hemos diagnosticado en nuestro centro mediante ecografía obstétrica prenatal 61 casos de fetos con VM.
Calculado respecto al total de partos acontecidos en ese período (27.023), la prevalencia de la VM ha sido del 2,25 por 1.000.
Características de la muestraLa edad media de las pacientes fue de 30 ± 5,5 años (17-44, DE). De estas gestantes, 26 eran primíparas y 30 multíparas. Cuatro embarazos eran múltiples y el resto gestaciones únicas.
Cuatro pacientes (9,8%) presentaban antecedentes de malformación fetal en el embarazo anterior. Revisando las historias obstétricas, detectamos una ectasia piélica bilateral, una aorta bicúspide de diagnóstico posnatal, un tercer caso de macrocefalia asociada a retraso del lenguaje y una cuarta gestante presentó en su anterior embarazo un feto afectado de agenesia del cuerpo calloso. En este último caso, la patología fue recurrente.
Durante el tiempo del estudio, 2 pacientes presentaron nuevamente malformaciones en el embarazo posterior. Una de las embarazadas fue diagnosticada de agenesia renal fetal unilateral izquierda y otra de malformación cardíaca asociada a cromosomopatía.
Momento del diagnósticoEn 54 pacientes (88,5%) el diagnóstico de VM se realizó en el segundo trimestre de la gestación. En las 7 pacientes restantes, el diagnóstico fue realizado en el transcurso del tercer trimestre, correspondiendo estas últimas a hidrocefalias graves, una de ellas secundaria a un proceso tumoral.
Ecografía y resonancia magnéticaLa media de edad gestacional en el momento del diagnóstico ecográfico fue de 21 ± 1,5 semanas (17,3-25).
En 48 de los 61 casos se realizó una resonancia magnética (RM) fetal. En 13 pacientes (21,1%) no se llegó a solicitar esta prueba de imagen por el mal pronóstico de la malformación ya en el momento del diagnóstico ecográfico.
La media de edad gestacional en el momento de la RM fetal fue de 22,1 ± 1,5 semanas (19-27).
El tiempo transcurrido entre la realización de las 2 exploraciones ha sido de 1,05 ± 0,7 semanas (0-3,5).
Los criterios diagnósticos empleados tanto por ecografía como por resonancia han sido equiparables. Ambas pruebas diagnósticas han resultado concordantes en 30 casos (62,5%). No ha sucedido así 14 casos en los que RM y la ecografía han mostrado resultados discordantes. De estos 14 casos con exploraciones discordantes, hemos observado que en 10 pacientes (71%) la RM no confirma el diagnóstico ecográfico de VM leve en el segundo trimestre. Además, en 9 de estas 10 gestantes la ecografía se normalizó con posterioridad en el tercer trimestre del embarazo, siendo todos ellos casos de buen pronóstico. A excepción de una de la embarazadas, que solicitó la interrupción legal de la gestación por la presencia de otras anomalías morfológicas fetales asociadas.
De los 4 casos restantes, en una paciente ambas exploraciones no coincidían en la lateralidad de la afectación fetal, ya que la RM hablaba de una VM unilateral mientras que la ecografía detectaba una afectación bilateral en el segundo trimestre, que progresó en las ecografías posteriores realizadas durante el tercero, por lo que la paciente solicitó la interrupción de la gestación con el diagnóstico de hidrocefalia, derivándose al hospital de referencia que finalmente no autorizó el procedimiento. En otros 2 casos, la discrepancia fue respecto al grado de afectación, ya que la RM de segundo trimestre informaba de una afectación bilateral moderada-grave, mientras que la exploración ecográfica daba un diagnóstico de afectación bilateral en menor grado; únicamente uno de estos 2 casos progresó en las exploraciones posteriores del tercer trimestre. Finalmente, en un cuarto caso resultó a la inversa, la RM de segundo trimestre fue normal, mientras que la ecografía resultó patológica, mostrando una VM leve que permaneció estable a lo largo de la gestación.
En el 8,3% de las gestantes, la RM ha complementado el diagnóstico ecográfico inicial, confirmando la sospecha ecográfica de agenesia de cuerpo calloso en 2 pacientes y una anomalía de fosa posterior pudo ser diagnosticada con correlación anatomopatológica de un Arnold-Chiari tipo ii. Esto nos permitió profundizar en el diagnóstico y el pronóstico neurológico, mejorando el asesoramiento a la paciente. Solo hemos detectado un caso donde la RM informaba de una holoprosencefalia asociada a hidrocefalia que no se confirmó con posterioridad en el estudio histológico, tratándose del único falso positivo de nuestra serie. En estos casos, 4 en total, se solicitó y se practicó la interrupción legal del embarazo.
Hallazgos ecográficos, infecciosos y cromosómicosEn el 91% de los fetos, la VM ha sido diagnosticada de forma bilateral y en el 9% restante de forma unilateral.
El 79,4% de los fetos presentaban una VM leve, el 5,6% una VM moderada y un 15% de los fetos afectados mostraban un grado severo de VM o hidrocefalia.
Una paciente (1,6%) diagnosticada en el tercer trimestre presentaba un feto con hidrocefalia secundaria a un proceso tumoral intracraneal.
La VM empeoró de forma progresiva en un 13% de los casos. En un total de 8 casos, el seguimiento ecográfico evidenció una mayor afectación fetal a medida que transcurría la gestación. En el seguimiento de estas 8 pacientes, destacamos que en 2 casos se solicitó la interrupción legal del embarazo en el tercer trimestre y otros 2 casos se limitaron terapéuticamente por el mal pronóstico neurológico del recién nacido; uno de ellos, además, presentaba una cardiopatía asociada.
Dos casos de hidrocefalia llegaron al término de la gestación y actualmente están en seguimiento por neuropediatría. Documentamos un tercer caso de VM severa prenatal con resolución espontánea y pronóstico neurológico favorable.
Finalmente, reportamos el último de estos casos donde la VM se diagnosticó en el contexto de una infección congénita por CMV. Se trataba de una gestación gemelar con afectación de uno de los fetos. Únicamente en este caso hemos podido vincular la VM a un agente infeccioso. El paciente continúa en control neurológico, presentando actualmente una hidrocefalia obstructiva.
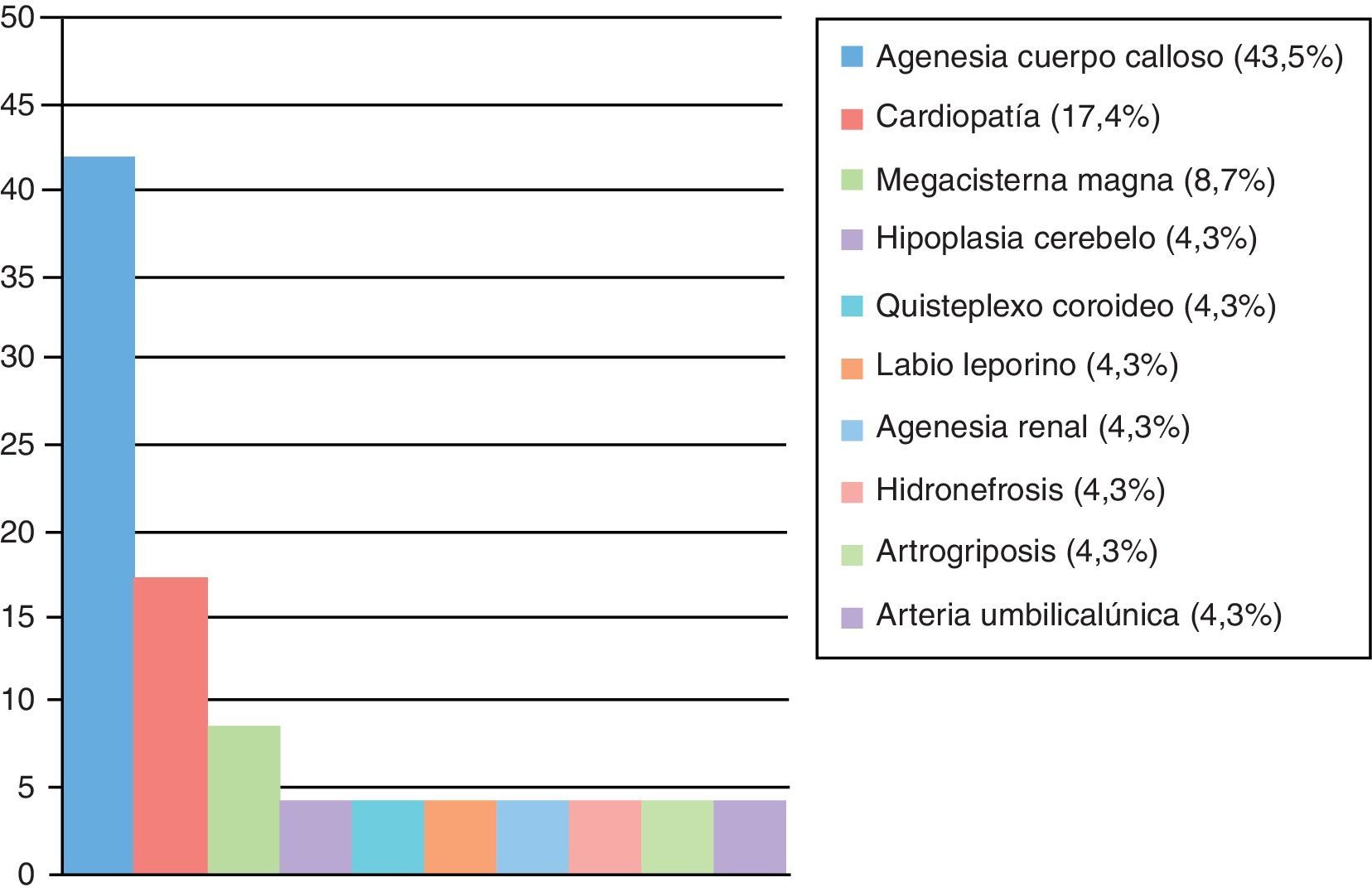
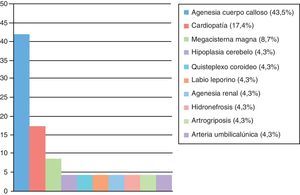
En 23 casos el diagnóstico de VM se asoció a otras anomalías fetales, en especial otros defectos del SNC, principalmente la agenesia de cuerpo calloso, presente en 10 de los 23 casos (fig. 1).
La VM ha sido indicación suficiente para recomendar el estudio del cariotipo fetal. En el 64% de las gestantes, previo consentimiento informado, se ha realizado estudio cromosómico fetal. En 7 fetos (18%) hallamos cariotipos alterados: 2 trisomías 21, 2 trisomías 18, un caso de trisomía 13 y 2 casos de fetos que presentaban cariotipos alterados por la presencia de cromosomas marcadores (47 XX,+mar) con significado clínico.
Finalización de las gestacionesDe los 61 casos de VM, en 24 (39,3%) la paciente solicitó una interrupción legal del embarazo dado el mal pronóstico fetal. Solo 2 de ellas se realizaron en otro centro, ya que se trataba de finalizaciones de tercer trimestre y requerían un centro autorizado.
En todos estos casos, el estudio anatomopatológico confirmó el diagnóstico prenatal ecográfico.
La gestación continuó su curso en 37 casos (60,6%). Seis gestantes tuvieron un parto pretérmino por motivos ajenos a la patología fetal.
En 16 embarazadas se practicó una cesárea (55,2%), 9 de ellas electivas.
Seguimiento posnatalEn el estudio posnatal realizado hemos perdido a un paciente cuya valoración posnatal se ve interrumpida por falta de asistencia a los controles neuropediátricos, siguiendo a un total de 36 neonatos.
A los 96 meses de seguimiento, el desarrollo psicomotor que presentan los niños diagnosticados prenatalmente de VM ha sido considerado normal en 22 casos (61,1%), no precisando actualmente seguimiento neurológico.
En 6 pacientes (16,7%) se ha diagnosticado un retraso psicomotor leve, con evolución favorable y aún en control neurológico.
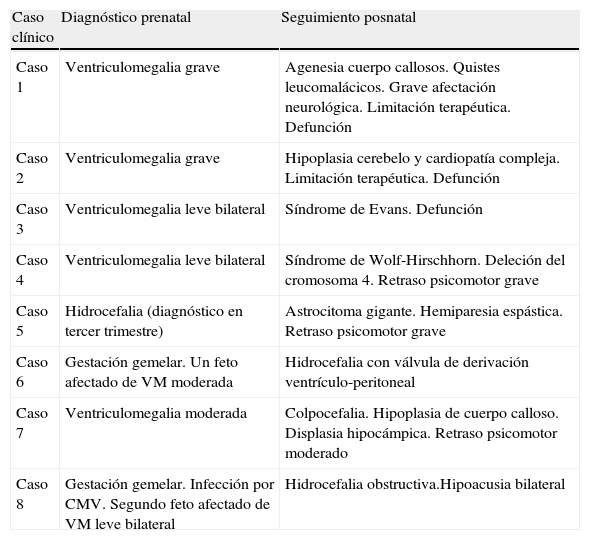
El desarrollo psicomotor posnatal fue desfavorable en los 8 casos restantes (22,2%), según se detalla en la tabla 1. Tres casos resultaron defunción (8,3% del total de nuestra serie). Dos eran pacientes que presentaban hidrocefalia con afectación neurológica severa y se limitó en ellos el esfuerzo terapéutico. El tercero estaba afectado por un síndrome de Evans y falleció a los 20 meses de vida tras una hemorragia intracraneal masiva.
Evolución posnatal de los casos de diagnóstico prenatal con afectación neurológica grave
| Caso clínico | Diagnóstico prenatal | Seguimiento posnatal |
| Caso 1 | Ventriculomegalia grave | Agenesia cuerpo callosos. Quistes leucomalácicos. Grave afectación neurológica. Limitación terapéutica. Defunción |
| Caso 2 | Ventriculomegalia grave | Hipoplasia cerebelo y cardiopatía compleja. Limitación terapéutica. Defunción |
| Caso 3 | Ventriculomegalia leve bilateral | Síndrome de Evans. Defunción |
| Caso 4 | Ventriculomegalia leve bilateral | Síndrome de Wolf-Hirschhorn. Deleción del cromosoma 4. Retraso psicomotor grave |
| Caso 5 | Hidrocefalia (diagnóstico en tercer trimestre) | Astrocitoma gigante. Hemiparesia espástica. Retraso psicomotor grave |
| Caso 6 | Gestación gemelar. Un feto afectado de VM moderada | Hidrocefalia con válvula de derivación ventrículo-peritoneal |
| Caso 7 | Ventriculomegalia moderada | Colpocefalia. Hipoplasia de cuerpo calloso. Displasia hipocámpica. Retraso psicomotor moderado |
| Caso 8 | Gestación gemelar. Infección por CMV. Segundo feto afectado de VM leve bilateral | Hidrocefalia obstructiva.Hipoacusia bilateral |
Registramos solo un caso de hidrocefalia obstructiva postinfección prenatal por CMV en una gestación gemelar con un único feto afectado, ya mencionado con anterioridad. El otro feto no ha presentado afectación hasta el momento actual.
Se debe destacar un caso de VM leve inicial que progresó durante la gestación asociada a un diagnóstico posnatal de síndrome de Wolf-Hirschhorn, con deleción del cromosoma 4.
Además, uno de los niños de nuestra serie está actualmente en tratamiento por un tumor de Willms, sin relación con los hallazgos ecográficos prenatales.
DiscusiónLa prevalencia de VM en nuestra serie es del 2,25 por 1.000. Comparando este resultado con las referencias descritas en la literatura, Weichert et al.2, en un estudio retrospectivo sobre una población de 29.000 gestantes, hallan una prevalencia de VM del 3,8 por 1.000, superior a la nuestra. Y Hannon et al.3 encuentran una prevalencia considerablemente inferior (0,36 por 1.000) en su trabajo prospectivo sobre 441.247 partos, aunque estos autores solo hacen referencia a los casos de VM severa. Observamos pues que la prevalencia oscila según las series de forma notable, siendo estas diferencias explicables en parte por la variabilidad en la técnica de medida y en parte por el tipo de VM estudiada según los diferentes autores1.
Hemos diagnosticado 61 casos de VM. En un 91% de los casos la afectación ha sido bilateral y en el 9% restante la afectación ha sido unilateral. Hay autores que señalan la VM unilateral como factor de riesgo para el retraso del desarrollo psicomotor4. Otros autores sostienen que la VM fetal unilateral aislada tiene poco efecto en el desarrollo psicomotor posterior5. Nosotros nos sumamos a este segundo grupo de autores, dado que en nuestra experiencia todos los casos de VM unilateral no han presentado malformaciones asociadas y todos ellos son actualmente niños con un desarrollo psicomotor normal que no requieren controles neurológicos.
Si nos detenemos a analizar la relación entre la severidad del diagnóstico ecográfico y el pronóstico neurológico, confirmamos con los datos de nuestra serie que la afectación fetal progresiva y/o grave se acompaña de un peor pronóstico neurológico, tal y como afirman autores como Hannon et al. en sus trabajos3.
Hemos realizado una RM fetal en 48 gestantes tras el diagnóstico ecográfico de VM. La ecografía y la RM han resultado exploraciones concordantes en un 62,5% de los casos. Parazinni et al.6 presentan una serie de 179 fetos con RM y ecografía con una concordancia entre ambas exploraciones del 72%, superior a la de nuestra serie. No obstante, queremos resaltar que la media de semanas en el momento de las exploraciones fue de 26 en su serie, mientras que en nuestro caso ambas exploraciones fueron realizadas más precozmente, a la semana 21 para la ecografía y 22 para la RM, hecho que podría explicar las diferencias.
Estos mismos autores cuantifican la mejora significativa en el manejo del diagnóstico final en un 2% de los casos si realizamos RM de forma complementaria a la exploración ecográfica. Manganaro et al.7 consideran que la RM fetal tiene un importante papel como herramienta complementaria a la ecografía en la evaluación de la VM, presentando una superioridad no significativa de la RM ante la ecografía en cuanto al diagnóstico de las malformaciones del SNC (47% vs. 32%). Griffiths et al. también obtienen una mayor tasa de detección de patología cerebral asociada al diagnóstico de VM cuando utilizan la RM para complementar prenatalmente el estudio ecográfico8.
A nosotros, la RM nos ha aportado información complementaria en un 8,3% (4 casos), ayudándonos a la mejora del neurodiagnóstico. No obstante, no se ha mostrado superior a la ecografía en el diagnóstico de malformaciones ajenas al SNC, ya que en ningún caso la RM fetal nos aportó información adicional sobre malformaciones presentes en otros órganos u aparatos diferentes de los ya diagnosticadas por la ecografía.
Consideramos que la RM es una herramienta de diagnóstico útil, complementaria a la ecografía, para reconocer otras anomalías cerebrales, así como desórdenes en la migración neuronal y los trastornos de proliferación9. Ya empiezan a aparecer trabajos publicados que hacen referencia a la migración neuronal y al estudio neurosonográfico prenatal en casos de VM; al parecer, la evaluación de la fisura cortical mediante ecografía permitiría la diferenciación de un subgrupo de fetos con VM y un mayor riesgo de progresión de la dilatación ventricular y el consecuente peor pronóstico10,11.
En cuanto a la presencia de malformaciones asociadas, Sethna et al.12 destacan la existencia de otras malformaciones fetales asociadas a la VM en un 42,6% de los casos reportados por su grupo en el segundo trimestre. Nosotros hallamos una tasa discretamente inferior, de un 37%. Tal y como apreciamos en la figura 1, en 10 de estos casos la VM se presentó asociada a una agenesia de cuerpo calloso. Coincidimos con la literatura al identificar la agenesia de cuerpo calloso como la malformación más ampliamente diagnosticada asociada a la VM.
En cuanto a la asociación a cromosomopatías, hemos detectado anomalías cromosómicas en el 18% de los casos de VM, tasa algo superior a las presentadas por otros autores12.
Se debe destacar que en nuestra serie las gestantes con fetos afectados de VM y cariotipo alterado habían superado el cribado bioquímico pertinente y fue el hallazgo ecográfico el que aconsejó realizar el estudio del cariotipo fetal, con el consecuente hallazgo patológico. Agathokleous et al.13 señalan la VM junto al grosor del pliegue nucal y la arteria subclavia derecha aberrante como marcadores que incrementan de 3 a 4 veces el riesgo.
Del total de recién nacidos, hemos perdido un caso en el seguimiento posnatal. Tres pacientes han fallecido (8%), 2 de ellos por limitación terapéutica en los primeros días de vida y un tercer paciente diagnosticado de síndrome de Evans. que falleció a los 2 años de vida tras presentar una hemorragia intracraneal masiva. Son múltiples las referencias en la literatura que coinciden al presentar cifras de mortalidad superiores en este grupo de pacientes respecto a la población general. Hannon3 publica cifras que alcanzan el 20% de mortalidad en aquellos casos de VM severa. Nosotros no hemos detectado cifras de mortalidad tan alarmantes, aunque sí destacamos un incremento de la mortalidad en este grupo.
El desarrollo psicomotor ha sido considerado normal en 22 pacientes (61,1%); en 6 casos (16,7%) los pacientes permanecen en control por Neurología, diagnosticados de un retraso psicomotor leve, y 5 pacientes (que no fallecieron) presentan afectación neurológica moderada-severa. Estos datos a simple vista son más pesimistas que los referenciados en la literatura, donde algunos autores presentan resultados favorables de hasta un 90% de desarrollo neurológico normal en casos de VM leve y aislada14. Aunque trabajos como el de Kutuk et al.15 ponen de manifiesto que, a medida que incrementamos el seguimiento de estos niños, obtenemos resultados más pobres en cuanto al desarrollo psicomotor (únicamente un 64% de resultados normales en el seguimiento a 45 meses).
También Laskin et al.16 detectan este empeoramiento en los datos del seguimiento neurológico, en los que la evolución neurológica favorable pasa de ser del 85 al 79% de los casos cuando el seguimiento se realiza un mínimo de 20 meses. El hecho de que nuestro análisis abarque un período superior de seguimiento que los estudios presentados podría justificar nuestros resultados.
A la vista de nuestros resultados, creemos necesario un estudio en profundidad de la morfología fetal, y especialmente del SNC, preferiblemente mediante neurosonografía. La RM es una herramienta útil que complementa el diagnóstico ecográfico en determinados casos. El estudio de cariotipo fetal resulta indispensable, especialmente si se hallan asociadas otras malformaciones fetales.
Sobre la base de nuestros resultados, creemos que el pronóstico neurológico de la VM diagnosticada prenatalmente es favorable cuando la afectación se presenta de forma leve, aislada y no progresiva, aunque este pronóstico depende también de las anomalías asociadas y de la severidad de las mismas17,18.
De acuerdo con otros autores19,20, es importante realizar un diagnóstico prenatal preciso que nos permita asesorar a las familias y definir mejor el pronóstico. Los padres deben ser informados sobre las posibles repercusiones que puede implicar este diagnóstico prenatal en el neurodesarrollo posnatal.
ConclusionesLa prevalencia de VM fetal en nuestra revisión es de 2,25 por 1.000.
El mejor pronóstico lo observamos cuando la afectación es leve, aislada y no progresiva durante la gestación.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.