El deseo sexual hipoactivo (DSH) es la disfunción sexual femenina más común. Los autores han escogido las publicaciones más relevantes para analizar este tema. El diagnóstico de DSH requiere la presencia de malestar o dificultades interpersonales asociadas a un deseo sexual disminuido que no puede explicarse por otra afección psiquiátrica, y que no se debe exclusivamente a una enfermedad o sustancia. El DSH puede afectar gravemente al bienestar emocional y a las relaciones y sucede en mujeres premenopáusicas y posmenopáusicas. Hasta hace poco, el diagnóstico de DSH requería un extenso examen de un médico experimentado en diagnósticos de disfunción sexual femenina (DSF). La prueba del deseo sexual inhibido (PDSI) es un método de diagnóstico abreviado concebido para ayudar a los médicos que no son especialistas en DSF a diagnosticar el DSH adquirido en las mujeres. Es necesario profundizar en el estudio del DSH para comprender mejor la etiología y valorar las distintas opciones terapéuticas.
Hypoactive sexual desire disorder (HSDD) is the most common type of female sexual dysfunction (FSD). A diagnosis of HSDD requires evidence of personal distress or interpersonal difficulty associated with low sexual desire that cannot be better accounted for by another psychiatric condition and is not due exclusively to a medical condition or substance. HSDD can have a major impact on women's emotional wellbeing and relationships and occurs in both pre- and post-menopausal women. Until recently, diagnosis of HSDD required an extensive diagnostic interview conducted by a clinician with experience in the diagnosis of FSD. The decreased sexual desire screener (DSDS) is a brief diagnostic instrument that has been developed to aid clinicians who are not experts in FSD to diagnose generalized acquired HSDD in women. There is a need for greater understanding of the etiology of HSDD and for more therapeutic options.
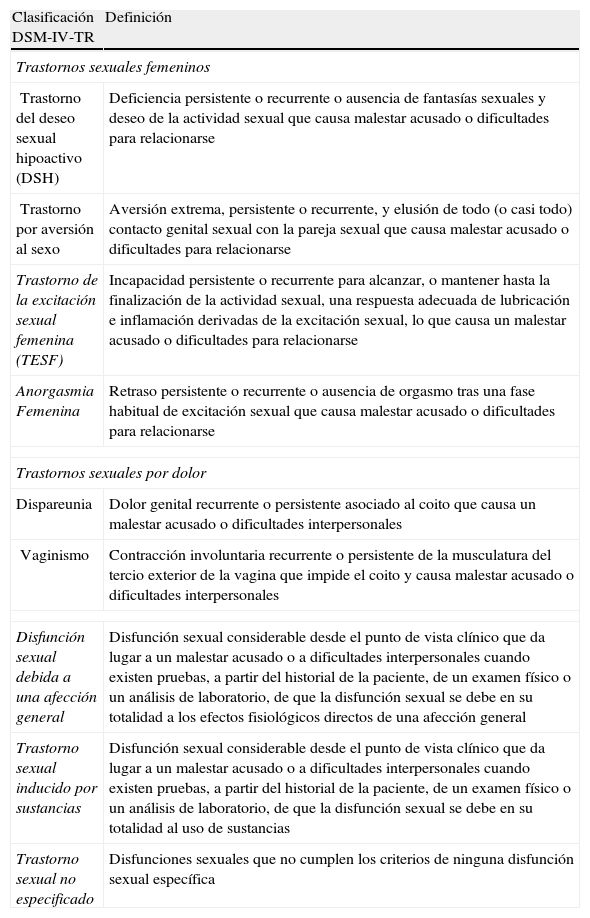
La disfunción sexual femenina (DSF) implica una serie de problemas sexuales experimentados por la mujer entre los que se encuentran la disminución del deseo o una baja motivación ante el acto sexual, la reducción de la lubricación vaginal o de la excitación, la disminución de la capacidad para alcanzar el orgasmo y el dolor sexual1. Para diagnosticar una DSF, el problema sexual ha de causar malestar o dificultades para relacionarse1. Los trastornos sexuales fueron reconocidos en el Manual Diagnóstico y Estadístico de los Trastornos Mentales de la Asociación Psiquiátrica Americana, segunda edición (DSM-II)2 de 1968, aunque el término de trastorno sexual no se utilizó hasta 1987 en la tercera edición revisada (DSM-III-R)3. Desde entonces, hemos avanzado en la comprensión de las DSF. La Conferencia Internacional de Desarrollo del Consenso sobre DSF dio lugar a la Clasificación por Consenso de la Disfunción Sexual Femenina en 19984. Estas definiciones de la DSF, revisadas en 20045, establecen una diferencia entre los trastornos que afectan a los principales elementos de la respuesta sexual: el deseo, la excitación y el orgasmo, y los que incluyen el dolor asociado al coito. El Manual Diagnóstico y Estadístico de los Trastornos Mentales, cuarta edición, texto refundido (DSM-IV-TR, 2000)1 reconoce la existencia de diversos tipos de trastornos de la actividad sexual en la mujer, incluidos los trastornos del deseo sexual (trastorno del deseo sexual hipoactivo [DSH] y el trastorno por aversión al sexo), la anorgasmia femenina (AF), el trastorno de la excitación sexual femenina (TESF) y los trastornos sexuales por dolor (tabla 1).
Clasificación del DSM-IV-TR de los trastornos sexuales femeninos
| Clasificación DSM-IV-TR | Definición |
| Trastornos sexuales femeninos | |
| Trastorno del deseo sexual hipoactivo (DSH) | Deficiencia persistente o recurrente o ausencia de fantasías sexuales y deseo de la actividad sexual que causa malestar acusado o dificultades para relacionarse |
| Trastorno por aversión al sexo | Aversión extrema, persistente o recurrente, y elusión de todo (o casi todo) contacto genital sexual con la pareja sexual que causa malestar acusado o dificultades para relacionarse |
| Trastorno de la excitación sexual femenina (TESF) | Incapacidad persistente o recurrente para alcanzar, o mantener hasta la finalización de la actividad sexual, una respuesta adecuada de lubricación e inflamación derivadas de la excitación sexual, lo que causa un malestar acusado o dificultades para relacionarse |
| Anorgasmia Femenina | Retraso persistente o recurrente o ausencia de orgasmo tras una fase habitual de excitación sexual que causa malestar acusado o dificultades para relacionarse |
| Trastornos sexuales por dolor | |
| Dispareunia | Dolor genital recurrente o persistente asociado al coito que causa un malestar acusado o dificultades interpersonales |
| Vaginismo | Contracción involuntaria recurrente o persistente de la musculatura del tercio exterior de la vagina que impide el coito y causa malestar acusado o dificultades interpersonales |
| Disfunción sexual debida a una afección general | Disfunción sexual considerable desde el punto de vista clínico que da lugar a un malestar acusado o a dificultades interpersonales cuando existen pruebas, a partir del historial de la paciente, de un examen físico o un análisis de laboratorio, de que la disfunción sexual se debe en su totalidad a los efectos fisiológicos directos de una afección general |
| Trastorno sexual inducido por sustancias | Disfunción sexual considerable desde el punto de vista clínico que da lugar a un malestar acusado o a dificultades interpersonales cuando existen pruebas, a partir del historial de la paciente, de un examen físico o un análisis de laboratorio, de que la disfunción sexual se debe en su totalidad al uso de sustancias |
| Trastorno sexual no especificado | Disfunciones sexuales que no cumplen los criterios de ninguna disfunción sexual específica |
El objetivo de este estudio es ofrecer una panorámica actual sobre el campo del DSH que trate los factores epidemiológicos, el impacto en la calidad de vida y las últimas opiniones sobre la psicopatología y actualizaciones realizadas a las herramientas diagnósticas y tratamientos. Para recopilar este análisis se identificaron y estudiaron las publicaciones más importantes sobre este campo según el criterio experto de los autores.
Definición de deseo sexual hipoactivoEn 1998, un grupo de expertos del consenso internacional sobre salud sexual femenina sugirió que la definición del DSH debía ampliarse para incluir la deficiencia (o ausencia) de receptividad a la actividad sexual, puesto que el deseo sexual en algunas mujeres es sobre todo provocado más que espontáneo4. El DSM-IV-TR (2000) reconoce el DSH como una deficiencia (o ausencia) persistente o recurrente de fantasías sexuales y deseo de la actividad sexual que causa malestar acusado o dificultades para relacionarse, y que no se explica exclusivamente por otra enfermedad psiquiátrica, afección o sustancia (por ejemplo, medicamentos)1. El DSH puede estar asociado a otra enfermedad física o psicológica, o no estar vinculado a ninguna otra afección1,6. Al diagnosticar el DSH, el médico debe determinar si el trastorno es de por vida o adquirido (por ejemplo, si el trastorno ha existido desde el comienzo de la actividad sexual o se ha desarrollado tras un periodo de actividad normal). Se debería valorar además si el trastorno es situacional o generalizado (por ejemplo, si se limita a determinados tipos de estimulación, situaciones o parejas, o no)1.
Epidemiología del deseo sexual hipoactivoEn 1998, el grupo de consenso internacional calculó que la DSF afecta a más de un 20% de las mujeres4. El Estudio Global de Actitudes y Comportamientos Sexuales (EGACS) consistió en una encuesta realizada a 27.500 hombres y mujeres entre 40 y 80 años de edad de 29 países diferentes, incluidos 10.000 hombres y mujeres de 8 países europeos (Alemania, Austria, Bélgica, España, Francia, Italia, Reino Unido y Suecia), realizada entre 2001 y 20027,8. En el caso de la población española, se entrevistó a 750 mujeres. Los problemas sexuales más comunes descritos fueron la falta de interés sexual (36,0%), la incapacidad de alcanzar el orgasmo (27,8%) y las relaciones sexuales no placenteras (25,1%). Estos problemas predominaban más en España que en otros países de Europa8. En esta encuesta, no se evaluó el malestar causado por los problemas sexuales.
Una encuesta seccional cruzada de mujeres de EE.UU. y Europa (Estudio Internacional de Salud y Sexualidad de la Mujer o WISHeS) se encargó de evaluar la prevalencia del DSH9,10. La muestra europea contaba con 2.467 mujeres entre 20 y 70 años de Francia, Alemania, Italia y Reino Unido. Entre las mujeres de 20 y 49 años, la prevalencia del DSH (definido como una disminución del deseo vinculada al malestar) fue del 7% en las premenopáusicas y del 16% en las mujeres con menopausia quirúrgica. Entre 50 y 70 años, la prevalencia del DSH fue del 9% en mujeres con menopausia natural y del 12% en las que habían recibido menopausia quirúrgica9.
El estudio sobre la Prevalencia de los Problemas Sexuales Femeninos Asociados con el Malestar y Factores Determinantes en la Búsqueda de Tratamiento (PRESIDE) valoró la prevalencia de los problemas sexuales y el malestar derivado de las relaciones sexuales en 31.581 mujeres de entre 18 y 102 años en EE. UU.6. El problema más común hallado fue la falta de deseo, con una prevalencia ajustada a la edad del 37,7%. La prevalencia de la disminución del deseo asociada al malestar fue del 8,9% en mujeres entre 18 y 44 años, del 12,3% en mujeres entre 45 y 64 años, y del 7,4% en mujeres de 65 en adelante. Al ajustar el perfil de edad en las mujeres estadounidenses, la prevalencia de la disminución del deseo asociada al malestar fue del 9,5%6.
Las mujeres que presentan DSH pueden tener problemas a la hora de iniciar o mantener relaciones sexuales estables y experimentar insatisfacción y trastornos conyugales. Los estudios han demostrado que las mujeres con DSF (poco deseo, poca excitación o dolor sexual) se asocian claramente con sentimientos negativos en lo que se refiere a su satisfacción física, emocional y la felicidad, y que las mujeres con DSH muestran unas emociones y estados psicológicos mucho más negativos que las mujeres con una actividad sexual normal9,11. Durante un estudio realizado a 1.042 mujeres con síntomas de DSH en Alemania, Italia y EE.UU., se halló un vínculo entre la reducción del deseo y el aumento de las actitudes negativas tanto hacia las interacciones sexuales (caricias, diálogo sobre las relaciones sexuales) como las no sexuales (diálogo sobre los sentimientos, compartir las actividades diarias)12.
Comportamientos que requieren tratamiento en mujeres con disfunción sexual femeninaEl DSH es la forma más común de DSF y que más se observa en la práctica clínica6,11,13, pero sigue sin diagnosticarse y tratarse en la mayoría de los casos. Los profesionales de la salud suelen mostrarse reacios a hablar de temas sexuales con sus pacientes; ello puede deberse a vergüenza, falta de formación, poco tiempo y a la ausencia de alternativas de tratamiento13. La insuficiente comunicación entre paciente y médico puede desalentar a las mujeres a la hora de hablar de sus problemas sexuales con el médico8,13,14.
En el caso de la población española del estudio EGACS, tan solo el 6,5% de las encuestadas afirmaron que un médico les había preguntado sobre posibles dificultades sexuales en los últimos 3 años8. Sin embargo, el 39,5% de las mujeres pensaba que los médicos deberían preguntar sistemáticamente a sus pacientes sobre su actividad sexual8. A las mujeres con al menos un problema sexual que no habían consultado a su médico se les preguntó por qué no habían hablado con él acerca de sus problemas sexuales. Entre los motivos se incluía la creencia de que los problemas sexuales forman parte del envejecimiento o de encontrarse a gusto con el problema (61,0%); otras mujeres afirmaron no encontrarse cómodas con hablar de esos problemas (53,3%) y otras dijeron no creer que se tratara de algo serio o esperaban que el problema desapareciese (44,1%)8.
Un estudio lingüístico elaborado para examinar el lenguaje utilizado por los médicos y las mujeres con DSH y para describir los síntomas, causas y consecuencias emocionales y físicas del DSH reveló que el término «deseo sexual hipoactivo» era muy poco reconocido entre los médicos y pacientes15. Ni a los médicos ni a las mujeres les gustaba el término «malestar». Los médicos declararon que las mujeres con DSH tenían una imagen propia negativa, ansiedad, vergüenza, disforia, aislamiento, anergia y eran críticas consigo mismas. Las mujeres describieron su experiencia con el DSH utilizando términos como «molesta», «frustrada», «faltaba algo», «estresada», «preocupada», «insatisfecha», «desequilibrada» y «descontenta»16. Es importante que la terminología utilizada para hablar de problemas de deseo sea la adecuada tanto en el caso de la mujer como del médico a fin de realizar un diagnóstico preciso y mejorar la comunicación entre el médico y su paciente.
Factores que afectan al deseo sexualExiste una serie de factores fisiológicos, psicológicos y sociológicos que pueden afectar al deseo sexual. Los problemas relacionados con la pareja y la dinámica de la relación contribuyen a las disfunciones sexuales17. La asociación entre la actividad sexual y los factores conyugales como la capacidad de comunicarse con la pareja y la duración de la relación fueron evaluados durante una encuesta australiana realizada a 356 mujeres escogidas al azar entre 20 y 70 años18. En ella se demostró que las mujeres que no estaban deprimidas y que podían comunicar mejor sus necesidades sexuales a sus parejas tenían menos probabilidades de sufrir algún tipo de afección sexual. Las mujeres que declararon estar más satisfechas con sus relaciones de pareja, así como las que otorgaron mayor importancia al sexo, demostraron tener menos probabilidades de sufrir una disminución del deseo. Las mujeres que tenían una relación desde hacía 20 a 29 años tenían mayores probabilidades de experimentar una reducción de su deseo sexual respecto a las que tenían una relación inferior a 5 años18. En una muestra de pacientes examinadas por el Instituto Andaluz de Sexología y Psicología, se enumeraron los siguientes factores asociados al DSH por orden de frecuencia: problemas de pareja (en particular relacionados con la comunicación íntima), disfunciones sexuales previas (por ejemplo, la anorgasmia), factores desconocidos, trastornos afectivos (como la ansiedad y la depresión), trastornos hormonales, drogas y medicamentos, enfermedades crónicas (como la diabetes) y otros factores19.
Los factores fisiológicos como la edad y la menopausia pueden ejercer también un efecto sobre el deseo sexual6,9,10. Un análisis secundario a pacientes que participaron en el estudio WISHeS mostró que la proporción de mujeres cuyo deseo disminuía aumentaba con la edad, mientras que la proporción de mujeres afectadas por la disminución de su deseo sexual descendía con la edad20. Los datos epidemiológicos demuestran también que la disminución preocupante del deseo sexual se halla directamente relacionada con afecciones médicas como la depresión, los problemas de tiroides y la incontinencia urinaria6. También hay algunos fármacos asociados a la disminución del deseo sexual, como los inhibidores selectivos de recaptación de serotonina (ISRS), que suelen recetarse para la depresión21.
Fisiopatología del DSHLas hormonas sexuales interactúan con los neurotransmisores en el sistema central, donde el equilibrio entre los factores excitantes e inhibidores puede controlar la función sexual22. Se ha afirmado que el DSH se debe a un desequilibrio entre dichos factores excitantes e inhibidores.
Las hormonas que influyen sobre la sexualidad femenina son los estrógenos y los andrógenos23. Existen pruebas contradictorias sobre la importancia de la testosterona como causa de las DSF. Varios estudios han demostrado que la reducción del nivel de testosterona está relacionada de manera directa con la disminución de la actividad sexual en las mujeres posmenopáusicas17,24,25. Otros estudios han demostrado que el nivel de testosterona no guarda relación con el rendimiento sexual26,27. También se ha puesto de manifiesto que los niveles bajos de estradiol están relacionados con la disminución del rendimiento sexual26. No obstante, se piensa que los estrógenos desempeñan una función mínima en el deseo sexual de la mujer28.
La dopamina y serotonina, ambos neurotransmisores, son importantes para la sexualidad29. La dopamina desempeña una función esencial en la modulación del deseo sexual30. Parece aumentar el deseo sexual, la sensación subjetiva de excitación y el deseo de continuar con la actividad sexual una vez comenzada la estimulación30. Por el contrario, la serotonina parece ejercer principalmente un efecto inhibidor de la función sexual29. Un nivel alto de serotonina (por ejemplo, una inhibición de la reabsorción producida por los ISRS) puede disminuir los efectos de la dopamina sobre el rendimiento sexual29. Aunque esta retroalimentación negativa puede resultar importante durante la resolución (el periodo posterior al orgasmo durante el cual el cuerpo vuelve a su estado habitual anterior a la excitación), una neurotransmisión serotoninérgica excesiva o crónica puede reducir el deseo sexual. Otros elementos que afectan a la sexualidad son la noradrenalina y la oxitocina, a los que se atribuyen cualidades excitantes31, y la prolactina y los opiáceos, a los que se adjudican cualidades inhibitorias32,33.
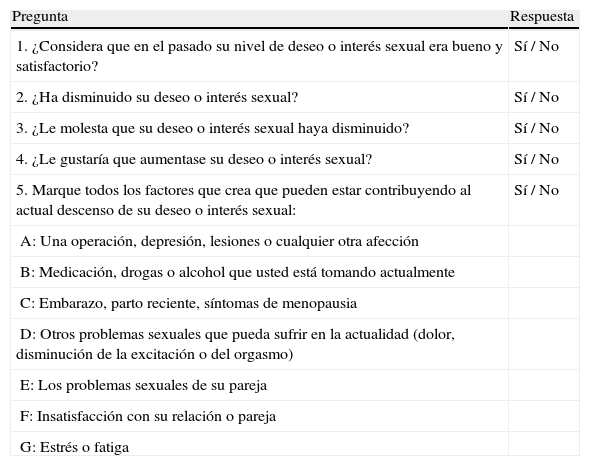
Diagnóstico del deseo sexual hipoactivoHasta hace poco, para realizar un diagnóstico preciso del DSH adquirido era necesario que un médico especialista en trastornos sexuales de la mujer realizara un examen que llevaba demasiado tiempo. Se han desarrollado varias herramientas de diagnóstico para ayudar a identificar este trastorno durante las prácticas médicas habituales. La prueba breve del DSH fue establecida para identificar este trastorno en mujeres posmenopáusicas que presentan una disminución de su deseo sexual desde atención primaria34. El Brief Profile of Female Sexual Function (Perfil Abreviado de la Función Sexual Femenina) fue concebido también para utilizarse en mujeres posmenopáusicas con el fin de determinar si podría serles de ayuda someterse a la evaluación clínica del DSH35. El Decreased Sexual Desire Screener (PDSI, Prueba del Deseo Sexual Inhibido) es un nuevo método breve de diagnóstico del DSH adquirido que puede utilizarse en mujeres antes y después de la menopausia. Permite a los médicos no especializados en DSF diagnosticar el DSH adquirido36. El PDSI consiste en 5 preguntas (tabla 2). Las primeras 4 preguntas evalúan si la mujer ha perdido su deseo sexual y si se siente afectada o molesta por ello, y la quinta pregunta compuesta ayuda al médico a realizar un diagnóstico diferencial. Los trastornos concurrentes asociados a la excitación o al orgasmo no deben excluir la realización de un diagnóstico simultáneo de DSH.
Prueba del deseo sexual inhibido (PDSI): método abreviado de diagnóstico del deseo sexual hipoactivo adquirido
| Pregunta | Respuesta |
| 1. ¿Considera que en el pasado su nivel de deseo o interés sexual era bueno y satisfactorio? | Sí / No |
| 2. ¿Ha disminuido su deseo o interés sexual? | Sí / No |
| 3. ¿Le molesta que su deseo o interés sexual haya disminuido? | Sí / No |
| 4. ¿Le gustaría que aumentase su deseo o interés sexual? | Sí / No |
| 5. Marque todos los factores que crea que pueden estar contribuyendo al actual descenso de su deseo o interés sexual: | Sí / No |
| A: Una operación, depresión, lesiones o cualquier otra afección | |
| B: Medicación, drogas o alcohol que usted está tomando actualmente | |
| C: Embarazo, parto reciente, síntomas de menopausia | |
| D: Otros problemas sexuales que pueda sufrir en la actualidad (dolor, disminución de la excitación o del orgasmo) | |
| E: Los problemas sexuales de su pareja | |
| F: Insatisfacción con su relación o pareja | |
| G: Estrés o fatiga |
| Una vez finalizado, entregue este cuestionario a su médico. |
| Médico: |
| Repase con la paciente cada una de las respuestas proporcionadas. |
| El Manual Estadístico y Diagnóstico de Trastornos Mentales de la Asociación Psiquiátrica Americana, 4.a Edición, Texto Refundido, describe el Trastorno del Deseo Sexual Hipoactivo (DSH) como una deficiencia o ausencia de fantasías sexuales y de deseo de la actividad sexual que causa malestar acusado o dificultades interpersonales, y que no puede explicarse mejor por otra afección psiquiátrica, enfermedad, sustancia u otra afección sexual. El DSH puede ser generalizado (no limitado a determinados tipos de estimulación, situaciones o parejas) o transitorio; y puede ser adquirido (desarrollado tras un periodo de funcionamiento habitual) o de por vida. |
| Si la paciente responde “NO” a cualquiera de las 4 primeras preguntas, entonces no cumple los criterios para ser diagnosticada del DSH adquirido. |
| Si la paciente responde “SÍ” a todas las 4 primeras preguntas y su revisión confirma la respuesta “NO” en todos los apartados de la pregunta 5, entonces debería ser diagnosticada del DSH adquirido. |
| Si la paciente responde “SÍ” a todas las primeras 4 preguntas y “SÍ” en cualquiera de los apartados de la quinta pregunta, entonces usted deberá decidir si las respuestas de la quinta pregunta indican un diagnóstico primario diferente al de DSH adquirido. Las enfermedades concurrentes asociadas a la excitación o el orgasmo no deberían excluir la realización de un diagnóstico simultáneo de DSH. |
| A partir de lo anterior, ¿sufre la paciente el trastorno del deseo sexual hipoactivo adquirido? |
| —SÍ—NO |
Cabe mencionar que la PDSI es un método abreviado de diagnóstico elaborado para los médicos y no es una prueba para que las mujeres realicen por cuenta propia. Una respuesta afirmativa en cualquiera de los apartados de la quinta pregunta (es decir, los factores que la mujer cree que contribuyen a su pérdida de deseo), no excluye la posibilidad de un examen de diagnóstico de DSH. El médico deberá comentar las respuestas proporcionadas con la paciente y decidir si se justifica un diagnóstico de DSH. Básicamente, cualquier respuesta afirmativa otorgada en cualquiera de los apartados de la quinta pregunta debería constituir una señal para que el médico hable del tema con su paciente.
Estudios recientes han demostrado la validez de la PDSI36–38. Un estudio de validación prospectiva sin tratamiento en múltiples centros realizado en Norteamérica en el que participaron 263 mujeres comparó los diagnósticos de DSH adquirido realizados por un médico no especialista que utilizó la PDSI y los de un médico especialista que había llevado a cabo un extenso examen de diagnóstico. Las participantes finalizaron la PDSI y sus respuestas fueron examinadas (y ajustadas, cuando hizo falta) por un médico no especialista que decidió si era necesario realizar un examen de diagnóstico del DSH adquirido. Las participantes realizaron después un extenso examen de diagnóstico con un médico especialista que no conocía el diagnóstico emitido por el médico no especialista, y se compararon ambos diagnósticos. La PDSI demostró una precisión diagnóstica del 85,2%, y la sensibilidad y especificidad de esta prueba fueron de 83,6 y 87,8%, respectivamente36.
La sensibilidad de la PDSI quedó confirmada durante el periodo de pruebas de un estudio de supresión del tratamiento aleatorizado realizado en Norteamérica, que utilizó una metodología similar a la del estudio de validación sin tratamiento y mostró que la PDSI tiene una sensibilidad del 94,6%37. Durante la fase de evaluación de un ensayo de tratamiento aleatorizado, controlado con placebo y realizado en 13 países europeos (incluida España), se demostró una sensibilidad del 95,6%38. Estos estudios confirman que la PDSI puede ser usada por médicos que no sean especialistas en trastornos sexuales femeninos con el fin de diagnosticar un DSH adquirido.
Tratamiento del deseo sexual hipoactivoLa terapia cognitivo-conductual (TCC) puede resultar útil en algunas mujeres que presentan DSH39,40. Durante un estudio australiano, parejas que sufrían disfunciones sexuales participaron en un programa de 10 sesiones de TCC; el porcentaje de mujeres que sufría una inhibición del deseo era del 79,6% antes de la terapia, y del 53,7% después de la misma39. Un estudio canadiense investigó el efecto de la TCC en parejas donde la mujer presentaba DSH. Las parejas participaron en 12 sesiones semanales de 2 h de terapia de grupo, que condujo a una mejora de las variables asociadas a la conducta sexual, cognitiva y conyugal; el 31% de las mujeres consideró que ya no tenía síntomas después de 3 meses de seguimiento, y dicho porcentaje aumentó hasta el 38% tras un año de tratamiento40.
El único tratamiento farmacéutico aprobado para el DSH en Europa es el parche de testosterona Intrinsa® (Procter & Gamble Pharmaceuticals), autorizado para mujeres que han recibido una ovariectomía bilateral o a una histerectomía y que siguen un tratamiento simultáneo con estrógenos41. Dos ensayos clínicos (Investigation of Natural Testosterone In Menopausal Women Also Taking Estrogen in Surgically Menopausal Women 1 and 2 [INTIMATE SM 1 and INTIMATE SM 2]) demostraron un aumento de la frecuencia de los episodios sexuales completamente satisfactorios y una reducción del malestar en mujeres con menopausia quirúrgica que estaban recibiendo un tratamiento con parches de testosterona durante 24 semanas en comparación con las que recibían tratamiento con placebo42,43.
Aunque se ha demostrado que la testosterona resulta eficaz en el tratamiento del DSH en mujeres con menopausia quirúrgica, existen algunas dudas sobre su seguridad a largo plazo44. Estas cuestiones hicieron que la Administración de Alimentos y Medicamentos de EE. UU. no autorizara la comercialización de Intrinsa® en diciembre de 200445. Las mujeres posmenopáusicas con niveles más elevados de andrógenos endógenos poseen mayor riesgo de desarrollar cáncer de mama, y no debería administrarse Intrinsa® a mujeres que se sospeche que tienen o con un historial de cáncer de mama41. La mayoría de ensayos de testosterona han incluido a mujeres con ovariectomía bilateral42,43,46, que cuentan con un nivel de testosterona circulante mucho menor que las mujeres premenopáusicas o las mujeres que ya han tenido la menopausia de un modo natural. En la actualidad, no existen tratamientos farmacológicos para las mujeres premenopáusicas o posmenopáusicas naturales que presentan DSH.
Actualmente se están investigando nuevas estrategias terapéuticas para combatir el DSH, incluidos métodos novedosos de administración de testosterona y medicamentos que actúan sobre el sistema nervioso central. En lo que se refiere a estos últimos, el tratamiento más avanzado es la flibanserina, agonista de la 5-HT1a y antagonista de la 5-HT2a que, como se ha demostrado recientemente aumenta el deseo sexual, reduce el malestar asociado a las disfunciones sexuales y mejora la actividad sexual en las mujeres premenopáusicas con DSH, sin que existan contraindicaciones de importancia sobre su seguridad y con una buena tolerabilidad47,48.
ConclusionesEl DSH es una disfunción sexual femenina que ejerce un impacto negativo sobre quienes lo presentan. La etiología del DSH puede incluir desequilibrios hormonales y de los neurotransmisores, además de factores psicosociales. Hay pocas mujeres que solicitan asistencia médica por problemas sexuales y los médicos suelen mostrarse reacios a hablar de estos temas con sus pacientes. No obstante, a medida que los médicos vayan comprendiendo mejor los problemas de salud sexual de la mujer y surjan nuevas estrategias terapéuticas, esta actitud puede cambiar.
El DSH es la DSF más común. Un nuevo método abreviado de diagnóstico (PDSI) permite a los médicos no especializados en DSF diagnosticar el DSH adquirido en la mujer.
FinanciaciónEste artículo ha sido elaborado con la colaboración de Boehringer Ingelheim.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.