INTRODUCCIÓN
Las prácticas para el control de la infección se llevan aplicando en los hospitales desde hace más de 30 años1-3, en función de los fundamentos de la epidemiología y la vigilancia establecidos hace un siglo1. Sin embargo, el entorno asistencial prehospitalario -específicamente, las ambulancias- no ha sido estudiado adecuadamente en lo que se refiere a la colonización y contaminación microbianas, ni tampoco respecto a su contribución a la transmisión de enfermedades.
Según la Association for Professionals in Infection Control and Epidemiology y la Society for Healthcare Epidemiology of America, los tres objetivos principales de los programas de control y prevención de las infecciones en el contexto asistencial son: 1) la protección de los pacientes; 2) la protección de los profesionales sanitarios, las personas que visitan al paciente y otras personas que tienen contacto con el entorno asistencial, y 3) el alcance de estos dos objetivos de una forma eficiente, a tiempo y económicamente rentable4. A medida que se han incrementado la prevalencia y la virulencia de los microorganismos con resistencia a fármacos múltiples (RFM)5, también ha adquirido una importancia cada vez mayor el hecho de que los profesionales sanitarios limiten su exposición a estos microorganismos y que intenten la erradicación de la contaminación mediante la aplicación de los procedimientos de desinfección y saneamiento apropiados.
Las estrategias modernas para el control de la infección deben actuar sobre los nuevos agentes infecciosos y en función de las presiones ambientales actuales, tal como en lo que se refiere aStaphylococcus aureus resistente a meticilina (SARM) adquirido en el medio extrahospitalario y a las armas de la guerra biológica6,7. La preocupación por la posibilidad de que el entorno asistencial pueda constituir un reservorio importante de agentes infecciosos8 ha sido evaluada con detalle a lo largo de los 50 últimos años por parte de microbiólogos y especialistas en enfermedades infecciosas, con identificación repetida de patógenos sobre superficies sólidas9. En el contexto asistencial hay diferentes objetos portadores de bacterias infecciosas: tijeras, bolígrafos, fonendoscopios, batas de laboratorio, cinta adhesiva, teclados de ordenador, fuentes de agua, sensores de oximetría de pulso reutilizables y asistentes digitales personales (PDA,personal digital assistant)10-16.
No sabemos si la simple presencia de estas bacterias contribuye a la aparición de infecciones nuevas en los pacientes. Hasta el momento no se han identificado relaciones cuantitativas entre los niveles de contaminación microbiana y la infección nosocomial.
Un paciente portador de un microorganismo infeccioso puede toser, orinar, defecar o eliminar de alguna otra manera microorganismos oportunistas o patógenos hacia el interior de la ambulancia durante el traslado prehospitalario. Los microorganismos depositados pueden utilizar las superficies sólidas de la ambulancia como fomites hasta que son inhalados, ingeridos, tocados o inoculados por o en un nuevo pasajero o en algún miembro de la tripulación de la ambulancia. La asistencia médica prehospitalaria se lleva a cabo en el contexto poco controlado de la práctica médica civil. Aunque la aplicación de las precauciones universales17,18, el uso de elementos de protección personal19-21 y la utilización de equipos desechables son medidas que disminuyen los riesgos a los que se enfrentan los pacientes y los profesionales, la ambulancia sigue siendo susceptible de contaminación bacteriana secundaria a las secreciones biológicas y a patógenos potenciales. Por otra parte, la naturaleza del trabajo que llevan a cabo los servicios de emergencias médicas (SEM), bajo todas las condiciones ambientales imaginables y a menudo en situaciones de amenaza de la seguridad personal, genera una serie de presiones adicionales sobre los profesionales de la asistencia prehospitalaria. Cuando un contaminante se introduce en el compartimiento de la ambulancia, posiblemente presenta difusión debido a la vibración mecánica, los movimientos de aceleración y desaceleración, y los extremos de la temperatura.
Hay publicada muy poca información acerca de la flora microbiana habitual existente en el microambiente no estéril de una ambulancia. Sin embargo, existe una gran cantidad de datos en lo que se refiere al espectro microbiológico correspondiente a los centros sanitarios que atienden a pacientes con cuadros agudos y crónicos. La extrapolación de estos datos de los entornos sanitarios de interior al contexto del SEM es razonable debido a que los profesionales asistenciales y los pacientes entran y salen de los centros sanitarios y de las ambulancias sin someterse en ningún momento a un proceso de descontaminación. Por tanto, el espectro microbiano de las ambulancias posiblemente refleja el existente en los centros asistenciales.
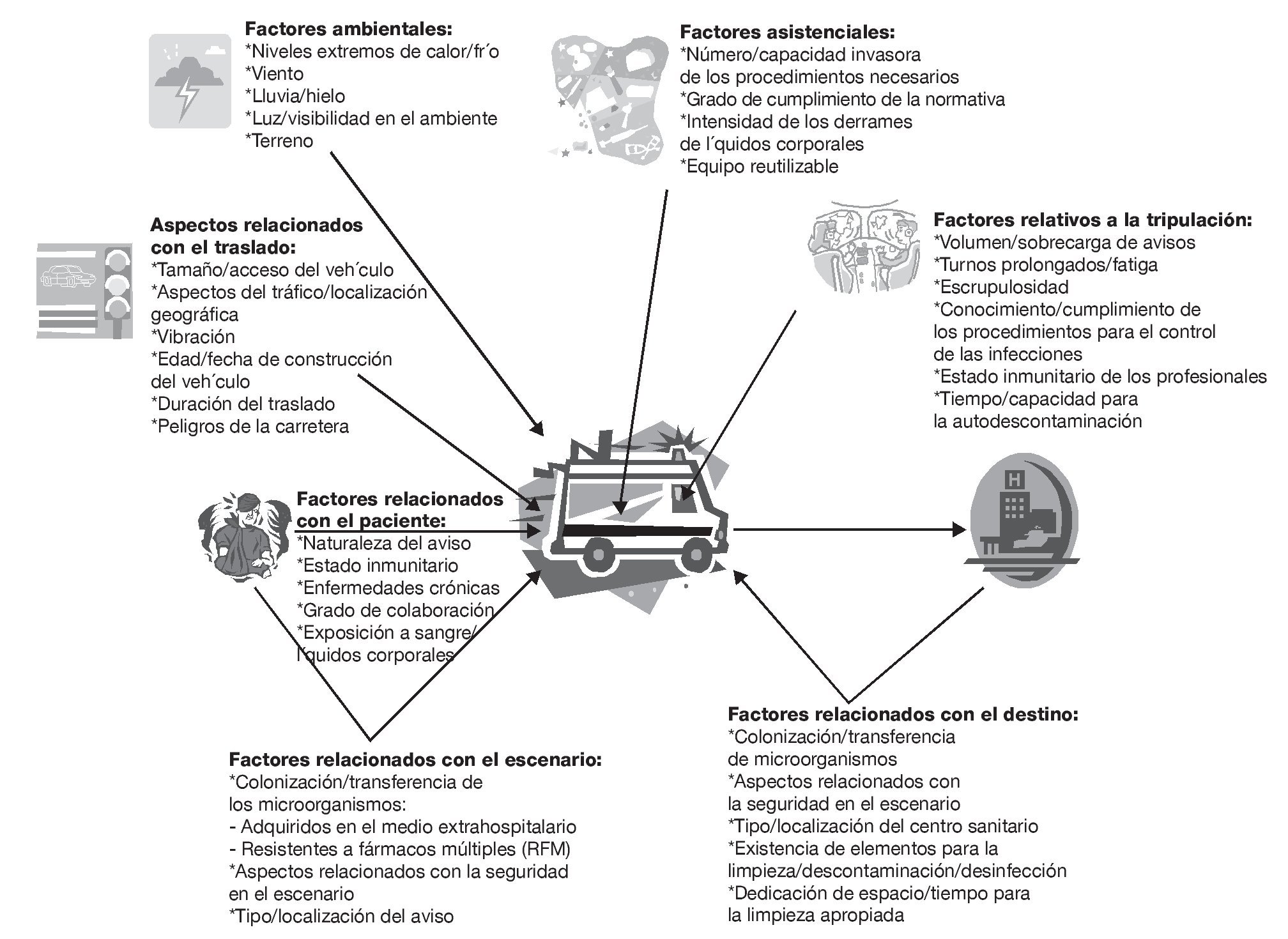
Nuestra hipótesis es la de que en el contexto del SEM existe una discrepancia entre la expectativa de desinfección y saneamiento de los equipos reutilizables utilizados sobre distintos pacientes y el nivel de limpieza que existe realmente. En el microambiente de una ambulancia se puede acumular y persistir material residual potencialmente infeccioso, lo que hace que esté listo para su transmisión a un nuevo huésped (Figura 1: Modelo conceptual).
Figura 1. Representación esquemática del modelo conceptual.
MÉTODOS
En nuestro estudio de carácter no experimental, exploratorio y de prevalencia seleccionamos cinco zonas para la obtención de muestras en el interior de la ambulancia: la palanca de control del regulador del flujo de oxígeno; el asiento de pared; el botón de trasmisión del micrófono de comunicación por radio (en los casos en los que no existía un equipo de radio en el compartimiento del paciente, la palanca de liberación de la hebilla del cinturón de seguridad del asiento dirigido hacia la puerta trasera de la ambulancia); el abridor interior de la puerta del conductor, y el carril inferior de la puerta deslizante del vehículo o la parte inferior de la puerta batiente más cercana a la cabeza del paciente cuando éste está colocado sobre la camilla. Estas zonas fueron seleccionadas por su tendencia razonada a presentar un amplio espectro de bacterias, en caso de que existan. El estudio fue autorizado por el comité de revisión institucional de la University of Maryland, Baltimore County.
La palanca de control del regulador del flujo de oxígeno existente en la ambulancia fue seleccionada debido a su configuración irregular y protruyente, y a la probabilidad de contacto tanto al inicio como a la finalización de la asistencia del paciente en el interior de la ambulancia. La forma irregular de esta palanca facilita su sujeción y control por parte del usuario, pero este hecho posiblemente incrementa la retención de microorganismos, que pueden sobrevivir a las iniciativas convencionales de descontaminación de superficies.
El «asiento de pared» se refiere a la superficie del asiento a la zona de unión de la almohadilla y del componente vertical tanto del propio asiento como de la pared del compartimiento de la ambulancia correspondiente al paciente, en toda su longitud. Esta zona fue seleccionada debido a que normalmente en la misma se depositan habitualmente las pertenencias de los pacientes y a que también suelen viajar en la misma los pacientes secundarios. Además, en este asiento se pueden colocar temporalmente hasta su eliminación final diversos elementos del paciente que pueden presentar sangre, material de vómito u otros materiales potencialmente infecciosos (OMPI), y también es una zona en la que el profesional sanitario puede colocar sus manos enguantadas. Una vez inoculado, un micro-organismo se puede propagar debido al movimiento del vehículo, a los movimientos de las personas u objetos existentes en el asiento, o a ambos elementos. Si no se llevan a cabo adecuadamente, las iniciativas subsiguientes de descontaminación pueden dar lugar a un flujo dependiente de la gravedad de los microorganismos hacia los lados de la almohadilla, en donde los microorganismo se pueden acumular y crecer.
El botón de transmisión del micrófono correspondiente al equipo de radio fue seleccionado debido a que esta unidad de comunicación no se suele someter a una limpieza o una descontaminación sustanciales a consecuencia de la preocupación por la posibilidad de que el contacto con líquidos pueda causar problemas en el funcionamiento de la propia unidad. En los casos en los que no había un equipo de radio en el compartimiento del paciente, se utilizó como zona alternativa de cultivo la palanca de liberación de la hebilla del cinturón de seguridad correspondiente al asiento dirigido hacia la puerta trasera de la ambulancia, un asiento que es utilizado normalmente por el profesional sanitario. El incremento de la concienciación respecto al aumento del riesgo de lesión y fallecimiento durante un accidente de tráfico por parte de los profesionales del SEM que no utilizan el cinturón de seguridad en el compartimiento del paciente (Becker et al.) debería haber dado lugar a un aumento del uso de los cinturones de seguridad en «la parte trasera», incrementando así el riesgo de contaminación inadvertida de la palanca de liberación de la hebilla del cinturón de seguridad.
El carril inferior de una puerta deslizante, o bien el borde inferior de la puerta batiente del compartimiento cercana a la cabeza del paciente, fueron zonas seleccionadas debido a la elevada probabilidad de que acumularan secreciones. Estas áreas podrían haber presentado recuentos bacterianos bajos debido a que cualquier desinfectante aplicado en las superficies de la cabina tiende a acumularse en estas localizaciones, lo que tendría que hacer que fueran inhóspitas para la colonización por microorganismos.
La base del abridor interno de la puerta lateral del conductor fue seleccionada para determinar la eficacia de las técnicas de aislamiento de la superficie corporal (BSI,body surface isolation)9,20,21 aplicadas de manera sistemática en el contexto de los SEM. Esta zona debería haber estado libre de microorganismos patógenos en el caso de que el conductor se hubiera quitado los guantes tras ayudar a la estabilización del paciente y a su traslado a la ambulancia, o bien si el conductor hubiera realizado una autodescontaminación (es decir, hubiera utilizado un producto de limpieza de manos sin agua y con alcohol). Las muestras de las ambulancias se obtuvieron después de que se hubieran completado todos los procedimientos habituales de limpieza y descontaminación, y el vehículo estuviera listo para el servicio.
Para la obtención de muestras para cultivo en función de la conveniencia y la disponibilidad, se seleccionaron cuatro ambulancias de primera respuesta (respuesta 112) (dos de ellas de una agencia de ámbito urbano y las otras dos de una agencia de ámbito suburbano). La agencia de ámbito urbano controla 22 unidades de soporte vital avanzado (SVA) con dedicación a tiempo completo y responde a 100.000-120.000 avisos anuales (4.500 a 5.400 avisos por unidad) (comunicación personal con el director médico de la agencia, marzo de 2004), mientras que la agencia de ámbito suburbano controla 11 unidades con dedicación a tiempo completo que atienden 30.000 avisos anuales (2.700 avisos por unidad) (comunicación personal con el director médico de la agencia, marzo de 2004). Todas las muestras fueron obtenidas por el investigador principal. Cada vehículo fue detenido y ocupado durante un periodo inferior a 2 minutos con el objetivo de obtener las muestras. Las tripulaciones no conocían de antemano la existencia del estudio ni tampoco el hecho de que se iban a tomar muestras.
Los especímenes se mantuvieron a una temperatura ambiente compatible con la del interior de la zona asistencial de las ambulancias, es decir, entre 23,9 y 29,4 ºC. A lo largo de las 4 horas posteriores a su obtención, las muestras llegaron al microbiólogo participante en el estudio, que utilizó técnicas estándar de identificación microbiológica, medios de cultivo convencionales y especializados, y caldos de cultivo para detectar con rapidez la presencia de SARM, enterococos con resistencia a vancomicina (ERV), Pseudomonas, Acinetobacter, bacilos gramnegativos (BGN) resistentes a imipenem, BGN con resistencia a ceftazidima (CAZ), enterococos con resistencia a imipenem y enterococos con resistencia a gentamicina. Estos microorganismos fueron seleccionados debido a que desempeñan un papel prominente en las infecciones nosocomiales, a que muestran un perfil robusto de resistencia antibiótica y a su posible confusión con microorganismos no resistentes pertenecientes al mismo género, en el caso de que no se lleve a cabo una evaluación específica en este sentido.
Para la obtención de las muestras se utilizó una técnica aséptica. Se humedeció en suero salino normal estéril un aplicador con punta de algodón (APG) esterilizado y se utilizó para frotar la zona de interés, tras lo cual se introdujo en un tubo estéril con tapa de rosca en cuyo interior había 2 ml de suero salino normal estéril, con el objetivo de impedir la desecación de la muestra durante su traslado. El aplicador se frotó sobre todas las superficies a evaluar (es decir, la palanca de control del regulador del flujo de oxígeno, toda la longitud de la juntura del asiento de pared, el botón del micrófono y la hendidura correspondiente al abridor de la puerta).
A cada ambulancia se le asignó un código de identificación (ID) que posteriormente fue consignado en cada tubo con capa de rosca junto con una letra identificativa de la zona en la que se había obtenido cada muestra: A = aire (palanca de control del regulador del flujo de oxígeno); B = banco; C = radio de comunicación; D = puerta del conductor; E = otros (p. ej., el carril de desplazamiento de la puerta correspondiente a la zona asistencial de la ambulancia). Después, los aplicadores con las muestras fueron frotados en placas de agar para cultivo microbiológico utilizando para ello técnicas microbiológicas convencionales22. Una vez que se hizo visible el cultivo, se llevó a cabo el subcultivo en placas de agar especiales que contenían inhibidores frente a los microorganismos no resistentes. Se aplicaron técnicas adicionales de crecimiento e identificación hasta que quedaron completadas las identificaciones específicas y las susceptibilidades antibióticas.
RESULTADOS
En cada espécimen se realizó un crecimiento cualitativo debido a que no hay un volumen fijo de muestra (el denominador) que permita generar una medición total válida (unidades formadoras de colonias, ufc/ml3 o cm2) para este tipo de especímenes. Las características finales del crecimiento de los microorganismos se recogen en la tabla 1, con uso de una escala microbiológica que va de 0 a 5. No se aplicó ninguna medida de control de la calidad ni tampoco participó un segundo observador (tal como habría sido necesario para determinar la fiabilidad interevaluador, o estadístico kappa), dado que las prácticas convencionales utilizadas en microbiología para el procesamiento de los especímenes requieren la esterilización mediante llama o la eliminación de las herramientas de muestreo utilizadas para transferir un espécimen desde unas placas de crecimiento a otras, y también debido a que en la mayor parte de las pruebas realizadas sobre cada muestra se obtuvo una respuesta de «presencia de crecimiento/ausencia de crecimiento». Por otra parte, tal como ya se ha señalado, en los casos en los que se considera necesaria la cuantificación relativa a la intensidad del crecimiento, la escala utilizada ofrece una precisión grosera y no requiere un intervalo de confianza.
Las muestras obtenidas en tres de las cuatro unidades reguladoras del flujo de oxígeno presentaron contaminación por flora cutánea. La cuarta estaba limpia y en la misma no crecieron microorganismos.
En lo relativo a las muestras obtenidas en los asientos de pared, se identificaron dos colonias 4+ de Bacillus. También se identificaron bacilos gramnegativos (BGN) con resistencia a imipenem,Stenotrophomonas maltophiliay un subtipo poco frecuente de Pseudomonas.
Uno de los botones de comunicación de las radios Med-Net no presentó ninguna forma de crecimiento, mientras que en otros dos solamente crecieron micro-organismos del género Bacillus.
En las muestras de tres de los abridores de la puerta del conductor crecieron microorganismos del género Bacillus; en una de ellas también crecieron microorganismos no patogénicos del género Klebsiella. En el cuarto abridor crecieronStaphylococcus epidermidis yStreptococcus viridans.
En tres muestras obtenidas del carril inferior de una puerta de deslizamiento o de la parte inferior de una puerta batiente localizada en la proximidad de la cabeza del paciente se obtuvieron colonias correspondientes a microorganismosS. epidermidis,S. viridansy del género Bacillus, en congruencia con la existencia de una contaminación ambiental y con exposición a la flora cutánea normal. En una de las muestras de este tipo no creció ningún microorganismo.
DISCUSIÓN
Los procesos a través de los cuales se eliminan los desechos orgánicos e inorgánicos (es decir, la limpieza, la descontaminación, la desinfección y la esterilización) se describen en la tabla 2. Uno de los elementos a tener en cuenta en la selección de las zonas de las ambulancias en las que se obtuvieron muestras fue el nivel de complejidad necesario para su limpieza y desinfección. En el contexto del SEM, el término «limpieza» se suele utilizar de manera indistinta con el de «desinfección», dado que la mayor parte de las sustancias desinfectantes se combinan con factores físicos (es decir, frotamiento mecánico) que eliminan la contaminación macroscópica (limpieza), reducen el recuento de bacterias y destruyen los micro-organismos patogénicos (desinfección). Las agencias propietarias de las cuatro ambulancias evaluadas poseían documentación específica en la que se recogían las normas de desinfección a aplicar entre los contactos con los pacientes, con limpieza de la contaminación macroscópica y con descontaminación tras el contacto conocido o sospechado con pacientes infecciosos. En estas agencias también existía documentación relativa a la limpieza a fondo realizada una vez al día con agentes que contenían cloruro de amoniaco cuaternario (CAC) (diferentes marcas y productos) como elementos de limpieza/descontaminación principales.
El borde posterior del asiento de pared tiende a acumular los líquidos que inicialmente se localizan en el propio asiento. La tapicería impermeable impide la absorción de los líquidos y el movimiento y la vibración del vehículo hacen que estos líquidos se desplacen hasta el borde posterior. En dos de las cuatro muestras recogidas en esta zona en el contexto de nuestro pequeño estudio se observó una contaminación ambiental de intensidad sustancial. Se identificaron tres microorganismos con resistencia a medicamentos. Uno de ellos ofreció dificultades especiales para su identificación. La detección de este microorganismo RFM es preocupante por varias razones. En primer lugar, su presencia establece las bases para una exposición potencial futura de los profesionales del SEM o de un paciente subsiguiente. En segundo lugar, dado que que el asiento de pared solamente se utiliza de manera infrecuente para el traslado de pacientes, estas bacterias pueden haber estado allí desde hace mucho tiempo. Además, la presencia de este microorganismo cuestiona la idoneidad de los procedimientos de limpieza utilizados en esta ambulancia. Si un contaminante se desplaza hasta esta zona, entonces las soluciones desinfectantes (que son líquidos no viscosos con capacidad detergente) también debería hacerlo y tendrían que concentrarse en esta zona. La presencia de microorganismos patogénicos sugiere que el desinfectante podría no haberse aplicado con la cantidad suficiente o con la frecuencia adecuada.
La ranura y la palanca de apertura correspondientes al abridor interior de la puerta del conductor fueron seleccionados como un marcador de la intensidad de la contaminación del compartimiento del conductor secundaria a la asistencia que presta diectamnte al paciente. En las muestras obtenidas en las cuatro ambulancias que participaron en el estudio crecieron cantidades moderadas o importantes de flora ambiental común y de flora cutánea. Estos microorganismos se podrían haber aislado de cualquier superficie con la que hubieran establecido contacto las manos desnudas. Los microorganismos del género Klebsiellaaislados no son considerados patógenos; sin embargo, su crecimiento fue moderadamente intenso (crecimiento en agar selectivo para BGN que contenía imipenem) y pueden causar neumonía y otras enfermedades infecciosas23.
Las tripulaciones de las cuatro ambulancias que participaron en este estudio desconocían el hecho de que se iban a obtener muestras microbiológicas. Las muestras correspondientes a una de las ambulancias se obtuvieron mientras permanecía en la base y las correspondientes a las otras tres ambulancias se obtuvieron antes de que abandonaran el departamento de emergencias, después de la finalización de la limpieza y cuando ya estaban de nuevo listas para el servicio. Los dos departamentos de bomberos propietarios de estas ambulancias contratan a tripulaciones profesionales y, en función de ello, mantienen exigencias y requerimientos respecto a la idoneidad de las actividades diarias de limpieza.
Los cultivos efectuados en las superficies del ambiente y en los objetos pueden ser útiles para reforzar las prácticas apropiadas de desinfección y para identificar el espectro de microorganismos existente en el microambiente del SEM9. En este estudio se utilizaron APG para la recogida de las muestras, lo que permitió obtener resultados idénticos a los que se consiguen con el uso de placas Rodac en las zonas en las que no se puede aplicar esta técnica. En los centros sanitarios se suelen evaluar los suelos para determinar el índice de contaminación ambiental global y la eficacia de los procedimientos de saneamiento y limpieza, utilizando para ello únicamente recuentos cuantitativos9,24. Sin embargo, las nuevas técnicas microbiológicas automatizadas, así como la preocupación creciente respecto a la prevalencia y diseminación de los microorganismos RFM y la posibilidad de su uso como armas en la guerra biológica, están haciendo que la identificación completa y la determinación de la sensibilidad antibiótica tengan una importancia cada vez mayor9,18,25,26.
Las bacterias aisladas en nuestro estudio son congruentes con el espectro de bacterias detectadas en nuestro antibiograma hospitalario de comparación y fueron congruentes con los datos correspondientes a un periodo de 3 años en el hospital27-29. El tamaño de nuestra muestra fue demasiado pequeño como para que se pudiera conseguir un espectro fiable de la flora microbiana, pero abre la puerta a ello y su importancia va a aumentar a medida que las enfermedades infecciosas y la resistencia frente a los antibióticos se conviertan en un problema clínico de envergadura cada vez mayor9,30-35.
Los SEM solamente han sido evaluados desde un punto de vista microbiológico en un estudio publicado36. Dos investigadores Welsh, Nigam y Cutter, determinaron los niveles de contaminación bacteriana antes y después de la limpieza. Observaron que la mayor parte de las ambulancias estaba contaminada antes y después de la limpieza. La cantidad de las bacterias se redujo en la mayoría de las zonas evaluadas, pero aumentó en otras, lo que sugiere el trasplante de los microorganismos entre las distintas zonas en función de los materiales de limpieza utilizados (los elementos de transmisión fueron posiblemente los trapos). Los investigadores determinaron que los recuentos más elevados correspondían al género Bacillus, aS. epidermidisy a BGN («coliformes»), tal como ocurrió en nuestro estudio. Además, también observaron un pequeño número de BGN no fermentadores y de Pseudomonas. En este estudio no fueron evaluadas la sensibilidad anti-microbiana ni la resistencia antibiótica, de manera que no son posibles comparaciones adicionales36.
Aunque en algunos pacientes concretos pueden ser necesarias las precauciones de aislamiento, las prácticas estándar para el control de la infección (BSI o bien, anteriormente, las precauciones de carácter universal) suelen ser suficientes en el contexto prehospitalario7,9,37-47. La premisa subyacente a las BSI es el hecho de que todas las zonas corporales húmedas contienen micro-organismos que pueden convertirse en patógenos, lo que implica que la mayor parte de las transmisiones nosocomiales de patógenos potenciales procede de los pacientes (o de los profesionales) en los no se diagnostica o sospecha la infección19,48. A medida que así lo exige el riesgo, se añaden otros componentes del equipo de protección personal (EPP). Este proceso escalonado apoya los requerimientos de EPP de la Occupational Safety and Health Administration respecto a los profesionales que ejercen en los SEM20,21,49,50 y puede ofrecer una protección significativa a los profesionales reduciendo al mismo tiempo la contaminación cruzada y la infección.
CONCLUSIONES
En nuestro estudio se han evaluado cualitativamente los patógenos bacterianos detectados en los vehículos utilizados por el SEM. Cuatro de los siete géneros aislados son patógenos nosocomiales importantes y tres de estos cuatro presentaron patrones formidables de resistencia antibiótica. Todos los microorganismos detectados responden a los agentes desinfectantes utilizados en la actualidad por las agencias de SEM. Las líneas futuras que se desarrollen a partir de este estudio deberían establecer una definición más precisa de la flora microbiológica existente en los vehículos utilizados por las agencias de SEM para el traslado de los pacientes. Los resultados obtenidos en los estudios de este tipo se pueden utilizar en los programas formativos dirigidos hacia el personal de los SEM. Los profesionales sanitarios muestran tasas de cumplimiento bajas de las prácticas de higiene de las manos37-41. El incremento de la concienciación respecto a los patógenos que pueden existir en su entorno de trabajo podría dar lugar a un aumento en las tasas de cumplimiento de las prácticas para el control de la infección.
Recibido el 21 de mayo de 2007 del Department of Emergency Medicine, Division of Special Operations, The Johns Hopkins Medical Institutions, Baltimore, Maryland, (DWA) y la University of Maryland Baltimore County, Baltimore Maryland (RAB). Revisión recibida el 5 de septiembre de 2007; revisión recibida el 31 de octubre de 2007; aceptado para publicación el 2 de noviembre de 2007.
Dirección para correspondencia y solicitud de separatas: Donald W. Alves, MD, MS, FAAEM, FACEP, Department of Emergency Medicine, Division of Special Operations, The Johns Hopkins Medical Institutions, 4940 Eastern Avenue, A5W Room 573, Baltimore, MD 21224.
Correo electrónico: hvngchstpn@aol.com.
doi:10.1080/10903120801906721
Bibliografía
1. Gallagher R. Infection control: public health, clinical effectiveness and education. Br J Nursing 1999;8(18):1212-1214.
2. Dettenkofer, M. Current challenges on hospital hygiene. Gesundheitswesen 2001;63(Suppl. 2):S139-S141 [English Abstract].
3. Wenzel RP. Does infection control control infections? J Suisse Med. 2000;130(4):119-121.
4. Friedman C. Infection control program: structure, administrative reporting. In: Infection Control and Applied Epidemiology: Principles and Practice. Baltimore, MD: Mosby, 1996:120-1-120-8.
5. Austin DJ. Vancomycin-resistant enterococci in intensive-care hospital settings: transmission dynamics, persistence, and the Impact of infection control programs. Proc Nat Acad Sci USA.1999;96(12):6908-6913.
6. Herwaldt LA, Decker MD, Eds. A Practical Handbook for Hospital Epidemiologists. Thorofare, NJ: The Society For Healthcare Epidemiology of America and SLACK, Inc., 1998.
7. Mayhall GC, Ed. Hospital Epidemiology and Infection Control, second edition. Baltimore, MD: Lippincott, Williams & Wilkins, 1999.
8. Wenzel RP, Veazey JM, Jr, Townsend TR. Role of inanimate environment in hospital-acquired infections. In: Infection Control in Healthcare Facilities. Microbiological Surveillance. Baltimore, MD: University Park Press, 1977: 71-143.
9. Bowlus B, Ed. Infection Control and Applied Epidemiology: Principles and Practice. Baltimore, MD: Mosby, 1996.
10. Lloyd RS, Vogel DG, Kereluk K. A microbiological study of hospital cloth surgical packs prior to sterilization. Health Lab Sci. 1970;7(2):69-75.
11. Reichert M. Reuse of single-use devices. In: Infection Control and Applied Epidemiology: Principles and Practice. Baltimore, MD: Mosby, 1996:129-1-129-7.
12. Shandera TJ. Descriptive study of nosocomial infections in a short-term inpatient behavioral health setting.AmJ Infect Contr. 2001;29(4):275-280.
13. Sottile FD, Marrie TJ, Prough DS, Hobgood CD, Gower DJ, Webb LX, Costerton JW, et al. Nosocomial pulmonary infection: possible etiologic significance of bacterial adhesion to endotracheal tubes. Crit Care Med. 1986;14(4):265-270.
14. Tucker A. Medical students and infection control: risks and precautions. Tokai J Exp Clin Med. 1999;24(4-6):169-175.
15. Walter WG, Staber AH, Smith EP. Studies of airborne bacteria in a partially carpeted hospital. Health Lab Sci. 1969;6(2):140-147.
16. Hassoun A, Vellozzi EM, Smith MA. Colonization of personal digital assistants carried by healthcare professionals [letter]. Infect Contr Hosp Epidemiol. 2004;25(11):1000-1001.
17. Marcus R, Srivastava PU, Bell DM, McKibben PS, Culver DH, Mendelson MH, Zalenski RJ, et al. Occupational blood contact among prehospital providers. Ann of Emerg Med. 1995;25(6):776- 779.
18. Srinivasan A, Song X, Ross T, Merz W, Brower R, Perl TM. A prospective study to determine whether cover gowns in addition to gloves decrease nosocomial transmission of vancomycin-resistant enterococci in an intensive care unit. Infect Contr Hosp Epidemiol. 2002;23(8):424-428.
19. Mehta SD, Rothman RE, Kelen GD, Quinn TC, Zenilman JM. Unsuspected gonorrhea and chlamydia in patients of an urban adult emergency department: a critical population in STD control intervention. Sexually Transmitted Dis. 2001;28(1):33-39.
20. Occupational Health and Safety Administration, U.S. Department of Labor website: http://www.osha.gov/index.html. Document#3130: Occupational Exposure to Bloodborne Pathogens: Precautions for Emergency Responders. Accessed October 20, 2005.
21. Occupational Health and Safety Administration, U.S. Department of Labor website: http://www.osha.gov/index.html. Document#3151: Personal Protective Equipment. Accessed October 20, 2005.
22. Fankhauser, DB. Spreading Technique for Plating Bacteria. University of Cincinnati Clermont College Department of Biology and Chemistry website, accessed July 20, 2004, at: http:// biology.clc.uc.edu/fankhauser/labs/microbiology/yeastplate count/spreading technique.html.
23. Weinstein SA. Health and safety programs. In: Infection Control and Applied Epidemiology: Principles and Practice. Baltimore, MD: Mosby, 1996:108-1-108-8.
24. Vesley D, Michaelsen GS. Application of a surface-sampling technic to the evaluation of bacteriological effectiveness of certain hospital housekeeping procedures. Health Lab Sci. 1964;1(2):107-113.
25. Kanemitsu K, Yamamoto H, Takemura H, Kaku M, Shimada J. Characterization ofMRSAtransmission in an emergency medical center by sequence analysis of the 3'-end region of the coagulase gene. J Infect Chemother. 2001;7(1):22-27.
26. Marcus R, Srivastava PU, Bell DM, McKibben PS, Culver DH, Mendelson MH, Zalenski, et al. Occupational blood contact among prehospital providers. Ann Emerg Med. 1995;25(6):776- 779.
27. Mercy Hospital Antibiogram. Report of Antibiotic Susceptibilities: January 1, 2002 to January 1, 2003.
28. Mercy Hospital Antibiogram. Report of Antibiotic Susceptibilities: January 1, 2003 to January 1, 2004.
29. Mercy Hospital Antibiogram. Report of Antibiotic Susceptibilities: January 1, 2004 to January 1, 2005.
30. Landers SJ. Resistant bacteria remain health threat. Am Med News May 19, 2003:31.
31. Bartlett, RC. The hospital laboratory; its responsibility as a working member of the infection control committee. Health Lab Sci. 1974;11(2):80-84.
32. Fraser VJ. Starting to learn about the costs of nosocomial infections in the new millennium: where do we go from here? Infect Contr Hosp Epidemiol. 2002;23(4):174-176.
33. Neuhauser MM,Weinstein RA, Rydman R, Dznziger LH, Karam G, Quinn JP. Antibiotic resistance among gram-negative Bacilli in US intensive care units: implications for fluoroquinolone use. JAMA. 2003;289(7):885-888.
34. Smith B. Infection control. EMS reacts—and overreacts—to the AIDS panic. JEMS. 1983;8(8):24-29.
35. Fauci, AS. Emerging infectious diseases: a clear and present danger to humanity. JAMA. 2004;292(15):1887-1888.
36. Nigam Y, Cutter J. A preliminary investigation into bacterial contamination of Welsh emergency ambulances. Emerg Med J. 2003:20:479-482
37. Hinson PL. Instructional methods. In: Infection Control and Applied Epidemiology: Principles and Practice. Baltimore, MD: Mosby, 1996:31-1-31-4.
38. Hinson P. The infection control professional as a learner. In: Infection Control and Applied Epidemiology: Principles and Practice. Baltimore, MD: Mosby, 1996:32-1-32-2.
39. Hoffmann KK, Clontz EP. Education of healthcare workers in the prevention of nosocomial infections. In: Hospital Epidemiology and Infection Control, second edition. Baltimore, MD: Lippincott Williams & Wilkins, 1999:1373-1380.
40. Carder CC. Prehospital and emergency department. In: Infection Control and Applied Epidemiology: Principles and Practice. Baltimore, MD: Mosby, 1996:99-1-99-9.
41. Dorsey ST, Cydulka RK, Emerman CL. Is handwashing teachable?: failure to improve handwashing behavior in an urban emergency department. Acad Emerg Med. 1996;3(4):360-365.
42. Eveillard M, Quenon JL, Rufat P, Mangeol A, Fauvelle F. Association between hospital-acquired infections and patients' transfers. Infect Contr Hosp Epidemiol. 2001;22(11):693-696.
43. Flowers LK. Bioterrorism Preparedness, II: The Community and emergency medical services systems. Emerg Med Clin North-Am. 2002;20(2):457-476.
44. Cummings MJ, Lynch P. Body substance isolation. In: Infection Control and Applied Epidemiology: Principles and Practice. Baltimore, MD: Mosby, 1996:14-1-14-7.
45. Larson EL. Chapter 19: Hand washing and skin preparation for invasive procedures. In: Infection Control and Applied Epidemiology: Principles and Practice. Baltimore, MD: Mosby, 1996:19-1 -19-7.
46. Larson EL. Appendix G: APIC Guideline for hand washing and hand antisepsis in health-care settings. In: Infection Control and Applied Epidemiology: Principles and Practice. Baltimore, MD: Mosby, 1996:G-1-G-17.
47. Kim LE, Evanoff BA, Parks RL, Jeffe DB, Mutha S, Haase C, Fraser VJ. Compliance with universal precautions among emergency department personnel: implications for prevention programs. Am J Infect Contr. 1999;27(5):453-455.
48. Epstein D, Raveh D, Schlesinger V, Rudensky B, Gottehner NP, Yinnon AM. Adult patients with occult bacteremia discharged from the emergency department: epidemiological and clinical characteristics. Clin Infect Dis. 2001;32(4):559-565.
49. Weist K, Pollege K, Schulz I, Ruden H, Gastmeier P. How many nosocomial infections are associated with cross-contamination? a prospective cohort study in a surgical intensive care unit. Infect Contr Hosp Epidemiol. 2003;23(3):127-132.
50. DeCastro MG, Fauerbach L, Masters L. Aseptic techniques. In: Infection Control and Applied Epidemiology: Principles and Practice. Baltimore, MD: Mosby, 1996:20-1-20-4.
51. Alves, LW. Senior licensed clinical medical technologist. Personal communication, October 31, 2004.
Comentario
Edición Española
"ESTRÉS CRÓNICO Y ESTRATEGIAS DE SUPERACIÓN EN EL PERSONAL VOLUNTARIO DE LOS SERVICIOS DE EMERGENCIAS MÉDICAS"
Bernafe Fernándeza,b, Andoni Oleagordiab,c, Carlos Beaumonta,d y Clint Lauwrence Jean Louisa,d
aServiciode Urgencias. Hospital de Navarra. Pamplona. España.
bDirectoresNacionales de Primer Interviniente.
cProtección Civil. Ayuntamiento de Bilbao. Bilbao. España.
dInstructores de Primer Interviniente
SE TRATA DE UN INTERESANTE TRABAJO QUE ANALIZA EL ESTRÉS CRÓNICO Y SUS ESTRATEGIAS DE SUPERACIÓN por parte del personal voluntario que atiende las emergencias médicas.
De todos es conocido que el personal voluntario de la emergencia médica se enfrenta cada día a situaciones estresantes que pueden pasar factura a su propia salud y bienestar.
Se ha escrito poco sobre la patología que afecta a este colectivo profesional, por lo que este estudio cobra, si cabe, más importancia.
Llama la atención la alta tasa de despersonalización y agotamiento emocional que los participantes reconocieron, así como la utilización de diversas técnicas de superación del estrés, alguna de ellas inadecuada.
El Dr. Norman McSwain dijo: «nuestros pacientes no nos escogieron, nosotros hemos escogido atenderles». Sin duda, la labor del voluntario es gratificante, pero no fácil. Sirvan estas líneas como homenaje y reconocimiento de la labor que día a día desempeñan tantos miles de voluntarios anónimos.
El personal voluntario es, en muchas ocasiones, el primero en llegar al escenario de una emergencia. Situaciones como los incidentes con múltiples víctimas, pacientes pediátricos, fallecimientos, amputaciones, violencia, malos tratos, requieren una formación para adquirir la capacidad de afrontar el estrés físico y emocional que implica este trabajo.
El voluntario es una parte importante del equipo sanitario. Como miembro de ese equipo, debe aprender a reconocer los signos de desequilibrio físico y emocional; no solamente los suyos, sino los de sus compañeros, cooperantes, familiares y amigos. El voluntario que no entienda la importancia de estar seguro, sano y equilibrado emocionalmente representa el punto más débil del equipo sanitario.
En nuestra experiencia, su formación es muy heterogénea, en algunas áreas escasa, por lo que su sacrificio generoso y vocación infinita no bastan para suplir estas deficiencias.
En un intento de homogeneizar la formación de este amplio colectivo, nace el proyectoPrimer Interviniente en Emergencias (www.primerinterviniente. es). Es un programa dirigido a todos los colectivos (voluntarios, socorristas, bomberos, policías, profesores, familiares, etc.) que en su tarea diaria pueden actuar como primeros intervinientes en una emergencia sanitaria.
Consideramos que la experiencia contrastada de este programa en otros países de nuestro entorno (Estados Unidos, Canadá, Francia, Reino Unido, etc.) avala su implantación y desarrollo en el nuestro.
El contenido docente de este programa permite dotar al futuro primer interviniente de los conocimientos y aptitudes necesarios para brindar una buena asistencia así como para disminuir y tratar de controlar el agotamiento emocional y el estrés al que va a ser sometido en su quehacer diario.
Una buena formación inicial junto con un buen programa de formación continuada, son la base para que el estrés no alcance límites patológicos, pero el impacto de los mismos estímulos provoca niveles diferentes de estrés, dependiendo fundamentalmente del tipo de personalidad. Un entrenamiento adecuado en el control de estas situaciones, adaptado al tipo de personalidad de cada uno, es un complemento imprescindible para evitar llegar a situaciones de agotamiento emocional.
ESTRÉS CRÓNICO Y ESTRATEGIAS DE SUPERACIÓN EN EL PERSONAL VOLUNTARIO DE LOS SERVICIOS DE EMERGENCIAS MÉDICAS
INTRODUCCIÓN
Las experiencias de estrés crónico y de superación del personal voluntario de los servicios de emergencias médicas (SEM) parecen ser específicas y distintas de las correspondientes a los profesionales contratados.
Además de su trabajo voluntario, desempeñan un trabajo a tiempo completo o parcial en otras profesiones de servicio, por lo que pueden soportar una carga adicional (superior a la que soportan los profesionales de emergencias contratados) que hace que presenten un riesgo elevado de síndrome de agotamiento profesional.
OBJETIVO
El objetivo de este estudio de investigación realizado mediante una encuesta con diseño transversal, ha sido la evaluación de la relación que hay entre el estrés crónico que presenta el personal voluntario de los SEM y las estrategias que utilizan estas personas para superar dicho problema.
MÉTODOS
Encuesta anónima y autovalorada en la que se incluían herramientas estandarizadas para valoración de 2 aspectos:
¿ Valoración del agotamiento profesional (burnout) (MBI, Maslach Burnout Inventory). El MBI está constituido por 22 afirmaciones cortas que permiten 6 opciones de respuesta para valorar la frecuencia con la que una persona se siente de cierta manera respecto a su trabajo.
Estos ítems se utilizan para evaluar 3 dimensiones del agotamiento profesional: despersonalización (17 ítems; p. ej., «trabajar todo el día con personas realmente me causa tensión»); agotamiento emocional (13 ítems; p. ej., «me he hecho más insensible respecto a las personas desde que realizo este trabajo»), y realización personal (14 ítems; p. ej., «me siento muy estimulado por el hecho de trabajar estrechamente con las personas a las que atiendo»).
¿ Estrategias de superación del burnout (CMC, Coping Mechanisms Checklist). El CMC requiere que los encuestados indiquen la utilidad de una lista de 8 estrategias de superación respecto al control del estrés laboral cotidiano (p. ej., «humor negro», «hablar con los compañeros», «intentar evitar el servicio») mediante las siguientes opciones de respuesta: muy útil, útil, inútil, completamente inútil, dudoso o falta de aplicación de estrategias de superación.
Los investigadores desarrollaron 6 ítems adicionales a la herramienta CMC original en relación con objetivos específicos del estudio: «consumir una bebida alcohólica», «seleccionar los avisos que permiten evitar las situaciones estresantes», «utilizar los servicios de salud mental a disposición de los profesionales de los SEM», «realizar el esfuerzo mínimo necesario para permanecer como miembro activo en la empresa», «hablar con el cónyuge o con alguna otra persona significativa» y «participar en comportamientos de riesgo (especificarlos)».
RESULTADOS
¿ Los resultados del MBI revelaron porcentajes alarmantes de participantes con puntuaciones elevadas en las categorías de despersonalización y de agotamiento emocional (99 y 92%, respectivamente). Estas puntuaciones son significativamente mayores que las obtenidas en otros estudios efectuados con profesionales de la asistencia sanitaria.
¿ La mayor parte de los voluntarios de los SEM también presentó puntuaciones elevadas en la categoría de realización personal (76%), lo que podría reflejar una tendencia de los voluntarios hacia la adquisición de un sentimiento positivo de sí mismos por el hecho de ofrecer un servicio a los miembros de su propia comunidad.
¿ A pesar de que se observó una tendencia hacia el uso de diversos comportamientos positivos de superación, tal como hablar con los compañeros (100%) y hablar con el cónyuge o con alguna otra persona positiva (89%), también se observaron diversos comportamientos preocupantes: utilización como estrategia de superación del «humor negro» (78%); «seleccionar los avisos menos comprometidos» (58%); «hacer el esfuerzo mínimo necesario para permanecer como miembro activo en mi empresa» (53%), y «consumir una bebida alcohólica» (51%).
¿ Menos de la mitad de los encuestados señaló aplicar como estrategia de superación el uso de los servicios de salud mental proporcionados por los SEM.
¿ La falta de apoyo social en el trabajo ha constituido un elemento contribuyente importante y bien documentado al estrés crónico entre los profesionales asistenciales.
CONCLUSIÓN
¿ El sexo, los años de experiencia, los tipos de estrategias de superación aplicadas, y los niveles elevados de despersonalización y de agotamiento emocional son aspectos que se deben considerar en el desarrollo de los programas de salud mental frente al estrés crónico entre los voluntarios de los servicios SEM.
¿ El objetivo de cualquier servicio de emergencias es ayudar a sus voluntarios para que alcancen y mantengan niveles elevados de salud mental y física.