La urea es una molécula higroscópica (capaz de absorber agua) presente en la epidermis como parte del factor de hidratación natural, y es fundamental para la adecuada hidratación e integridad del estrato córneo. Una reducción de la capacidad higroscópica puede incrementar la pérdida transepidérmica del agua (PTEA), desregular de la proliferación epidérmica e inhibir la descamación cutánea, traduciéndose clínicamente en hiperqueratosis y prurito1.
La urea es un producto tópico hidratante, emoliente, queratolítico y antipruriginoso, y desempeña un papel clave en la regulación genética epidérmica. Es útil en diversas dermatosis que cursan con la piel seca y descamativa como la dermatitis atópica, la dermatitis seborreica, la ictiosis y la psoriasis, entre muchas otras2. La urea puede incrementar la penetración cutánea y optimizar la acción de los fármacos tópicos2 y se encuentra disponible en diversas concentraciones y formulaciones. Sus efectos secundarios son leves y más frecuentes en concentraciones altas. Presentamos una revisión de las indicaciones de la urea tópica en la dermatología, discutiendo su mecanismo de acción, el perfil de seguridad, las formulaciones e indicaciones.
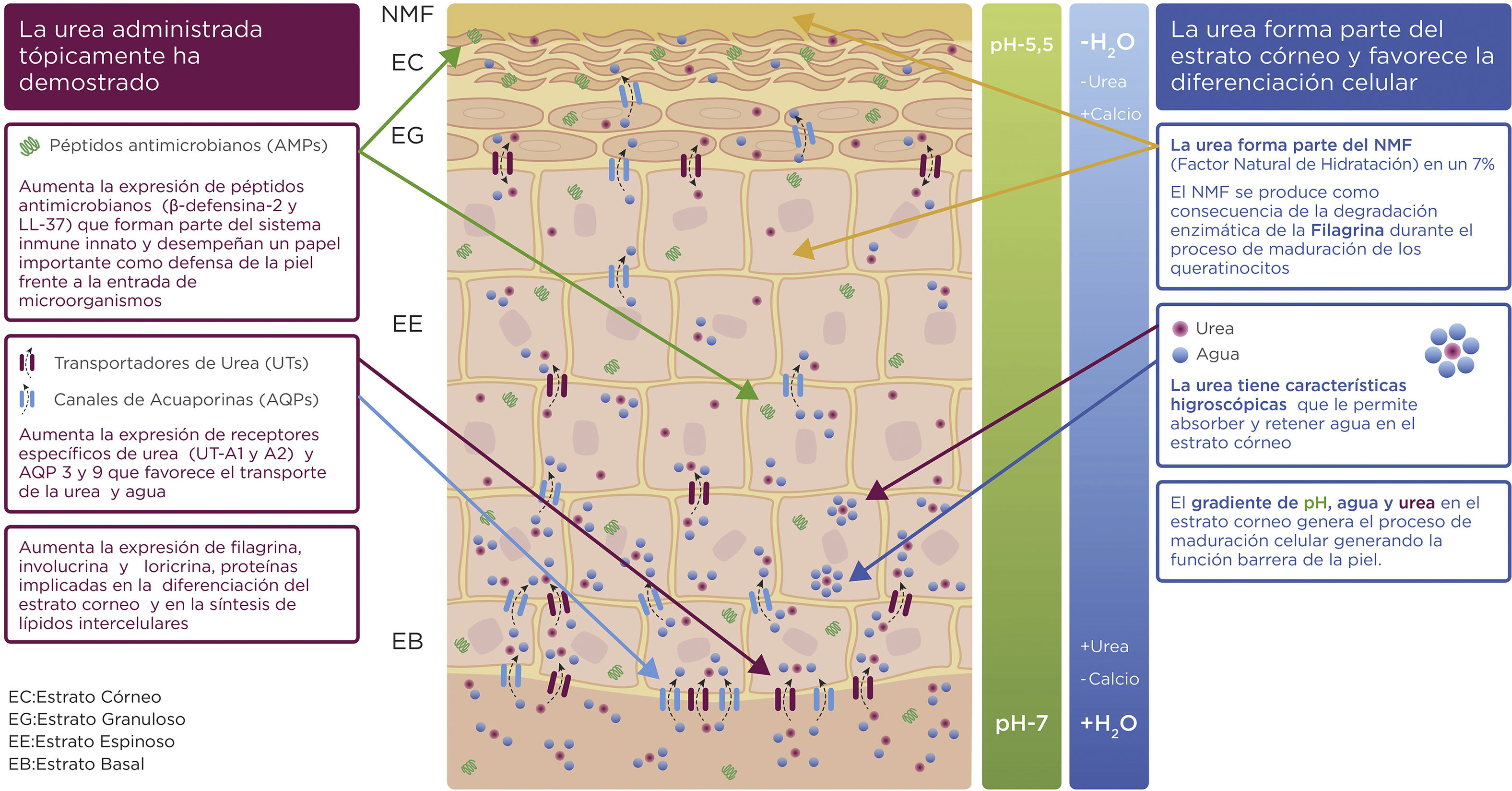
Mecanismo de acciónLa urea no es simplemente un metabolito pasivo, sino un importante regulador de las señales moleculares que mantienen la estructura y la función epidérmica (tabla 1, fig. 1). Regula la proliferación epidérmica3, mejora la función barrera de la piel y la defensa antimicrobiana4 e incrementa la humectación del estrato córneo5. Además, presenta una acción queratolítica en concentraciones ≥ 30%5 y aumenta la penetración de los fármacos tópicos como los antifúngicos, los corticoides y las hormonas5.
Efectos de la urea tópica y su mecanismo de acción
| Efecto | Mecanismo |
|---|---|
| Regulación de la proliferación epidérmica |
|
| |
| |
| Optimiza la función barrera de la piel e incrementa la defensa antimicrobiana |
|
| |
| |
| Incrementa la humectación del estrato córneo |
|
| |
| |
| Anti-pruriginoso |
|
| |
| Anti-irritativo |
|
| Queratolítico |
|
| Incrementa la penetración de medicamentos tópicos |
|
Mecanismo de acción de la urea tópica. La urea ingresa a los queratinocitos a través de transportadores específicos (UT-A1, UT-A2, AQP-3 y AQP-9). Incrementa la expresión de estos transportadores y de los canales de agua (acuaporinas). Aumenta la expresión génica de los genes que impactan en la diferenciación queratinocitaria, en la síntesis de lípidos y en la producción de péptidos antimicrobianos, optimizando la función de barrera cutánea y la defensa antimicrobiana.
AMP: péptidos antimicrobianos; AQP: acuaporina; EB: estrato basal; EC: estrato córneo; EE: estrato espinoso; EG: estrato granuloso; NMF: factor de hidratación natural; UT: transportador de urea.
La urea posee un excelente perfil de seguridad. Ocasionalmente se observa una leve irritación cutánea asociada al uso de concentraciones elevadas. Solo hemos encontrado un caso descrito de dermatitis de contacto alérgica a una crema con alta concentración de urea, y posiblemente fue secundaria a la colofonia6. Las preparaciones con urea pueden presentar un olor desagradable, pero se disipa rápidamente y es bien tolerada7.
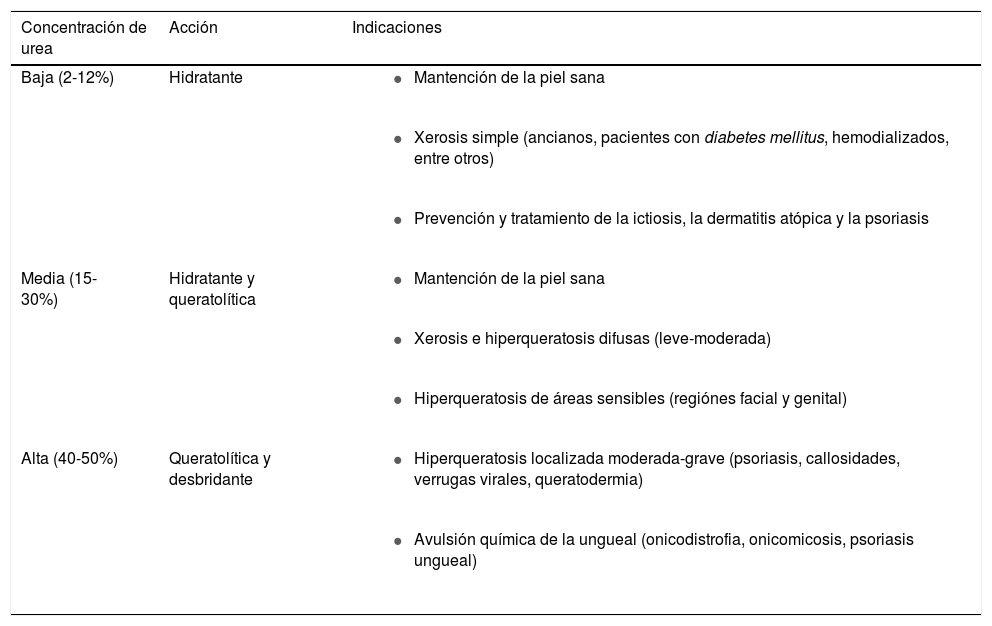
Formulaciones tópicas que contienen ureaExisten múltiples vehículos, formulaciones y concentraciones disponibles, lo que permite una gran versatilidad en su prescripción. Su elección depende del trastorno a tratar, la gravedad, el área del cuerpo involucrada y la aceptabilidad cosmética8 (tabla 2). En general, se indican compuestos con concentraciones bajas de urea (2-12%) por su acción hidratante y optimizadora de la barrera cutánea9, concentraciones medias (15-30%) como hidratante y queratolítico10 y altas concentraciones (40% o más) como queratolítico y desbridante7 (tabla 3).
Formulaciones tópicas disponibles con urea
| Tipo de formulación | Características |
|---|---|
| Loción |
|
| Crema |
|
| Gel |
|
| Ungüento |
|
| Barniz o laca de uñas |
|
Efectos e indicaciones de la urea tópica según la concentración a la que se emplea
| Concentración de urea | Acción | Indicaciones |
|---|---|---|
| Baja (2-12%) | Hidratante |
|
| ||
| ||
| Media (15-30%) | Hidratante y queratolítica |
|
| ||
| ||
| Alta (40-50%) | Queratolítica y desbridante |
|
|
Las cremas con concentración baja o media (2-20%) de urea pueden indicarse para el cuidado habitual de la piel en individuos sin alteraciones cutáneas2,9–11. La urea puede disminuir la PTEA11, aumentar el contenido acuoso del estrato córneo, optimizar la función de barrera cutánea e incrementar la concentración de péptidos antimicrobianos en la piel4. También, ha demostrado disminuir la reactividad cutánea frente a irritantes como el lauril sulfato de sodio11; y la adición de urea 5% a un gel hidroalcohólico disminuyó la PTEA, la sequedad y la reactividad cutánea12. Las propiedades reguladoras de la urea a nivel epidérmico podrían incluso ayudar a disminuir el envejecimiento cutáneo13.
Dermatitis atópicaLa piel de los pacientes con dermatitis atópica (DA) se caracteriza por una mayor PTEA, la presencia de microfisuras y la disfunción de la barrera cutánea14. El uso de cremas emolientes e hidratantes es considerado un pilar en el tratamiento de esta enfermedad14,15 y su uso se ha documentado en un gran número de ensayos clínicos2,9,16,17. Sin embargo, dada la amplia variedad de productos disponibles, la elección del emoliente puede ser difícil, e incluso algunos pueden empeorar la DA y/o producir dermatitis de contacto14,17. Las preparaciones con urea han demostrado disminuir la PTEA y mejorar la hidratación del estrato córneo en la piel eccematosa2,9,11,18. Una revisión sistemática sobre el uso de emolientes en DA encontró un mayor nivel de evidencia con urea tópica, y la recomienda como primera línea terapéutica17. Un ensayo clínico aleatorizado demostró la superioridad de la urea 4% versus glicerina 20% en la reducción de la PTEA en los pacientes con DA18.
En cuanto a la prevención de los brotes de DA, un ensayo clínico aleatorizado con pacientes con DA (n = 172) sin lesiones cutáneas tras el tratamiento con corticoides tópicos, mostró que el uso prolongado de urea al 5% aumentaba significativamente el periodo sin recaídas, disminuyendo el riesgo en un 37% y el uso de corticoides tópicos19.
IctiosisLas ictiosis corresponden a un grupo de trastornos genéticos caracterizados por xerosis cutánea. La ictiosis vulgar (IV) es el subtipo más prevalente. Existen más de una docena de ensayos clínicos realizados en pacientes con diversas ictiosis, utilizando preparados con urea en concentraciones entre 2 y 10% (la más empleada ha sido al 10%) que demuestran una marcada mejoría en los parámetros clínicos y en la capacidad de retención cutánea del agua2,9. En un ensayo clínico aleatorizado con 30 pacientes con IV, una formulación de urea al 10% (Ureadin Rx 10), demostró una mayor reducción de descamación, aspereza, enrojecimiento y agrietamiento en comparación con una crema emoliente a base de glicerol20. En un estudio realizado en 5 pacientes con IV, una emulsión con urea al 10%, disminuyó el prurito y la xerosis en todos los individuos. Se realizó videomicroscopia y microscopia confocal de reflectancia, objetivándose una marcada disminución de la descamación y del tamaño de los surcos cutáneos21.
PsoriasisLa urea tópica incrementa la hidratación del estrato córneo, la capacidad de retención de agua y disminuye la PTEA, el prurito, la descamación y la hiperqueratosis en los pacientes con psoriasis2,7,10,22. Pese a que habitualmente se indican concentraciones medias o altas de urea en esta enfermedad, diversos estudios avalan la utilización de concentraciones bajas (al 10%) con buenos resultados clínicos, y puede incrementar la efectividad de la betametasona y el calcipotriol tópicos9,22. Múltiples estudios empleando concentraciones medias de urea (17%) junto a ditranol al 0,1% han mostrado buenas respuestas clínicas2. Concentraciones altas de urea (40%) junto a bifonazol al 1% han demostrado ser efectivas en el tratamiento de la psoriasis del cuero cabelludo2. En un ensayo clínico aleatorizado (n = 70) el uso de un champú con urea disminuyó significativamente el prurito y el índice de gravedad de la psoriasis del cuero cabelludo23.
Dermatitis seborreica del cuero cabelludoLos queratolíticos evitan la formación de escamas o costras de la dermatitis seborreica y ayudan a la penetración de los fármacos tópicos24. La urea posee propiedades antimicóticas y antimicrobianas, y una alta capacidad humectante. En un estudio clínico en pacientes con dermatitis seborreica leve-moderada, el uso de un champú con urea, ácido glicólico, ácido salicílico e ictiol pálido, entre otros ingredientes, redujo significativamente la irritación y el prurito, y mejoró el aspecto del cabello25. El uso de una combinación de urea al 40% y bifonazol al 1% puede ser una opción en los casos graves2.
Hiperqueratosis o queratodermia palmoplantarEs un amplio espectro de trastornos caracterizados por el engrosamiento anormal de la piel de las palmas de las manos y plantas de los pies. Dentro de la terapia tópica, la urea a concentraciones > 30% puede ser una buena alternativa10,25. Se puede combinar con ácido salicílico, ácido láctico, retinoides y corticosteroides.
La terapia diana (fármacos biológicos) puede ocasionar efectos adversos como la reacción cutánea mano-pie, caracterizada por lesiones hiperqueratósicas dolorosas en las palmas y las plantas. Un ensayo clínico aleatorizado en pacientes con carcinoma hepatocelular avanzado tratados con sorafenib (n = 871) demostró que el tratamiento profiláctico con urea al 10% puede disminuir la incidencia de la reacción cutánea mano-pie y retardar significativamente su aparición26.
Xerosis cutáneaMúltiples estudios clínicos avalan el uso de la urea tópica en concentraciones variables (más frecuentemente al 10%) para el tratamiento de la xerosis cutánea en los individuos con o sin enfermedades dermatológicas2,5. En un ensayo clínico aleatorizado con 40 pacientes con diabetes mellitus tipo 2, la urea tópica al 5% con arginina y carnosina demostró aumentar la hidratación cutánea y disminuir significativamente la xerosis en comparación con un emoliente a base de glicerol27. Así también, en un estudio prospectivo con individuos > 60 años (n = 42) una crema de urea al 5% demostró una mayor hidratación cutánea en comparación con un emoliente control, avalando el uso de este compuesto en la xerosis de los ancianos, la cual puede afectar hasta al 75% de los adultos mayores28. La xerosis también es muy frecuente entre los pacientes que reciben diálisis renal. Los factores desencadenantes incluyen la acumulación de toxinas urémicas, la inflamación sistémica y la presencia de comorbilidades como la diabetes mellitus y la hepatitis vírica. Un ensayo clínico aleatorizado con 15 pacientes hemodializados con xerosis severa mostró una mejoría clínica significativa con la aplicación tópica de una loción que contenía urea al 10% y dexpantenol29.
La xerosis de los pies es muy frecuente entre la población en general. Una revisión de la literatura concluyó que los emolientes que contenían urea eran los avalados por una mayor evidencia científica. Múltiples estudios utilizando urea en concentraciones variables (5-40%) mostraron buenas respuestas clínicas30.
RadiodermitisLa dermatitis radioinducida es uno de los efectos secundarios más frecuentes de la radioterapia. En un estudio prospectivo en 98 pacientes con cáncer de mama, el uso intensivo de una loción con urea al 3%, polidocanol y ácido hialurónico, duplicó la probabilidad de no desarrollar radiodermatitis durante la radioterapia31.
Campo de cancerización y múltiples queratosis actínicasEl tratamiento de las queratosis actínicas hiperqueratósicas puede ser difícil. El tratamiento previo con queratolíticos como la urea, el ácido salicílico o los retinoides tópicos pueden incrementar las tasas de respuesta32. La terapia queratolítica con urea a altas concentraciones (40%) es un pre-tratamiento eficaz también para la terapia fotodinámica32. Sin embargo, puede aumentar el dolor durante el procedimiento e intensificar las reacciones adversas locales.
Enfermedad unguealLa avulsión química de las uñas con urea tópica a altas concentraciones (30-50%) es una opción terapéutica efectiva en onicomicosis. Concentraciones medias (20%) o altas pueden incrementar la eficacia de los fármacos antimicóticos tópicos al aumentar su penetración y biodisponibilidad5,7,10. Una reciente revisión sistemática que incluyó 6 estudios encontró tasas de mejoría clínica al utilizar urea al 40% y antifúngicos tópicos de entre el 29 y 85%33.
En la onicogrifosis, el engrosamiento ungueal, la paquioniquia, la psoriasis ungueal y la onicodistrofia, entre otros, la utilización de urea en altas concentraciones (40-50%) puede permitir el corte y cuidado adecuado de las uñas engrosadas y disminuir las molestias del paciente, con mínimos efectos adversos asociados. El uso bajo oclusión incrementa la rapidez de la respuesta clínica7.
Tinea pedisLa tiña de los pies puede tener un curso crónico y recalcitrante. La urea tópica tiene propiedades antimicrobianas, y disminuye la descamación y las fisuras. El uso de urea en concentraciones bajas (10%) asociada a antifúngicos tópicos reduce el tiempo de tratamiento e incrementa la respuesta clínica2. Concentraciones altas de urea pueden ser útiles en el tratamiento de la tinea pedis hiperqueratósica.
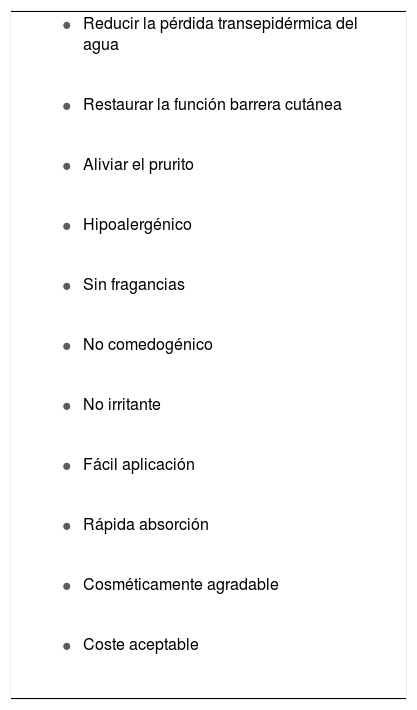
¿Cuál es el hidratante cutáneo ideal?La respuesta no es simple, pero muchos autores creen que el hidratante tópico ideal debería cumplir las condiciones especificadas en la tabla 48. Consideramos que las formulaciones con urea pueden cumplir con estas características y deberían ser una opción de primera línea a considerar tanto para mantener la piel saludable como para el tratamiento y la prevención de brotes de diversas dermatosis que cursan con xerosis, descamación y/o hiperqueratosis.
Características que debería tener el hidratante cutáneo ideal
|
|
|
|
|
|
|
|
|
|
|
Modificada de Sethi et al.8.
En resumen, la urea tópica presenta múltiples propiedades hidratantes, reguladoras de la proliferación y diferenciación epidérmica, y optimizadoras de la función barrera de la piel. Es un pilar en el tratamiento tópico y en la prevención de diferentes afecciones cutáneas xeróticas y/o hiperqueratósicas.
FinanciaciónLaboratorios ISDIN S.A., Barcelona, España.
Conflicto de interesesJaime Piquero-Casals es consultor de laboratorios ISDIN, Jesús Delgado y Aurora Garre reciben honorarios de laboratorios ISDIN.
- 1.
La urea es una molécula higroscópica, capaz de absorber agua.
- 2.
La urea forma parte del factor de hidratación natural de la piel.
- 3.
La urea desempeña un papel clave en la regulación genética en la epidermis regulando su proliferación.
- 4.
La urea mejora la función barrera de la piel y su defensa antimicrobiana.
- 5.
A concentraciones medias y altas la urea tiene una acción queratolítica.
- 6.
La urea puede aumentar la penetración cutánea de diversos fármacos tópicos.
- 7.
Está disponible en múltiples formulaciones y concentraciones distintas, lo que le da versatilidad para el tratamiento de diversas dermatosis.
- 8.
Se ha demostrado en múltiples ensayos clínicos su utilidad en dermatosis como la dermatitis atópica, ictiosis, psoriasis y xerosis cutánea, entre otras.
- 9.
La urea es útil para mantener una piel saludable.