En los últimos años la incidencia de hipotiroidismo congénito se ha incrementado casi al doble, lo cual se atribuye al mayor número de nacimientos prematuros y embarazos múltiples, a cambios en el diseño de los programas de tamizaje neonatal y a la mejora en las técnicas de laboratorio disponibles, que han permitido la detección de formas sutiles de la enfermedad.
Las estrategias de tamizaje varían de acuerdo con los objetivos de cada programa y en las últimas décadas se ha generado controversia sobre: a) el método ideal de detección: tirotropina (TSH), tiroxina (T4) o toma simultánea de T4 y TSH; b) la utilidad de la disminución de los cortes de TSH en sangre total implementadas recientemente y c) la necesidad del retamizaje de los recién nacidos prematuros o con bajo peso al nacer, con síndrome de Down y en otras poblaciones de riesgo.
A pesar de que es muy clara la utilidad del tratamiento oportuno de los casos de hipotiroidismo congénito severo para prevenir el retraso mental, la mayoría de los nuevos casos detectados con las nuevas estrategias son de menor severidad, como es el caso de la hipertirotropinemia neonatal transitoria y persistente, en los que la utilidad del tratamiento en el desarrollo neurocognitivo no ha sido probada en ensayos clínicos aleatorizados. El objetivo de este artículo es realizar una propuesta de tamizaje en población mexicana basada en la evidencia actual disponible y establecer áreas futuras de investigación que permitan resolver estas controversias.
In recent years, the incidence of congenital hypothyroidism has almost doubled; this is attributed to the increased number of premature births and multiple pregnancies, changes in the design of current neonatal screening programmes, and to the improvement in available laboratory techniques, which have allowed the detection of subtle forms of the disease.
Screening strategies vary according to the objectives of each programme and in recent decades, there has been controversy about: a) the ideal method of detection: TSH (thyrotropin), thyroxine (T4) or simultaneous T4 and TSH, b) the usefulness of the decrease in TSH cut-off in whole blood recently implemented and c) the need for re-screening among premature newborns with low birth weight, Down syndrome, and other high-risk populations.
Although the benefit of early treatment of severe cases of congenital hypothyroidism to prevent mental retardation is clear, most of the new cases detected with the new strategies are mild, such as transient and persistent neonatal hyperthyrotropinaemia, for which the usefulness of treatment in neurocognitive development has not been proven in randomized clinical trials. The objective of this article is to make a screening proposal in the Mexican population based on the current available evidence and to establish future research areas that help to resolve these controversies.
El objetivo de los programas nacionales de tamizaje metabólico neonatal (TMN) es la detección de enfermedades metabólicas congénitas antes de su manifestación clínica, lo que permite iniciar un tratamiento oportuno y mejorar su pronóstico. En la década de los 70, se publicaron los primeros estudios que demostraban que el coeficiente intelectual de un niño con hipotiroidismo congénito (HC) dependía drásticamente de la edad de inicio del tratamiento: esto impulsó a algunos investigadores a desarrollar un programa de tamizaje para la detección de HC con la finalidad de prevenir la discapacidad intelectual y mejorar el neurodesarrollo de estos pacientes1-4.
El primer programa de TMN para la detección de HC lo llevó a cabo en 1973 en Quebec (Canadá) Jean H. Dussault. La técnica inicial consistía en la medición de tiroxina (T4) mediante radioinmunoanálisis en sangre total recolectada mediante papel filtro (PF)2. Pocos años después, aún en la década de los 70, se establecieron programas de tamizaje en Inglaterra, Francia y Estados Unidos de América (EUA) y se desarrollaron ensayos para la medición de tirotropina (TSH) y globulina fijadora de T4 (TBG) con la finalidad de disminuir el número de falsos positivos y mejorar la eficacia de dichos programas2,5.
El tamizaje para la detección de HC es ahora una práctica universal en la mayoría de los países de Europa, Asia y América Latina. Sin embargo, en el mundo, aún cerca del 70% de los recién nacidos (RN) no tiene acceso a un programa de TMN6,7. En México, desde 1998 el TMN para la detección de HC es una prueba obligatoria para todos los RN8.
EpidemiologíaAntes del inicio de los programas de TMN, la incidencia de HC se estimaba en 1:7,000-10,000 RN vivos, que se incrementó rápidamente a 1/3,000-4,000 RN una vez implementados dichos programas6,7. En el 2010, la incidencia global de HC se estimaba en 1/3,500 RN, con variaciones étnicas y geográficas —mayor en población hispana y menor en raza negra—, con una relación 2:1 en mujeres9. La mayor parte de los casos son HC primarios, es decir, una alteración estructural o funcional de la glándula tiroides, mientras que el HC central (secundario o terciario), causado por alteraciones a nivel hipofisario o hipotalámico, corresponde a <5% de los casos. La incidencia de HC reportada en México es de 1:1,900 RN, considerablemente mayor que la incidencia mundial. Se estima que en México el 57% de los casos se deben a ectopia tiroidea, el 36% a agenesia tiroidea, el 7% a dishormonogénesis y el 5% a hipoplasia tiroidea8. El incremento en la incidencia de HC se ha atribuido a la detección de casos de menor severidad con los nuevos programas de tamizaje y al aumento del número de partos prematuros, embarazos múltiples y RN con bajo peso al nacer (BPN). La incidencia de HC en RN prematuros (RNP) y de BPN es mayor con respecto a los RN de término y peso adecuado para edad gestacional, reportándose de hasta 1:58 en aquellos con peso <1,000g, 1:295 en <1,500g y 1:1,589 en <2,500g10,11. Recientemente se ha demostrado que la incidencia de las formas severas de HC como la disgenesia, aplasia, hipoplasia y ectopia tiroidea se mantiene estable, mientras los casos con glándula tiroidea «in situ» y algunas dishormonogénesis son las que explican este incremento6,12.
Recomendaciones internacionales de tamizaje de hipotiroidismo congénitoLa Sociedad Europea de Endocrinología Pediátrica (ESPE)13 recomienda realizar un tamizaje universal para la detección de HC con la medición de TSH en sangre total en PF entre las 48 y 72 h de vida. Se recomienda realizar un segundo tamizaje en PF a las 2 semanas de vida o en las 2 semanas posteriores al primer tamizaje en aquellos neonatos de alto riesgo: RNP, BPN, críticamente enfermos, nacimientos múltiples y cuando la primera toma se recolecte antes de las primeras 24 h de vida. Así mismo, recomienda el inicio de tratamiento inmediato en aquellos neonatos con TSH en sangre total en PF ≥ 40 mU/L, tan pronto como sea posible obtener una muestra en suero, sin esperar los resultados. Cuando la TSH en sangre total es <40 mU/L se recomienda esperar los resultados de perfil tiroideo en suero (PTs) para normar conducta, siempre y cuando su resultado esté disponible en <48 h. Con base en los resultados del PTs se confirma el diagnóstico de HC y se propone el inicio de tratamiento inmediato si la TSH en suero es ≥20 mU/L o la T4 libre se encuentra por debajo de los límites normales para la edad. En aquellos neonatos con concentraciones de TSH entre 6 y 20 mU/L con T4 libre normal, se recomienda alguna de las siguientes opciones: 1) realizar estudios de imagen para buscar la etiología del HC (gamagrafía tiroidea con o sin test de descarga de perclorato o ultrasonido tiroideo) y con base en su etiología decidir inicio del tratamiento; 2) discutir con la familia el inicio de levotiroxina (LT4) y reevaluar el retiro del tratamiento en una etapa posterior (3 años) y 3) dejar sin tratamiento y repetir PTs en 2 semanas13.
La Task Force de los servicios preventivos de los EUA (USPSTF)14 recomiendan el tamizaje universal antes del egreso hospitalario, idealmente entre los 2 y 4 días de vida, en sangre total capilar en PF con cualquiera de los siguientes métodos: a) TSH, en casos con TSH elevada realizar T4 complementaria en misma muestra; b) T4, si está disminuida, realizar TSH en la misma muestra. Aun cuando algunos estados de EUA realizan un segundo tamizaje en neonatos de riesgo (RNP, BPN), no existen recomendaciones publicadas por la USPSTF o la Academia Americana de Pediatría (AAP) específicas para esta población9,13.
De acuerdo con la AAP9, una TSH > 40 mU/L acompañada de T4 baja en sangre total capilar en PF confirma el diagnóstico de HC, por lo que se deberá iniciar tratamiento inmediato posterior a la toma del PTs. Si la TSH es mayor al corte establecido pero <40 mU/L con T4 baja, se deberá repetir medición en PF y tomar PTs para confirmar el diagnóstico. En los casos con TSH elevada y T4 normal, se deberá realizar PTs en 2-4 semanas e iniciar el tratamiento solo en los casos en los que la TSH en suero persista >10 mU/L; en aquellos casos en los que la TSH se encuentre entre 6 y 10 mU/L con T4 libre normal, se deja a criterio del médico el inicio del tratamiento con base en la falta de evidencia para dar una recomendación en este grupo. En aquellos casos con TSH normal o baja y T4 baja, se recomienda realizar PTs; si la T4 libre en suero es menor al corte normal para la edad, se propone valoración por endocrinólogo pediatra para iniciar tratamiento en caso de sospecha clínica de HC central (HCC) o monitorización mensual de T4 libre9.
En México, de acuerdo con el lineamiento técnico de la Secretaría de Salud: «Tamiz neonatal: detección, diagnóstico, tratamiento y seguimiento de los errores innatos del metabolismo» la detección de HC se debe realizar mediante la determinación de TSH en gotas de sangre total recolectadas en PF entre las 72 horas y los 5 días de vida. En el caso de los RNP con riesgo de presentar falsos negativos secundarios a una elevación tardía de TSH se recomienda la toma de una segunda muestra entre las semanas 2 y 4 de vida en las siguientes circunstancias: RNP < 34 semanas de gestación (SDG), peso al nacer <2,000g, gemelos, neonatos críticamente enfermos, con síndrome de Down u otros síndromes genéticos, transfusión de concentrados eritrocitarios o exanguino-transfusión1.
De acuerdo con las guías de práctica clínica (CENETEC)8, para la prevención, detección y diagnóstico de HC, una TSH en sangre total en PF < 10 mU/L se considera tamizaje negativo. Una TSH entre 10 y 20 mU/L se considera un cribado dudoso y se recomienda repetir TSH en PF; si la TSH persiste >10 mU/L, se recomienda realizar PTs. Si la TSH en sangre total en PF es ≥40 mU/L o ≥20 mU/L con T4 baja, se recomienda inicio de tratamiento inmediato sin necesidad de esperar el resultado de PTs. Una TSH de 20-40 mU/L se considera un tamizaje positivo y se debera realizar PTs lo antes posible para confirmar el diagnóstico e iniciar tratamiento. De acuerdo con el PTs, el diagnóstico de HC se confirma en aquellos con TSH > 4.0 mU/L, T4L < 0.8 ng/dl y T4 total < 4 ug/dl. No se especifica en estas guías el manejo de aquellos pacientes con hipertirotropinemia aislada (TSH > 4.0 mU/L y T4L normal > 0.8 ng/dl).
Estrategias de tamizaje de hipotiroidismo congénitoDesde que se reportaron los resultados de los primeros programas de tamizaje, empezó la controversia sobre cuál era el mejor método de detección de HC: TSH o T4. El uso de TSH era más específico para el diagnóstico de HC mientras que T4 presentaba mayor sensibilidad. Inicialmente la mayoría de los países en Norteamérica optaron por la toma primaria de T4, seguida de una determinación de TSH en aquellos con una cifra de T4 menor al corte especificado (generalmente menor al percentil 5, 10 o 20), mientras que en Europa se prefirió la toma primaria de TSH2,5. Con el incremento en la precisión de los ensayos de TSH y la mejora en su sensibilidad, la mayoría de los programas alrededor del mundo han cambiado a una toma primaria de TSH. Esto ha incrementado la especificidad y ha disminuido el número de falsos positivos y el costo. Actualmente la mayor parte de los estados en EUA, Canadá, Europa y México realizan una toma primaria de TSH o una toma simultánea de TSH y T46.
Toma primaria de TSHEsta estrategia es capaz de detectar HC primario franco y compensado o HC subclínico. Sin embargo, no permite identificar aquellos casos de HCC, deficiencia de TBG y los casos de HC con elevación tardía de TSH observados en prematuros. La sensibilidad y especificidad reportadas para esta estrategia es del 97.5 y 99%, respectivamente, sin embargo, esto depende de los cortes de TSH utilizados por cada programa5.
Toma primaria de T4Esta estrategia detecta tanto los casos de HC primario como los de HCC (secundario o terciario). Sin embargo, no detecta aquellos casos de hipotiroidismo subclínico o compensado en los que la TSH se encuentra elevada pero la T4 se mantiene normal. Además, eleva el número de falsos positivos en RNP y de BPN o críticamente enfermos en quienes la hipotiroxinemia transitoria es una condición frecuente5.
Algunos programas emplean una estrategia en 2 pasos, realizando medición de TSH en PF en aquellos con T4 baja o de 3 pasos agregando la toma de TBG en PF en aquellas muestras con TSH normal y T4 baja, lo que disminuye los números de falsos positivos al ser capaces de diferenciar aquellos casos de deficiencia congénita aislada de TBG (prevalencia 1:5,000-10,000 recién nacidos vivos) y de HCC (prevalencia de 1:16,404 a 1:106,304 RN)3,5,15,16.
Toma simultánea de T4 y TSHAunque es considerada la estrategia con mayor sensibilidad porque detecta los casos de HC primario, secundario y terciario, pocos países en el mundo, entre ellos algunos estados de EUA e Israel, han optado por esta estrategia debido a que incrementa considerablemente los costos de tamizaje al incrementar de manera importante la tasa de RN llamados para muestras confirmatorias3,6,15,16.
Un estudio15 realizado en el norte de Italia evaluó la eficacia de la toma simultánea de T4 y TSH para la detección de HCC. Durante los años de 1989 a 2001, utilizando un corte de T4 de 3.1 ug/dl y de TSH de 18 mU/L en sangre total, se detectaron 10 casos falsos negativos (HCC) entre 745,258 neonatos tamizados. Se calculó que, de haberse realizado exclusivamente la toma de TSH, 21 pacientes más no hubieran sido detectados, de los cuales 4 correspondían a HCC y 17 a HC primarios con elevación tardía de TSH. Se calculó la tasa de falsos negativos de 1/74,526 recién nacidos vivos con la toma simultánea de T4 y TSH, 1/24,041 con la toma única de TSH y 1/9,554 con la toma exclusiva de T4. La tasa de falsos positivos fue de 1/79 con la toma simultánea, de 1/105 con la toma de TSH y de 1/244 con la toma de T4.
Estrategias de tamizaje en recién nacidos prematurosEl tamizaje metabólico de los RNP o con BPN plantea ciertos desafíos, ya que son más propensos a presentar falsos positivos y negativos, así como a cursar con enfermedades críticas que dificultan la interpretación de las pruebas de tamizaje y, en ocasiones, retrasan el diagnóstico. Los principales factores que aumentan la frecuencia de alteraciones tiroideas en esta población son la inmadurez del eje hipotálamo-hipófisis-tiroides, la menor capacidad de síntesis y metabolismo de hormonas tiroideas, el exceso o insuficiencia de yodo, la presencia de enfermedades críticas y el uso de algunos medicamentos en la unidad de cuidados intensivos neonatales (glucocorticoides, aminas, cafeína, dopamina, entre otros)12,17.
La elevación normal de la TSH que se observa en las primeras horas de vida en los RN de término y que permite la detección de los casos de HC puede atenuarse y retrasarse en el RNP debido a una relativa inmadurez del eje hipotálamo-hipófisis-tiroides17,18. Esta inmadurez se resuelve espontáneamente en el transcurso de 4 a 8 semanas, retrasándose, aún más, en aquellos RNP extremos (<27 SDG) o con peso muy bajo al nacer (<1,000 g)18. Lo anterior ocasiona que algunos RNP con HC presenten una elevación tardía de TSH que no permite su detección en aquellas muestras tomadas antes de las 2-4 semanas de vida. Otra condición común que dificulta la interpretación de las pruebas de tamizaje es la hipotiroxinemia del prematuro, definida como una disminución transitoria de T4 con concentraciones normales de TSH, que habitualmente se resuelve en el transcurso de 6-8 semanas. Las concentraciones de T4 y TBG aumentan paulatinamente durante la gestación entre las 15 y las 42 semanas, la elevación posnatal de T4 que se observa en los RN de término está atenuada en aquellos RN de 31-34 SDG, ausente en aquellos de 28-30 SDG o invertida en los <27 SDG19. Pocos autores han evaluado los rangos normales de hormonas tiroideas en RN prematuros de acuerdo con los días de vida y las SDG, por lo que la definición de los rangos óptimos de T4 y T4 libre en esta población es incierta17,19. La hipotiroxinemia aislada se observa hasta en el 50% de los RNP <30 SDG y es causa frecuente de falsos positivos en los programas que realizan la medición simultánea de TSH y T4 o la medición primaria de T4. A la fecha no existe evidencia de que el tratamiento de esta condición tenga utilidad20,21.
La mayoría de los programas en diversos países recomiendan realizar un segundo tamizaje en las 2-4 semanas de vida en los RNP con la finalidad de mejorar la detección oportuna. Aún existe controversia sobre la utilidad de repetir el tamizaje en estos neonatos, ya que algunos consideran que los casos detectados de forma tardía representan casos de HC transitorio sin repercusión clínica22. Existe también desacuerdo entre los cortes de TSH que deben utilizarse en la primera toma o en las tomas subsecuentes y no existen cortes de T4 total específicos para RNP23-25.
En un estudio18 realizado recientemente en el norte de Italia, se evaluó la utilidad de realizar un 2.° y 3.er tamizaje a los 15 y 30 días de vida en RNP con peso <2,500g. En un periodo de 4 años (2011-2014) donde se retamizaron 24,526 RNP, se encontraron 48 casos que presentaron elevación tardía de TSH, de los cuales el 94% fueron detectados en la 2.ª toma (15 días) y solo un 6% fueron detectados en la 3.ª toma (30 días). De los 48 casos detectados, 20 (41%) presentaron hipertirotropinemia transitoria que no ameritó tratamiento y 27 (56%) ameritaron tratamiento con LT4 por presentar TSH > 20 mU/L o T4 libre menor a los rangos normales para la edad. En el 74% de los RNP se realizaron estudios de imagen y se encontró la glándula tiroidea en posición normal en todos los casos. En sus conclusiones se recomienda una 2.a toma a las 2 semanas, pero cuestionan la utilidad de una 3.a toma.
En otro estudio12 realizado en Lombardía (Italia), se estudiaron de manera retrospectiva los casos de HC detectados en RNP durante 2007-2009, con la finalidad de establecer su desenlace. El tratamiento con LT4 se suspendió a los 2 años, el 23.8% de los casos detectados correspondieron a HC permanente (TSH > 10 mU/L en 2 ocasiones posterior a suspender tratamiento), el 23.8% presentaron hipertirotropinemia persistente (TSH 5-10 mU/L posterior a suspenderse tratamiento) y el 52.4% se trataron de hipotiroidismos transitorios (TSH < 5 mU/L posterior a suspenderse el tratamiento). La mayoría de los casos de HC permanente (8/9) habían presentado un resultado de tamiz negativo en la primera muestra de talón y fueron detectados con la toma de una 2.ª muestra (15-30 días de vida), el 87.5% de los casos presentaban una glándula tiroidea de tamaño, posición y morfología normales (evaluados por ultrasonido o gamagrama tiroideo) y solo el 12.5% presentaron una disgenesia tiroidea (atireosis o hemiagenesia).
Técnicas de mediciónEn la actualidad el TMN para la detección de HC se realiza mediante el análisis de gotas de sangre total recolectadas en PF o «tarjeta de Guthrie», idealmente entre los 3 y 5 días de vida para evitar falsos positivos secundarios a la elevación fisiológica de la TSH observada en los primeros días de vida3.
Actualmente existen métodos más sensibles y automatizados para la determinación de TSH y T4 que no requieren de marcadores radioactivos y que permiten una mejor distinción de los casos positivos y negativos. Estos incluyen inmunoanálisiss ligados a enzimas (ELISA), ensayos quimioluminiscentes y fluoroinmunoanálisis. El obtener resultados precisos depende de que las manchas de sangre obtenidas en el PF sean de buena calidad. Estas deben secarse a temperatura ambiente y no someterse a calor excesivo, deben saturar por completo el PF y aplicarse solo en un lado. Las manchas de sangre sobre una mancha de sangre previa, o doble mancha, así como aquellas contaminadas por agua u otros líquidos provocan resultados no válidos y no deben utilizarse. El análisis de una muestra insatisfactoria puede dar como resultado un valor de TSH falso negativo3,9.
Puntos de corteEn las últimas décadas, muchos países han reportado una duplicación de la incidencia de HC al disminuir sus cortes de TSH (sangre total) de 20-25 mU/L a 6-10 mU/L. La disminución del punto de corte ha generado controversia, debido a que algunos autores señalan que los nuevos casos detectados corresponden a casos transitorios o de menor severidad, en los que la evidencia de los beneficios a largo plazo del diagnóstico y tratamiento temprano en el desarrollo neurocognitivo no es tan clara24-28. Por otro lado, la disminución de los cortes de TSH sí incrementa considerablemente la carga laboral y económica de los programas de tamizaje6,22-25. Un estudio27 realizado en el Reino Unido evaluó los resultados de un programa regional de TMN que disminuyó su corte de TSH de 10 a 5 mU/L. De un total de 65,446 neonatos tamizados en un periodo de 2 años, 140 RN resultaron positivos en la 1.a toma de PF. De los 120 RN de término con tamizaje positivo, 67 presentaron valores de TSH entre 6 y 10 mU/L, de los cuales, solo 4 persistieron con TSH elevado al tomar una 2.a toma de PF y solo 2 de ellos presentaron HC confirmado por PTs que ameritó tratamiento con LT4. La disminución del corte de TSH incrementó el número de falsos positivos un 126%.
En Quebec (Canadá) se utiliza un corte de TSH en sangre total (PF) de 15 mU/L desde 1990. A partir del año 2001, se disminuyó el corte de TSH de 15 a 5 mU/L para todas las muestras tomadas después de los 14 días de vida, continuando con el corte de 15 mU/L para muestras tomadas en los primeros días de vida. Un estudio que evaluó el impacto de esta disminución encontró que posteriormente al 2001 la incidencia de HC con glándula tiroidea «in situ» se elevó a más del doble, mientras la incidencia de las formas más severas como disgenesia tiroidea y dishormonogenesis con bocio permaneció constante23: el 86% de los casos fueron permanentes. En contraste con lo encontrado en Quebec, otro estudio que analizó los casos de HC con glándula tiroidea «in situ» encontró que a los 3 años de edad solo el 34.5% de los niños presentaba HC permanente (TSH > 10 mU/L), el 27.4% hipertirotropinemia persistente (TSH 5-10 mU/L con T4 libre normal) y el 38.1% HC transitorio (TSH < 5 mU/L y T4 libre normal) al suspender el tratamiento29.
Pocos estudios han evaluado el impacto a largo plazo en el desarrollo neurocognitivo del tratamiento de los casos de HC con elevación discreta de TSH con resultados contradictorios, por lo que el debate sobre el corte de TSH ideal no ha sido resuelto. Un estudio realizado en Bélgica buscó una asociación entre los niveles de TSH obtenidos por tamiz y el desarrollo motor y neurocognitivo en la etapa preescolar. De 284 niños evaluados entre 4 y 6 años con niveles de TSH en tamiz entre 0.5 y 15 mU/L (corte de TSH para definir HC = 15 mU/L), no se encontró una asociación entre niveles de TSH > 5 mU/L y 15 mU/L con el desarrollo psicomotor. Se encontró una asociación débil entre aquellos con concentraciones de TSH > 10 mU/L y un menor coeficiente intelectual verbal, sin embargo, esta asociación no fue estadísticamente significativa al ajustar por factores potencialmente confusores26.
Lain et al.27, al evaluar los resultados académicos de casi 500,000 niños, encontraron que conforme los niveles de TSH en tamiz aumentaban por arriba del percentil 75, la proporción de niños con pobres resultados escolares aumentaba. Aquellos niños con niveles de TSH entre el percentil 99.5 y el 99.9 (equivalentes a TSH entre 9 y 14 mU/L) tenían un 60% mayor riesgo de tener resultados menores al puntaje nacional en aritmética25,28. Si bien los resultados anteriores indican que elevaciones discretas de TSH pudieran asociarse con peores desenlaces neurocognitivos, se requieren estudios controlados aleatorizados para saber si el tratamiento de estos casos leves y ocasionalmente transitorios mejora en realidad el pronóstico neurocognitivo de estos pacientes.
La tendencia reciente al egreso hospitalario temprano de los RN (antes de las 48 h de vida) ha ocasionado que algunos programas se vean obligados a la toma temprana de las muestras para asegurar una cobertura universal. Algunos programas han establecido cortes de TSH específicos para la edad del neonato para reducir el número de falsos positivos observados en aquellas tomas realizadas antes de las 48 h de vida. En Rhode Island (EUA), el protocolo de TMN consiste en la toma simultánea de T4 y TSH, con cortes de T4 de 5 ug/dl y de TSH específicos para la edad <24 h: 25 mUI/L, 24-96 h: 20 mU/L y >96 h: 15 mUI/L11.
La mayoría de los programas que realizan medición de T4 como parte del tamizaje utilizan cortes de T4 en sangre total entre 3.1 y 5 ug/dl, correspondientes al percentil 5 o 10 de los RN de término sanos15,30. Cuando se utiliza un corte de T4 menor al percentil 10, se reportan sensibilidades del 98.5%, mientras que, si se utiliza el percentil 5, la sensibilidad disminuye al 96.5%3.
Análisis de costo-efectividad del tamizaje de hipotiroidismo congénitoEl costo para detectar un caso de HC depende de múltiples factores, entre ellos, la estrategia de tamizaje utilizada, la técnica de medición, los cortes definidos por el programa, el uso de pruebas confirmatorias y las estrategias de seguimiento de los casos detectados6.
En algunos estados del norte de EUA donde se utiliza una estrategia de T4 primaria con TSH de respaldo, el costo se calcula en 7.71 dólares por cada RN tamizado, incluyendo el costo de la valoración por endocrinología pediátrica, lo cual, de acuerdo con las últimas incidencias de HC reportadas corresponde a 16,000 dólares por cada caso de HC detectado. El costo a lo largo de la vida de un caso de HC permanente no tratado se estima en 1,254,000 dólares6.
Un estudio reciente realizado en Argentina calculó que el costo de una estrategia basada solo en TSH era de 4,458 dólares por cada caso detectado de HC, mientras que el realizar una estrategia simultánea de T4 y TSH enfocada a la detección de HCC incrementa los costos 2.2 dólares por cada RN tamizado, lo que resulta en un costo de 49,661 dólares por cada caso de HCC detectado30.
La disminución en los cortes de TSH incrementa considerablemente los costos al incrementar la tasa de neonatos que requieren acudir a la toma de muestras confirmatorias. En Grecia, por ejemplo, la disminución del corte de TSH de 20 a 10 mU/L incrementó 10 veces el porcentaje de niños llamados a una prueba confirmatoria (de 0.12% a 1.2%). De 3,408 RN llamados con TSH entre 10 y 20 mU/L, solo 56 (1.6%) fueron diagnosticados y tratados por HC24.
Estrategias de tratamiento y seguimientoHipotiroidismo congénitoLa detección y tratamiento oportuno de HC mediante los programas de tamizaje ha eliminado casi por completo el retraso mental asociado a HC. El éxito del tratamiento depende del inicio temprano, del uso de dosis adecuadas para normalizar la TSH lo antes posible y de la monitorización oportuna para ajustar el tratamiento según se requiera.
De acuerdo con la ESPE13 y a la AAP9 se recomienda el inicio de tratamiento antes de las 2 semanas de vida en aquellos casos confirmados de HC con LT4 a dosis de 10-15 mcg/kg/día. Se recomienda realizar PTs cada 2 semanas hasta normalizar TSH, posteriormente cada 1-3 meses hasta el año de edad, cada 2-4 meses hasta los 3 años y cada 3-12 meses hasta que se complete el crecimiento, con PTs adicionales 4-6 semanas posteriores a cualquier cambio de dosis13.
Se recomienda reevaluar el eje tiroideo después de los 3 años en aquellos casos en los que no se realizó el abordaje diagnóstico de la etiología en la etapa neonatal, sobre todo en aquellos neonatos prematuros o críticamente enfermos al momento del diagnóstico. Una reevaluación más temprana puede estar indicada en aquellos con alta probabilidad de HC transitorio, como aquellos con anticuerpos tiroideos detectables y en aquellos en los que se documentó la presencia de glándula tiroidea eutópica y de tamaño normal. La reevaluación se realiza disminuyendo gradualmente la dosis (30% cada 2-3 semanas) hasta suspenderse. Se confirma el diagnóstico de HC permanente en aquellos pacientes con elevación de TSH > 10 mU/L posterior a suspender el tratamiento13.
Hipotiroidismo subclínico o hipertirotropinemia neonatalLa hipertirotropinemia neonatal se define como la elevación aislada de TSH con concentraciones de T4 libre en rangos normales para la edad. Se considera transitoria si se resuelve en las primeras 6 semanas de vida y se presenta con mayor frecuencia en RNP, con BPN y con síndrome de Down. Se han propuesto varios mecanismos para explicar su etiología, como son un retraso en la maduración del eje hipotálamo-hipófisis-tiroides, presencia de anticuerpos antitiroideos maternos, exposición a concentraciones elevadas de yodo, anomalías en la morfología tiroidea o variantes genéticas en genes como el receptor de TSH o la peroxidasa tiroidea31,32.
La AAP9 y la ESPE13 recomiendan iniciar tratamiento en aquellos neonatos en los que la hipertirotropinemia sea persistente, principalmente cuando las concentraciones de TSH sean mayores de 10 mUI/l. En los casos con TSH 6-10 mU/L no existen estudios aleatorizados que demuestren el beneficio del tratamiento, por lo que queda a criterio del experto la vigilancia o inicio de tratamiento. En caso de iniciar tratamiento, se recomienda evaluar a los 3 años de vida el retiro del tratamiento.
Algunos estudios han mostrado que los pacientes con hipertirotropinemia aislada que presentan alteraciones estructurales en los estudios de imagen (ultrasonido o gamagrama tiroideo) como bocio, hipoplasia, hemiagenesia o ectopia tiroidea, presentan mayor riesgo de persistir con hipertirotropinemia posterior a los 3 años, mientras que aquellos con glándula tiroidea «in situ» de tamaño normal presentan con mayor frecuencia una condición transitoria33,34. Con base en esto, algunos autores han propuesto realizar estudios de imagen para decidir qué subpoblación de pacientes con niveles de TSH entre 6 y 10 mU/L pudieran tener mayor beneficio de la terapia18,33,34.
Se ha encontrado que hasta el 3% de la población pediátrica sana tiene niveles de TSH elevados con T4 libre normal y estudios longitudinales han mostrado que niveles de TSH < 7.5 mU/l no se asocian con un incremento progresivo a lo largo del tiempo4.
Hipotiroxinemia transitoriaA pesar de que algunos estudios han demostrado una asociación entre la hipotiroxinemia aislada del prematuro y déficits posteriores en la función motora y cognitiva, hasta el momento no existe evidencia de que el tratamiento de esta condición tenga beneficios a corto o largo plazo35-37.
La mayoría de los estudios aleatorizados que han evaluado la utilidad de la suplementación con LT4 en RNP en el desarrollo neurocognitivo en la etapa preescolar o escolar temprana han mostrado resultados nulos o negativos21,36. Otros estudios, en cambio, han señalado que un subgrupo de RNP de entre 25 y 26 SDG pudieran beneficiarse de esta terapia, mientras que aquellos entre 27 y 29 SDG pueden tener efectos deletéreos asociados a la suplementación37. Debido a estas controversias, actualmente no existen guías basadas en evidencia sobre el tamizaje rutinario de la hipotiroxinemia en prematuros ni recomendaciones sobre su tratamiento.
Un estudio reciente no encontró ninguna asociación entre concentraciones de T4 < 3 desviaciones estándar (aproximadamente 4.6 ug/dl en sangre total) obtenidas durante el tamizaje neonatal de HC y el puntaje de coeficiente intelectual y el funcionamiento motor a los 19 años de edad en adultos con antecedente de prematurez (<32 SDG o peso < 1,500 g) que no recibieron tratamiento con LT435.
Propuesta de tamizaje de hipotiroidismo congénito con base en la evidencia actualActualmente en el Instituto Nacional de Perinatología se realiza la medición simultánea de T4 y TSH en sangre total. Desde el año 2015, en todos los RNP se realiza una 2.ª toma a las 2 semanas de vida y una 3.ª toma al completar 40 SDG de edad corregidas. El corte de TSH establecido es de 5 mU/L y el de T4 de 4.85 ug/dl (sangre total) para las 3 tomas. La medición de TSH y T4 se realiza mediante técnica inmunofluorométrica DELFIA («Dissociation-Enhanced Lanthanide Fluorescence ImmunoAssay»).
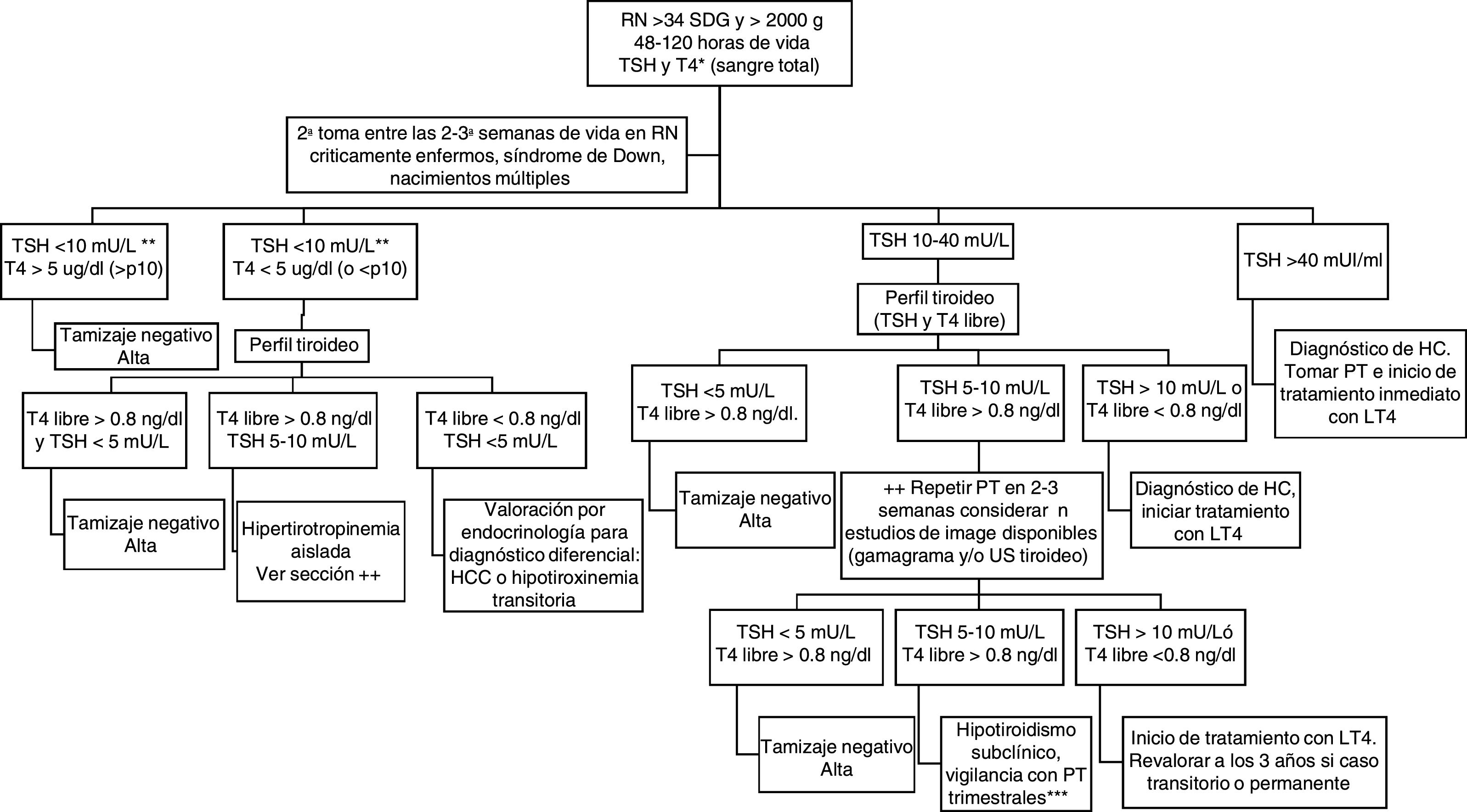
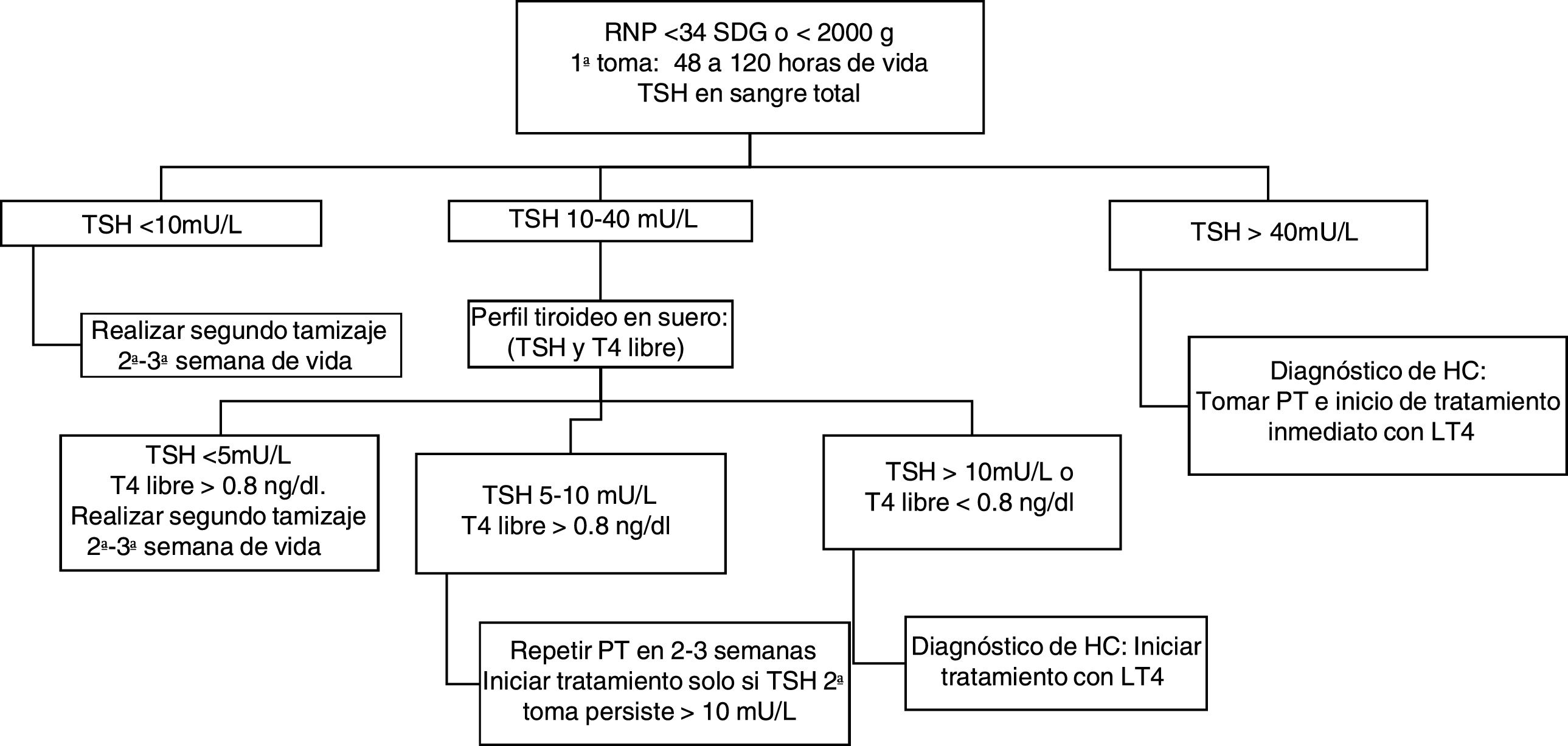
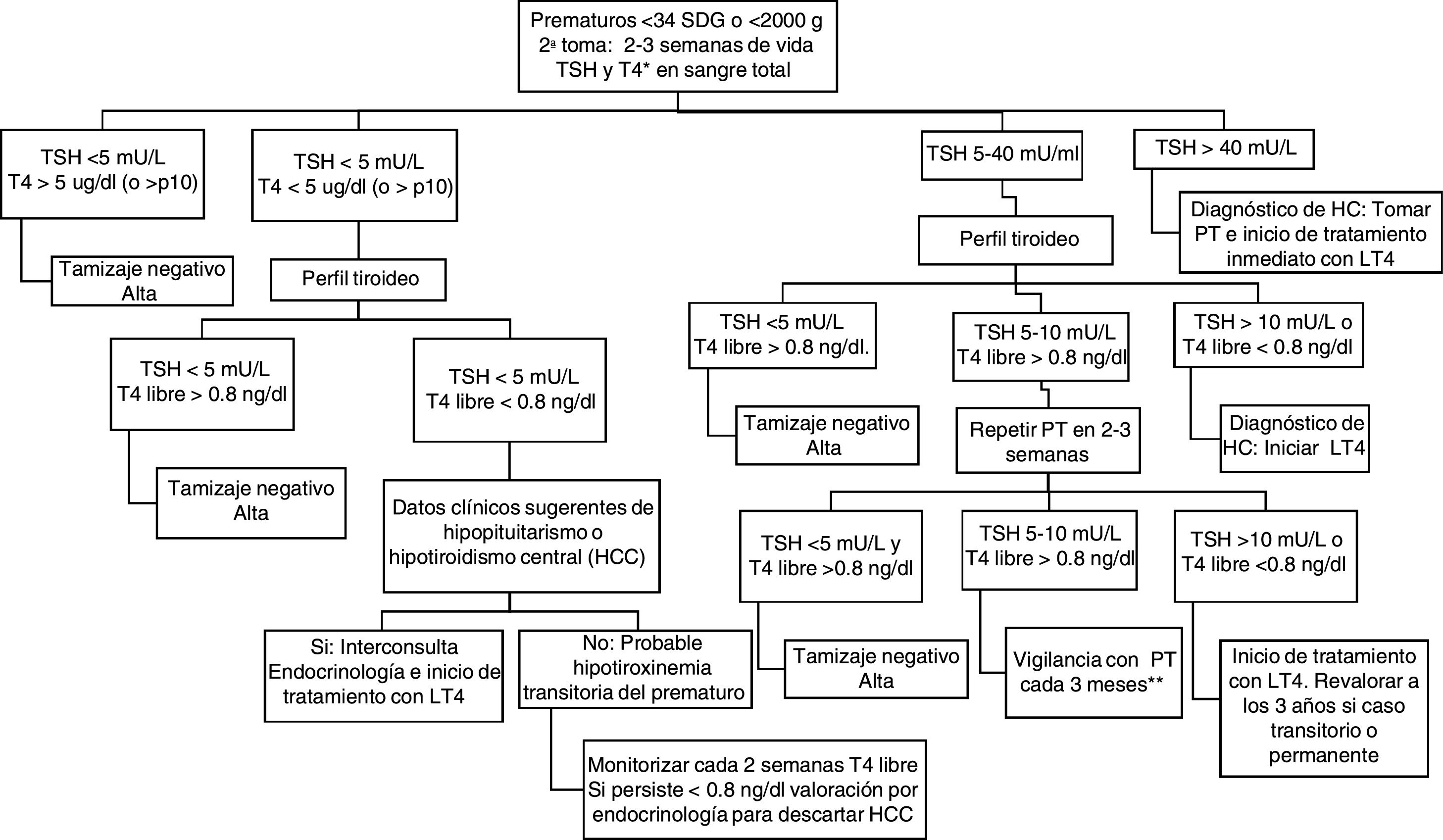
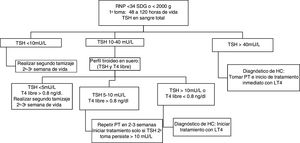
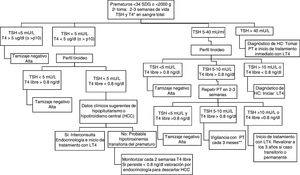
De acuerdo con lo expuesto anteriormente se concluye que no existe un consenso internacional sobre los puntos de corte de TSH y T4 en PF ideales en RN de término y RNP, ni sobre las estrategias de tamizaje de HC en RNP. Con base en la evidencia analizada, se propone la siguiente estrategia para el tamizaje en neonatos de término (fig. 1) y RNP (figs. 2 y 3) en nuestra población. Se propone la toma simultánea de TSH y T4 entre el 2.° y el 5.° día de vida solo en los RN de término, mientras en los prematuros se realizara solo la toma de TSH, reservando la toma simultánea de TSH y T4 para la 2.ª muestra realizada después de los 14 días de vida con la finalidad de disminuir el número de falsos positivos ocasionados por la hipotiroxinemia transitoria del prematuro (figs. 1-3).
Tamizaje neonatal de hipotiroidismo congénito en RN de término.
HC: hipotiroidismo congénito; HCC: hipotiroidismo congénito central; LT4: levotiroxina; p10: percentil 10; PT: perfil tiroideo (TSH y T4 libre); RN: recién nacidos; T4: tiroxina; TSH: tirotropina; US: ultrasonido.
A Si T4 total en papel filtro no se encuentra disponible, basarse exclusivamente en el resultado de TSH en sangre total.
B En aquellas muestras tomadas después de los 14 días de vida, el corte de TSH en papel filtro propuesto es de 5 mU/L.
C Algunos autores proponen inicio de LT4 y retiro para revaloración posterior a los 3 años.
Tamizaje neonatal de hipotiroidismo congénito en RN prematuros (2.ª muestra).
HC: hipotiroidismo congénito; HCC: hipotiroidismo congénito central; LT4: levotiroxina; p10: percentil 10; PT: perfil tiroideo (TSH y T4 libre); RNP: recién nacidos prematuros; SDG: semanas de gestación; T4: tiroxina; TSH: tirotropina.
A Si T4 total en papel filtro no se encuentra disponible, basarse exclusivamente en el resultado de TSH en sangre total.
B Algunos autores proponen inicio de LT4 y retiro para revaloración posterior a los 3 años.
Se requieren estudios que ayuden a discernir cuál es la mejor estrategia de tamizaje en RNP, los cortes ideales de T4 y TSH de acuerdo con los objetivos de cada programa de tamizaje y el análisis de costo-efectividad para las diferentes estrategias realizadas.
Para resolver algunas de estas controversias, es importante realizar estudios a largo plazo que evalúen si la hipertirotropinemia aislada, principalmente aquellos casos leves (TSH 5-20 mU/L), tiene consecuencias en el desarrollo neurocognitivo a largo plazo. Así mismo, si la suplementación con LT4 de estos casos, frecuentemente transitorios, tiene utilidad en maximizar su potencial intelectual. Todo esto con la finalidad de evitar un sobrediagnóstico y sobretratamiento de esta condición.
Así mismo, hacen falta estudios y guías basadas en la evidencia sobre cuál es la mejor estrategia de detección en RNP, que analicen el momento más oportuno para el retamizaje de esta población y establezcan los cortes de TSH y T4 recomendados para las tomas de tamizaje subsecuente.
Autoría/colaboracionesClaudia Montserrat Flores-Robles: Conceptualización y diseño, análisis e interpretación, redacción del manuscrito, dar fundamento al proyecto o estudio, supervisión, responsabilidad.
Irma Alejandra Coronado: Revisión crítica del manuscrito, supervisión, responsabilidad.
Enrique Reyes-Muñoz: Conceptualización y diseño, análisis e interpretación, revisión crítica del manuscrito, supervisión, responsabilidad.
Carlos Ortega González: Revisión crítica del manuscrito, supervisión, responsabilidad.
Conflicto de interesesLos autores declaran que no tienen conflictos de interés.