Los disrafismos espinales corresponden, dentro del Instituto Nacional de Perinatología «Isidro Espinosa de los Reyes» de la Ciudad de México (INPer), a la segunda causa de atención neuroquirúrgica, después de las hidrocefalias congénitas. El objetivo del presente estudio es conocer las características demográficas y epidemiológicas de los recién nacidos vivos, durante el último año, con defectos del cierre del tubo neural.
Material y métodosRealizamos un estudio descriptivo, observacional, retrospectivo, incluyendo todos los nacidos vivos dentro del Instituto con diagnóstico al egreso de defectos craneales y/o espinales de cierre del tubo neural. El análisis se presenta con estadística descriptiva, mediante el uso de tablas de frecuencias, medianas y rangos.
ResultadosSe registraron 15 nacidos vivos con defectos del cierre del tubo neural, de los cuales 3 presentaban más de un defecto independientemente de la malformación de Chiari, y el 80%, hidrocefalia. Todas las madres refirieron ingesta adecuada de ácido fólico. En ningún caso se detectó antecedente de familiares con disrafismos o consumo materno de antiepilépticos. Un paciente con defecto cerrado presento fístula y ventriculitis infecciosa como complicación.
ConclusiónEl número de casos atendidos en el INPer, por defectos del cierre del tubo neural, se triplicó respecto al último año. La atención posnatal brindada evidencia menos complicaciones que las reportadas en la literatura, específicamente infecciosas, y se debe a una atención oportuna multidisciplinaria así como posiblemente al hecho de realizar una corrección de todos los defectos abiertos dentro de las primeras 24h.
After congenital hydrocephalus, spinal dysraphisms represent the second cause of neurosurgical consultation within the National Institute of Perinatology ‘Isidro Espinosa de los Reyes’ in Mexico City (INPer). The objective of the present study is to establish the demographic and epidemiological characteristics of live newborns with neural tube defects, during the past year.
Material and methodsWe carried out a descriptive, observational, retrospective study, including all live births within the Institute and diagnosis at discharge of cranial and/or spinal neural tube defects. The analysis is presented with descriptive statistics, using frequency tables, medians and ranges.
ResultsFifteen live births with neural tube closure defects were recorded, of which 3 had more than one defect other than the Chiari malformation, and 80% presented hydrocephalus. All the mothers reported adequate intake of folate. There was no history of relatives with dysraphisms or maternal consumption of anti epileptic drugs. One patient with a closed defect developed fistula and infectious ventriculitis as a surgical complication.
ConclusionThe number of cases attended in the INPer, due to neural tube defects, tripled compared to the previous year. The post natal care provided showed fewer complications than those reported in the literature, specifically infectious complications, due to timely multidisciplinary care and possibly due to the surgical closure of all open neural tube defects within the first 24h.
Los defectos del cierre del tubo neural representan la malformación congénita —no letal— más frecuente del sistema nervioso. Su variedad más común, el mielomeningocele, invariablemente se asocia al nacimiento con algún grado de discapacidad motora, misma que puede verse agravada junto con otros aspectos del neurodesarrollo como consecuencia de la atención perinatal y sus complicaciones1-3.
Los disrafismos espinales corresponden, dentro del Instituto Nacional de Perinatología «Isidro Espinosa de los Reyes» de la Ciudad de México (INPer), a la segunda causa de atención neuroquirúrgica, después de las hidrocefalias congénitas. Dado que se pretende iniciar formalmente un programa de cirugía fetal para corrección de defectos del cierre del tubo neural, el objetivo del presente estudio es conocer las características demográficas y epidemiológicas de los recién nacidos vivos en el Instituto, durante el último año, con defectos del cierre del tubo neural.
Material y métodosRealizamos un estudio descriptivo, observacional, retrospectivo, cuyo objetivo primario consistió en determinar las características demográficas y epidemiológicas de todos los pacientes con defectos del cierre del tubo neural, nacidos vivos en el INPer, durante el período comprendido entre el 01 de febrero del 2017 y el 31 de enero del 2018. Se incluyeron todos los pacientes nacidos vivos, con expediente clínico completo, y diagnóstico al egreso de defectos craneales y/o espinales de cierre del tubo neural conforme a la clasificación internacional de enfermedades ICD-10 (Q05.0-Q05.9, Q76.0, Q06.0-Q06.9 y Q75). El análisis se presenta con estadística descriptiva, mediante el uso de tablas de frecuencias, medianas y rangos.
ResultadosDel 01 de febrero del 2017 al 31 de enero del 2018 se registraron, en el INPer, 15 nacimientos de pacientes vivos con defectos de cierre del tubo neural, craneales y/o espinales. Las madres eran en su gran mayoría originarias de la Ciudad de México y del Estado de México (86.6%); el resto, de otros estados de la República. Con una mediana de edad de 24 años (15-33 años), a su ingreso las 15 madres refirieron suplementación periconcepcional de ácido fólico. Ninguna tenía el antecedente de hijos previos con malformaciones congénitas y negaron, además, tener diagnóstico de epilepsia y/o tratamiento farmacológico con anticonvulsivantes. En una de las pacientes, quien fue referida al término de su embarazo, se desconocía la presencia de disrafismo espinal hasta el momento del nacimiento. El resto de ellas contaban con un diagnóstico prenatal y estudios confirmatorios (ultrasonido, resonancia magnética), así como con una evaluación multidisciplinaria por parte de Medicina Maternofetal, Neonatología, Radiología, Genética y Neurocirugía Pediátrica (tabla 1).
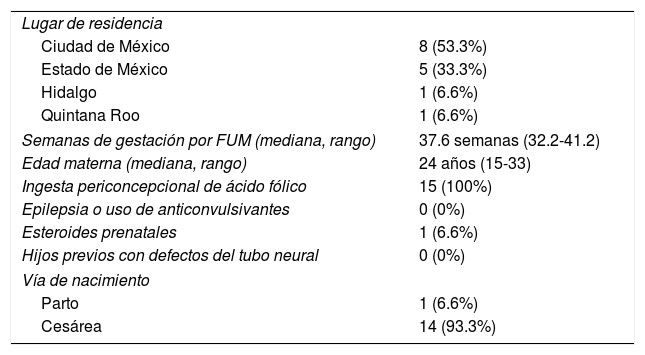
Características de las madres de recién nacidos vivos con defectos de cierre del tubo neural (n=15)
| Lugar de residencia | |
| Ciudad de México | 8 (53.3%) |
| Estado de México | 5 (33.3%) |
| Hidalgo | 1 (6.6%) |
| Quintana Roo | 1 (6.6%) |
| Semanas de gestación por FUM (mediana, rango) | 37.6 semanas (32.2-41.2) |
| Edad materna (mediana, rango) | 24 años (15-33) |
| Ingesta periconcepcional de ácido fólico | 15 (100%) |
| Epilepsia o uso de anticonvulsivantes | 0 (0%) |
| Esteroides prenatales | 1 (6.6%) |
| Hijos previos con defectos del tubo neural | 0 (0%) |
| Vía de nacimiento | |
| Parto | 1 (6.6%) |
| Cesárea | 14 (93.3%) |
FUM: fecha de la última menstruación.
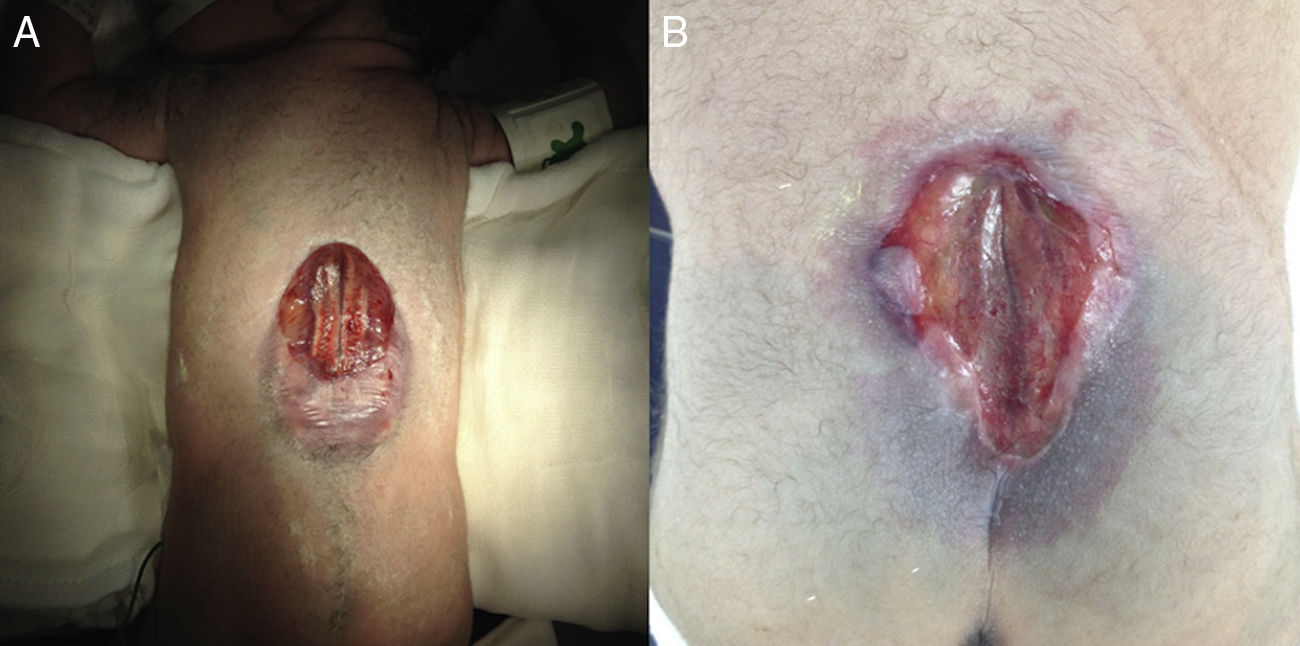
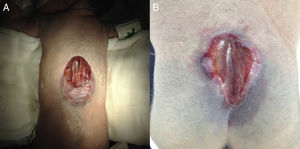
Los pacientes tuvieron al nacer una mediana de edad gestacional de 37.0 semanas de gestación por Capurro (35.5-41.1 semanas) y el 20% presentaban más de un defecto del cierre del tubo neural, independientemente de la malformación de Chiari. Respecto a la localización de los defectos, aquellos de ubicación espinal, en su mayoría involucraban o se encontraban en la región lumbar. Así mismo, del total de disrafismos de localización espinal, el 76.9% fueron disrafismos abiertos (mielomeningocele o mielosquisis), y a estos se les realizó corrección quirúrgica dentro de las primeras 24h de vida (fig. 1).
Catorce de los neonatos ameritaron durante su hospitalización tratamiento quirúrgico con el objeto de corregir el disrafismo. Aquellos que requirieron durante su hospitalización una segunda intervención quirúrgica para manejo de hidrocefalia, al 83.3% se les colocó una derivación ventriculoperitoneal y al 16.6% se les realizó una tercer ventriculostomía endoscópica. En el seguimiento no se identificaron casos de disfunción y/o infección de los sistemas de derivación.
Un paciente falleció 2 meses después por causas no asociadas a la atención médica. De un total de 29 cirugías realizadas a los 14 neonatos con defectos del cierre del tubo neural, como complicaciones se presentaron: dehiscencia parcial de herida quirúrgica en 2 pacientes, fístula de líquido cefalorraquídeo en un caso de meningocele (defecto cerrado), y subsecuentemente neuroinfección por Klebsiella pneumoniae BLEE resistente a los antibióticos utilizados como profilaxis. No se registraron infecciones en los pacientes con defectos abiertos (tabla 2).
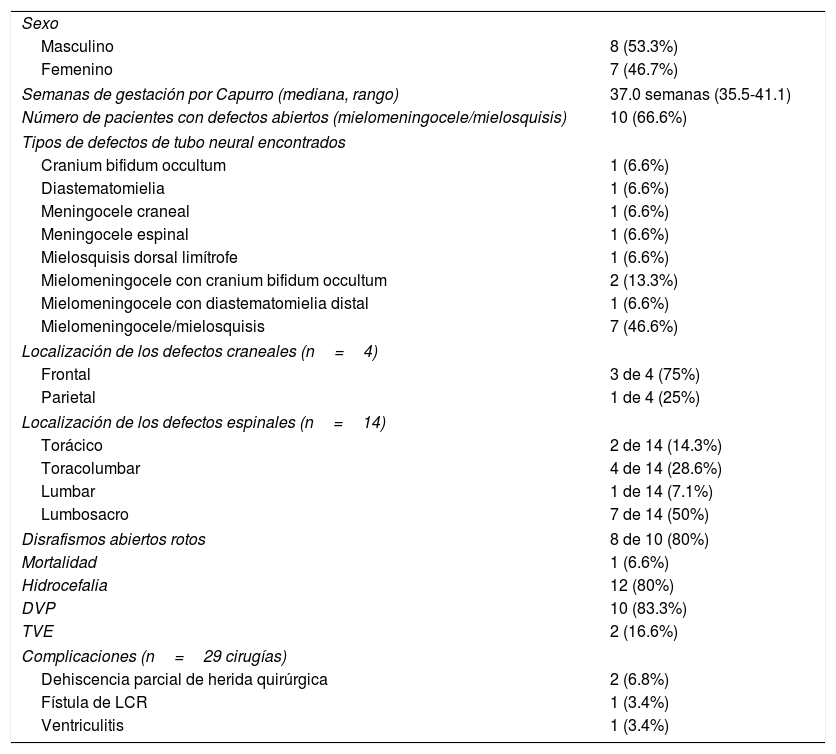
Características de los recién nacidos vivos con defectos de cierre del tubo neural (n=15)
| Sexo | |
| Masculino | 8 (53.3%) |
| Femenino | 7 (46.7%) |
| Semanas de gestación por Capurro (mediana, rango) | 37.0 semanas (35.5-41.1) |
| Número de pacientes con defectos abiertos (mielomeningocele/mielosquisis) | 10 (66.6%) |
| Tipos de defectos de tubo neural encontrados | |
| Cranium bifidum occultum | 1 (6.6%) |
| Diastematomielia | 1 (6.6%) |
| Meningocele craneal | 1 (6.6%) |
| Meningocele espinal | 1 (6.6%) |
| Mielosquisis dorsal limítrofe | 1 (6.6%) |
| Mielomeningocele con cranium bifidum occultum | 2 (13.3%) |
| Mielomeningocele con diastematomielia distal | 1 (6.6%) |
| Mielomeningocele/mielosquisis | 7 (46.6%) |
| Localización de los defectos craneales (n=4) | |
| Frontal | 3 de 4 (75%) |
| Parietal | 1 de 4 (25%) |
| Localización de los defectos espinales (n=14) | |
| Torácico | 2 de 14 (14.3%) |
| Toracolumbar | 4 de 14 (28.6%) |
| Lumbar | 1 de 14 (7.1%) |
| Lumbosacro | 7 de 14 (50%) |
| Disrafismos abiertos rotos | 8 de 10 (80%) |
| Mortalidad | 1 (6.6%) |
| Hidrocefalia | 12 (80%) |
| DVP | 10 (83.3%) |
| TVE | 2 (16.6%) |
| Complicaciones (n=29 cirugías) | |
| Dehiscencia parcial de herida quirúrgica | 2 (6.8%) |
| Fístula de LCR | 1 (3.4%) |
| Ventriculitis | 1 (3.4%) |
DVP: derivación ventriculoperitoneal; LCR: líquido cefalorraquídeo; TVE: tercer ventriculostomía endoscópica.
Los defectos del cierre del tubo neural representan la malformación congénita —no letal— más frecuente del sistema nervioso. Su variedad más común, el mielomeningocele, invariablemente se asocia al nacimiento con algún grado de discapacidad motora, misma que puede verse agravada junto con otros aspectos del neurodesarrollo como consecuencia de la atención perinatal y sus complicaciones1-3.
Los disrafismos espinales corresponden, dentro del INPer, a la segunda causa de atención neuroquirúrgica, después de las hidrocefalias congénitas. Es importante destacar que todos los pacientes incluidos nacieron en el Instituto, en su mayoría con un seguimiento y estudio prenatal extenso, por lo que nuestros resultados y complicaciones pudieran diferir de otros centros. Así mismo, se pretende iniciar formalmente un programa de cirugía fetal para la corrección de defectos del cierre del tubo neural, por lo que los resultados del presente estudio permitirán conocer el panorama actual y posteriormente determinar si por sus características demográficas y epidemiológicas fuese posible ofrecer esta opción terapéutica a la población atendida.
El término «espina bífida» fue acuñado en el sigloxvii y tanto su incidencia como las diversas opciones de tratamiento quirúrgico se han modificado a través de los siglos4. La fortificación generalizada con ácido fólico disminuyó casi en un 35% la incidencia de mielomeningocele en los Estados Unidos de Norteamérica, y en la actualidad se reporta que su población hispana presenta 3.8 casos por cada 10,000 nacidos vivos, con una mortalidad neonatal asociada de un 10% aproximadamente1,5,6. El comportamiento epidemiológico es similar en nuestro país, ya que existe una población no susceptible de prevención mediante el uso de ácido fólico. Conforme al Anuario de morbilidad de la Dirección General de Epidemiología, de la Secretaría de Salud de México, identificamos que durante los últimos 6 años la incidencia se ha mantenido estable; y en el año 2016 se reportó una tasa de incidencia de 0.27 casos por cada 100,000 habitantes. De ellos, en promedio, un 74-75.3% de los casos de espina bífida corresponden a población no derechohabiente, es decir, que no cuentan con afiliación al sistema de seguridad social y/o seguro de gastos médicos7-10. Esto realza la importancia de analizar el proceder médico actual y generar guías y modelos de tratamiento, que permitan optimizar el manejo de estos pacientes.
Los casos de espina bífida se reportan de manera inespecífica en el Anuario de morbilidad, sin embargo, en los lineamientos estandarizados para la vigilancia epidemiológica de los defectos del tubo neural y craneofaciales, de la misma Dirección General de Epidemiología, se hace mención a que un 75.98% de todos los casos reportados corresponden a defectos espinales abiertos, específicamente mielomeningocele7,9. Esto es similar a lo encontrado en la población de nuestro Instituto, con un 76.9% de los casos (tabla 2).
A nivel local, en la Ciudad de México, la última actualización del Anuario de morbilidad de la Dirección General de Epidemiología de la Secretaría de Salud informó que se reportaron en 2016 44 nuevos casos de espina bífida (13% del total de casos a nivel nacional), de los cuales 5 casos (reportados como mielomeningocele) nacieron en el INPer. Esto equivalía al 16.6% de los casos en población no derechohabiente de la ciudad7,10. Nuestro análisis muestra que el número de casos atendidos se triplicó a 15 casos en un año, en su mayoría pacientes del área metropolitana, y la explicación radica en que al ya contar con atención neuroquirúrgica propia del Instituto, evita la referencia de estos pacientes a otros centros.
Respecto al tratamiento quirúrgico de los disrafismos abiertos, es aceptado conforme a la literatura que la corrección quirúrgica del defecto debe realizarse lo más pronto posible, específicamente dentro de las primeras 48h del nacimiento. La indicación de intervenir quirúrgicamente en ese período se deriva de reportes que muestran deterioro neurológico adicional por deshidratación de la placoda neural expuesta, así como por el riesgo de ventriculitis infecciosa que incrementa del 7 al 37%3,11,12. Nuestra política ha sido la corrección quirúrgica inmediata, habiéndose realizado en todos los casos en las primeras 24h de vida con óptimos resultados debido a que, recientemente, se ha identificado que el cierre quirúrgico del disrafismo después de estas 24h implica un riesgo un 65% más alto de infección y en consecuencia el tiempo de hospitalización6.
Un 80-95% de los casos de disrafismos espinales abiertos presentan hidrocefalia en algún momento de sus vidas. El proceso es multifactorial, sin embargo, es atribuible en gran parte a la secuencia malformativa de Arnold-Chiari o Chiari tipo 2, ya que la corrección prenatal del defecto disminuye la prevalencia de hidrocefalia a un 59.6%2,11,13. El momento apropiado, así como la modalidad elegida para tratar quirúrgicamente la hidrocefalia, aún es debatido; aunque la colocación de un sistema de derivación ventricular todavía se considera el estándar de oro, la tercer ventriculostomía endoscópica, con o sin coagulación de los plexos coroideos, constituye un recurso cada vez más utilizado con éxito a nivel mundial11,14. Los neonatos atendidos en nuestro Instituto presentan hidrocefalia con la misma frecuencia, que generalmente se evidencia durante los primeros 15 días de vida, y en su mayoría son tratados mediante la colocación de una derivación ventriculoperitoneal. La tercer ventriculostomía endoscópica se ha reservado exclusivamente para casos con altas probabilidades de éxito a largo plazo. Del presente estudio puede extraerse también que el cierre temprano del defecto se asocia a menores complicaciones infecciosas de los sistemas de derivación y sus secuelas. Estas aparentan en la literatura ser más frecuentes cuando se operan simultáneamente el disrafismo y la hidrocefalia, por lo que nosotros evitamos realizar ambos procedimientos en un mismo evento anestésico.
El uso de antibióticos posteriores a la corrección quirúrgica de los disrafismos abiertos es sumamente variado, así como la prevalencia de infecciones asociadas a defectos abiertos del tubo neural. En general se administran por períodos de 3 a 5 días y nuestra experiencia es satisfactoria empleando vancomicina (15mg/kg/dosis) y cefotaxima (50mg/kg/dosis), independientemente de la ruptura o no del defecto2,11. En la literatura, los reportes de infecciones del sitio operatorio varían entre un 4.3 y un 6.3% de los casos, y entre un 3.2 y un 18% presentan ventriculitis, asociando una mayor prevalencia de infección a recién nacidos referidos de otros hospitales2,6,15-17.
ConclusionesEl número de casos atendidos en el INPer, por defectos del cierre del tubo neural, se triplicó respecto al último año. La atención posnatal brindada evidencia menos complicaciones que las reportadas en la literatura, específicamente infecciosas, y se debe a una atención oportuna multidisciplinaria así como posiblemente al hecho de realizar una corrección de todos los defectos abiertos dentro de las primeras 24h.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.