La deshidratación hipernatrémica neonatal (DHN) es una enfermedad grave y se asocia con edema cerebral, hemorragia intracraneal y gangrena. El manejo de estos pacientes es controvertido por las complicaciones que se han reportado si la corrección de la natremia se lleva a cabo rápidamente. Se propone un protocolo para disminuir lentamente el sodio sérico.
MetodologíaEstudio prospectivo que incluyó a pacientes con Na sérico >150 mEq. Se manejaron con una carga rápida de solución salina y soluciones de rehidratación con 50 mEq de Na/L y glucosa al 5%. Se monitorizó el Na sérico a las 12 y las 24 horas.
ResultadosSe ingresaron al estudio 51 pacientes, con una incidencia identificada de 10.2 casos por 1,000 recién nacidos vivos. El promedio de Na en el momento del ingreso fue de 158 mEq/l. El promedio de disminución de Na en las primeras 12 horas fue de 0.53 ± 0.08 mEq/l/h. En las siguientes 12 horas fue de 0.46 ± 0.09 mEq/l/h. No se presentaron alteraciones neurológicas en ningún paciente.
ConclusionesLa rehidratación en el neonato con DHN con una o dos cargas de solución salina al 0.9% y el posterior manejo con soluciones con 50 mEq/l de Na y solución glucosada al 5% (“tercio normal”) fueron seguros para descender lentamente los niveles séricos de Na, aproximadamente, a 0.5 mEq/h.
Neonatal hypernatremic dehydration (NHD) is a severe condition associated with cerebral oedema, intracranial haemorrhage and gangrene. The management of these patients remains controversial due to the complications that have been reported if the correction of serum sodium occurs too quickly. We proposed a protocol to decrease serum sodium slowly.
MethodA prospective study was performed with patients who had serum sodium >150 mEq. These patients were treated with a fast load of 0.9% saline solution and maintained with rehydrating solutions consisting of Na 50mEq/L + glucose 5%. Serum sodium was monitored at 12 and 24hrs.
ResultsWe included 51 patients in the study, and we identified an NHD incidence of 10.2 cases per 1,000 live births. Average sodium at the time of admission was 158 mEq/L. The average reduction of sodium in the first 12hours was 0.53 ± 0.08 mEq/L/h. In the following 12hours, it was 0.46 ± 0.09 mEq/L/h. No patients presented neurological alterations.
ConclusionsRehydration in the neonatal patient with NHD using 1 or 2 loads of 0.9% saline solution, and subsequent management with solutions consisting of Na 50 mEq/L + glucose 5%, were safe for decreasing serum Na levels slowly at a rate of 0.5 mEq/h.
La deshidratación hipernatrémica neonatal (DHN) asociada con ictericia o no es una enfermedad cuya incidencia parece estar incrementándose según los reportes de la literatura mundial1. Sus consecuencias, de no ser tratadas adecuadamente, pueden interferir en la calidad de vida de los neonatos que la presenten ya que puede condicionar alteraciones neurológicas y secuelas a largo plazo2. La DHN es una enfermedad potencialmente mortal ocasionada de manera predominante por una pérdida de agua extracelular y se asocia con edema cerebral, hemorragia intracraneal, hidrocefalia y gangrena3–9. La tríada que con frecuencia se observa en el recién nacido es fiebre, deshidratación hipernatrémica e ictericia10.
En los pacientes con DHN, la deshidratación es el resultado de un equilibrio negativo entre agua libre y pérdida de sal. A pesar de los altos niveles de sodio en suero, el sodio total de estos pacientes está disminuido. Debe sospecharse hipernatremia en estos pacientes cuando hay llanto inconsolable, exageración del tono muscular y los reflejos, alteraciones del estado de conciencia y convulsiones. La asociación, en el período neonatal, de alimentación al seno materno, la existencia de fiebre e ictericia, así como la pérdida de peso, completan el cuadro clínico. El manejo de estos pacientes continúa siendo controvertido tanto por su función renal inmadura como por las posibles complicaciones que se han reportado si la corrección de la natremia se lleva a cabo rápidamente. Los cambios en la osmolaridad que produce y la posibilidad de edema cerebral se asocian con un desenlace adverso11–14.
El movimiento del agua del espacio intracelular al espacio extracelular expande el volumen intravascular. Por tanto, estos pacientes presentan menos datos de choque y pueden preservar el gasto urinario, lo que ocasiona un retraso en el reconocimiento de la patología tanto por los padres como por el personal sanitario5,11.
Las soluciones de rehidratación oral pueden corregir de manera apropiada la DHN en pacientes que toleren de manera adecuada la vía oral. La terapia intravenosa se indica en condiciones clínicas graves o con niveles de sodio sérico superiores a 150 mEq/l. En general, la terapia de rehidratación intravenosa en pacientes con deshidratación grave comprende tres fases: 1) expansión inicial de volumen (EIV) por medio de bolos para restaurar el volumen intravascular; 2) terapia de reemplazo para corregir la deshidratación y las alteraciones hidroelectrolíticas, y 3) posteriormente, líquidos de mantenimiento de acuerdo con la condición clínica del paciente. El reemplazo de las pérdidas es otro componente que debe considerarse durante la terapia de rehidratación.
Sin embargo, en caso de DHN no existe consenso acerca de los líquidos que deben utilizarse durante la terapia de rehidratación en neonatos que requieran rehidratación intravenosa. En cuanto a los líquidos de la terapia de rehidratación, en algunos casos se sugiere el uso de soluciones hipoosmolares con Na total calculado a 3 o 4 mEq/kg/día. Sin embargo, esto puede producir cambios bruscos de la osmolaridad y edema cerebral secundario. En lactantes mayores se ha comprobado la eficacia y seguridad del manejo con una carga inicial de suero salino al 0.9% y terapia de mantenimiento con solución “mixta” con solución salina al 0.9% y solución glucosada al 5%, (Na a 72.5 mEq/l). Con todo, puede resultar excesivo en el período neonatal dados los requerimientos de Na generalmente recomendados, por lo que el manejo en este trabajo contempla soluciones con menos Na15.
En cuanto a las complicaciones neurológicas, hay controversia respecto a la frecuencia en que se presentan. En una publicación previa de los autores, la frecuencia de crisis convulsivas alcanzó el 16% y se produjo una defunción. Los pacientes se manejaron con sodio de 4 a 6 mEq/kg/día en los líquidos de reemplazo, lo que, a la luz de la evidencia actual, parece subóptimo16. En 2010, en el Hospital General de Rioverde se presentaron 12 casos de DHN, dos de los cuales presentaron crisis convulsivas. El Na sérico de estos pacientes fue 164 y 171 mEq, respectivamente, y se manejó el reemplazo de líquidos con soluciones a 140-150 ml/kg/día y Na manejado a requerimientos de 4 mEq/kg/día. En ambos casos, la disminución horaria del Na (en análisis retrospectivo) fue 1.2 y 1.5 mEq/h16.
Por esta razón se estudió la alternativa de protocolizar el manejo de estos pacientes y evaluar la frecuencia de complicaciones, a la espera de que éstas disminuyeran al controlar de manera más estrecha la disminución horaria del sodio a no más de 0.5 mEq/h.
En este trabajo se propone un protocolo de manejo con reemplazo hídrico inicial con solución salina y posterior uso de soluciones con líquidos preparados con un tercio de solución salina al 0.9% y dos tercios de solución glucosada al 5%. En todos los casos, la vigilancia del ritmo de disminución del sodio sérico es crucial, con un promedio aproximado sugerido de 0.5 mEq/h como disminución máxima.
Pacientes y métodosEste estudio prospectivo incluyó a pacientes recién nacidos que ingresaron con deshidratación hipernatrémica de moderada a grave y que requirieron internamiento para el manejo de su condición clínica. Los pacientes fueron admitidos en el Hospital General de Rioverde, San Luis Potosí, México, durante el período de enero de 2011 al 31 de diciembre de 2012. Los pacientes se ingresaron si presentaban datos de deshidratación, como fiebre, irritabilidad, pérdida de peso e ictericia, así como niveles de sodio sérico superior a 150 mEq/l en el momento de la admisión.
El manejo del paciente una vez que hubo ingresado al protocolo se realizó en dos fases. La primera fase o fase de expansión de volumen intravascular (EIV) se realizó con una o dos cargas rápidas de 20 ml/kg de solución salina a criterio del médico tratante. Posteriormente se continuó con la fase de reemplazo con líquidos de 140 a 150 ml/kg/día de solución preparada con 660ml de solución glucosada al 5% y 330ml de solución salina (solución al tercio normal). La cantidad de líquidos que debía perfundirse se calculó según la fórmula de déficit de agua libre:
El potasio (K) se inició una vez que se corroboró la uresis y el K sérico fue inferior a 5 mEq/l tras añadir 20 mEq de K por litro de solución administrada. Se continuó la alimentación al seno materno en todos los casos. Se monitorizó el Na sérico a las 12 y a las 24 h. Todos los pacientes se monitorizaron estrechamente y se vigiló su condición neurológica.
El comité de ética aprobó la realización del protocolo.
ResultadosSe ingresaron al estudio 51 pacientes con deshidratación hipernatrémica neonatal, enfermedad que tuvo una incidencia de 10.2 por cada 1,000 recién nacidos vivos. Se produjeron 1,6 ingresos mensuales por esta causa. Cabe mencionar que la incidencia durante el último año fue el doble de la de años anteriores. La única explicación que se identificó a este fenómeno fue el aumento de la temperatura ambiental y la prolongada sequía que asoló la región en 2012. La incidencia en 2011 fue 7 de cada 1,000 recién nacidos vivos. La incidencia en 2012 fue 14 de cada 1,000 recién nacidos vivos y 3 ingresos mensuales por término medio.
La media de edad al ingreso fue 5 días de vida posnatal, con un intervalo de 2 a 14 días. No hubo predominio de sexo y en un poco más del 50% se trató de madres primerizas. Todos los neonatos fueron de edad gestacional considerada a término y eutróficos. La incidencia de cesárea alcanzó el 27%. En todos los casos, al interrogar sobre el tipo de alimentación, se refirió lactancia materna exclusiva (tabla 1).
Variables perinatales
| Variable | Total n = 51 |
|---|---|
| Edad al ingreso en días (promedio e intervalo) | 5 (2-14) |
| Sexo masculino/femenino | 29/22 |
| Primigesta/resto | 27/24 |
| Edad gestacional (SDG) | 39 ± 1 |
| Peso al nacer (promedio y DE) | 3190 ± 453 |
| Vía de nacimiento: vaginal/cesárea | 40/11 |
| Alimentación al seno materno (%) | 100 |
DE: desviación estándar; SDG: semanas de gestación.
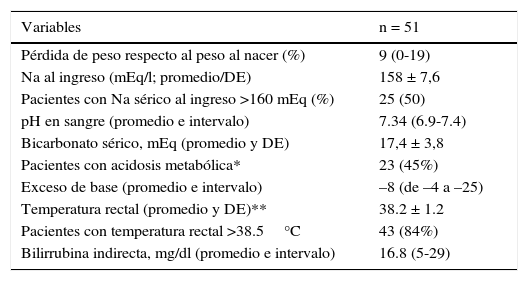
A su ingreso, el promedio de la pérdida de peso respecto a su peso al nacer fue el 9%, con un rango del 3 al 19%. El Na sérico promedio al ingreso fue 158 mEq/l; el 51% de los niños presentó unos niveles de Na >160 mEq/l. La mayor parte de los pacientes presentó datos gasométricos compatibles con una acidosis metabólica compensada y el 45% de ellos mostró niveles de HCO3 <18 mEq/l. Esto también se vio reflejado en un exceso de base promedio de –8, con un intervalo entre –4 y –25.
La temperatura rectal media fue 38.3°C y el 84% de los pacientes presentó una temperatura de ingreso >38°C (tabla 2).
Características de los neonatos al ingreso
| Variables | n = 51 |
|---|---|
| Pérdida de peso respecto al peso al nacer (%) | 9 (0-19) |
| Na al ingreso (mEq/l; promedio/DE) | 158 ± 7,6 |
| Pacientes con Na sérico al ingreso >160 mEq (%) | 25 (50) |
| pH en sangre (promedio e intervalo) | 7.34 (6.9-7.4) |
| Bicarbonato sérico, mEq (promedio y DE) | 17,4 ± 3,8 |
| Pacientes con acidosis metabólica* | 23 (45%) |
| Exceso de base (promedio e intervalo) | –8 (de –4 a –25) |
| Temperatura rectal (promedio y DE)** | 38.2 ± 1.2 |
| Pacientes con temperatura rectal >38.5°C | 43 (84%) |
| Bilirrubina indirecta, mg/dl (promedio e intervalo) | 16.8 (5-29) |
*Pacientes con HCO3 <18 mEq. **Grados centígrados. DE: desviación estándar.
Una vez que se hubo iniciado la rehidratación intravenosa, la disminución del Na sérico por término medio durante las primeras 12 horas fue 0.53 ± 0.08 mEq/l/h. En las siguientes 12 horas fue 0.46 ± 0.09 mEq/l/h. El potasio promedio fue 3.4 mEq/l/h, con un intervalo entre 2.4 y 4.5 mEq/l/h. La evolución clínica durante el manejo fue favorable. No se reportaron crisis convulsivas en ninguno de los casos. El promedio de días de estancia hospitalaria fue tres. No hubo hemocultivos positivos. Dos pacientes fallecieron con el diagnóstico de sepsis tardía a los 4 y 7 días de internamiento; en ambos casos, el Na sérico se había normalizado a las 48 horas del ingreso y no tuvo relación con la causa de la muerte.
Los líquidos parenterales que se perfundieron fueron, por término medio, 166 ml/kg/día en las primeras 24 horas tras el ingreso. El intervalo fue de 140 a 175 ml/kg/día (tabla 3).
Evolución y condiciones de egreso de los neonatos
| Variables | n = 51 |
|---|---|
| Disminución promedio de Na/h (mEq/l) en las primeras 12 h | 0.53 ± 0.08 |
| Disminución promedio durante 12-24 h de Na/h (mEq/l) entre las 12 y las 24 h de manejo | 0.46 ± 0.09 |
| Promedio de potasio sérico (mEq/l) | 3.4 ± 0.77 |
| Promedio de días de estancia hospitalaria | 2.79 ± 6 |
La hipernatremia es una complicación rara, pero muy grave en el período neonatal. No existen estudios publicados sobre los líquidos parenterales recomendados para el manejo de estos pacientes.
En la DHN se han descrito complicaciones neurológicas graves, que van desde la hemorragia cerebral hasta el edema cerebral, la trombosis o las crisis convulsivas. Se sabe que estas complicaciones se presentan sobre todo en la fase de corrección hidroelectrolítica aunque en muchas referencias este manejo no se especifica.
La DHN es universalmente reconocida como una complicación en casos de lactancia materna exclusiva, donde los padres e incluso el personal de salud tarda en reconocer los datos característicos del paciente deshidratado. La evidencia actual sugiere que la causa más común de esta enfermedad es el bajo volumen de líquidos ingerido por el neonato.
Los signos de la DHN que muestra el paciente no están definidos, pero incluyen letargo, que alterna con irritabilidad. Ocasionalmente hay un deterioro agudo, lo cual precipita la admisión del neonato a la sala de urgencias aunque el examen clínico de estos pacientes es muy inespecífico; algunos están alerta y hambrientos al tiempo que están clínicamente deshidratados. Mientras que en la deshidratación isonatrémica o normonatrémica la fontanela anterior se encuentra deprimida y los ojos hundidos, como signos de pérdida de agua corporal total, en la deshidratación hipernatrémica, debido a cambios en la osmolaridad sérica, puede haber pocos datos clínicos y la fontanela anterior puede estar abombada.
Los 52 pacientes de este estudio se alimentaban mediante lactancia materna exclusiva. La reanudación de la alimentación se realizó, en la mayor parte de los casos, durante las primeras 6 horas posteriores al ingreso. No se refirieron vómitos o intolerancia a ésta. Se egresaron alimentados al seno materno, con recomendación de aumentar la ingesta de líquidos por parte de la madre y complementar con sucedáneo en caso necesario.
Los dos mayores puntos de acuerdo entre las guías publicadas son el hecho de considerar la hipernatremia como una enfermedad seria y la necesidad de disminuir el sodio sérico lentamente con una velocidad de 0.5 mEq/l por hora como máximo. En lactantes fuera del período neonatal, las guías publicadas sugieren el uso de solución salina al 0.9% para la rehidratación de estos pacientes17. En el presente estudio, el uso de una carga rápida inicial de solución salina y posteriormente el de soluciones al “tercio normal” durante las primeras 24 horas de manejo obtuvieron como resultado una disminución satisfactoria del Na sérico y no hubo complicaciones en ninguno de los pacientes. Con esta solución, los niveles de Na se normalizaron en todos los casos a las 24-36 horas de manejo. Los líquidos de mantenimiento variaron de 150 a 180 ml/kg/24 h.
Se utilizó fototerapia como terapia para la hiperbilirrubinemia. Esto debe tenerse en cuenta en el cálculo de las pérdidas insensibles y para la corrección se requiere un equilibrio hídrico positivo.
En la guía publicada por el Instituto Nacional de la Excelencia Clínica de Reino Unido se recomienda el uso de solución salina isotónica o en combinación con glucosa al 5% (llamada solución “mixta”), tanto para el reemplazo como para el mantenimiento12,18–20. Sin embargo, dados los requerimientos de Na recomendados en la etapa neonatal de 3 mEq/kg/día, este aporte de Na parece excesivo. Nosotros preferimos el uso de soluciones con una tercera parte de solución salina y dos terceras partes de suero glucosado al 5%, es decir, con 48 mEq de Na/l de solución.
Bolat y cols.14 recientemente han descrito la correlación del desenlace adverso con los niveles de Na sérico al ingreso, así como con la corrección superior a 0.5 mEq/l por hora, por lo que nuevamente se resalta la importancia de protocolizar el manejo de estos neonatos.
En el presente estudio, las cifras de Na sérico al ingreso variaron de 150 a 180 mEq/l. En el 50% de los casos los pacientes presentaron una hipernatremia grave, con cifras mayores a 160 mEq/L al momento de su evaluación inicial. Asimismo, el 45% de los pacientes presentó acidosis metabólica importante, definida como una cifra de bicarbonato sérico inferior a 18 mEq/l. A pesar de la condición de gravedad reflejada por los niveles de Na y la existencia de acidosis metabólica, en ninguno de los pacientes se presentaron alteraciones neurológicas y en todos los casos se consiguió la corrección de la natremia de manera satisfactoria.
Los dos fallecimientos ocurrieron debido a la enfermedad de base, que consistió en sepsis neonatal; en ambos casos, la natremia ya se había corregido, por lo que creemos que la muerte no fue imputable al manejo de los líquidos.
Así, se concluye que la rehidratación en el paciente neonato con una o dos cargas de solución salina al 0.9% y posterior manejo con soluciones con 48 mEq de Na por litro y solución glucosada al 5% (“tercio normal”) en rangos de 150 a 180 ml/ kg/día son seguros para descender lentamente los niveles séricos de Na, aproximadamente a una velocidad de 0.5 mEq/h. Se recomienda el monitoreo de las cifras de Na y del equilibrio ácido-básico durante las primeras 24-48 horas de estancia hospitalaria para verificar que este descenso sea el esperado. Se requieren más estudios para llegar a un consenso de manejo de estos pacientes y establecer guías claras para prevenir complicaciones neurológicas y desenlaces fatales.
Se agradece la colaboración del Departamento de Archivo Clínico del Hospital General de Rioverde y en particular al Sr. Camilo Torres Lucio su ánimo inagotable.