Establecer la utilidad de las concentraciones plasmáticas de proteína C reactiva en el segundo trimestre para la predicción del parto pretérmino.
Materiales y métodoSe realizó un estudio de casos-controles en una muestra de 613 embarazadas que asistieron al Hospital Central «Dr. Urquinaona», Maracaibo, Venezuela. El grupo A (n=52) fueron las pacientes que presentaron parto pretérmino y el grupo B (n=561) fueron las mujeres con parto a término (grupo control). Se compararon las concentraciones plasmáticas de proteína C reactiva entre los grupos.
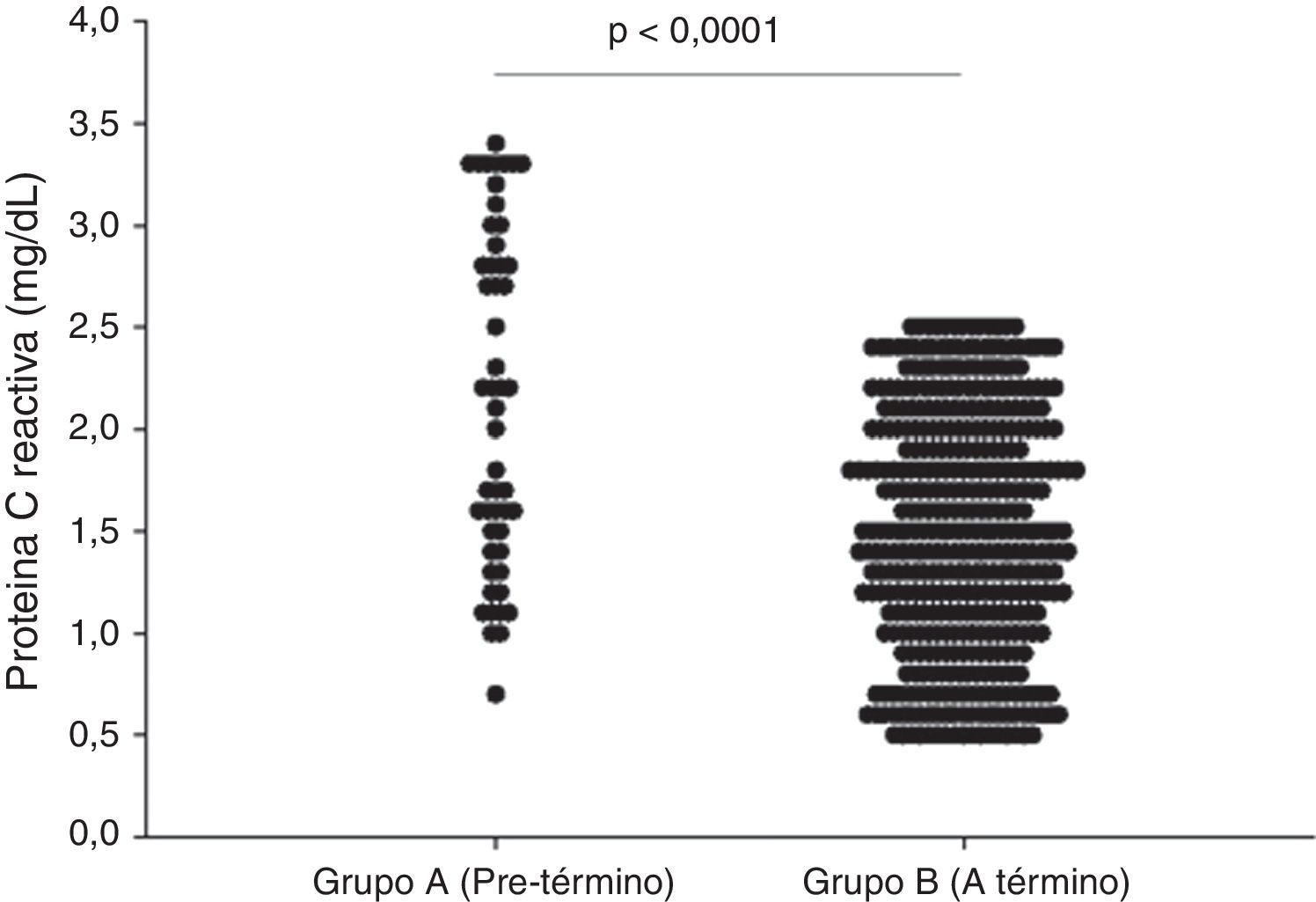
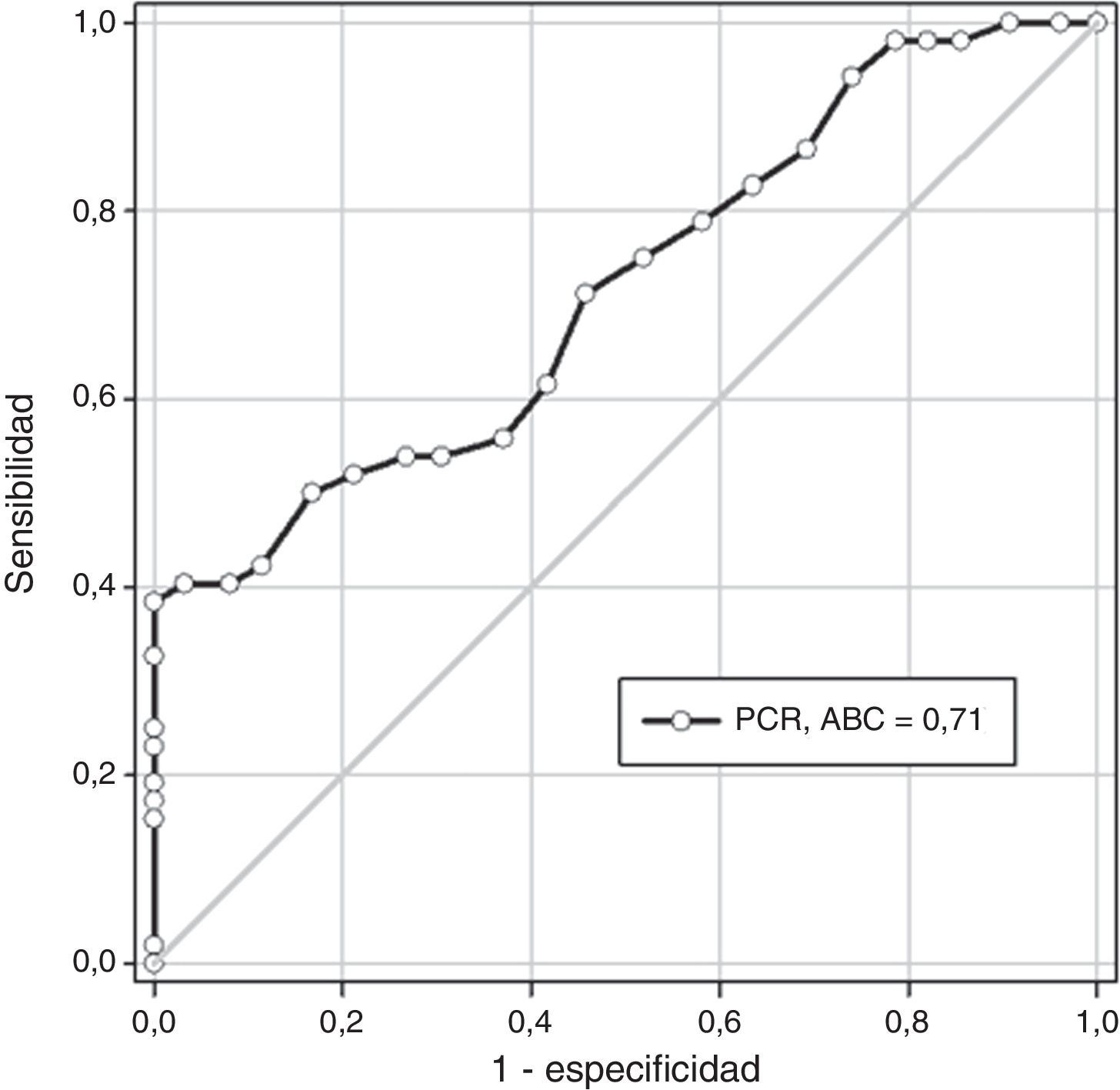
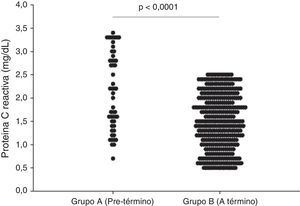
ResultadosLa edad gestacional al momento de la determinación de las concentraciones plasmáticas de proteína C reactiva fue de 26.2±1.1 semanas para el grupo A y 25.9±1.1 semanas para el grupo B (p=ns). No se encontraron diferencias estadísticamente significativas en la edad materna, índice de masa corporal y antecedentes de parto pretérmino (p=ns). Las mujeres del grupo A (2.1±0.8mg/dL) presentaron concentraciones significativamente más altas de proteína C reactiva comparadas con las embarazadas del grupo B (1.4±0.6mg/dL; p<0.0001). Un valor de corte de 1.6ng/mL presentó un valor por debajo de la curva de 0.71 con sensibilidad del 71.1%, especificidad del 54.1%, valor predictivo positivo del 12.5% y valor predictivo negativo del 95.3%.
ConclusiónLas concentraciones plasmáticas de proteína C reactiva en el segundo trimestre están elevadas en las embarazadas que posteriormente presentan parto pretérmino, pero no son útiles en la predicción de este.
To establish the prognostic usefulness of plasma concentrations of C-reactive protein in second trimester for the prediction of preterm delivery.
Materials and methodA case-control study was conducted on a sample of 613 pregnant women attending the Dr. Urquinaona Central Hospital, Maracaibo, Venezuela. Group A (n=52) women with preterm birth and group B (n=561) women with term birth, (control group) of pregnant women who had term deliveries. The plasma concentrations of C-reactive protein were compared between the 2 groups.
ResultsThe mean gestation age at measurement of plasma concentrations of C-reactive protein was 26.2±1.1 weeks in group A and 25.9±1.1 weeks in group B (P=ns). There were no significant differences in maternal age, body mass index or history of preterm labour. Plasma C-reactive protein concentrations were higher in group A (2.1±0.8) than in group B (1.4±0.6mg/dL (P<.0001). A cut-off value of 1.6mg/dL had a value under curve of 0.71 with a sensitivity of 71.1%, specificity of 54.1%, positive predictive value of 12.5%, and negative predictive value of 95.3%.
ConclusionPlasma C-reactive protein concentrations in second trimester are elevated in pregnant women, who later had preterm delivery, but are not useful for predicting this.
La frecuencia de parto pretérmino en los países en desarrollo es del 5-9%. Excluyendo las anomalías congénitas, es la principal causa de morbimortalidad neonatal1. Es de gran interés clínico identificar marcadores para la predicción del parto pretérmino que permitirían que el tratamiento y el cuidado sean intensificados en los grupos de alto riesgo. Mientras que el grupo de bajo riesgo puede ser apartado para no recibir tratamientos innecesarios, largas estadías hospitalarias y, por lo menos, evitar la preocupación de complicaciones o muerte del neonato.
Los métodos para identificar a las embarazadas con alto riesgo incluyen marcadores clínicos y bioquímicos de parto pretérmino. Los métodos clínicos relevantes son: los cambios en el cuello uterino, contracciones uterinas, sangrado genital y la identificación de factores de riesgo epidemiológicos2. Un marcador en la circulación materna, el cual puede indicar un aumento en el riesgo de parto pretérmino, es la proteína C reactiva (PCR)3.
La PCR es un reactante de fase aguda que se sintetiza principalmente en los hepatocitos en respuesta a citocinas proinflamatorias que incluyen la interleucina 6 y el factor de necrosis tumoral alfa4. Las concentraciones pueden incrementarse hasta 1,000 veces en respuesta a infección, anoxia, trauma, quemaduras e inflamación5. Es generada en respuesta a estímulos de forma tan temprana como de 2-5h después de la infección. El aumento de las concentraciones precede en varias horas a la aparición de los síntomas clínicos de la infección. Entre los diferentes estimulantes de la síntesis está la interleucina 6, la cual a su vez es estimulada por el factor de necrosis tumoral y la interleucna 1. Todos los mediadores del proceso de inflamación desempeñan un papel importante en el desarrollo del parto pretérmino6.
El aumento de las concentraciones de PCR se ha correlacionado con corioamnionitis subclínica7. Las concentraciones superiores a 1.5mg/dL muestran una correlación significativa con las concentraciones de interleucina 6 en el líquido amniótico superior a los 1,300pg/mL8. Watts et al.9 también demostraron que un valor de PCR en el suero materno superior a 1.5mg/dL mostraba una fuerte correlación significativa con los cultivos positivos en el líquido amniótico. Por otra parte, la mayoría de las embarazadas con amenaza de parto pretérmino junto a concentraciones elevadas de PCR no responden al tratamiento tocolítico, mientras que las embarazadas con concentraciones normales tienen buena respuesta a dicho tratamiento10.
Recientemente, la mejoría en la sensibilidad y las pruebas cuantitativas estandarizadas en suero han permitido una reevaluación de potencial de la PCR como una prueba diagnóstica y pronóstica. También puede ser utilizada como un marcado temprano de inflamación de bajo grado y podría ayudar a detectar procesos fisiopatológicos durante el embarazo en forma temprana, por lo que puede tener utilidad en la predicción de resultantes adversas del embarazo11. Hasta la fecha existe poca evidencia de la relación de las concentraciones maternas de PCR en la circulación materna durante el segundo trimestre y el riesgo de parto pretérmino con resultados contradictorios4,7. El objetivo de la investigación fue establecer la utilidad de las concentraciones plasmáticas de PCR en el segundo trimestre para la predicción del parto pretérmino.
Materiales y métodoSe realizó un estudio de casos y controles entre enero de 2012 y octubre de 2015 que incluyó a 613 mujeres con embarazos simples que fueron referidas al Hospital Central «Dr. Urquinaona». Se obtuvo aprobación del Comité de Ética del Hospital antes del inicio de la investigación y se obtuvo el consentimiento por escrito en todas las participantes.
Las participantes con condiciones que producen alteraciones de las concentraciones de PCR como infecciones crónicas, alteraciones inflamatorias, neoplasias conocidas, antecedentes de uso de corticosteroides, enfermedad hepática al momento de la investigación, vaginitis, infección del tracto urinario, insuficiencia renal, hipertensión crónica o el uso de cualquier sustancia que pueda interferir con las concentraciones o producción del marcador fueron excluidas.
También se excluyeron mujeres con condiciones obstétricas como embarazos múltiples, restricción del crecimiento intrauterino del feto, anomalías placentarias, placenta previa, alteraciones de la frecuencia cardiaca fetal, sangrado genital durante el embarazo, anomalías cromosómicas o congénitas, presencia de infecciones intrauterinas (por ejemplo corioamnionitis), rotura prematura de membranas, polihidramnios, incompetencia istmicocervical o malformaciones uterinas conocidas, placenta previa, diabetes mellitus y preeclampsia/eclampsia. Las participantes con antecedentes de hábito tabáquico o con embarazos con edad gestacional incierta no fueron seleccionadas para la investigación.
Una vez seleccionadas las participantes para el estudio, se llenó una ficha de recolección de datos que incluyó: identificación de la paciente, antecedentes personales y ginecoobstétricos, control prenatal, edad de gestación (por fecha de última regla o ecografía del primer trimestre). La edad gestacional se calculó sobre la fecha de la última menstruación, previo a la semana 20 del embarazo. Todas las muestras de sangre se tomaron entre las 24 y 28 semanas de embarazo para determinar las concentraciones de PCR. Todos los embarazos fueron seguidos hasta el parto, las mujeres con partos pretérminos antes de las 37 semanas (grupo A) y aquellas con parto a término luego de las 37 semanas (grupo B), y se compararon con respecto a la edad materna, edad gestacional al momento del parto y concentraciones de PCR.
Las muestras de sangre venosa (10ml) se tomaran en un tubo de ensayo seco y estéril para la evaluación bioquímica, al momento del ingreso al hospital, sin importar el momento del día y antes de la administración de cualquier medicamento. La muestra se colocó en un tubo de vidrio seco, estéril y almacenado a temperatura ambiente. Posteriormente fue centrifugado a 4,000rpm por 10min y separado en alícuotas a las 2h, y el plasma se almacenó a −80°C hasta el momento de la determinación. Las muestras fueron obtenidas de todas las participantes. Las concentraciones plasmáticas de PCR se midieron por de inmunoanálisis enzimático de quimioluminiscencia (Immulite 2000, Diagnostic Products, EE. UU.) con coeficientes de variación intra- e interensayo del 8.7 y 7%, respectivamente. La sensibilidad de detección fue de 0.05mg/dL.
Los valores obtenidos se presentaron como promedio±desviación estándar. Se utilizó la prueba t de Student para comparar las variables continuas. La precisión de las concentraciones plasmáticas de PCR para la predicción de parto pretérmino se presenta en función de sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo. Se utilizó el análisis operador-receptor para determinar el mejor valor de corte para la predicción. Se consideró p<0.05 como estadísticamente significativa.
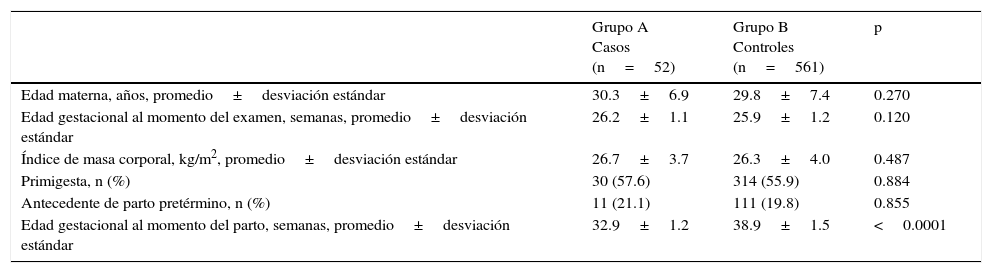
ResultadosSe seleccionaron un total de 800 pacientes para la investigación de las cuales 191 fueron excluidas por presentar diferentes complicaciones obstétricas por las cuales fueron excluidas de la investigación. Otras 48 pacientes se retiraron o se perdieron del seguimiento y no se pudo establecer el tipo de parto que presentaron. Para el análisis se incluyeron un total de 613 embarazadas de las cuales en el grupo 52 embarazadas (8.4%) presentaron parto pretérmino (grupo A, casos) y 561 embarazadas (91.8%) que presentaron partos a término (grupo B, controles). Las características de ambos grupos se muestran en la tabla 1. La edad materna fue de 30.3±6.9 años y 29.8±7.4 años para los grupos A y B, respectivamente (p=0.270). No se encontraron diferencias significativas en el índice de masa corporal (p=0,487) y antecedentes de parto pretérmino (p=0.855). No se hallaron diferencias significativas en la frecuencia de primigestas entre ambos grupos (p=0.884). La edad gestacional al momento del examen fue de 26.2±1.1 semanas en el grupo A y de 25.9±1,1 semanas en el grupo B (p=0.129). La edad gestacional promedio al momento del parto en el grupo A fue de 32.9±1.2 semanas y para el grupo B fue de 38.9±1.5 semanas (p<0.0001).
Características generales
| Grupo A Casos (n=52) | Grupo B Controles (n=561) | p | |
|---|---|---|---|
| Edad materna, años, promedio±desviación estándar | 30.3±6.9 | 29.8±7.4 | 0.270 |
| Edad gestacional al momento del examen, semanas, promedio±desviación estándar | 26.2±1.1 | 25.9±1.2 | 0.120 |
| Índice de masa corporal, kg/m2, promedio±desviación estándar | 26.7±3.7 | 26.3±4.0 | 0.487 |
| Primigesta, n (%) | 30 (57.6) | 314 (55.9) | 0.884 |
| Antecedente de parto pretérmino, n (%) | 11 (21.1) | 111 (19.8) | 0.855 |
| Edad gestacional al momento del parto, semanas, promedio±desviación estándar | 32.9±1.2 | 38.9±1.5 | <0.0001 |
En la figura 1 se muestran las concentraciones plasmáticas de PCR en cada uno de los grupos. Las embarazadas del grupo A presentaron concentraciones significativamente más altas (2,1±0.8mg/dL) comparadas con las embarazadas del grupo B (1.4±0.6mg/dL; p<0.0001).
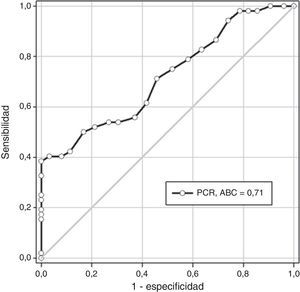
En la figura 2 se muestra la curva operador receptor para la precisión diagnóstica de la PCR para la predicción de parto pretérmino. Un valor de corte de 1.6mg/dL presentó un valor por debajo de la curva de 0.71 con una sensibilidad del 71.1% (intervalo de confianza [IC] del 95%: 56.9-82.8), especificidad del 54.1% (IC del 95%: 49.8-58.4%), valor predictivo positivo del 12.5% (IC del 95%: 9-16.9%) y valor predictivo negativo del 95.3% (IC del 95%: 92.3-97.3%). La relación de probabilidad fue de 1.553.
DiscusiónLos resultados de la investigación demuestran que las concentraciones plasmáticas de PCR son más elevadas en las embarazadas con parto pretérmino comparado con las embarazadas con partos a término. Estos hallazgos indican que la inflamación puede llevar a cambios fisiológicos que terminan en parto pretérmino. Sin embargo, las concentraciones no son útiles en la predicción de esta complicación.
Las concentraciones de PCR en la circulación periférica están asociadas con valores altos del índice de masa corporal, hábito tabáquico, uso de hormonas, síndrome metabólico y enfermedad cardiovascular12. Se ha propuesto que la disfunción endotelial puede ser parte de una respuesta inflamatoria materna exagerada al embarazo13. Además, varios análisis indican una fuerte correlación con los marcadores de activación y disfunción endotelial14. Estos hallazgos indican que podría estar involucrada en la patogénesis del parto pretérmino. En la circulación materna, las concentraciones elevadas de PCR están asociadas con la presencia de infección uterina15. También ha sido descrito como un marcador de parto pretérmino16–18. Como la corioamnionitis es una complicación obstétrica importante que lleva al parto pretérmino y está fuertemente asociada a las complicaciones neonatales, el uso de la PCR en pacientes con rotura prematura de membranas es indiscutible3.
Los resultados de esta investigación son similares a los de investigaciones previas sobre las concentraciones de PCR y el riesgo de parto pretérmino. Hvilsom et al.19 reportaron que las embarazadas con concentraciones de PCR mayores o iguales al percentil 85 experimentaban incremento de 2 veces en el riesgo de parto pretérmino comparado con las pacientes que tenían concentraciones más bajas. Pitiphat et al.20 encontraron que las concentraciones elevadas de PCR aumentan más del doble el riesgo de parto pretérmino. Ghezzi et al.21 demostraron que las concentraciones de PCR en líquido amniótico eran más elevadas en aquellas embarazadas con partos pretérminos comparado con aquellas con parto a término. Los hallazgos de esta investigación apoyan la teoría de que los procesos inflamatorios subclínicos en el segundo trimestre pueden ser un factor importante en la aparición del parto pretérmino. Estos hallazgos son apoyados por los resultados de la investigación de Lohsoonthorn et al.11, que demostraron que las elevaciones en las concentraciones de PCR en el embarazo temprano se asociaban con un incremento en el riesgo de parto pretérmino pero no de rotura prematura de membranas.
Además de la evidencia de que el parto pretérmino y otras complicaciones del embarazo como bajo peso al nacer y preeclampsia están asociados con bajo la inflamación y enfermedades cardiovasculares, existe también evidencia de una asociación en sentido inverso22. Las elevaciones de las concentraciones de PCR y la presencia de síndrome metabólico en el embarazo temprano se han asociado a la aparición de preeclampsia y restricción del crecimiento intrauterino del feto23,24. La relación bidireccional sugiere que las asociaciones son difícilmente causales. Más aún, es posible que la inflamación, disfunción placentaria y enfermedad cardiovascular compartan determinantes comunes. Como resultado, las embarazadas que presentan una de estas dolencias también tienen un aumento en el riesgo de presentar las otras. En forma similar, las medidas terapéuticas que reducen el riesgo de alguna puede también disminuir el riesgo de las otras.
Las diferencias en los diseños de estudio, el momento de recolección de la muestral, la prevalencia de inflamación subclínica, las características subyacentes de las poblaciones en estudio y el control incompleto de los factores de confusión pueden explicar la variabilidad en los resultados de diferentes estudios. La falta de utilidad de la PCR en esta investigación para ser utilizada como un elemento de predicción de parto pretérmino, como se observó en esta investigación (valor del área bajo la curva menor de 0.75) se puede deber a que las concentraciones de PCR antes del tercer trimestre están débilmente asociadas con el parto pretérmino11.
El diseño y los resultados de este estudio permiten aclarar el papel de la PCR como marcador de inflamación subclínica dentro de un estudio con varias variables epidemiológicas. Por lo tanto, se pueden examinar las interacciones entre diferentes variables excluyendo posible factores de confusión (edad, hábito tabáquico, índice de masa corporal). Sin embargo, una de las principales limitaciones de la investigación es que la medición única no suministra mediciones sobre el estado inflamatorio materno durante todo el embarazo11. Tampoco se puede excluir la posibilidad de enfermedades infecciosas subclínicas que pueden precipitar el parto pretérmino y que generalmente son asintomáticas y podrían no ser detectadas. De la misma forma, se desconoce si la concentraciones elevadas de PCR estaban aumentadas antes del embarazo, siendo imposible determinar si la inflamación sistémica es inducida por factores específicos relacionados con el embarazo o factores previos al mismo.
Estudios futuros deben evaluar si los cambios en las concentraciones plasmáticas de PCR durante diferentes periodos del embarazo son predictores de la aparición de parto pretérmino y otras complicaciones obstétricas y se debe confirmar si existe una relación dosis respuesta entre la PCR y estas complicaciones del embarazo. También se deben realizar investigaciones para determinar si el aumento de las concentraciones ocurren antes del embarazo o si se presentan durante la evolución de este.
ConclusiónLas concentraciones plasmáticas de PCR en el segundo trimestre están elevadas en las embarazadas que posteriormente presentan parto pretérmino, pero no son útiles en la predicción de este.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.