La nutrición parenteral (NP) «agresiva» puede mejorar la recuperación de peso al nacer (RPnac) y la ganancia ponderal temprana.
ObjetivoComparar la RPnac y la velocidad media de crecimiento (VMC) con 2estrategias nutricionales.
Material y métodosAnálisis descriptivo comparativo de 64 recién nacidos<1,500g al nacer de la Unidad de Cuidados Intensivos Neonatales del Instituto Nacional de Perinatología en 2013 (A) vs. 34 del 2001 con igual peso (B). Variables: pérdida ponderal, VMC de peso, talla y perímetro cefálico en la semana 1, peso en las semanas 2 y 3, RPnac; aportes: proteínas, lípidos y glucosa en NP a las 24h de vida extrauterina y días de NP. Análisis: porcentajes, medias y comparaciones con t de Student mediante SPSS v. 20.
ResultadosSemana 1: VMC del grupo A 2.5 vs. −20 del B (p=0.004); semana 2: 11.7 vs. −6.4 (p=0.000); semana 3: 12.2 vs. −5.6g/kg al día (p=0.000). De talla: 0.076 vs. 0.039 (p=0.010) y de perímetro cefálico 0.075 vs. 0.035cm/día (p=0.018). La pérdida ponderal fue 16.6 vs. 24.4g/día (p=0.000); la RPnac de 11.5 vs. 41.4 días (p=0.000). NP inicial: glucosa A=6.1 vs. B=6mg/kg por minuto (P=0.000), proteínas 3.05 vs. 1.46 (p=0.000) y lípidos 1.77 vs. 1.01g/kg al día (p=0.001). La primera NP tuvo 48.8 vs. 35.4kcal (p=0.000).
ConclusiónLa NP agresiva redujo el déficit nutricional y la restricción del crecimiento posnatal.
«Aggressive» parenteral nutrition (PN) may improve birth-weight recovery (BWR) and early weight gain.
ObjectiveTo compare BWR and mean growth rate (MGR) with 2nutrition strategies.
Material and methodsA comparative descriptive analysis was performed on 64 newborns with birth-weight<1500g admitted to the Neonatal Intensive Care Unit of the National Institute of Perinatology (México City) in 2013 (A) vs. 34 neonates of 2001 with same birth-weight (B). The variables recorded were, weight loss during first week, recovery birth-weight, MGR for weight, length, and head circumference in the 1st, 2nd, and 3rd week, intake of proteins, lipids and glucose in PN within first 24h of life, and days using PN. Statistical analysis included the mean, SD, and Student t test, was performed using with SPSS v. 20.
ResultsMGR in 1st week, A=2.5 vs. B=−20 (P=0.004), in the 2nd, 11.7 vs. −6.4 (P=0.000), and in the 3rd 12.2 vs. −5.6g/kg/d (P=0.000); length 0.076 vs. 0.039 (P=0.010), and head circumference 0.075 vs. 0.035cm/day (P=.018). Weight loss 16.6 vs. 24.41g/day (P=0.000). Mean birth-weight recovery 11.5 vs. 41.4 days (P=0.000). PN initiated: glucose of 6.1mg/kg per min vs. 6 (P=0.000), protein 3.05 vs. 1.46 (P=0.000), and lipids 1.77 vs. 1.01g/kg per day (P=0.001). Calorie intake by the first PN was 48.8 vs. 35.4kcal (P=0.000). In group A, the mean duration of PN was 21.2 d and initiation of enteral feeding at 5 day.
ConclusionAggressive PN from first day of life showed reduced nutritional deficiency and posnatal growth restriction.
Un aporte nutricio adecuado desde el nacimiento se considera crítico para prevenir la restricción de crecimiento extrauterino y de problemas del neurodesarrollo a largo plazo.
La restricción del crecimiento posnatal es una complicación común durante la hospitalización en neonatos de muy bajo peso al nacimiento. El soporte nutricio insuficiente es su etiología primaria y se ha visto asociado a alteraciones en el neurodesarrollo, problemas de conducta, aprendizaje y memoria, inmunodeficiencia, mayor incidencia de infecciones, déficit de sustratos para la recuperación tisular, desórdenes metabólicos y persistencia de estatura baja, con la consecuente disminución en la calidad de vida1.
La Academia Americana de Pediatría propone que el crecimiento posnatal debe aproximarse al de un feto normal de la misma edad gestacional, por lo que su recomendación es proporcionar nutrientes que permitan un rango de crecimiento y composición corporal similares a los del crecimiento intrauterino2.
Entre las metas de las estrategias nutricionales actuales se encuentran una pérdida ponderal máxima del 15% del peso al nacimiento y su recuperación entre los 7-10 días de vida extrauterina (VEU). Sin embargo, alcanzar y mantener los aportes nutricios para cumplir estas metas es muy difícil y es peor aún en los pacientes graves, que son quienes más necesitan de sustratos metabólicos adecuados. Algunas situaciones que han bloqueado la recuperación temprana del peso al nacimiento son: administración exclusiva de solución glucosada en el primer día de VEU, inicio tardío de nutrición parenteral (NP) (tercer día), aportes bajos de nutrientes (glucosa 4mg/kg por minuto, proteínas 1g/kg al día y lípidos 0.5g/kg al día), progresión lenta, no usar la estimulación enteral mínima e inicio muy tardío de alimentación enteral3.
Los resultados de varios estudios han dejado claro que menos de 1g/kg al día de proteínas lleva a un balance nitrogenado negativo, por lo que para limitar el catabolismo proteico e inducir un balance nitrogenado positivo desde el primer día se ha propuesto un aporte alto (mayor a 2g/kg al día de aminoácidos) y se ha llamado NP «agresiva». En diferentes estudios se ha demostrado que es bien tolerada, que incrementa la secreción de insulina, mejora la tolerancia a la glucosa, promueve la ganancia ponderal temprana y mejora el neurodesarrollo a los 18 meses. Así pues, las nuevas recomendaciones son un aporte de 2-3g de aminoácidos en el primer día de vida e incrementar hasta 4g/kg al día en la primera semana4,5.
En cuanto a la glucosa, las concentraciones mínimas deben cubrir el metabolismo basal, los requerimientos para síntesis de proteínas y acreción. Este valor en fetos de oveja es de 9mg/kg por minuto al inicio del tercer trimestre. En recién nacidos prematuros se han estimado rangos similares para un adecuado aporte energético para el cerebro, síntesis proteica normal y crecimiento5.
En el Instituto Nacional de Perinatología en el 2001 se realizó un estudio en el que se evaluó la velocidad media de crecimiento (VMC) en pacientes de muy bajo peso al nacimiento con enfermedad pulmonar neonatal crónica. Se incluyó a 17 pacientes con esta dolencia de leve a moderada y a 17 controles sin ella. La recuperación del peso al nacimiento en ambos grupos fue entre la semana 5 y 6 de VEU (41 días), con pérdida de peso en la primera semana de 24.4g/día. Fue después de la 3.ª semana cuando en realidad empezaron a ganar peso6.
Entre las posibles causas de este comportamiento se encontraron el inicio tardío de la NP y el ayuno prolongado, por lo que se integraron al manejo las nuevas estrategias nutricionales, iniciando la NP máximo a las 24h de vida, con proteínas de 1 hasta 4g/kg al día, lípidos iniciales de 1 hasta 3g/kg al día e hidratos de carbono de 6 para llegar a 12mg/kg por minuto. En 2011 se evaluaron los resultados en cuanto a VMC y recuperación de peso al nacimiento en una cohorte de 34 pacientes<1,500g al nacimiento, comparándolos con el grupo del 2001. Se encontró que la ganancia de peso en el grupo con NP agresiva empezó desde la 1.ª semana de VEU, con recuperación de peso al nacimiento entre la 2.ª y 3.ª semanas y la VMC fue significativamente mayor (32.43 vs. 13.18g/kg al día; p<0.007), mientras que la pérdida de peso fue menor (12.8 vs. 33.8g; p<0.007)7.
En el recién nacido pretérmino pueden presentarse múltiples eventos adversos a nivel neurológico durante un periodo crítico de desarrollo cerebral, con incremento en la incidencia de daño a sustancia blanca, materia gris y disminución del tamaño del cerebro. Por lo que es importante evaluar las implicaciones en el neurodesarrollo de la pérdida ponderal excesiva y de la recuperación tardía de peso al nacimiento. A este respecto, Ehrenkranz et al. realizaron un estudio para evaluar a los 7 años de edad el crecimiento y la evolución motora y cognitiva, y concluyeron que a la edad escolar los recién nacidos pretérmino que no corrigen su crecimiento tienen alteraciones en la motricidad e integración visual-motora (escalas de Bayley de desarrollo psicomotor con p<0.001 y mental con p<0.01)8-13.
El objetivo del presente trabajo fue comparar la recuperación de peso al nacimiento y el crecimiento posnatal después de la implementación de 2diferentes estrategias nutricionales.
Material y métodosEstudio descriptivo comparativo. Se revisaron los expedientes clínicos de 64 recién nacidos con peso<1,500g al nacimiento que ingresaron al área de cuidados intensivos neonatales del Instituto Nacional de Perinatología del 1.° de enero al 31 de diciembre del 2013 (grupo A), y se comparon con la población de un estudio publicado en 2001 que incluyó a 34 neonatos (grupo B).
Las variables de estudio fueron: pérdida ponderal durante la primera semana, recuperación de peso al nacimiento, VMC (peso, talla y perímetro cefálico) a los 7 días de vida y de peso a la 2.ª y 3.ª semanas, aporte de proteínas, lípidos y glucosa en NP en las 24 h de vida, días con NP. Como variables demográficas se consideraron: sexo, edad gestacional; y, en cuanto a morbilidad: urea, creatinina y promedio de nitrógeno ureico en sangre (BUN) en la 1.ª y 2.ª semanas de vida. Se calcularon porcentajes, medias y desviaciones estándar para el análisis descriptivo de las variables cuantitativas. Para las comparaciones se calculó la t de Student con valor de p <0.05, mediante el paquete estadístico SPSS v. 20.
Definiciones operacionalesPeso: cuantificación en gramos de la fuerza de gravedad del paciente completamente desnudo y en ayuno.
Talla: la medición en centímetros de la estatura del paciente medida desde la cabeza hasta los talones.
Perímetro cefálico: es la medición expresada en centímetros de la circunferencia total de la cabeza cuantificada desde la frente hasta la parte más saliente del occipucio.
Velocidad media de crecimiento: diferencia de peso obtenida en el lapso comprendido entre el examen inmediato anterior y el actual expresado en g/día. Se calculó mediante la siguiente fórmula (peso actual - peso registrado 7 días previos)/7.
ResultadosSe estudió a 64 recién nacidos (grupo A), de los cuales 57.9% eran varones: la edad gestacional promedio al nacimiento fue de 30 semanas de gestación (±2.64) y el peso promedio de 1,016.15g (±233.10). En el grupo B, se incluyó a 34 neonatos, de los cuales 58.2% fueron varones, con una edad gestacional promedio al nacimiento de 29.3 (±3) y un peso promedio al nacimiento de 1,019. 5g (±220.15) (tabla 1).
Características generales de la población
| Variable | Grupo A N=64 | Grupo B N=34 |
|---|---|---|
| Género | ||
| Femenino (%) | 27 (42.1) | 20 (58.2) |
| Masculino (%) | 37 (57.9) | 14 (41.8) |
| SDGa(± DE) | 30 (±2.64) | 29.3 (±3) |
| Peso (g) (±DE) | 1016.5 (±233.1) | 1019.5 (±220.1) |
| Talla (cm) (±DE) | 35.37 (±4.94) | 36.5 (±2.45) |
| Perímetro cefálico (cm) (±DE) | 25.97 (±1.76) | 25.5 (±2.1) |
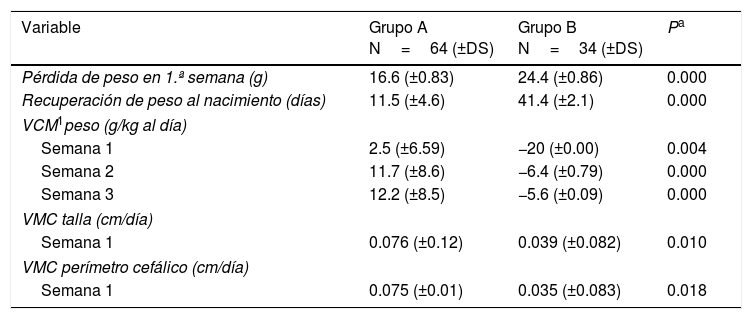
En cuanto a los resultados de las variables de pérdida de peso en la primera semana, día de recuperación de peso al nacimiento, en las semanas 1, 2 y 3, la pérdida fue significativamente menor para el grupo de estudio 16.6 vs. 24.4g. Lo mismo sucedió para la recuperación del peso al nacimiento en la que para el grupo de estudio fue de 11.5 días y para el grupo control de 41.4 días, diferencia estadísticamente significativa. La VMC también demostró ser significativamente mejor de la primera a la tercera semana para el grupo de estudio, así como la talla y el perímetro cefálico (tabla 2).
Pérdida de peso, recuperación de peso al nacimiento y velocidad media de crecimiento de peso en las semanas 1, 2 y 3
| Variable | Grupo A N=64 (±DS) | Grupo B N=34 (±DS) | Pa |
|---|---|---|---|
| Pérdida de peso en 1.ª semana (g) | 16.6 (±0.83) | 24.4 (±0.86) | 0.000 |
| Recuperación de peso al nacimiento (días) | 11.5 (±4.6) | 41.4 (±2.1) | 0.000 |
| VCM1peso (g/kg al día) | |||
| Semana 1 | 2.5 (±6.59) | −20 (±0.00) | 0.004 |
| Semana 2 | 11.7 (±8.6) | −6.4 (±0.79) | 0.000 |
| Semana 3 | 12.2 (±8.5) | −5.6 (±0.09) | 0.000 |
| VMC talla (cm/día) | |||
| Semana 1 | 0.076 (±0.12) | 0.039 (±0.082) | 0.010 |
| VMC perímetro cefálico (cm/día) | |||
| Semana 1 | 0.075 (±0.01) | 0.035 (±0.083) | 0.018 |
La tabla 3 muestra el aporte de la NP a las 24 h para los 2grupos, en donde es notorio el mayor aporte para el grupo de estudio.
Aporte de nutrientes en NP a las 24 h de vida
| Variable | Grupo A N=64 (±DE) | Grupo B N=34 (±DE) | pa |
|---|---|---|---|
| Glucosa (mg/kg/min) | 6.13 (±1.0) | 6.05 (±0.17) | 0.000 |
| Proteínas (g/kg/d) | 3.06 (±0.58) | 1.46 (±0.16) | 0.000 |
| Lípidos (g/kg/d) | 1.76 (±0.60) | 1.01 (±0.11) | 0.001 |
| Kcal totales NP | 48.87 (±15) | 35.4 (±16) | 0.000 |
Kcal: kilocalorías; NP: nutrición parenteral.
Es importante mencionar que los niveles de urea, creatinina y BUN no se vieron afectados con la NP agresiva, como se muestra en la tabla 4.
Niveles de urea, creatinina y BUN en la 1.ª y 2.ª semanas en el grupo NP agresiva
| Variable | 1.ª semana grupo A N=64 (±DE) | 2.ª semana grupo A N=64 (±DE) | pa |
|---|---|---|---|
| Urea (mg/dl) | 64.42 (± 35.27) | 61.67 (± 33.71) | 0.6 |
| BUN (mg/dl) | 26.3 (±13.93) | 28.28 (±15.49) | 0.5 |
| Creatinina (mg/dl) | 0.81 (±0.37) | 0.69 (±0.38) | 0.4 |
BUN: nitrógeno ureico en sangre.
Con relación a la morbilidad, no hubo diferencias significativas en el riesgo entre ambos grupos. La sepsis y la displasia broncopulmonar fueron las más frecuentes (tabla 5).
Morbilidad asociada de los grupos A y B
| Enfermedad | Grupo A N=64% | Grupo B N=34% | RR IC 95% |
|---|---|---|---|
| Enterocolitis necrosante | 12 (18.8) | 12 (35.2) | 0.42 (0.16-1.08) |
| IA | 6 (9.3) | 6 (17.6) | |
| IIA | 5 (7.8) | 5 (14.7) | |
| IIIA | 1 (1.6) | 1 (3.1) | |
| Sepsis | 54 (84.4) | 28 (82.8) | 1.15 (0.38-3.51) |
| Displasia broncopulmonar | 34 (53.1) | 17 (50) | 1-13 (0.49-2.60) |
Las primeras semanas de vida son críticas para el crecimiento y neurodesarrollo en los recién nacidos de muy bajo peso al nacimiento. Los requerimientos nutricionales son mayores que en cualquier otra etapa de la vida. Se ha demostrado que la falla temprana en el crecimiento tiene unos efectos negativos en el neurodesarrollo que pueden persistir en la edad adulta. Esta es la importancia del establecimiento de una estrategia nutricional agresiva para alcanzar un crecimiento óptimo14.
En nuestro estudio los aportes de glucosa, proteínas y lípidos fueron significativamente más altos en el grupo A que en el grupo B, lo que condicionó una recuperación de peso al nacimiento más temprana, con NP agresiva, pérdida ponderal menor durante la primera semana y con una mayor VMC de peso en la 1.ª, 2.ª y 3.ª semanas, así como mayor VMC de talla y perímetro cefálico durante la primera semana.
En 2006 Bertino et al. realizaron un estudio en una unidad de cuidados intensivos de la Universidad de Turín en recién nacidos prematuros con peso entre 500 y 1.500g. Iniciaron alimentación enteral y parenteral de forma simultánea en el día uno con incrementos en la primera semana. La nutrición enteral se inició con leche materna o leche donada, se incrementó diariamente de 10-20ml/kg al día; al llegar a 100ml/kg al día, la leche materna se fortificó. Se pesaron a diario por 28 días. La recuperación del peso al nacimiento fue más lenta que en el grupo de estudio del trabajo que nos ocupa (16.9 vs. 11.5 días), con una pérdida ponderal en la primera semana mayor (18.42 vs. 16.65g/día). Al comparar las NP de ambos estudios, se observa un mayor aporte proteico en la NP de nuestro estudio (0.5 vs. 3.06g/kg al día), de lípidos (0.5 vs. 1.76g/kg al día) y de hidratos de carbono semejante en ambos estudios. Sin embargo, en el estudio de Bertino et al. los pacientes iniciaron estimulación enteral más temprana, por lo que se puede inferir que un aporte de proteínas y lípidos mayor en la NP inicial podría tener un mayor impacto en la recuperación de peso al nacimiento que el inicio temprano de estimulación enteral. Sin embargo, no se cuenta con evidencia suficiente para sustentar esta teoría15.
Rigo et al. publicaron en 2011 un estudio en recién nacidos prematuros a quienes se administró en el primer día de vida una solución parenteral premezclada con 2.5g/kg al día de proteínas y aporte calórico promedio de 71kcal/kg al día, registrándose una pérdida ponderal máxima del 6%, con recuperación de peso al nacimiento en el día 7. En el grupo de estudio de nuestro trabajo se iniciaron aminoácidos al nacimiento con 2.3g/kg al día, en las primeras 24 h de vida con calorías totales de 48.87kcal/kg al día. El porcentaje de pérdida ponderal máximo fue 11.46%, mayor que en el estudio de Rigo, y la recuperación del peso al nacimiento se dio a los 11.5 días: fue más lenta que en el estudio citado. Sin embargo, los recién nacidos estudiados tenían en promedio peso y edad gestacional mayor al nacimiento y, aunque el aporte proteico posterior fue similar en ambos estudios, el aporte calórico total de su NP fue mayor, el promedio de inicio de vía enteral fue más temprano y el aporte calórico de vía enteral y parenteral fue mayor, lo que pudo influir para su mejor patrón de crecimiento16.
En nuestro estudio no se pudo comparar el impacto del inicio de la estimulación para alimentación temprana como estrategia nutricia para una recuperación más pronta del peso al nacimiento, ya que no se contaba con esta información en el grupo B.
A fin de evaluar la eficacia y seguridad de aporte «agresivo» de aminoácidos en la NP, diversos estudios, en recién nacidos de término y prematuros, han evaluado la toxicidad por medio de los valores de creatinina, el promedio de BUN y han concluido que el aporte alto de aminoácidos en la NP inicial es bien tolerado. Al comparar la población de nuestro estudio que recibió aporte de aminoácidos en la NP elevados, se encontraron valores similares de creatinina y de BUN en la primera semana, ambos dentro de límites normales, por lo que se puede inferir que los aportes altos de proteínas son bien tolerados17,18.
ConclusiónDe acuerdo a los resultados obtenidos, se puede concluir que la NP agresiva desde el primer día de vida demostró reducir el déficit nutricional y la incidencia de restricción del crecimiento posnatal en los recién nacidos con muy bajo peso en nuestra población. Sin embargo, ahora falta evaluar su relación con el neurodesarrollo y las enfermedades crónicas degenerativas a largo plazo. También se debe analizar la relevancia de la alimentación enteral temprana y el inicio temprano de la alimentación en la recuperación del peso al nacimiento, así como su relación con la VMC y el neurodesarrollo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.