El National Center for Complementary and Alternative Medicine (NCCAM) de los National Institutes of Health (NIH) define la medicina complementaria y alternativa (MCA) como un grupo de sistemas, estrategias, recursos y productos de asistencia sanitaria diversos, que en la actualidad se considera que no forman parte de la biomedicina occidental convencional1. La medicina complementaria se utiliza junto con la medicina convencional; por ejemplo, el masaje, la imaginación guiada y la acupuntura pueden emplearse como complemento de los analgésicos para contribuir a reducir el dolor. La medicina alternativa se utiliza en lugar de la convencional; por ejemplo, algunos adolescentes utilizan plantas medicinales más que fármacos antidepresivos para tratar la depresión.
La distinción entre MCA y la biomedicina tradicional se ha hecho menos clara a medida que en muchos centros y consultorios se ha emprendido una investigación rigurosa y se ha integrado de forma creciente en la medicina convencional. Por ejemplo, se ha demostrado que la imaginación guiada y el masaje son eficaces en el tratamiento del dolor y en la actualidad se incluyen en muchos ámbitos de asistencia terciaria2-5. Desde que la American Academy of Pediatrics (AAP) convocó al grupo de trabajo sobre medicina complementaria y alternativa en 2000 y, desde la creación del NCCAM, estas complejidades inherentes en su definición se han hecho más problemáticas. Dado el uso difundido y la comprensión general del término MCA, éste se usará en este informe. Sin embargo, dicho término ha sido reemplazado de forma creciente por el de medicina “holística” o “integrativa”. La primera hace referencia a los cuidados centrados en el paciente, que incluyen la consideración de los aspectos biológicos, psicológicos, espirituales, sociales y medioambientales de la salud. La medicina integrativa representa los cuidados basados en la relación donde se combinan los tratamientos tradicionales y los complementarios para los que se dispone de evidencias científicas de alta calidad de su ausencia de riesgos y de su eficacia para promover la salud del individuo como un todo en el contexto de su familia y comunidad1. La medicina integrativa también reafirma la importancia de las relaciones entre el médico y el paciente, hace hincapié en el bienestar y en el estímulo inherente hacia la curación, y presta atención al individuo en conjunto, utilizando todos los tratamientos apropiados para alcanzar los objetivos del paciente en relación con la salud y la curación6.
La AAP Provisional Section on Complementary Holistic and Integrative Medicine, establecida en 2005, también contribuyó extensamente a la elaboración de este informe.
EpidemiologíaEn las últimas décadas, el uso de la MCA en la biomedicina occidental ha aumentado espectacularmente. Muchas terapias de MCA, como los remedios herbales o plantas medicinales, son predominantes o tradicionales en numerosas partes del mundo. La Organización Mundial de la Salud (OMS) estima que la mayoría de la población mundial utiliza con regularidad la “medicina tradicional”, como la china (MTC), la ayurvédica y las terapias y remedios de curación de los indios americanos.
En Estados Unidos, más de un tercio de adultos han utilizado la MCA7. El número total de visitas a los prestadores de MCA aumentó en un 47,3%, desde 420 millones de visitas en 1990 hasta 629 en 19978. En este año, el número de visitas a dichos prestadores superó el total de visitas a médicos de atención primaria8. Los gastos estimados en servicios de MCA para adultos aumentaron en un 45,2% entre 1990 y 1997, con una estimación conservadora de 21.200 millones de dólares gastados en 1997. De este total, se estimó que los desembolsos varios fueron de 12.200 millones de dólares. Esta cifra superó los desembolsos varios de 1997 de todas las hospitalizaciones en Estados Unidos8. En los estudios más recientes se ha descrito que el uso de la MCA entre adultos es del 62%9, y en un período de 12 meses el 41% utilizó dos o más modalidades de MCA10.
Los niños y adolescentes también utilizan cada vez más estas terapias. Las estimaciones ponderadas de la suma desembolsada por gastos pediátricos en visitas y remedios de MCA fueron de 127 millones y 22 millones de dólares, respectivamente11. En un análisis de 1996 del US Medical Expenditure Panel Survey, se indicó que sólo un 2% de la población pediátrica utiliza la MCA12. Sin embargo, en un estudio inicial, efectuado en niños canadienses, se documentó un uso del 11% de terapias de MCA proveídas profesionalmente, en el que la quiropráctica, homeopatía, naturopatía, y acupuntura representaron el 84%13. Alrededor del 20-40% de niños sanos, visitados en clínicas pediátricas ambulatorias14-17, y más del 50% de aquellos con enfermedades crónicas, recurrentes e incurables utilizan la MCA, casi siempre junto con la asistencia convencional18-20. El uso de MCA es considerablemente mayor entre ciertos grupos de niños, incluidos aquellos con necesidades especiales de asistencia sanitaria21 y los adolescentes sin hogar, entre los que se ha documentado un uso del 70%22. Su utilización tiene tendencia a ser más habitual entre pacientes con asma23-25, trastorno por déficit de atención con hiper-actividad26-28, autismo29-31, cáncer32-36, parálisis cerebral37, fibrosis quística38, enfermedad inflamatoria intestinal39,40 y artritis reumatoide juvenil41. En la actualidad, apenas se ha investigado la eficacia de la mayoría de las terapias y modalidades de MCA para muchos de estos procesos42. El NCCAM financia diversos estudios, pero, hasta la fecha, no se ha abordado la población pediátrica como un área prioritaria de la investigación.
La mayoría de los pacientes pediátricos que usan tratamientos complementarios también reciben asistencia convencional13. Este hecho destaca la importancia de que los pediatras tengan clara la necesidad de mantener una relación abierta, respetuosa con las familias, al igual que una clara comunicación. En un documento de consenso de 2001, producido por el AAP Committee on Children With Disabilities, denominado “Consejos a las familias que eligen la medicina complementaria y alternativa para su hijo con enfermedad crónica y discapaci-dad”43, se reconoció que el uso de la MCA es cada vez mayor y en él se proporcionaba tanto información como orientación para los pediatras que ofrecen consejos a las familias sobre MCA.
Características y razones de los pacientes para utilizar MCALos niños que utilizan MCA tienen más probabilidades de visitar a su pediatra para una enfermedad, tomar la medicación con regularidad y presentar problemas médicos continuados14. Alrededor de la mitad de padres/cuidado-res de estos niños visitan a un médico de MCA para sí mismos. La mayoría (66%) de padres/cuidadores de niños usuarios de MCA no ha informado al médico del niño del uso de ésta14. No se ha identificado una conexión congruente entre el uso de MCA y los ingresos de los padres, sexo del niño o fuente habitual de asistencia13,14,16-19,44 y se han identificado hallazgos heterogéneos que relacionan el uso de la MCA con los años de estudios de los padres, etnicidad de la familia, cobertura del seguro médico y edad del niño13,16-19,44,45.
Existen diversas razones para el uso creciente de la MCA. Muchos de los usuarios refieren que “no es consecuencia de que se sientan insatisfechos con la medicina convencional, sino, en buena parte, porque consideran que estas alternativas de asistencia sanitaria son más congruentes con sus propios valores, creencias y orientaciones filosóficas ante la salud y la vida”46. Las razones que los padres aducen para solicitar terapias de MCA para su hijo incluyeron, en orden creciente de frecuencia, haber oído hablar de ellas, un tratamiento particular que se consideraba eficaz, el temor a los efectos adversos de los fármacos, la falta de satisfacción con la medicina convencional y la necesidad de una mayor atención personal13. Además, muchos grupos culturales pueden utilizarla como consecuencia de sus valores y creencias culturales.
Cobertura de las mutuas sanitariasNumerosas compañías de seguros sanitarios ofrecen una cobertura para los servicios de MCA. En una encuesta llevada a cabo en 1996 entre mutuas de previsión socio-sanitaria, el 70% de las encuestadas refirió que había experimentado una mayor demanda de estos servicios por parte de los asociados y el 58% tenía intención de ofrecer algunos servicios relacionados en los 2 años siguientes47. Una encuesta entre empresarios, efectuada por la Kaiser Family Foundation, reveló que, para el 87% de los empleados asegurados, la póliza sanitaria cubría la quiropráctica y, para el 47%, la acupuntura48. En el Landmark report II on health maintenance organizations and alternative care se documentó que el 67% de las mutuas aseguradoras ofrecía algún tipo de medicina alternativa49. Además, muchos programas de Medicaid reembolsan el uso de algunos servicios de MCA. De los 46 estados que lo documentaron, 36 (78,3%) programas Medicaid proporcionan cobertura para, como mínimo, una terapia alternativa50, sobre todo asistencia quiropráctica (reembolsada por 33 programas), biofeedback (reembolsado por 10), acupuntura (reembolsada por siete) e hipnoterapia y naturopatía50 (reembolsadas por cinco programas cada una). Puesto que los paquetes de beneficios estatales de Medicaid cambian con frecuencia, se anima a los pediatras a familiarizarse con la lista de servicios cubiertos en su estado.
Algunos estados exigen la cobertura de estos servicios. En 1996, la Blue Cross de Washington lanzó un plan llamado AlternaPath como respuesta a la aprobación este mismo año de una ley del estado de Washington que obligaba a todas las mutuas de asistencia sanitaria comerciales a cubrir los servicios proveídos por cada categoría de prestador autorizado51. En la actualidad, la mayor parte de los estados exigen la cobertura de la medicina quiropráctica, y más del 50% de todas las mutuas de previsión social cubren estos servicios47. Aunque muy pocos estados exigen la cobertura de la acupuntura o de los masajes, estos servicios se están convirtiendo rápidamente en parte de los planes de beneficios de muchas mutuas. El ámbito de servicios cubiertos por las mutuas varía considerablemente; la cobertura está orientada en particular al tratamiento de las enfermedades, con un número limitado de visitas (por ámbito o por número) permitidas por diagnóstico. Muchas pólizas ofrecen una cláusula adicional separada, que el empresario o empleado puede suscribir con un coste adicional de la cuota, y otras ofrecen una cobertura de la MCA como un beneficio asociado para cualquier mutualista. Otro tipo de póliza es una red de descuentos de afinidad, en la que algunos de los profesionales que ejercen la MCA se designan como miembros de la red. Los miembros/ mutualistas del programa pagan directamente a los prestadores una suma reducida por los servicios52.
En una encuesta efectuada en 1998, la modalidad terapéutica más habitual cubierta por las pólizas de las mutuas era el tratamiento quiropráctico, cuya cobertura variaba del 41 al 65%. En comparación, los tratamientos homeopáticos sólo eran cubiertos por el 4-11% de todas las pólizas; la acupuntura por el 9-19%; el biofeedback por el 4-10%; y el masaje por el 6-10%.
A pesar del uso cada vez mayor por parte del público en general de estas terapias y de la disposición a pagar de su bolsillo los servicios, las mutuas aseguradoras han tenido dificultades para incluirlas en sus pólizas debido a la variación en las acreditaciones, las dificultades con la contabilidad y al número tan reducido de códigos del Current Procedural Terminology (CPT) que cubren estos servicios52. Aunque hay códigos CPT que cubren modalidades y recursos de MCA, los terapeutas CAM pueden considerar que es difícil implementarlos debido a las diferencias filosóficas con un sistema que individualiza los estados u órganos patológicos del paciente como un todo. Algunos prestadores de MCA utilizan un sistema de codificación diferente, que incluye más de 4.000 códigos para los procedimientos y recursos, conocido como concepto de facturación alternativa o códigos “ABC”53(alternative billing concept).
Respuesta gubernamentalEn 1992, se estableció la Office of Alternative Medicine como parte del NIH a través de una autorización del congreso. En 1998, la Office of Alternative Medicine se convirtió en el NCCAM. Éste ha aumentado sus asignaciones por año fiscal desde 50 millones de dólares en 1998 hasta alrededor de 123 en 20061. En 2006, la financiación total proveída a todos los institutos y centros del NIH para la investigación y formación en MCA, al igual que la formación de los investigadores para estudiarla, superó los 225 millones de dólares, al mismo tiempo que proporcionaban financiación adicional otros organismos y fundaciones filantrópicas1. De los aproximadamente 360 proyectos de investigación financiados por el NCCAM en 2006, menos del 5% abordaban temas de pediatría, incluida la investigación sobre los efectos del masaje para lactantes prematuros, los prebióticos, ácidos grasos omega-3 y alergias alimentarias1. En 2007 y 2008, la AAP Provisional Section on Complementary Holistic and Integrative Medicine instó al NCCAN que considerara un incremento de sus prioridades y financiación de la investigación, la educación y la difusión de la información pediátrica (Harry Gewanter, MD, comunicación oral).
En 2000, el Presidente y el Congreso de Estados Unidos se reunieron y exigieron a la White House Comission on Complementary and Alternative Medicine Policy que hiciera recomendaciones administrativas y legislativas para aumentar al máximo los beneficios de la MCA para los norteamericanos. Formada por 20 médicos y otros profesionales sanitarios, prestadores de MCA y otros expertos, se encomendó a la comisión que desarrollara un informe que tratara los aspectos mencionados más adelante:
- Estudios de formación de los terapeutas
- Investigación para aumentar los conocimientos so-bre la MCA
- Provisión de información fiable para los médicos yel público en general
- Directrices para el acceso y provisión apropiadas dela MCA
En marzo de 2002, la comisión publicó el informe que abordaba estas instrucciones y examinaba la pertinencia de la MCA en los esfuerzos nacionales para potenciar la salud y creaba un departamento de coordinación central. El informe incluía 29 recomendaciones y más de 100 acciones que deberían acometer las entidades federales, Congreso, gobierno del estado y otros grupos54. En 2005, a solicitud del NIH y la Agency for Healthcare Research and Quality, el Institute of Medicine hizo público el informe Complementary and alternative medicine in the United States. En el informe se evaluaba el grado de conocimientos sobre la confianza de los norteamericanos en las terapias de MCA y ayudaba al NIH en el desarrollo de métodos de investigación y determinación de prioridades para evaluar estos recursos y terapias55.
La US Food and Drug Administration (FDA) también ha valorado las cuestiones relacionadas con la MCA. La Dietary Supplement Health and Education Act (SHEA) promulgada en 1994 enmendó los estatutos previos de la FDA para abarcar las disposiciones específicas56 (suplementos dietéticos, incluida su definición, seguridad/to-xicidad del producto, información nutricional, información sobre los componentes y nutrientes proporcionada en el embalaje, buenas prácticas de fabricación y la clasificación de componentes dietéticos “nuevos”).
Según la DSHEA, un suplemento dietético es:
- Un producto (diferente del tabaco) destinado a com-plementar la dieta que lleva o contiene uno o más de los componentes siguientes: una vitamina, un mineral, una planta medicinal u otra sustancia vegetal o un aminoácido
- Destinado a la ingestión en forma de comprimido,cápsula, tableta o solución
- No utilizado como alimento convencional o comoítem exclusivo de una comida o dieta
- Etiquetado como suplemento dietético
Esta clasificación de los suplementos dietéticos está separada específicamente de las categorías de alimentos o fármacos y, como tal, se encuentra fuera de la jurisdicción de muchas de las normas de seguridad y regulado-ras que incluyen los alimentos y los fármacos56. De acuerdo con la DSHEA, los fabricantes asumen la responsabilidad de demostrar la seguridad de los componentes de los suplementos dietéticos. Sin embargo, a diferencia de los preparados farmacéuticos, aquéllos pueden comercializarse sin una tolerabilidad/seguridad o eficacia demostradas. El fabricante no tiene la obligación de proporcionar a la FDA las pruebas en las que se basa la seguridad/falta de toxicidad o eficacia antes o después de comercializar sus productos. Para los componentes nuevos, al fabricante sólo se le exige que proporcione pruebas a la FDA de que es “razonablemente predecible que el producto no produzca toxicidad/sea bien tolerado”56. A los fabricantes de suplementos no se les exige que notifiquen cualquier dato disponible de efectos adversos a la FDA. Este organismo sólo puede demostrar que un suplemento entraña riesgos o produce efectos adversos después de su comercialización. La FDA debe demostrar que el producto no es seguro antes de limitar su uso o emprender otra acción legal. Para obtener los datos de seguridad sobre los suplementos dietéticos, la FDA se basa en gran parte en el sistema MedWatch de notificación espontánea, voluntaria de reacciones y acontecimientos adversos57.
La DSHEA también regula los estudios publicados por terceros sobre suplementos dietéticos. Los materiales informativos (es decir, artículos, folletos, etcétera) pueden exponerse en comercios de venta al detalle siempre que se haga por separado del producto, no contenga información falsa o que induzca a confusión y que no promocione una marca específica de un suplemento. Y lo que es más importante, la DSHEA regula la información proporcionada en la etiqueta o el embalaje de los suplementos dietéticos. Según esta disposición, cualquier información sobre prevención, tratamiento o curación de una enfermedad específica está expresamente prohibida (a menos que esté aprobada por la FDA). Las etiquetas pueden incluir información que describa los efectos de los suplementos sobre la “estructura y función” o el “bienestar” general del cuerpo siempre que sean verdad y se acompañen de la nota siguiente: “Esta información no ha sido evaluada por la Food and Drug Administration. Este producto no está destinado a diagnosticar, tratar, curar o prevenir ninguna enfermedad”56.
Por último, al igual que con los productos alimentarios, se permite que en los suplementos dietéticos se proporcione información sobre las dosis sugeridas, además de contener información nutricional. En el embalaje ha de incluirse el nombre y cantidad de cada componente dietético o principio activo y si éste es de origen vegetal, es preciso mencionar la parte de la planta de la que deriva el componente56.
Conocimientos, actitud y percepción de los médicosEn 1995, la American Medical Association aprobó una resolución que sugería que sus 300.000 miembros estaban mejor informados sobre las terapias y técnicas de MCA57. Muchos médicos de atención primaria, incluidos los pediatras, recomiendan las terapias complementarias y derivan a sus pacientes a los profesionales que las usan58,59. En el 2001 AAP Periodic Survey 49, “Complementary and alternative therapies in pediatric practice”, los pediatras refirieron que reconocían el uso frecuente de terapias de MCA por parte de sus pacientes y expresaron un vivo deseo de tener formación adicional en estos temas60. Los temas de mayor interés inmediato incluyeron las plantas medicinales, suplementos dietéticos, dietas especiales y ejercicio. Más de un tercio de pediatras refirieron que ellos mismos o su familia usaban algún tipo de estas terapias. De los que refirieron su uso, el 70% utilizaba los masajes, el 21% la quiropráctica, un 13,5% consultaba con un curandero espiritual o religioso y el 13% había utilizado la acupuntura60.
Un número cada vez mayor de pediatras generales y subespecialistas han empezado a ofrecer terapias complementarias y consejos sobre éstas como parte de su consulta. Además, se ha creado un número creciente de programas de medicina integrativa pediátrica académica y nuevas iniciativas que favorecen compartir, apoyar, y divulgar de manera sistemática la información para mejorar la asistencia de colaboración y global. Estas iniciativas incluyen la AAP Provisional Section on Complementary, Holistic, and Integrative Medicine61; la International Pediatric Integrative Medicine Network y la Pediatric Complementary and Alternative Medicine Research and Education Network62. No obstante, estas iniciativas pueden ser insuficientes para garantizar una formación y educación de calidad, uniformes, a través del espectro de la educación médica. Deben considerarse planes de estudio o especificaciones de contenido estandarizados para la formación de los médicos en las terapias de MCA en las facultades de medicina, el período de residencia y las actividades de educación médica continuada.
TERAPIAS HABITUALES DE LA MCAComo un medio de entender e integrar las diferentes modalidades que incluyen las terapias complementarias y los tratamientos de la biomedicina tradicional, se ha aceptado ampliamente el modelo de tratamiento holístico de Kemper63 (tabla 1). Este paradigma integra las terapias complementarias y la biomedicina tradicional en un concepto coherente de opciones de tratamiento63. El NCCAM ha desarrollado otro modelo para entender las terapias de MCA. En dicho marco se presta atención a ésta más que a la integración de las terapias. Más adelante, se describen las terapias más habituales utilizadas por lactantes, niños y adolescentes dentro del marco definido por el NCCAM. Está fuera del alcance de este informe una descripción completa de todas las terapias y evidencias científicas relativas a cada una de ellas.
TABLA 1. Modelo de Kemper de la medicina holística
Modalidades biológicas (uso de vitaminas, plantas medicinales, otros suplementos dietéticos, dietas y alimentos)De acuerdo con el NCCAM, las modalidades biológicas incluyen el uso de plantas, extractos de origen animal, vitaminas, minerales, ácidos grasos, aminoácidos, proteínas, prebióticos y probióticos, dietas completas y alimentos funcionales1. De ellos, los preparados multivitamínicos son los más utilizados por los niños, refiriendo su uso hasta un 41%14,15. Entre adolescentes que utilizan MCA, casi el 75% usa plantas medicinales y otros suplementos dietéticos64. En los estudios controlados se ha investigado el uso de los suplementos dietéticos para diversas enfermedades, incluida el asma, infecciones de las vías respiratorias superiores, diarrea, depresión, ansiedad y trastorno por déficit de atención con hiperacti-vidad65-67. Están en curso diversos estudios y los estudios publicados de investigación se expanden rápidamente. Por ejemplo, el uso de probióticos se consideraba complementario a mitad de la década de los noventa, pero se ha convertido en un tratamiento tradicional en el siglo XXI porque muchos gastroenterólogos los recomiendan y los utilizan en la práctica clínica diaria para pacientes con enfermedad inflamatoria intestinal.
Se han publicado diversos artículos de revisión excelentes sobre el uso de productos herbales en poblaciones pediátricas64-66,68,69, al igual que datos sobre preparados herbales potencialmente tóxicos e interacciones plantas medicinales-fármacos70-79. Puesto que las regulaciones difieren de las que determinan el uso de preparados farmacéuticos, suscita preocupación la pureza y potencia de los productos herbales y otros suplementos dietéticos vendidos en Estados Unidos. La calidad de los productos está influida por muchos factores, incluida la porción de la planta que se usa (es decir, raíz, tallo, hojas y flores), el momento de su recolección (es decir, planta joven comparado con vieja), manipulación del producto e identificación apropiada de la planta. Además, con frecuencia, la información proveída en el embalaje es imprecisa80-82. Para efectuar investigación, es preciso garantizar la calidad del preparado y, para comparar ensayos clínicos, es preciso cerciorarse de la similitud del producto.
Las terapias dietéticas, como la dieta cetógena en el tratamiento de las convulsiones83, han llegado a ser una modalidad aceptada para algunas enfermedades. No obstante, la popularidad de otras dietas ha aumentado hasta un nuevo nivel a medida que la prevalencia de la obesidad y el síndrome metabólico se han incrementado y las “prescripciones” tradicionales de dieta y ejercicio han fracasado. El contenido en macronutrientes de estas dietas populares varía ampliamente1.
Modalidades manipulativas y corporalesSegún lo definido por el NCCAM, las modalidades manipulativas y corporales incluyen la quiropráctica y la manipulación osteopática u osteopatía, el tratamiento con masajes, la reflexología podal, la técnica de integración postural de Rolfing, la técnica de normalización corporal de Bowen y la de integración psicofísica de Trager1.
La quiropráctica es una de las terapias más habituales, proveídas por terapeutas profesionales. Presta atención a la relación entre la estructura corporal (principalmente la columna vertebral) y la función corporal y en cómo esta relación afecta a la salud. En Estados Unidos, donde más de 50.000 quiroprácticos están autorizados para ejercer, el número de niños que los visitan es considerable y cada vez mayor84. En los estudios recientes se ha confirmado que hasta un 14% de todas las visitas a quiroprácticos correspondieron a pacientes pediátricos14,15 y que estos terapeutas fueron los presta-dores de MCA a los que visitaron con más frecuencia niños y adolescentes14. Muy pocos ensayos clínicos aleatorizados, controlados (EAC), han demostrado beneficios significativos de las técnicas quiroprácticas entre pacientes pediátricos85; se requieren estudios adicionales y es necesario advertir a los padres que no pueden confiar en esta modalidad como el tratamiento primario de enfermedades graves como el cáncer. Aunque los datos anecdóticos sugieren que son posibles complicaciones graves en lactantes y niños tratados con esta modalidad, dichos efectos adversos parecen ser excepcionales86. Se requieren estudios sistemáticos adicionales para determinar los costes, beneficios y se-guridad/riesgos de esta modalidad de uso difundido.
El masaje es otra terapia de manipulación habitual que los padres y los terapeutas expertos en masaje, autorizados para ejercer, proporcionan en el domicilio y las enfermeras en ámbitos clínicos. En la actualidad es una terapia habitual en muchas unidades de cuidados intensivos neonatales (UCIN) para estimular el crecimiento y desarrollo de lactantes prematuros2-4. También se ha demostrado que es beneficiosa en el alivio de síntomas de asma, insomnio, cólicos, fibrosis quística y artritis reumatoide juvenil87-92.
Medicina cuerpo-menteSegún lo definido por el NCCAM, la medicina cuer-po-mente incluye diversas modalidades, como la relajación, la representación de imágenes visuales, tai chi, qi gong, yoga, meditación, plegaria, hipnosis, biofeedback, respiración diafragmática, relajación muscular progresiva y terapia cognitivo-conductual. Los adultos usan con frecuencia muchas de estas modalidades, en particular la plegaria11. En niños, las técnicas populares incluyen la plegaria, ejercicios de relajación progresiva, meditación, biofeedback e hipnosis14,15. La hipnoterapia anima al niño a utilizar su imaginación para mejorar la salud y las conductas relacionadas.
La representación guiada de imágenes visuales, la hipnosis y el biofeedback han demostrado ser terapias adyuvantes eficaces del tratamiento médico para procesos habituales, como el dolor crónico, agudo y recurrente; la ansiedad y trastornos de estrés; enuresis; encopresis; trastornos del sueño; disregulación del sistema nervioso autónomo; trastornos de la atención y el aprendizaje; asma; cáncer y diabetes5. En general estas terapias no se asocian a efectos adversos o éstos son insignificantes5.
La curación espiritual incluye la plegaria y, en Estados Unidos, es la terapia complementaria más prevalente9. En ocasiones, esta modalidad se incluye en la rúbrica de terapias cuerpo-mente y, en otras, en la de terapias bioenergéticas o de biocampo1. El 82% de los norteamericanos creen en el poder de curación de la plegaria personal, el 73% creen que rezar por una persona puede curar su enfermedad y el 77% creen que en ocasiones Dios interviene para curar a aquellos con una enfermedad grave93. Hasta dos tercios de los padres usan la plegaria para sus hijos14,15.
En los estudios publicados se ha sugerido que las creencias y prácticas espirituales/religiosas pueden contribuir a reducir el estrés y a aumentar la sensación de bienestar, al igual que a incrementar el funcionamiento del sistema inmunitario93. No se han publicado EAC sobre los efectos terapéuticos clínicos de la plegaria en pediatría. Algunos estados han emprendido acciones legales contra los padres que pretenden usar esta terapia o la curación espiritual como alternativa al tratamiento médico convencional para niños con problemas médicos graves, como el cáncer. Sin embargo, muchas familias consideran que la curación espiritual es una práctica personal complementaria de la asistencia médica más que un sustituto de ésta.
Terapias bioenergéticas o de biocampoDe acuerdo con el NCCAM, estas terapias están “destinadas a afectar los campos energéticos que se supone que rodean el cuerpo humano y lo penetran”. Estas terapias “manipulan los biocampos a través de la aplicación de presión y/o manipulan el cuerpo a través de la imposición de las manos o a través de estos campos”1. Estas técnicas incluyen la acupuntura, la homeopatía, terapia de polaridad, tratamiento con imanes, el Reiki japonés y Johrei, el qi gong chino, los tactos o contactos terapéuticos, los contactos de sanación y la sanación espiritual.
Quizá la mejor conocida de estas terapias bioenergéticas no cruentas sea el contacto terapéutico, cuya enseñanza se imparte en más de 80 escuelas de enfermería y se proporciona en numerosos hospitales de Estados Unidos. Esta terapia es una forma de medicina energética, desarrollada por enfermeras, que se basa en la premisa de que la curación se favorece cuando las energías corporales están equilibradas. Las enfermeras-terapeutas reciben información para identificar y tratar los desequilibrios energéticos con la finalidad de mejorar el bienestar del paciente94.
En las poblaciones pediátricas los estudios sobre la eficacia de las terapias bioenergéticas han sido limitados aunque en general no parecen asociarse a efectos adversas95,96.
AcupunturaLa acupuntura ha sido un componente de la MCHT, que también incluye remedios herbales, dieta, masaje y modificaciones del estilo de vida. Hoy día, el término de acupuntura describe una diversidad de procedimientos que incluyen la estimulación de los puntos anatómicos del cuerpo a través de una diversidad de técnicas. La práctica norteamericana de la acupuntura incorpora las tradiciones médicas de China, Japón, Corea y otros países. La técnica más estudiada científicamente incluye la penetración de la piel con agujas metálicas, finas y sólidas que se manipulan manualmente o con estimulación eléctrica1. Sus variantes incluyen la estimulación de los puntos de acupuntura mediante un masaje enérgico (shiatsu), el calor (moxibustión), láseres, imanes, masaje o presión suave (acupresión) o corrientes eléctricas.
La acupuntura es utilizada por un número cada vez mayor de pacientes pediátricos. En un metaanálisis del uso de la acupuntura en el tratamiento de las cefaleas recurrentes se sugirió un beneficio potencial97. Sus aplicaciones adicionales pueden incluir las náuseas, el dolor y la alergia98-101.
Sistemas de medicina global o tradicionalLos sistemas médicos globales incluyen sistemas completos de teoría y práctica que han evolucionado con independencia de la medicina occidental convencional o de forma paralela1. Incluyen la homeopatía, naturopatía, MCHT, medicina ayurvédica (sistema de medicina tradicional de la India), y sistemas curativos de los indios americanos/nativos de Alaska, africanos, de Oriente Medio, tibetanos y otras poblaciones indígenas.
HomeopatíaDesarrollada por Samuel Hahnemann en 1770, la homeopatía se basa en la teoría de la similitud o analogía, “lo mismo cura lo mismo”, que significa que al paciente se le administran pequeñas cantidades muy diluidas de una sustancia medicinal para curar los síntomas, cuando estas mismas sustancias administradas en dosis más altas o más concentradas en realidad causarían dichos síntomas en un individuo sano1. A diferencia de la farmacología clásica, la homeopatía sigue la teoría de que, cuanto mayor es la dilución, mayor es la potencia del preparado. En Estados Unidos, se estima que unos 3.000 profesionales sanitarios, incluidos médicos, enfermeras, quiroprácticos, naturópatas y dentistas, utilizan la homeopatía en sus consultas101. Entre un 2 y un 10% de los niños utilizan remedios homeopáticos, sobre todo para problemas respiratorios, de la dentición, otitis media y otros relacionados con garganta, nariz y oído14,15.
POBLACIONES ESPECIALESAdolescentesEn numerosos informes publicados se ha documentado el uso frecuente de la MCA por parte de adolescentes44,102-106. En Seattle, Washington, el 70% de los adolescentes sin hogar refirieron el uso de alguna forma de MCA22 y, entre estudiantes de secundaria de Massachussets, hasta un 20% de los que respondieron utilizaba remedios herbales107. En una encuesta efectuada entre adolescentes neoyorquinos, las terapias más utilizadas fueron el masaje, plegaria o sanación a través de la fe, plantas medicinales, vitaminas, suplementos para mejorar el rendimiento y ejercicios especiales105. Numerosos adolescentes utilizan suplementos para mejorar su imagen corporal o su rendimiento atlético. Un 4,5% de los chicos y un 0,8% de las chicas de secundaria utilizaban creatina108 y, de ellos, el 73% eran atletas.
En general, los adolescentes parecen más abiertos que los adultos al uso de estas terapias y son más propensos a usarlas si sus padres también lo hacen103. La adolescencia se caracteriza por un incremento de conocimientos y de la independencia, mayor deseo de privacidad y autonomía y mayor incidencia de conductas de riesgo. Además, a medida que empiezan a asumir la responsabilidad de sus propias necesidades de salud, los adolescentes también pueden usar estas modalidades como autotratamiento. Internet también se ha convertido en una influencia más extensa en sus vidas. En la red se promocionan muchos suplementos dietéticos que prometen aliviar las preocupaciones del adolescente, como el acné y la obesidad, o prometen mayor energía y rendimiento deportivo. Algunos pediatras derivan a los pacientes a los prestadores de MCA o proporcionan tratamientos complementarios, y los integran en el ejercicio de la medicina convencional.
Niños con enfermedades crónicas o discapacidadLos niños con necesidades especiales de asistencia sanitaria son usuarios frecuentes de la MCA. En esta población se estima que la tasa de utilización es del 30-70%21,29-41. En una encuesta reciente, efectuada entre familias de niños con discapacidades del desarrollo, éstas expresaron su deseo de que los médicos las aconsejaran acerca de las diversas opciones109. En el informe de 2001 del AAP Committee on Children With Disabilities, “Consejos a las familias que eligen la medicina complementaria y alternativa para su hijo con enfermedad crónica y discapacidad”, se revisan estos problemas y se hacen recomendaciones para aconsejar a los niños con necesidades especiales de asistencia sanitaria y a sus familias43.
Grupos étnicos y culturalesEl uso de terapias de MCA varía entre los diferentes grupos étnicos y culturales. Con exclusión de la plegaria, los individuos de origen hispánico y negros utilizan con menos frecuencia estas terapias que los blancos y los primeros tienen menos probabilidades de informar de su uso a los médicos110. Las familias de diferentes orígenes culturales utilizan distintas plantas medicinales, remedios de dispensación libre y otros recursos usados tradicionalmente para cocinar como remedios caseros111,112. Muchos grupos étnicos y culturales también utilizan las prácticas de curación tradicional, como la MCHT, medicina ayurvédica y prácticas de curación de los indios americanos/nativos de Alaska, que pueden incluir una diversidad de modalidades y curanderos nativos dentro de un sistema de creencias culturales coherentes113,114. A menudo, la utilización de estos remedios se integra con la medicina convencional pero no se informa sobre su uso al médico a menos que éste formule preguntas específicas sobre ellos110.
ASPECTOS DE LA INVESTIGACIÓNAunque muchas terapias de MCA todavía no se han evaluado formalmente en niños, en una revisión de 2002 se identificaron más de 1.400 EAC y 47 revisiones sistemáticas de MCA pediátrica115. La evaluación formal ha sugerido que la calidad de los EAC sobre MCA es tan buena como la de los EAC sobre la medicina convencional116, y la calidad de las revisiones sistemáticas de MCA supera la de las revisiones sistemáticas de la medicina convencional117. Es preciso mencionar que, en la investigación sobre MCA, el sesgo de publicación es el contrario del observado con la medicina convencional; es decir, es más probable que se publiquen los estudios negativos en revistas muy conocidas y que los positivos se publiquen en revistas escritas en idiomas diferentes del inglés118. Los interesados en promover una estrategia basada en la evidencia del uso de estas terapias deben conocer el sesgo creado por la aplicación de limitaciones de lenguaje en su estrategia de búsqueda. Otras estrategias para la MCA basada en la evidencia incluyen la evaluación de ensayos de n-de-1, donde el rigor metodológico (p. ej., enmascaramiento, aleatorización) se combina con una estrategia individualizada esencial de muchas terapias MCA119.
Hay algunas consideraciones exclusivas cuando se examina la eficacia de la MCA, incluida la heterogeneidad tanto de los recursos como de las modalidades. La falta de regulación de muchas de las modalidades de uso frecuente exacerba la heterogeneidad, lo que dificulta la determinación del efecto del tratamiento. La ausencia relativa de experiencia en la MCA en las instituciones de medicina convencional hace que la revisión por expertos sea insuficiente y genera dificultades excesivas en las tentativas de obtener la aprobación del comité ético para estudiar la MCA en niños.
Aunque su uso pediátrico es frecuente, apenas se han publicado estudios sobre efectos adversos de gravedad. La mayor parte de los datos actuales sobre tolerabilidad proceden de los informes de casos. Algunos estudios de vigilancia, basados en la población, para monitorizar los efectos adversos se han efectuado en adultos que han recibido acupuntura y los datos que han deparado son tranquilizadores120. La necesidad de una evaluación rigurosa de la tolerabilidad es cuestionada por algunos investigadores que consideran que “natural” equivale a “carente de riesgos”. Un mayor número de datos sobre la tolerabilidad en niños requeriría estudios, basados en la población, obtenidos prospectivamente cuyo coste sería elevado.
En toda la investigación clínica se plantean numerosos retos inherentes, y estas dificultades se multiplican cuando se efectúa investigación en niños sobre terapias basadas en los diferentes conceptos culturales de lo que constituye la salud y la enfermedad. El NCCAM ha identificado a las mujeres y las poblaciones minoritarias como grupos prioritarios de la investigación sobre MCA financiada federalmente, pero todavía no ha añadido la pediatría a su lista de prioridades.
EDUCACIÓN Y FORMACIÓNEl número de prestadores de MCA está aumentando. En Estados Unidos, se ha proyectado un aumento del 88% entre 1994 y 2010, comparado con un aumento del 16% en el número de médicos. No obstante, pocos prestadores de MCA cursan estudios extensos o tienen formación específica para pacientes pediátricos. Por ejemplo, aunque, en general, para obtener el diploma en quiropráctica se han de cursar 4 años de estudios, la obtención de un diploma en quiropráctica pediátrica sólo requiere un programa de 120 h, de 10 módulos121. En cuatro escuelas universitarias de Estados Unidos la obtención de un diploma en naturopatía también requiere 2.000 h de formación durante 4 años, lo que incluye prácticas clínicas en dermatología, medicina de familia, psiquiatría, medicina, radiología, pediatría, obstetricia y ginecología, neurología, cirugía y oftalmología122. Algunos programas de formación en MCA no ofrecen estudios específicos para el diagnóstico o tratamiento de pacientes pediátricos.
Muchos prestadores de MCA solicitan formación adicional en pediatría123. Igualmente, muchos médicos la solicitan en MCA. A partir de 1998, en el 64% de las facultades de medicina de Estados Unidos se incluyó en los planes de estudio124 y se ofrecían cursos en 18 de las 19 escuelas universitarias de medicina osteopática125. Estos programas se caracterizan por una amplia variedad de contenidos y calidad. Aunque en muchas facultades de medicina y programas de residencia se ofrecen cursos de revisión de MCA126,127, se desconoce el grado hasta el cual las residencias y cursos de posgrado de pediatría abordan las necesidades educativas sobre aquélla128-131. No obstante, desde el establecimiento en 2000 del Consortium for Academic Health Centers for Integrative Medicine, han tenido lugar aumentos sustanciales en el crecimiento de la medicina integrativa académica. También están disponibles programas de formación consolidados, dirigidos a médicos, en modalidades específicas, como la hipnosis y la acupuntura.
AUTORIZACIÓN PARA EJERCERLa autorización para ejercer de los prestadores de MCA varía considerablemente de un estado a otro, pero no significa que puedan ejercer la medicina convencional. Para algunos, se exige que sus clientes firmen un formulario donde se especifica que entienden que el terapeuta no es médico y no ejerce la medicina. A partir de la fecha en que se redactó este informe, la medicina quiropráctica está autorizada en todos los estados, la acupuntura y el masaje en más de la mitad y la naturopatía y homeopatía en menos de un tercio. En muchos estados los grupos de presión hacen esfuerzos para que los prestadores de MCA obtengan un diploma al igual que para expandir el ámbito de las modalidades y terapias que ofrecen. Si un prestador carece de autorización para ejercer puede dedicarse a ejercer la medicina sin estar autorizado, y, si un médico deriva a un paciente a un prestador no autorizado, puede ser responsable de una derivación negligente. Si el prestador de MCA está autorizado, debe ejercer dentro del “ámbito de su profesión”, según lo definido por los estatutos locales y estatales y los comités reguladores132. Al igual que la autorización de un médico, los comités estatales de autorización mantienen información sobre los otros profesionales sanitarios.
CONSIDERACIONES MEDICOLEGALES Y ÉTICASMedicolegalesLa MCA plantea un complejo problema de control del riesgo con la posibilidad de demandas por mala praxis médica, de que los comités estatales de autorización tomen medidas disciplinarias o de que las autoridades reguladoras federales o estatales emprendan acciones por fraude y abuso133,134. En adultos, el uso de algunos tipos de MCA se ha considerado desde un punto de vista judicial inferior al patrón de asistencia constituyendo una negligencia médica135; es decir, el uso de terapias complementarias en y por sí mismo no constituye negligencia. Por lo que respecta a ejercer dentro del patrón de asistencia, muchos médicos están dispuestos a ofrecer MCA, y muchas mutuas de previsión social están dispuestas a reembolsarla136.
Los médicos deben conocer la legislación de cada estado en relación con la MCA porque la medicina está regulada por cada estado más que por leyes federales137. En su base de datos de casos cerrados de mala praxis pediátrica desde 1985 a 2005, la Physicians Insurers Association of America documentaba que el pago medio de indemnizaciones para todas las demandas interpuestas en relación con la MCA fue de 358.333 dólares, un 37,1% más alto que la media de las demandas interpuestas a pediatras138 (261.321 dólares). Un modelo propuesto de control del riesgo limita la responsabilidad del uso de MCA si el médico la recomienda, acepta o evita en función de la disponibilidad de evidencias relacionadas con la falta de riesgos y/o eficacia139.
Algunas modalidades de MCA han de incluirse en las discusiones sobre el consentimiento informado para el tratamiento. Potencialmente este proceso requiere una discusión sobre sus riesgos, a pesar de la capacidad del paciente para optar por estas terapias sin la participación del pediatra (p. ej., suplementos dietéticos, y su interacción con la medicación prescrita). Los casos legales han propiciado que los médicos se sientan responsables de, como mínimo, hablar de las opciones viables de tratamiento aun cuando no estén dispuestos a ofrecerlo140.
Los pediatras han de conocer el uso de las terapias alternativas como sustituto de la asistencia médica convencional en niños con procesos que amenazan la vida y si creen que dicho tratamiento es denunciable en función de la legislación estatal sobre abuso y negligencia. Otra obligación legal de los pediatras es la de asegurarse de que la solicitud de reembolso de una terapia de MCA no genera una posible violación de la legislación sobre fraude y abuso para las terapias consideradas “innecesarias desde un punto de vista médico”. Es aconsejable que sean prudentes acerca de quejas o garantías.
ÉticaLa integración de la MCA en el ejercicio de la pediatría convencional plantea diversos retos éticos. No está disponible una educación pediátrica sistemática sobre la seguridad y eficacia de estas terapias; hay una incertidumbre considerable sobre el ámbito de su ejercicio, requisitos de autorización, y acreditación de los prestado-res de MCA, que no son médicos; preocupaciones acerca de la seguridad de los pacientes y la responsabilidad legal cuando se recomiendan estas terapias o un terapeuta; al igual que incertidumbre sobre cómo trasladar los principios de la ética médica a la MCA141.
La primera guía de práctica ética es buscar información basada en la evidencia, fiable sobre la seguridad y eficacia de las terapias específicas y de los terapeutas. De hecho, en el documento de consenso de 2001, producido por el AAP Committee on Children With Disabilities, “Consejos a las familias que eligen la medicina complementaria y alternativa para su hijo con enfermedad crónica y discapacidad”, se recomendaba que los pediatras buscaran información, evaluaran los méritos científicos de las terapias específicas e identificaran los riesgos o efectos adversos potenciales43.
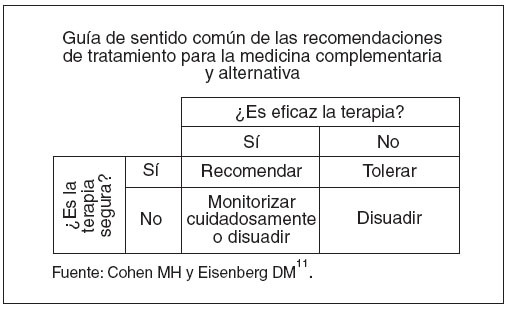
También es prudente aplicar el sentido común para sopesar los riesgos y beneficios cuando se toman decisiones terapéuticas142 (fig. 1). En la práctica clínica, las cuestiones éticas específicas varían en las diferentes situaciones. Si una terapia es tanto segura como efectiva, el pediatra está obligado desde un punto de vista ético a recomendar y alentar su uso al igual que haría para cualquier otro tratamiento de la medicina convencional.
Fig. 1. Guía de las recomendaciones de tratamiento de la MCA. (Reproducida con permiso de Kemper K, Cohen M. Ethics meet complementary and alternative medicine: new light on old principles. Contemp Pediatr. 2004;21:65).
Cuando se consideran estas terapias, los factores que han de incluirse en el análisis de riesgos/beneficios incluyen la gravedad y lo aguda que es la enfermedad; su posibilidad de curación con la asistencia convencional; hasta qué punto es una terapia cruenta; las toxicidades y efectos adversos del tratamiento convencional; la calidad de la evidencia de la eficacia y falta de riesgos de la terapia complementaria; y la comprensión de la familia del niño respecto a los riesgos y beneficios de dicho tratamiento; aceptación voluntaria de dichos riesgos; y persistencia de la intención de la familia en usarlo139. Por lo tanto, el nivel de evidencia necesario para evaluar la eficacia puede ser insignificante cuando la terapia apenas entrañe riesgos, en particular cuando es probable que otras no sirvan de nada. Así mismo, el nivel de evidencia necesario para recomendar una terapia concreta sería muy alto cuando ésta entrañara riesgos y estuvieran disponibles otras más seguras y eficaces.
También pueden afectar a la toma de una decisión éticalas variables específicas de situación. Éstas incluyen las creencias, valores y prácticas personales del paciente y sus padres; así como sus objetivos terapéuticos; el tipo y gravedad de la enfermedad; y la falta de datos de eficacia y seguridad en un paciente específico. Aun cuando estos datos se conozcan para otras poblaciones, la aplicación de los datos poblacionales al paciente pediátrico individual requiere que se hagan inferencias e implica cierto grado de incertidumbre. La tolerancia del paciente, familia y médico para esta incertidumbre varía de una situación a otra139.
Por último, los médicos deben conocer los cuatro principios básicos de la ética biomédica: 1) respeto por la autonomía de los pacientes; 2) no maleficencia (no hacerles daño); 3) beneficencia (anteponer los intereses y bienestar del paciente); y 4) justicia139 (ser imparcial, es decir, buscar la equidad en la provisión de acceso a la asistencia esencial).
CONCLUSIONESLos pediatras y otros médicos que atienden a los niños tienen la responsabilidad de asesorar y aconsejar a los pacientes y las familias acerca de los servicios de salud y terapias, con independencia de que se consideren recursos convencionales o de MCA. En el 2001 AAP Periodic Survey of Fellows, el 73% de los pediatras coincidieron en afirmar que su papel es proporcionarles información sobre todas las posibles opciones de tratamiento para la enfermedad del paciente, y el 54% estuvo de acuerdo en que, cuando tratan a sus pacientes, los pediatras deben considerar el uso de todos los posibles tratamientos y no sólo los de la biomedicina convencional60. Puesto que muchas familias utilizan servicios de MCA sin mencionarlo espontáneamente a su médico, los pediatras pueden proporcionar mejor los consejos apropiados si indagan con regularidad las terapias que la familia utiliza para ayudar al niño143,144.
Los pediatras deben tratar de encontrar conocimientos actualizados sobre las opciones terapéuticas disponibles para sus pacientes, con independencia de que sean las convencionales o MCA, al igual que sobre los servicios específicos usados por cada paciente para garantizar que pueden abordarse los problemas de la ausencia de ries-gos/toxicidad, adecuación y conveniencia de la MCA. Sólo entonces podrán entender las preocupaciones del paciente y su familia, al igual que ofrecerles la orientación considerada e informada que pueden requerir.
Por último, si el pediatra confirma que el paciente está buscando un prestador de MCA, puede (con su permiso y el de la familia) incluir al prestador de estas terapias en las actividades globales de coordinación de la asistencia.
CONSEJOS PARA HABLAR CON LOS PACIENTES- Se les formularán preguntas sobre las diferentes tera-pias recibidas. Con frecuencia, tanto los pacientes como los padres no informan a los médicos del uso de la MCA, porque muchos consideran que no es pertinente o no forma parte de los intereses o experiencia del médico143,144. A través de la formulación de preguntas sistemáticas, los médicos sabrán si el niño recibe terapias complementarias. Estos conocimientos son esenciales para que el pediatra pueda evaluar los efectos adversos potenciales y ofrezca consejos sobre éstos, al igual que para aumentar la probabilidad de atribuir correctamente las mejoras o los afectos adversos a la intervención específica. Con frecuencia, las preguntas que incluyen ejemplos son útiles para estimular los recuerdos y facilitar que el paciente informe del uso de estas terapias. Por lo tanto, más que preguntar si un paciente está usando terapias “alternativas”, el pediatra puede preguntarle si está usando “vitaminas, plantas medicinales, suplementos, infusiones de remedios herbales, remedios caseros, masajes de la espalda, quiropráctica, acupuntura u otros servicios que mejoran la salud”. Con frecuencia, también es útil preguntarles cómo afrontan el estrés; en este caso, los ejemplos pueden incluir la práctica de ejercicio, la plegaria o hablar con amigos o adultos de su confianza.
- Respetar las perspectivas, valores y creencias cultu-rales de la familia en una comunicación continuada y abierta, centrada en el bienestar del paciente. Reconocer las diferencias culturales o educativas. Demostrar respeto por las familias y sus valores. Trabajar en equipo con los padres para considerar y evaluar todos los tratamientos apropiados. Esto puede requerir una discusión sobre una amplia variedad de opciones terapéuticas. Escuchando activamente a las familias y a los pacientes, los pediatras pueden convertirse en importantes aliados en el examen de todas las opciones terapéuticas potenciales. Mantener un diálogo para favorecer los mejores intereses del niño es decisivo para la integridad del hogar médico.
- Monitorizar la respuesta del paciente al tratamientoy establecer criterios de valoración mensurables para su evaluación. Pueden establecerse criterios mensurables, como los objetivos específicos del alivio de los síntomas. El concepto de primum non nocere (“ante todo no perjudicar”) es esencial en toda práctica clínica. Si no se obtiene una respuesta o la respuesta es indeseable, es necesario reevaluar el tratamiento.
- Es preciso mantener unos conocimientos actualiza-dos sobre las terapias complementarias populares y los recursos basados en la evidencia sobre ellas. Es necesario familiarizarse con las definiciones, términos y usos de la MCA y conocer las terapias específicas que usa el paciente. Se alienta a los pediatras a formarse en las modalidades y conocer a los profesionales disponibles en su ámbito de ejercicio profesional; a proporcionar información basada en la evidencia sobre las terapias pertinentes, disponibles a partir del NCCAM, de las instituciones que son miembros del Consortium of Academic Health Centres for Integrative Medicine y a partir del número cada vez mayor de publicaciones en revistas revisadas por expertos y artículos de revisión profesionales.
Robert Pendergrast, MD, Provisional Section on Complementary, Holistic, and Integrative Medicine, miembro representante estatal, e Hilary McClafferty, MD, Provisional Section on Complementary, Holistic, and Integrative Medicine editor, contribuyeron extensamente al presente informe. Kellie Waters, MD, FRCPC, del Complementary and Alternative Research and Education (CARE) Program (Department of Pediatrics, University of Alberta, Edmonton, Alberta, Canadá), también contribuyó a este informe. El Committee on Medical Liability and Risk Management desarrolló el texto medicolegal. Sunita Vohra, MD, recibe honorarios de la Alberta Heritage Foundation for Medical Research y los Canadian Institutes of Health Research.
TASK FORCE ON COMPLEMENTARY AND ALTERNATIVE MEDICINE,2000-2002Edward O. Cox*, MD, Presidente Susan Baker, MD, PhD Timothy Culbert, MD Don Greydanus, MD Eric David Kodish, MD Godfrey Oakley, MD, MSPM Adrian Sandler, MD Richard Walls*, MD, PhD
ENLACESSunita Vohra, MD, Canadian Paediatric Society Jerold Woodhead, MD, Committee on Pediatric Workforce
CONSULTORESKathi J. Kemper, MD, MPH Karen Olness, MD
PERSONALJunelle Speller
PROVISIONAL SECTION ON COMPLEMENTARY, HOLISTIC, AND INTEGRATIVE MEDICINE STEERING COMMITTEE, 2007-2008Kathi J. Kemper*, MD, MPH, Presidente Lawrence Rosen, MD Sunita Vohra*, MD Richard Walls, MD, PhD Joy Weydert, MD Susan Hyman, MD
PERSONALJunelle Speller
*Autores principales
Todas las declaraciones apoyadas por la American Academy of Pediatrics expiran automáticamente 5 años después de su publicación a menos que sean confirmadas, revisadas o retiradas antes o en este momento.
Las recomendaciones de este informe no indican un curso exclusivo del tratamiento o del procedimiento a seguir. Teniendo en cuenta las circunstancias individuales pueden estar indicadas las variaciones.