Los tratamientos farmacológicos tradicionales del piojo humano, Pediculus humanus var. capitis, se han centrado en una o dos tandas de distintos tratamientos ovicidas y pediculicidas tópicos. Durante los últimos 20 años, los piojos han desarrollado resistencia a casi toda la farmacoterapia de primera línea en Estados Unidos. La American Academy of Pediatrics (AAP) recomienda permetrina 1% como tratamiento de primera línea para los piojos, medicamento al que se ha documentado exhaustivamente la resistencia en Estados Unidos1-4.
Las infestaciones por piojos no son sencillamente un fastidio. La infección no tratada puede conducir a dificultades del sueño y a excoriaciones, que ocasionalmente pueden sobreinfectarse por Staphylococcus aureus resistente a meticilina (MRSA) o por estreptococo5-7. Los pacientes suelen estar plagados de estigmas sociales, vergüenza, escasa autoestima y disgusto. Finalmente, desde un punto de vista puramente funcional, muchas escuelas impiden el acceso a los niños con liendres. Un estudio estimó, en 1998, que se perdían de 12 a 24 millones de días de escolarización por las pautas de exclusión a los niños con liendres8. Estas pautas resultan en absentismo, pérdida de trabajo de los padres, pérdida de formación del niño y ansiedad innecesaria. Además, los piojos comportan una gran carga económica. Se estima que sólo la farmacoterapia para las infestaciones por piojos cuesta unos 240 millones de dólares a la economía estadounidense. Las estimaciones de la combinación de costes directos e indirectos pueden alcanzar los 1.000 millones de dólares9.
CICLO VITAL DEL PIOJOHasta hace poco, el ciclo vital del piojo cefálico fue difícil de cuantificar por la variación ambiental y la falta de disponibilidad de sistemas de crianza in vitro. Desde un punto de vista práctico, se puede considerar el ciclo vital de Pediculus humanus var. capitis como sigue: 1) huevo sin ojo embrionario (el ojo embrionario indica un sistema nervioso desarrollado), 2) huevo con ojo embrionario y 3) primera etapa de ninfa (instar) al adulto ponedor de huevos. La tabla 1 resume el tiempo dedicado a cada etapa del ciclo vital5,10. La mayoría de los tratamientos de los piojos son tradicionalmente pediculicidas e inconstantemente ovicidas. En el marco de un tratamiento no ovicida, sin considerar la resistencia pediculicida, el escenario del “peor de los casos” para el tratamiento (o el mejor para la supervivencia de los piojos) es un ciclo vital en el que pase el máximo tiempo en forma de huevo (12 días) y el mínimo como adulto no ponedor de huevos (8,5 días).
TABLA 1. Ciclo vital del piojo hembra
CONSIDERACIONES TERAPÉUTICAS GENERALESLas consideraciones en la evaluación del tratamiento de los piojos deben incluir el conocimiento de un mecanismo terapéutico de acción y resistencia, la prevalencia de la resistencia y la seguridad. Las instrucciones de aplicación también son significativas a la luz del ciclo vital del piojo. Frente a la muy importante resistencia a una molécula determinada, el tratamiento probablemente tendría éxito sólo en una pequeña proporción de pacientes con infestaciones por piojos. Los tratamientos reiterados de los piojos resistentes con preparaciones a las que son resistentes no los matarán. Además de perder dinero, el paciente se expone innecesariamente a la toxicidad asociada del tratamiento.
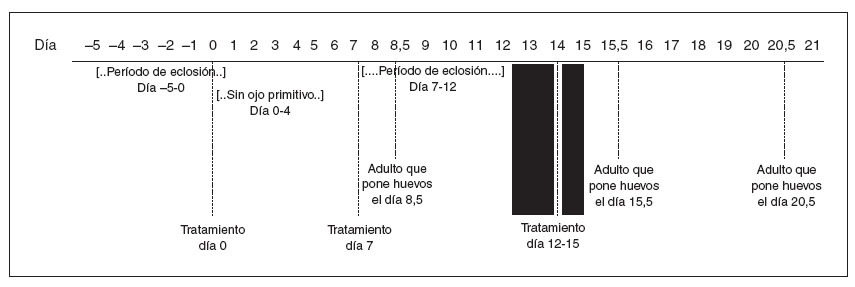
Aparte del tema de la resistencia, un agente perfectamente ovicida y pediculicida que actúe sobre el sistema nervioso del piojo necesita de dos tratamientos separados por al menos 7 días. El día 0 morirán todos los piojos y los huevos con ojo embrionario. Los huevos sin ojo embrionario lo habrán desarrollado el día 7, momento en que serán susceptibles. Un agente sólo pediculicida necesitará tres aplicaciones separadas por 7 días (figura 1). El día 0 morirán todos los piojos, quedando sólo los huevos recién puestos y los huevos a punto de eclosionar. El tratamiento del día 7 matará a los huevos que hayan eclosionado. Estas ninfas no habrían tenido tiempo de madurar hasta el adulto ponedor de huevos. Lo que quedaría serían los huevos de siete días de edad, pero sin eclosionar. El tratamiento en cualquier momento entre el día 13 y el día 15 mataría las ninfas de estos huevos, impidiendo su desarrollo a adulto ponedor de huevos.
Fig. 1. Supuesto del peor de los casos: el tratamiento el día 0 mata a todos los piojos que no están en forma de huevos. Nos quedan los huevos puestos justo antes del tratamiento y los huevos recién eclosionados tras la eliminación del tratamiento. En los tratamientos no ovicidas se debe realizar el tratamiento antes de que cada lote de huevos eclosionados madure hasta adulto que pone huevos. Así, la elección del día 7 ofrece un buen margen hasta la primera fecha límite, que es el día 8,5. Nos quedan los huevos de 7 a 12 días de edad. Debemos realizar el tratamiento antes del día 15,5 para matar a las eclosiones del día 7 antes de que maduren hasta adulto que pone huevos. Debemos tratar después del día 12 para garantizar que todos los huevos hayan eclosionado antes del último tratamiento. Teóricamente se podría escoger el día 0 y el día 8 y luego del día 12 al 16,5, pero es más fácil recordar el tratamiento el día 0, la semana 1 y la semana 2.
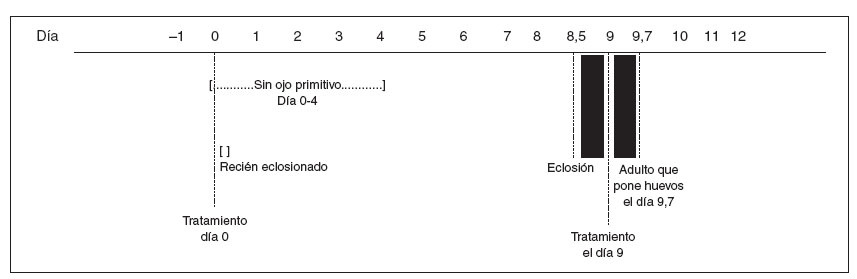
El empleo de los valores medios, en lugar de los extremos, para la eclosión del huevo10 (8,5 días) y el tiempo de maduración5,10 (9,7 días) disminuye la demanda de tratamiento con un agente sólo pediculicida al día 0 y el día 9 (figura 2). Desde luego, como el tiempo medio hasta la eclosión es inferior que el tiempo medio hasta la maduración a adulto ponedor de huevos, teóricamente sólo son necesarios dos tratamientos. El desafío consiste en identificar el intervalo de tiempo tras el que habrán eclosionado todos los huevos pero anterior a la nueva puesta de huevos. La garantía de un tratamiento con éxito está ahora a merced de unas estadísticas poblacionales favorables. Suponiendo que no exista resistencia, morirán suficientes piojos para conseguir una extinción estocástica. Estas consideraciones son menos pertinentes en presencia de piojos resistentes, que no se espera que respondan sea cual sea la pauta de tratamiento.
Fig. 2. Supuesto del tiempo medio: el tratamiento del día 0 mata a todos los piojos que no están en forma de huevo. Nos quedan los huevos puestos justo antes del tratamiento y los huevos recién eclosionados tras la eliminación del tratamiento. En los tratamientos no ovicidas, el tratamiento debe realizarse antes de que cada lote de huevos eclosionados madure hasta adulto que pone huevos. En este caso, todos los huevos habrán eclosionado el día 8,5, pero ninguno habrá madurado a adulto que pone huevos hasta, al menos, el día 9,7. Esto deja al día 9 como el del segundo y último tratamiento.
OPCIONES TERAPÉUTICASLindane (hexacloruro de gamma-benceno) inhibe de forma no competitiva el receptor del ácido gamma aminobutírico (GABA), que fija típicamente GABA, un neurotransmisor inhibidor11. La hiperestimulación neuronal que produce causa la parálisis del piojo y finalmente la muerte secundaria a la incapacidad de alimentarse. La eficacia de lindane ha desaparecido con los años, y es un ovicida poco constante12. Por su neurotoxicidad, lindane porta una señal de cuadro negro y está considerado específicamente como tratamiento de segunda línea por la U.S. Food and Drug Administration (FDA). Además, existe una resistencia generalizada que hace a este fármaco casi obsoleto para el tratamiento de los piojos4,12-17. La resistencia a lindane está mediada por mutaciones genéticas en el receptor de GABA, resultante en la disminución de la sensibilidad del receptor a los antagonistas del GABA18.
Lindane está aprobado para un solo empleo y un tiempo de aplicación de sólo 4 minutos. Según el prospecto, el tiempo de aplicación más prolongado y las aplicaciones múltiples se consideran demasiado peligrosos por su potencial neurotoxicidad. Este riesgo quizá esté sobrevalorado, dada la peculiar discrepancia en el etiquetado del champú y la loción, que está indicada para la aplicación en todo el cuerpo (del cuello hacia abajo) durante hasta 12 horas. Este etiquetado puede ser arbitrario o deberse a preocupaciones por una mayor absorción en el cuero cabelludo. Respecto al ciclo vital del piojo, una sola aplicación no erradicará fiablemente a los piojos. Incluso en una situación sin resistencia, serían necesarios al menos dos, si no tres, tratamientos para eliminar la infestación (como si se considerase sólo pediculicida). La FDA considera inseguros dos o tres tratamientos consecutivos.
La permetrina y las piretrinas, denominadas colectivamente en este trabajo como “piretroides”, son los principales pediculicidas de venta libre (OTC) disponibles en Estados Unidos. (Respecto a la nomenclatura, los piretros son, técnicamente, compuestos naturales originados de Chrysanthemum cineriaefolium, las piretrinas son el componente insecticida de los piretros, y los piretroides son las formas sintéticas –en lugar de las naturales– de las piretrinas.)19 Alteran los canales de sodio regidos por voltaje, causando la repolarización tardía de la neurona impidiendo el cierre del canal del sodio20. Como lindane, estos insecticidas paralizan al piojo mediante la hiperestimulación del sistema nervioso, impidiéndole la alimentación. Las piretrinas son un extracto de crisantemo. En la práctica, estos productos son extraordinariamente seguros. Se han notificado raros casos de exacerbación del asma e incluso muerte en personas con alergia a la ambrosía tras el empleo de productos basados en piretrina19. Esto es claramente la excepción, y no la norma. Piperonilo butóxido actúa sinérgicamente con las piretrinas en la inhibición de las enzimas microsomales del piojo, impidiendo el catabolismo de la piretrina, ampliando así su acción21. La permetrina es un piretroide sintético de amplio espectro que trabaja de forma similar a la piretrina.
La resistencia a piretroides es generalizada. En Estados Unidos ha sido rigurosamente demostrada en Mas-sachussets2,3,23, Idaho2, Florida3,4,22 y Texas22,23. El principal mecanismo de la resistencia a piretroides implica la mutación del gen de la subunidad alfa del canal neuronal del sodio regido por voltaje, confiriendo una menor sensibilidad del canal de los piretroides3,24,25 (denominada resistencia al knock-down, o alelo kdr). Este mecanismo inhabilita indirectamente al piperonil butóxido, ya que este compuesto sólo sirve para impedir la degradación de un piretroide ahora ineficaz. La resistencia adicional implica un aumento de glutation S-transferasa y de monooxigenasas, que sirvan para metabolizar a los piretroides26. Si el fracaso del tratamiento es secundario a la resistencia genética, en contraposición a una aplicación inadecuada, el empleo de permetrina 5% no debe ser más eficaz que el de permetrina 1%2,27.
La resistencia genética a los piretroides es generalizada, tanto en Estados Unidos como en el resto del mundo, lo que hace cada vez menos útiles estos tratamientos de los piojos2-4,22,23,28,29. Hubo un tiempo en que las tasas de eficacia de los piretroides eran elevadas: en 1985, Di-Napoli et al demostraron una eficacia del 96% y del 62% para permetrina 1% y piretrinas 0,3% con piperonil butóxido 3% a las dos semanas de una sola aplicación30; en 1986, Taplin et al informaron de una eficacia del 97% a las dos semanas de una sola aplicación de permetrina 1%17; en 1986, Brandenberg et al mostraron una eficacia del 99% con permetrina 1% a las dos semanas con un solo tratamiento14; en 1987, Carson et al mostraron una eficacia del 100% y del 93,5% de permetrina 1% y piretrinas 0,3% con piperonil butóxido 3% a las dos semanas31 (cuando se volvieron a aplicar las piretrinas el día 7); y en 1994, Bainbridge et al demostraron una eficacia del 100% con ambos agentes a las dos semanas aplicando el tratamiento los días 0 y 732. Datos más recientes indican que la eficacia de estos agentes está desapareciendo. En 1999, Hipolito et al informan de una tasa de curación del 79,5% con permetrina 1% a las dos semanas, aplicando el tratamiento los días 0 y 33. En 2004 y 2006, Meinking et al informaron de una eficacia de sólo el 55% y el 45%, respectivamente, con permetrina 1% a las dos semanas, tras aplicar el tratamiento a los días 0 y 734,35.
La mejor explicación de las mayores tasas de fallo de permetrina es una creciente prevalencia de piojos resistentes. Una explicación secundaria implica el análisis del ciclo vital. Según las instrucciones de empleo de los piretroides OTC, deben aplicarse el día 0 y el día 7-10. Aplicando el supuesto del peor de los casos del ciclo vital del piojo, serían necesarias tres aplicaciones para estos agentes no ovicidas. Aplicando el supuesto del ciclo vital medio, se debería realizar una segunda aplicación el día 9. Parecería que estas instrucciones del producto no son congruentes con el ciclo vital del piojo resistente; sin embargo, en ausencia de resistencia, los productos parecen ser ovicidas y bastante eficaces, a veces con un tratamiento.
Las instrucciones de productos piretroides OTC imponen énfasis sobre el rendimiento adjunto del peinado de las liendres para conseguir la eficacia. Desde luego, con un perfecto peinado de las liendres, no es necesario el tratamiento farmacológico. Por desgracia, numerosos estudios y observaciones demuestran que las tasas de éxito del peinado de liendres distan mucho de la perfección5,36,37.
El malation (derivado del latín y el griego, que significa “azufre malo”, en referencia al olor del compuesto) es un insecticida organofosfato. En el piojo, malation se convierte en malaoxon, que inhibe de forma irreversible la acetilcolinesterasa. El exceso de actividad colinérgica causa hiperexcitabilidad neuronal, impidiendo así la capacidad de alimentarse. Cuando se produce, la resistencia a malation se cree que resulta del mayor valor de carboxilesterasas que metabolizan malation a los intermedios no malaoxon y de la menor sensibilidad de la acetilcolinesterasa a malation y malaoxon38-40. Los mecanismos adicionales son el secuestro de malation por la esterasa y el aumento del metabolismo por las monooxigenasas del citocromo P450, las glutation S-transferasas y las fosfotriesterasas26. La resistencia a malation no se ha publicado en Estados Unidos. Se ha demostrado que es el tratamiento más eficaz de los piojos, superando in vivo a los piretroides y a lindane y a permetrina en la 4,12,34,35. Malation se reintrodujo en el mercado estadounidense a solicitud de los Centers for Disease Control and Prevention en 1998 por las preocupaciones por la resistencia pediculicida41.
Sólo existe una preparación farmacéutica que contenga malation en Estados Unidos. Su gran eficacia se ha atribuido no sólo a la presencia de malation 0,5%, sino a la presencia de una gran concentración de isopropil alcohol (78%) y de terpineol (12%) en sus excipientes. El isopropil alcohol ha demostrado actividad clínica en los piojos42. Es una toxina inespecífica que probablemente desnaturaliza las proteínas del piojo en el huevo y en el adulto. También puede servir para deshidratar los huevos5. El terpineol es un extracto de aceite de té que ha demostrado poseer actividad ovicida y pediculicida43. Terpineol inhibe la acetilcolinesterasa y fija los receptores de octopamina causando la hiperactividad neuronal y la muerte de los insectos44,45.
La eficacia se atribuye a la triple acción de malation con isopropil alcohol y terpineol, probablemente constituyendo una formulación resistente a la degradación. La probabilidad de desarrollar una resistencia simultánea a los tres principios activos es pequeña. Se encuentran abordajes similares a los agentes infecciosos con los regímenes antituberculosos multifarmacológicos y el tratamiento antirretroviral muy activo para el virus de la inmunodeficiencia humana. Es interesante que la formulación estadounidense matara a los piojos británicos resistentes a los productos locales de malation46.
La formulación estadounidense de malation es ovicida y pediculicida47. Cerca del 80% de los pacientes se cura con una sola aplicación, el resto necesita una segunda aplicación una semana después34. Como malation es, a la vez, ovicida y pediculicida, su etiquetado de uno o dos tratamientos separados por 7-9 días se correlaciona adecuadamente con el ciclo vital del piojo.
Por desgracia, abundan muchos conceptos erróneos sobre la seguridad de malation en un vehículo de isopropil alcohol. Como la loción de malation es segura, la FDA la ha calificado para empleo de primera línea contra los piojos. En Reino Unido se dispone de malation en venta sin receta para el tratamiento de los piojos. El U.K. Committee on Safety of Medicine indica que “no existe evidencia suficiente para indicar la asociación de reacciones sistémicas adversas con malation tópico”48. Los informes de la ingestión accidental de malation son muy escasos49. En realidad, entre 1998 y 2003, malation tuvo menos casos sintomáticos registrados (menos de 50) por ingestión no intencionada que lindane (más de 700) o los piretroides50 (más de 300). La presencia de un tapón a prueba de la curiosidad infantil, de un pequeño orificio de salida de la medicación de la botella y el olor sumamente desagradable parecen disuadir de la ingestión.
Las preocupaciones acerca de la inflamabilidad parecen estar mal fundamentadas, ya que no existen informes conocidos de lesiones corporales debidas al fuego provocado por isopropil alcohol49. Las oportunas precauciones acerca de la evitación de fuentes de calor durante el empleo probablemente expliquen la ausencia de informes de inflamabilidad. Estas precauciones no deben ser confundidas como una razón para no prescribir el producto. Respecto al propio malation, una botella de 59 ml de loción de malation 0,5% contiene 295 mg de malation. La absorción transdérmica fue mínima (entre el 0,2 y el 3,2%) tras aplicar malation 0,5% en isopropil alcohol al cuero cabelludo durante 10 horas51. Esto corresponde a una cantidad muy escasa (9,44 mg como máximo) de malation. Además, no se observó un efecto clínico sobre los grados de actividad de colinesterasa plasmática o eritrocitaria al aplicar malation en isopropil alcohol a la piel intacta o dañada51.
El malation absorbido se metaboliza rápidamente por las A-esterasas y las carboxilesterasas titulares a metabolitos inactivos (principalmente malation ácido mono y dicarboxílico) que posteriormente se excretan por la orina52,53. Sólo dosis abrumadoras de malation hacen que el hígado metabolice el malation a su metabolito activo, malaoxon53. Esto contrasta con otros insecticidas organofosfatos, cuyo metabolismo no es tan eficiente en las personas, y resulta en una mala toxicidad selectiva52. Es de destacar que los anteriores informes de toxicidad de malation se basan en gran medida en el empleo agrícola de malation. En los años setenta hubo informes de una toxicidad “epidémica” de malation resultante en varios fallecimientos y varios centenares de enfermos. Se descubrió que el material en cuestión tenía impurezas tóxicas, incluyendo el isomalation, un potente inhibidor no competitivo de la carboxilesterasa que impidió la desintoxicación de malation53,54. El malation actualmente fabricado para la aplicación tópica es sumamente puro y tiene una concentración significativamente menor que la utilizada en la agricultura.
La resistencia a los agentes tópicos de primera línea ha alentado a algunos a investigar los tratamientos alternativos, fuera de indicación, para los piojos. Dos de estos tratamientos son ivermectina oral y trimetoprim/sul-fametoxazol (TMP/SMX) oral.
Ivermectina provoca un influjo de iones cloro a través de las membranas neuronales resultante en parálisis en muchos tipos de parásitos55. Este tratamiento sólo es pediculicida porque, para la exposición de los piojos, deben ingerir sangre que contenga el fármaco. Los piojos se alimentan cada 4-6 horas5. No se han determinado las concentraciones sanguíneas mínimas de ivermectina necesarias para matar a un piojo. Sin conocerlas, no se puede establecer la posología racional respecto al ciclo vital del piojo. La posología de los piojos sigue a la posología aceptada para la sarna, que es de 200 µ/kg56. El ciclo vital del piojo obliga a realizar tres tratamientos para garantizar su erradicación. Como la concentración sanguínea vuelve a ser subterapéutica en un solo día (ya que una semivida es de 18 horas), el tratamiento en el día 0 erradicará todos los piojos y los huevos eclosionados los días 0 y 15,57. Sería necesario repetir el tratamiento el día 10 para impedir que los eclosionados el día 2 maduren hasta la puesta de huevos. Esto dejaría a los huevos puestos justo en el momento del tratamiento inicial para eclosionar el día 11. Un tercer tratamiento, en cualquier momento entre los días 13 y 19, garantizaría la eliminación de los piojos en ausencia de resistencia. Hasta ahora no se ha publicado la resistencia de los piojos a ivermectina, y este mecanismo se conoce poco en otros artrópodos. Ivermectina está contraindicada en los niños de peso inferior a 15 kg, ya que puede atravesar la barrera hematoencefálica1. Se ha sugerido que su empleo es eficaz para las infestaciones de piojos resistentes a los tratamientos tópicos; sin embargo, la posología en una sola administración no fue eficaz, como era de esperar58.
Se supone que TMP/SMX funciona eliminando las bacterias simbióticas del intestino del piojo59. Los piojos presumiblemente mueren por la falta de las vitaminas B que sintetizan las bacterias; aunque Meinking indica que, mientras los simbióticos de las ladillas son capaces de sintetizar vitamina B, los de los piojos no, poniendo en tela de juicio todo este mecanismo de acción5,60. Un pequeño estudio concluyó que la monoterapia con trimetoprim o sulfametoxazol es ineficaz61. Sulfametoxazol comporta el riesgo de síndrome de Stevens Johnson y, en un ensayo contra los piojos, 3/76 (4%) pacientes experimentaron una erupción alérgica33. La posología es de 10 mg/kg/día, basados en trimetoprim33, fraccionados en dosis, porque la semivida del fármaco es de 10,1 horas11. TMP/SMX no es ovicida. La propuesta de un régimen posológico racional basado en el ciclo vital del piojo está complicada por la carencia de datos sobre durante cuánto tiempo sobrevivirá un piojo y será capaz de poner huevos durante la exposición continua a la ingestión de sangre con TMP/SMX. La eficacia de TMP/SMX en el tratamiento de los piojos es, al menos, controvertida, ya que un gran estudio no mostró beneficio62 y otro mostró un beneficio significativo33.
Los abordajes no farmacológicos implican el tratamiento oclusivo, el peinado de las liendres y la retirada del cabello. Ninguno ha mostrado una eficacia suficiente como para ser considerado un tratamiento viable, y muchos incluso han demostrado lo contrario. El vinagre, la mayonesa, la vaselina, el aceite de oliva, la mantequilla, el isopropil alcohol (70% por volumen) y la inmersión en agua durante 6 horas han fracasado como “tratamiento de oclusión” eficaz para eliminar una infestación, ya que no son totalmente pediculicidas ni ovicidas63. Los piojos carecen de sacos aéreos o de pulmones, y obtienen el aire tanto por la difusión como por los canales de aire que surcan sus cuerpos. Cuando son amenazados por sofocación, los piojos utilizan espiráculos para ocluir los túneles de aire sin sofocarse y pueden sobrevivir durante períodos prolongados sin aire. La sofocación sólo se puede conseguir bloqueando el 100% de los espiráculos del piojo y toda su cutícula. Además, los piojos tienen un mecanismo de presión que les permite abrir los espiráculos bloqueados64.
La retirada del pelo (como el afeitado de la cabeza) nunca ha sido comprobada formal o rigurosamente, pero es anecdóticamente eficaz65. Como los piojos necesitan del pelo para poner los huevos, la retirada del cabello teóricamente evitaría la propagación de los piojos. Aun siendo eficaz, el resultado cosmético es inferior al deseable, especialmente para las niñas en edad escolar65,66. El peinado con un peine de púas finas tiene unas tasas de curación relativamente escasas como monoterapia. Un gran ensayo demostró que el peinado de las liendres rindió una tasa de curación del 38%36, mientras que otro gran estudio informó de una tasa de curación del 57%67. El primero evolucionó peor que el malation aplicado los días 0 y 736, mientras que la segunda evolucionó mejor en comparación con el tratamiento con una sola aplicación de malation o permetrina. Los estudios fueron realizados en Reino Unido, en áreas con resistencia tanto a permetrina como a malation36. Las liendres viables están bien camufladas y a menudo tan cercanas al cuero cabelludo que una lendrera no puede alcanzarlas eficazmente. Además, los que proclaman la eficacia del peinado de liendres indican que se debe realizar rigurosamente, durante muchos minutos y muchos días, lo que no es práctico para la mayoría de las personas36,37,68. En todo caso, está claro que el peinado de las liendres tiene alguna ventaja, pero quizá como ayudante y no como mono-terapia.
Además de administrar el tratamiento directo, farmacológico y/o no farmacológico, para los piojos algunos tratamientos ambientales pueden ser considerados como medida secundaria. Los piojos que han caído del cuero cabelludo son demasiado débiles para reinfectar, aunque ningún estudio ha demostrado o refutado esta presunción37. La supervivencia de los piojos fuera del huésped es de 6-26 horas, momento en que mueren por desecación, inanición o ambas circunstancias5. Se han encontrado piojos en la funda de la almohada, aunque con una incidencia relativamente escasa69. A la luz de lo anterior se recomienda la limpieza rutinaria de la casa, incluyendo la aspiración de suelos y muebles y el lavado de la ropa de cama y la vestimenta. No se recomienda el rociado de los muebles y los colchones con aerosol de permetrina. El calor (agua caliente y desecador de la ropa por calor) mató experimentalmente los piojos en las fundas de almohada, mientras que el lavado con agua fría y el colgado de las fundas de almohada en el exterior para que se secasen no lo consiguieron. Por lo tanto, para los fómites que pueden ser lavados (sombreros, peines, cepillos, muñecos de peluche, ropa de cama, vestimenta, etc.) se recomienda el lavado con agua > 50-60 °C o la colocación durante 15 minutos en una secadora por calor69,70. No se debe compartir los peines ni las toallas. Como las ninfas morirán si no se alimentan inmediatamente después de la eclosión, no es probable que los piojos se propaguen por fómites que porten un huevo. Dicho de otra manera, durante el período de 12 días en el que un huevo puede eclosionar, es más probable estar lejos del huésped que en el huésped, de forma que no se dispondrá de una toma de sangre en el momento de la eclosión. A la luz del argumento anterior, el extremista puede guardar estos artículos no lavables en una bolsa de plástico cerrada durante 13 días, pero no se recomienda.
El modo primario de transmisión de los piojos es el contacto directo de cabeza con cabeza5,37,71. La prevención de nuevas infestaciones y reinfestaciones se debe considerar como parte del tratamiento de los piojos. Además de las medidas ambientales adoptadas anteriormente, y quizá de mayor importancia, está la identificación de los piojos en los contactos íntimos. Los contactos íntimos siempre se han definido estrechamente como los compañeros de cama y ampliamente como los miembros del domicilio y los compañeros de clase. La detección de piojos y de liendres, especialmente en infestaciones ligeras y por los no familiarizados con los piojos, es notoriamente imperfecta. Muchas infestaciones pasan por alto a la inspección visual, y muchos casos de piojos son asintomáticos5. Un método para mejorar la detección es el peinado de las liendres del cabello seco y la exploración de las púas del peine72.
La AAP publicó en 2002 la siguiente pauta en esta revista1: “Si se identifica un caso índice, se debe controlar al resto de los miembros del domicilio en busca de piojos…”. La consecuencia es que se debe estudiar a los contactos íntimos, que en nuestra opinión incluyen a los compañeros de clase. Según los hallazgos de Williams LK et al, el 31% (18/91) de los niños con liendres tiene a la vez piojos, y el 18% (9/50) de los seguidos con liendres aisladas convirtieron a la infestación activa73. En el plano teórico, si los piojos no constituyen una infección autolimitada, y si un niño no ha sido tratado previamente por piojos, tener “liendres aisladas” parecería implicar que la persona que realiza el cribado no está formada en la detección de piojos vivos o que el cribado fue un falso positivo. Por otra parte, la “progresión a piojos” debe resultar de la eclosión de las liendres o de la reinfestación por un contacto íntimo.
El argumento para no realizar el cribado es que su práctica en los compañeros de clase resulta en la exclusión de los niños de la escuela. Aquí el problema no es realizar o no el cribado (que se debe realizar), sino qué pauta escolar debe aplicarse respecto a un cribado positivo. Desde luego, no hay manera de identificar al 18% de los niños con liendres aisladas que desarrollará una infestación activa o que son falsos positivos respecto a liendres o falsos negativos respecto a piojos vivos. Teóricamente, dado el despreciable riesgo y la gran eficacia, un abordaje es tratar simultáneamente a todos estos pacientes con malation. Desde luego, vale la pena realizar un estudio para validar esta estrategia con este agente.
La alternativa consiste en aceptar una continua prevalencia basal de piojos en las escuelas.
Como la identificación es imperfecta, porque se sabe de la existencia de piojos en el cuero cabelludo de los contactos íntimos de los activamente infectados y por el excelente perfil de seguridad de alguno de los tratamientos disponibles se puede formular potentes argumentos para el tratamiento sistemático de los contactos íntimos, independientemente del cribado. Además, el tratamiento simultáneo de los contactos es la forma más fiable de eliminar los brotes de piojos en los domicilios, las escuelas y las comunidades, y ha sido reiteradamente validado5,37,74. Aunque esta estrategia es teóricamente buena, muchos padres, enfermeras y médicos pueden ser reacios a exponer al tratamiento a estas personas no claramente infestadas. Una solución de compromiso puede ser aconsejar el tratamiento de los contactos domiciliarios y requerir al menos un meticuloso cribado de los compañeros de clase del caso índice por una enfermera escolar.
El riguroso análisis del coste del tratamiento con uno u otro agente escapa al ámbito de este artículo. Sin embargo, se puede formular alguna afirmación general. Malation cuesta unos 125 dólares por botella, linda-ne cuesta unos 125 dólares por botella y permetrina OTC cuesta unos 10-15 dólares por botella. Mirando sólo el coste del tratamiento, permetrina es sólo de tres a cinco veces más barato que malation, teniendo en cuenta la necesidad de dos o tres botellas de la primera, en ausencia de resistencia OTC. Malation está cubierto por la mayoría de los seguros Medicaid y de asistencia gerenciala, y el copago equivale aproximadamente al desembolso por un OTC. El fallo de OTC, que es habitual, comporta las cargas económicas de visitas adicionales al médico (que a menudo aumenta los desembolsos), compras reiteradas, transmisibilidad de los piojos (aumenta exponencialmente los costes de tratamiento), trabajo perdido por los padres (resultante en pérdida de salario) y pérdida de financiación estatal de las escuelas por la exclusión de estudiantes de la escuela. El coste conjunto del fracaso de OTC relativo al del éxito de malation parecería superar en gran medida la diferencia del precio del producto. Lo que es más importante, el niño estaría libre de la infección con malation y todavía estaría infectado con permetrina.
El gasto que las familias están dispuestas a soportar para eliminar la infestación por piojos viene ilustrado por los servicios profesionales de eliminación de liendres disponibles en algunas comunidades. Pueden facturar hasta 250 dólares por hora por las dos primeras horas y 90 dólares por cada hora adicional de eliminación de liendres. Además, ofrecen una serie de lendreras, tónicos capilares antipiojos “sin sustancias químicas” y materiales de información que cuestan, colectivamente, hasta 95 dólares75. Un domicilio con más de un niño infestado gastará fácilmente 1.000 dólares para disponer de estos servicios.
CONCLUSIÓNA la luz de la revisión de los modos terapéuticos de acción, las consideraciones de resistencia y la biología de los piojos, el malation, específicamente en la formulación que contiene isopropil alcohol y terpineol, es el agente preferido de primera línea para los piojos. Un paciente infectado con piojos tendrá, en cualquier momento, parásitos en distintos puntos de su ciclo vital. El único tratamiento que, utilizado según el prospecto, garantiza la erradicación de los piojos es malation (tabla 2). Independientemente del tratamiento adecuado, los esfuerzos son infructuosos si la población es resistente, lo que en la actualidad es una preocupación para lindane y los piretroides, y no para malation disponible en Estados Unidos.
TABLA 2. Tratamientos farmacológicos de los piojos actualmente aprobados por la FDA
El empleo de malation como tratamiento de primera línea también tiene implicaciones más amplias para la pauta escolar contra los piojos en Estados Unidos. En la actualidad, las pautas contra las liendres pueden excluir innecesariamente a los niños de la escuela, como sucede cuando en el cuero cabelludo sólo existen liendres no viables76. A la inversa, en la medida que las liendres representan la posibilidad de infestación y la detección de la infestación activa es imperfecta, es necesaria una demostración más definitiva de la ausencia de piojos. Una posible respuesta es obligar a los casos índice de piojos y a los miembros de su familia a ser tratados con malation. Los compañeros de clase pueden ser cribados respecto a los piojos y los que muestran piojos tratados rápidamente con malation, preferiblemente de forma simultánea y en los días 0 y 7. La repetición del cribado tras el tratamiento con malation no sería necesaria, ya que la exploración es imperfecta y la probabilidad de éxito del tratamiento muy elevada. Como se realizó con Nix® en el pasado, el niño podría regresar a la escuela el día siguiente con una prueba de haber realizado el tratamiento5. Cuando preocupe que uno de los progenitores sea negligente o no aplique el producto correctamente, el tratamiento de observación directa podría ser utilizado en la escuela. Esta práctica permitiría la eliminación de las pautas de exclusión de los niños con liendres sin riesgo de reinfestación en la escuela y con todos los consiguientes beneficios farmacoeconómicos: romper el ciclo de diseminación, disminución del absentismo de las escuelas, disminución de la pérdida laboral de los progenitores y eliminación de gastos repetidos en modalidades ineficaces.
Conflicto de intereses: el Dr. Levitt es vicepresidente y accionista principal de Taro Pharmaceuticals Industries, Ltd., que fabrica y comercializa Ovide® Lotion. Los Dres. Lebwohl y Clark no informan de conflictos de intereses.
Correspondencia: Jacob Levitt, MD, Department of Dermatology, Mount Sinai School of Medicine, 5 E 98th St, 5th Floor, Nueva York, NY 10029, Estados Unidos.
Correo electrónico: tarony@aol.com