El hallazgo de sangre en la cara de un lactante debe ser alarmante para los padres. El diagnóstico diferencial incluye alteraciones graves y amenazadoras de la vida, y también se ha asociado con el abuso infantil1-3. Pocas publicaciones se centran en la epidemiología del sangrado nasal o bucal en los primeros años de vida, aunque se considera raro4. Este estudio informa de la epidemiología en el servicio de accidentes y emergencias (A&E) y los ingresos en un gran hospital general pediátrico de distrito que también presta servicio al sudeste de Escocia.
MÉTODOSDurante los últimos 12 años, los problemas y los diagnósticos de todas las visitas a A&E y los ingresos en el Royal Hospital for Sick Children (RHSC) de Edimburgo han sido codificados (CIE 10). En un período de 10 años (1/4/1996-31/3/2006), se buscaron todos los códigos diagnósticos que los empleados codificadores del hospital dijeron que podrían haber utilizado para registrar la presencia de sangre facial. Estos códigos fueron R04 (epistaxis/sangrado nasal/nariz sangrante), R04.2 (hemoptisis), R04.8 (hemorragia pulmonar, pasado el período neo-natal), K13.7 (aparte de las lesiones inespecíficas de la mucosa oral).
Tres pediatras, de los que 2 eran pediatras destacados en la protección del niño con muchos años de experiencia, revisaron de forma independiente las notas de todos los pacientes menores de 2 años de edad con residencia en Lothian. Se tomaron datos acerca del incidente de la hemorragia (si se confirmó) y las razones de los ingresos anteriores, posteriores, o ambos, así como la fecha de la última visita al hospital. Se asignó una causa al sangrado. Por lo general fue la causa registrada en el ingreso índice. Cuando hubo retraso en la consulta a los servicios médicos tras una lesión aguda o un testigo en el momento de la presentación consideró que la historia no era compatible o era variable (las frases utilizadas coetáneamente están en cursiva en la tabla 1), se consideró la posibilidad de abuso. Además, cada autor tomó una decisión independiente sobre la posibilidad de abuso (nota “a” a pie de página en la tabla 1) basándose tanto en el episodio como en la historia anterior y posterior. Si sólo 1, o ninguno, de los pediatras creyó posible el abuso, se dijo que el abuso era poco probable, si 2 o 3 pediatras estaban preocupados, de forma independiente, por un posible abuso, se dijo que el abuso fue posible.
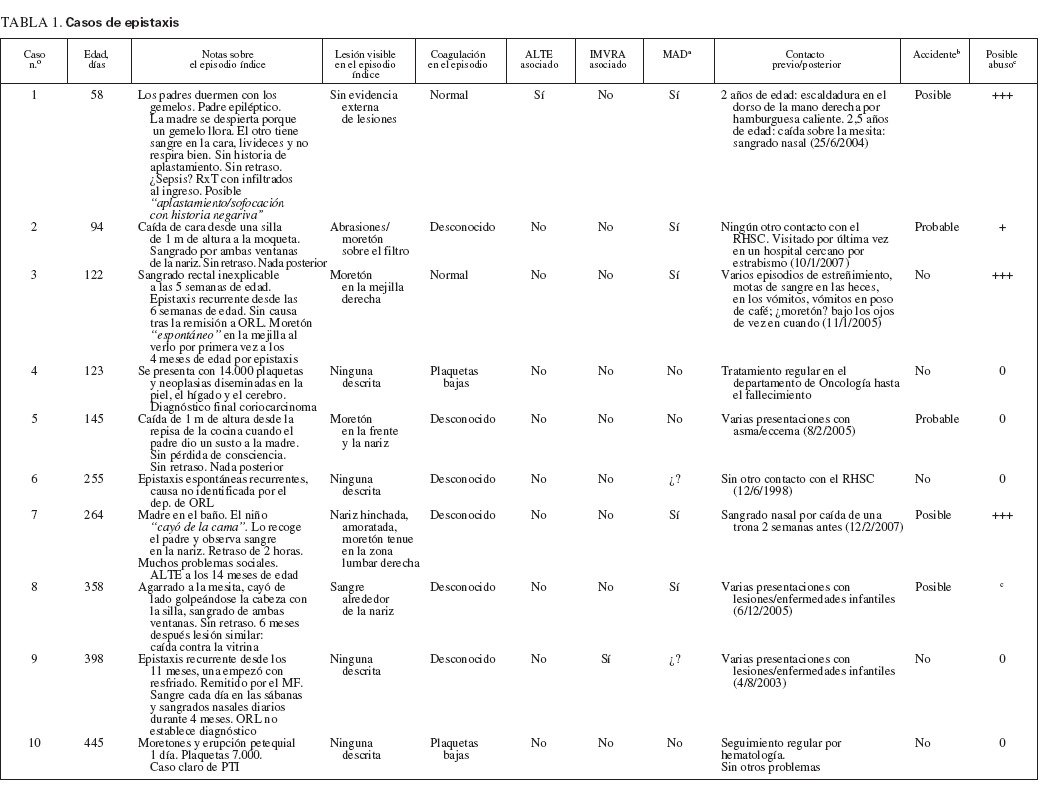
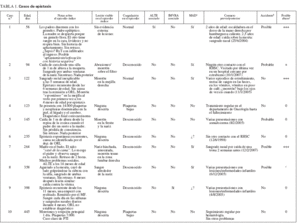
TABLA 1. Casos de epistaxis
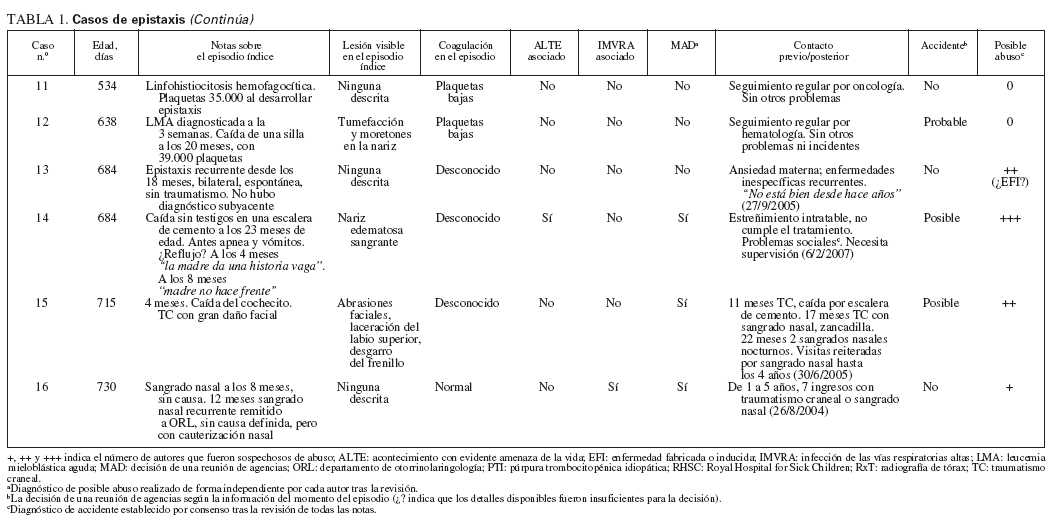
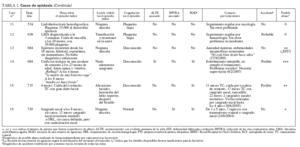
TABLA 1. Casos de epistaxis (Continúa)
Los revisores tomaron una decisión en cada caso, basada en la información disponible en el momento en que (según las normas actuales) hubiera sido oportuna una reunión de varias agencias durante el ingreso índice.
RESULTADOSLa población total de la región escocesa de Lothian es de 790.000 personas, de las que 17.000 tienen menos de 2 años de edad. Durante los 10 años del período de estudio hubo 350.000 visitas a A&E y 207.289 ingresos de la región de Lothian, al SE de Escocia. Treinta y ocho mil doscientas quince visitas a A&E y 34.590 ingresos correspondieron a niños de < 1 año de edad, y 38.958 visitas a A&E y 23.469 ingresos correspondieron a niños de 1 a 2 años de edad. No es probable que niños de la región de Lothian afectos de este problema fueran visitados en un lugar distinto al Royal Hospital for Sick Children de Edimburgo.
Durante este tiempo hubo 888 visitas o ingresos con el código R04, que incluyó epistaxis, hemorragia pulmonar y hemoptisis. Hubo 62 por heridas en la boca [K13.7]. En los niños menores de 2 años de edad sólo hubo 30 casos, todos ellos ingresados en el hospital. Se evaluaron las notas de A&E y del ingreso de todos ellos. Fueron excluidos 9 casos remitidos desde fuera de la región (porque carecíamos de información para el denominador), lo que deja 21 casos de la región de Lothian. Tres casos de hemoptisis ocurrieron durante el segundo año de vida (a los 378, 499 y 502 días de vida); todos ellos en un niño que había sido visitado hacía poco por su médico de familia con tos crónica y paroxística. Estos casos fueron aceptados como se había descrito, y no hubo aspectos retrospectivos que apuntasen a la existencia de otro problema. No hubo casos de hemorragia pulmonar después del período neonatal en los lactantes de Lothian. Se encontraron 2 casos de la región de Lothian codificados como K13.7, ambos en pacientes con neoplasia que recibían quimioterapia. Las notas describieron las lesiones como mucositis o úlceras, y en ninguno de ellos hubo sangrado asociado.
Hubo 16 casos de epistaxis, 8 menores de 1 año de edad y 8 entre 1 y 2 años de edad. La tabla 1 detalla estos casos. Once de los 16 tuvieron una causa asignada en ese momento (2 secundarios a una IMVRA), y no se pudo establecer la causa de 4 casos con epistaxis recurrente (casos 3, 6, 9, 16), ni siquiera tras la remisión a ORL. Ocho casos mostraron una lesión asociada evidente. Todas las lesiones fueron aceptadas como accidentales a su presentación, aunque en 4 casos (casos 1, 3, 7, 14) al menos un miembro del personal consideró el abuso infantil. La revisión de las notas respecto al retraso de la presentación o la historia posterior de un traumatismo mal explicado indicó que 5 lesiones podrían haber estado asociadas con el abuso físico (casos 3, 7, 8, 14, 15). Otros 2 casos sin lesión evidente a la presentación también podrían haber correspondido a abusos (casos 1 y 16) y la revisión de los dos expertos de protección infantil consideró que un caso (caso 13) podía corresponder a una enfermedad fabricada o inducida (EFI). Cuatro niños presentaron trombocitopenia en el momento del sangrado nasal (uno con PTI y 3 con quimioterapia por neoplasia, uno de ellos asociado con una lesión). El caso 1 posiblemente había sido asfixiado (por sofocación) y ciertamente presentaba rasgos sugerentes de que se trataba de un ALTE. El caso 14 presentó una alteración del estado de consciencia que pudo deberse a un traumatismo craneal o a un ALTE.
Los expertos de protección infantil decidieron, sobre la información disponible en el momento de la presentación del episodio índice, que, según las normas actuales, hubiera sido oportuna una reunión de varias agencias en el 50% de los casos.
DISCUSIÓNDurante 12 años se han codificado según CIE 10 los diagnósticos de todas las visitas a A&E y los ingresos al abandonar el hospital. El código más útil fue R04, que incluyó la hemorragia pulmonar pasado el período neo-natal, la epistaxis y la hemoptisis. K13.7 recogió las úlceras y mucositis de la boca que, al revisar las notas, no estuvieron asociadas con hemorragia. La hemoptisis y la hemorragia pulmonar parecen ser acontecimientos verdaderos y sumamente raros.
Aunque las visitas globales a A&E por epistaxis sean 1 de cada 400, este problema es raro antes de los 2 años de edad (1/6.400 < 1 año de edad y 1/6.500 entre 1 y 2 años de edad), edad a la que es muy probable que provoque el ingreso. En un año medio en Lothian hubo cerca de 1,6 sangrados nasales en una población de 2 años de edad (17.000), lo que equivale a 0,94 sangrados nasa-les por 10.000 personas de esta edad.
Este estudio demuestra que la sangre en la cara, procedente de la nariz o la boca, en los 2 primeros años de vida es rara y que la epistaxis espontánea también es rara4. Este estudio también confirma que este signo se asocia con algunos diagnósticos graves subyacentes. En ausencia de una lesión física sería oportuno comprobar el recuento plaquetario y realizar un estudio de la coagulación, porque el diagnóstico diferencial incluye enfermedades graves5 (neoplasia o hepatopatía crónica).
La hemorragia oronasal se describe en una serie de casos clínicos de sofocación infligida en los que el agresor confesó1,2,6-11. Formó parte de la historia de 11/38 padres de niños con ALTE recurrentes que fueron observados mediante cámara oculta al sofocar a sus hijos. Demostró ser un factor de distinción muy significativo entre este grupo y un grupo de control que tuvo causas naturales de sus reiterados ALTE2. No obstante, esta serie fue muy seleccionada y fue imposible definir un denominador poblacional. Krous et al encontraron sangre facial en la autopsia del 7% de 406 casos de SUDI12, y en 14/28 casos la sangre apareció antes o en ausencia de reanimación cardiopulmonar. Sugirieron que si se encuentra este signo en la autopsia es razonable dudar de que el diagnóstico sea un SMSL verdadero.
El mecanismo de la hemorragia oronasal suele ser oscuro. La contusión de una lesión accidental puede ser evidente, igual que cuando existen otros signos físicos de abuso, p. ej., encías sangrantes y marcas de pellizcos en la nariz13. Cuando se encuentra asociada con un ALTE se debe considerar un edema pulmonar hemorrágico secundario a la obstrucción de las vías respiratorias altas. Los casos clínicos de sofocación y estrangulación confesada sugieren que es un posible mecanismo, que suele producir un líquido espumoso o rosado, sanguino-lento8,9 y a veces por dificultad respiratoria9. Los anatomopatólogos reconocen claramente que la presencia de grandes cantidades de sangre en los pulmones o de siderófagos intraalveolares en los casos de SMSL puede ser una señal de sofocación impuesta11,14. En los casos que describen “sangre y moco”, está menos claro que el origen pueda estar en los pulmones7.
Ninguno de los casos descritos en este informe sufrió lesiones por un abuso indudable o por una lesión suficientemente preocupante para poner en marcha los mecanismos de protección infantil en el momento de la lesión, aunque según las normas actuales hubiera sido oportuna una reunión de varias agencias en la mitad de ellos. Las circunstancias del acontecimiento índice o de la visión retrospectiva disponible de los episodios posteriores podrían preocupar a los servicios de protección infantil en el 44%. En el primer caso, se consideró más probable que se trataba de un acontecimiento solapado en lugar de un abuso de sofocación. En muchos de los demás casos, las lesiones se producen en un niño en edad preescolar, época en que son frecuentes las lesiones por caídas. Es su repetición, la variabilidad de la historia u otras rarezas lo que sugiere plantear de nuevo la situación. El pediatra se encuentra en un dilema. ¿Debe proclamar sus preocupaciones, provocando la ira y la ofensa de los padres, o debe “aceptar” las lesiones como accidentales e inevitables en el niño pequeño, dejándolo luego en mayor riesgo? La ley en Reino Unido es oscura, aunque la prensa lega adopte a menudo una imagen simplista de lo que es siempre una situación compleja.
¿Remiten los MF estos casos a los departamentos de ORL más que los pediatras? Todos los traslados de niños a ORL de la región de Lothian se visitan en el RHSC y se incluyen en nuestra base de datos. Sólo 2 casos (6 y 9) de los 16 fueron visitados en el departamento de ORL, y no se estableció el diagnóstico en ninguno de ellos. Es necesario abordar otros dos temas para determinar la integridad de estas discusiones y el impacto final del problema, pero este estudio no puede responder a ninguno de ellos. En primer lugar, ¿buscan siempre atención médica los padres de un niño pequeño que descubren sangre en la cara o en la nariz de su hijo? Si existe una intensa historia familiar de sangrados nasales en los niños mayores, ¿utilizarán los padres su experiencia previa y el conocimiento de la escasa probabilidad de que se produzca daño? En segundo lugar, ¿remiten siempre al hospital los profesionales de atención primaria a un niño de esta edad con sangre en la cara? Carecemos de datos para responder a cualquiera de estas preguntas, pero destaca que todos los niños que acudieron a nuestro servicio de A&E durante este período con este problema fueran ingresados para observación, de forma que el personal de A&E tomó en serio cada acontecimiento.
CONCLUSIONESLa conclusión de este estudio es que la sangre en la cara proveniente de la nariz o la boca o la hemorragia pulmonar es rara en los 2 primeros años de vida. El personal médico debe tomarse en serio el problema, porque hay importantes alteraciones subyacentes que pueden necesitar evaluación y tratamiento urgente. Siempre debe intervenir un pediatra con cierta experiencia en protección a la infancia y los casos no deben ser remitidos directamente a los cirujanos ORL.
AGRADECIMIENTOSA Tony Wright por el análisis 4D de los datos y al personal de Coding and Records del Royal Hospital for Sick Children, Edimburgo.
Correspondencia: Neil McIntosh, DSc(Med), Department of Child Life and Health, University of Edinburgh, 20 Sylvan Place, Edimburgo EH9 1UW, Reino Unido.
Correo electrónico: neil.mcintosh@ed.ac.uk