El US Preventive Services Task Force (USPSTF) hace recomendaciones sobre los servicios preventivos para pacientes sin signos o síntomas reconocidos del proceso al que se destinan las recomendaciones. Basa sus recomendaciones en una revisión sistemática de la evidencia de beneficios y riesgos y en una evaluación del beneficio neto del servicio.
El USPSTF reconoce que las decisiones clínicas o normativas implican más consideraciones que estas evidencias exclusivas. Es preciso que los médicos y los responsables de establecer las políticas comprendan la evidencia pero individualicen la toma de decisiones en el paciente o situación específico.
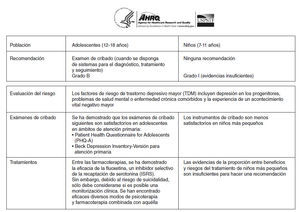
RESUMEN DE LAS RECOMENDACIONES Y EVIDENCIASEl USPSTF recomienda el examen de cribado de adolescentes (12-18 años de edad) para trastorno depresivo mayor (TDM) cuando se disponga de sistemas que garanticen un diagnóstico preciso, psicoterapia (cognitivo-conductual o interpersonal) y seguimiento (recomendación B) (v. “Consideraciones clínicas” más adelante para información adicional).
El grupo de trabajo concluye que las evidencias actuales son insuficientes para evaluar la proporción entre riesgos y beneficios de un examen de cribado de niños (7-11 años de edad) para TDM (primer informe).
Véase la figura 1 para un resumen de las recomendaciones y sugerencias para la práctica clínica. La tabla 1 describe los grados establecidos por el USPSTF, y la tabla 2 describe la clasificación del USPSTF de los niveles de certidumbre sobre los beneficios netos.
TABLA 1. Significación de los grados del USPSTF y sugerencias para la práctica clínica
TABLA 2. Niveles del USPSTF de certidumbre relativa al beneficio neto
Fig. 1. Para un resumen de la evidencia revisada sistemáticamente para hacer estas recomendaciones, el informe íntegro, y los documentos de apoyo, acuda a la página web www.preventiveservices.ahrq.gov
FUNDAMENTOImportanciaEntre los jóvenes, el TDM es un proceso discapacitante asociado a graves morbilidades a largo plazo y a riesgo de suicidio. No obstante, en la mayoría de los jóvenes, la depresión no se diagnostica ni se trata.
DetecciónSe dispone de evidencias adecuadas de que los exámenes de cribado identifican con precisión el TDM en adolescentes. El USPSTF no encontró evidencias adecuadas de que dichos exámenes lo identifiquen con precisión en niños.
Beneficios de la detección e intervención precoces- Adolescentes (12-18 años de edad). El USPSTF encontró evidencias adecuadas de que el tratamiento en adolescentes con inhibidores selectivos de la recaptación de serotonina (ISRS), psicoterapia, y tratamiento combinado (ISRS y psicoterapia) da lugar a una disminución de los síntomas.
- Niños (7-11 años de edad). El USPSTF no encontró evidencias suficientes que respalden los beneficios del tratamiento en niños. Los ISRS (fluoxetina) reducen los síntomas de TDM en niños; no obstante, sólo se dispone de datos limitados sobre los beneficios de la psicoterapia y los de ésta combinada con esta clase de antidepresivos en niños.
- Adolescentes (12-18 años de edad). Hay evidencias convincentes de los riesgos de los ISRS (riesgo de suicidio [es decir, ideación suicida, actos de preparación, o intentos de suicidio]) en adolescentes. Se dispone de evidencias limitadas sobre los riesgos de combinar esta clase de antidepresivos y la psicoterapia. Sin embargo, hay evidencias insuficientes sobre los riesgos de un examen de cribado y psicoterapia en adolescentes, que probablemente son pequeños.
- Niños (7-11 años de edad). Para los ISRS (fluoxetina) se han demostrado riesgos en niños (riesgo de suicidio); no obstante, se dispone de evidencias limitadas de los riesgos de la psicoterapia y de los riesgos de combinarla con esta clase de antidepresivos (fluoxetina) en este grupo de edad. También se dispone de evidencias limitadas de los riesgos del examen de cribado en niños. El USPSTF consideró que la evidencia global es insuficiente por lo que respecta a los riesgos del examen de cribado y el tratamiento en niños.
Este grupo de trabajo concluye que:
- En adolescentes (12-18 años de edad), hay una certidumbre moderada de que el beneficio neto de la psicoterapia es moderado.
- En niños (7-11 años de edad), no se dispone de evidencias, y no puede determinarse la proporción entre los beneficios y riesgos de la psicoterapia.
Población de pacientes considerada
Las presentes recomendaciones del USPSTF abordan el examen de cribado para TDM en adolescentes (12- 18 años de edad) y niños (7-11 años de edad) en la población general. Se ha descrito un espectro de trastornos depresivos. En el presente informe sólo se presta atención al examen de cribado para el TDM y no se aborda el de diversos trastornos depresivos menos graves.
Evaluación del riesgoUna diversidad de factores contribuye al desarrollo de TDM. En la mayoría de los individuos afectados se detectan múltiples factores de riesgo. No obstante, pueden ser difíciles de evaluar. Como consecuencia, los investigadores se han centrado en la identificación de subgrupos de jóvenes con mayor riesgo de desarrollarlo. Los factores de riesgo importantes que pueden evaluarse con relativa precisión y fiabilidad incluyen la depresión en los progenitores, la presencia de trastornos mentales o enfermedades crónicas comórbidos y haber experimentado un acontecimiento vital mayor negativo.
Exámenes de cribadoLos instrumentos desarrollados para atención primaria (Patient Health Questionnaire for Adolescents [PHQ-A] y el Beck Depression Inventory-Versión para atención primaria [BDI-AP]) se han usado satisfactoriamente en adolescentes. Se dispone de datos limitados que describan la precisión del uso de instrumentos de cribado del TDM en niños más pequeños (7-11 años de edad).
TratamientoEntre las farmacoterapias disponibles para el tratamiento del TDM en niños y adolescentes, se ha encontrado que los ISRS son eficaces. El tratamiento de la depresión en jóvenes con esta clase de antidepresivos se asocia con mayor riesgo de suicidio y, por consiguiente, sólo debe considerarse si es posible una monitorización clínica juiciosa. Los ensayos sobre psicoterapia indican que una variedad de tipos son eficaces entre adolescentes (incluida la cognitivo-conductual y la interpersonal). Se considera que los riesgos de la psicoterapia son insignificantes.
OTRAS CONSIDERACIONESNecesidades/vacíos de investigaciónSe requieren estudios que aborden la eficacia comparativa de los tratamientos farmacológicos y no farmacológicos del TDM en niños y adolescentes, en particular aquellos con alto riesgo de suicidio o falta de adhesión a la farmacoterapia. También se requieren estudios que examinen las estrategias terapéuticas de colaboración comparado con la asistencia clínica habitual, al igual que estudios epidemiológicos descriptivos que definan la prevalencia del trastorno en niños y adolescentes en ámbitos de atención primaria de acuerdo con la edad, sexo, y raza/etnicidad. Los estudios observacionales sobre los riesgos de desenlaces a más largo plazo, incluida la precipitación de la manía, con el uso de antidepresivos (en particular, ISRS) contribuirían a abordar los vacíos actuales de la evidencia.
DISCUSIÓNCarga de la enfermedadLa depresión clínica se caracteriza por tristeza persistente, irritabilidad o la pérdida de interés o placer en la mayoría de las actividades. Los síntomas adicionales pueden incluir aislamiento social, declive del trabajo/rendimiento escolar, cólera/irritación, alteraciones del sueño y del apetito o dolor inespecífico. El TDM puede estar presente cuando estos síntomas se manifiestan agrupados y persisten durante 2 o más semanas.
Se estima que el trastorno afecta al 2,8% de los niños menores de 13 años de edad. Entre adolescentes de 13-18 años la prevalencia estimada es del 5,6%, siendo mayor entre chicas que chicos (5,9% comparado con 4,6%, respectivamente). Entre adolescentes la prevalencia durante la vida puede ser de hasta el 20%. Entre este grupo de edad se ha descrito que su prevalencia punto varía del 9 al 21% en ámbitos de atención primaria1.
El proceso se asocia con una morbilidad y mortalidad significativas. En niños y adolescentes la morbilidad puede demostrarse a través de una disminución del rendimiento escolar, falta de funcionamiento social, embarazo en adolescentes, aumento de enfermedades y abuso de sustancias. Entre adolescentes deprimidos el número de hospitalizaciones psiquiátricas y médicas es mayor que en aquellos sin depresión. Los trastornos depresivos en niños se asocian a un aumento de los costes de asistencia sanitaria (incluidos los de medicina general y los de asistencia de salud mental), comparado con aquellos sin diagnósticos de salud mental o con otros diagnósticos de salud mental (excepto el trastorno de conducta). Los jóvenes deprimidos corren mayor riesgo de suicidio, que es la tercera causa de mortalidad entre los de 15- 24 años de edad y la sexta entre los de 5-14 años. El TDM del adolescente se asocia en particular con mayor riesgo de incidencia del proceso al principio de la edad adulta1.
Ámbito de la revisiónEl USPSTF actualizó su recomendación de 2002 sobre el examen de cribado del TDM en niños y adolescentes entre poblaciones de atención primaria con un riesgo medio. El objetivo fue revisar los estudios publicados para resumir el estado actual de la evidencia e identificar nuevas evidencias que abordaran los vacíos identificados previamente. La evidencia examinada incluyó los beneficios y riesgos del examen de cribado, la precisión de los exámenes de cribado viables en atención primaria, y los beneficios y riesgos del tratamiento de la depresión con psicoterapia y/o fármacos en pacientes de 7-18 años de edad.
Precisión de los exámenes de cribadoSe dispone de evidencias suficientes de que los exámenes de cribado pueden identificar con precisión el TDM en adolescentes. En nueve estudios de calidad moderada sobre la precisión de los instrumentos de cribado del TDM en niños y adolescentes se examinaron seis instrumentos para la depresión. De estos estudios, dos se efectuaron en ámbitos de atención primaria, uno en un ámbito comunitario, y seis en ámbitos escolares. Aunque uno incluyó a niños menores de 10 años de edad, la mayoría se centraban en adolescentes de 12 años de edad o más1. Los estudios que incluyeron a niños más pequeños demostraron un peor rendimiento de los instrumentos de cribado.
Para dos instrumentos se demostró una buena sensibilidad y especificidad en ámbitos de atención primaria en adolescentes: unos límites de sensibilidad desde el 73% para el PHQ-A hasta el 91% para el BDI-AP y unos límites de especificidad del 91% para el primero hasta el 94% para el segundo.
En ámbitos escolares, los estudios examinaron el Beck Depression Inventory (BDI), la Center for Epidemiologic Study Depression Scale (CES-D), y la Revised Clinical Interview Scale (CIS-R). En este ámbito, con puntos de corte tanto de 11 como de 16 se obtuvo un rendimiento razonable para el BDI, con una sensibilidad que varió del 84% al 100% (BDI ≥ 11) o del 77% al 100% (BDI ≥ 16) y una especificidad que varió desde el 77% al 86% (BDI ≥ 11) o del 65% al 96% (BDI ≥ 16). Sin embargo, la confianza en los resultados de exámenes en un ámbito escolar es muy limitada debido a los problemas metodológicos dentro de cada estudio.
El elevado número de instrumentos y la heterogeneidad de las muestras y ámbitos dificulta la generalización a través de estudios y podría explicar la amplia variedad documentada de las características de rendimiento (la sensibilidad varió del 18 al 100% y la especificidad, del 38 al 97%). Cada uno de los estudios adoleció de limitaciones metodológicas, como niveles altos de abandono, selección no aleatoria, retrasos excesivos entre la entrevista de cribado y la diagnóstica, pobre descripción de los métodos, muestras de pequeño tamaño y la ausencia de un criterio de referencia para el diagnóstico de depresión.
Eficacia de la detección y/o tratamiento precocesSe identificaron diversos ensayos aleatorizados, controlados (EAC), de moderada o buena calidad, que describían los resultados de salud entre niños o adolescentes con TDM tratados con ISRS, psicoterapia o ambos. Los ensayos revisados evaluaban la eficacia a corto plazo de cinco ISRS (fluoxetina, citalopram, paroxetina, escitalopram y sertralina) comparado con placebo, 10 grupos diferentes de psicoterapias administradas individualmente comparado con condiciones de control, y el tratamiento combinado (psicoterapia cognitivo-conductual y un ISRS). Los ensayos se efectuaron en ámbitos clínicos comunitarios o escolares, centros de investigación académicos y escuelas. En la mayoría de los ensayos sobre ISRS se incluyeron a niños de 8 años o de menor edad en sus muestras. La mayoría de los ensayos que examinaban intervenciones de psicoterapia incluían a adolescentes de 12-14 años y mayores. En dos ensayos sobre psicoterapia se incluían a niños de 9 o 10 años, y los no completados incluían a niños de 7 u 8 años de edad.
Los criterios de valoración de los ensayos incluyeron la respuesta al tratamiento, que se definió de forma diferente a través de estudios. Los criterios de valoración adicionales documentados incluyeron el funcionamiento global. Los resultados de la depresión se describieron después de 8-12 semanas de tratamiento con ISRS o 4-16 semanas de psicoterapia. Para los resultados a más largo plazo no estuvieron disponibles datos controlados.
Inhibidores selectivos de la recaptaciónde serotonina
En usuarios de ISRS se identificaron mayores tasas de respuesta que en los tratados con placebo, con una diferencia del riesgo absoluto entre el grupo de tratamiento y el de control del 12% (intervalo de confianza [IC] del 95%: 7%-16%). La fluoxetina y el citalopram depararon mayores tasas de respuesta estadísticamente significativas en comparación con los otros ISRS. Los datos de los metaanálisis de eficacia entre niños y adolescentes, analizados por separado, sugerían que los ISRS eran menos eficaces entre niños. Sin embargo, los metaanálisis del tratamiento con ISRS también demostraron que la fluoxetina es eficaz para el tratamiento de poblaciones tanto de niños como de adolescentes. Este fármaco es el único aprobado por la Food and Drug Administration de Estados Unidos para el tratamiento del TDM entre jóvenes. La diferencia del riesgo absoluto en la respuesta entre el grupo de tratamiento y el de intervención fue de alrededor del 20% para ambos grupos de edad, lo que significa que sería necesario tratar a alrededor de cinco niños o adolescentes para que uno se beneficiara1. La fluoxetina se estudió en un ensayo sobre eficacia efectuado entre adolescentes (Treatment for Adolescents with Depression Study) y también se describió que fue eficaz2.
Psicoterapia
En la mayoría de los EAC sobre psicoterapia se reveló que, en pacientes tratados, se observaron mayores tasas de respuesta, tasas de remisión o mayores reducciones de los síntomas después de la intervención, comparado con el grupo de control. Los resultados de los EAC sobre psicoterapia han demostrado que los diferentes tipos son eficaces entre adolescentes, incluida la terapia cognitivo-conductual de grupo y la interpersonal1.
ISRS combinados con psicoterapia
En un estudio (Treatment for Adolescents With Depression Study), en el grupo que recibió tratamiento combinado con fluoxetina y terapia cognitivo-conductual individual se demostró una tasa de respuesta del 71% comparado con una del 35% en adolescentes tratados con placebo y que recibían una monitorización clínica semanal2. Casi tres de cuatro pacientes respondieron al tratamiento combinado, comparado con uno de cada tres que respondió en el grupo placebo. Estos resultados indican que sería necesario tratar a 2-3 adolescentes con tratamiento combinado para que uno se beneficiara del tratamiento.
Riesgos potenciales del examen de cribado y/o del tratamientoEl USPSTF no identificó evidencias de riesgos del examen de cribado para el TDM en jóvenes.
Inhibidores selectivos de la recaptación de serotonina
El USPSTF examinó los datos de los EAC de calidad moderada y de los metaanálisis. Se calcularon las diferencias del riesgo absoluto combinadas. Las estimaciones conservadoras a partir de los análisis demuestran que el tratamiento con antidepresivos da lugar a un aumento absoluto del 1-2% del riesgo de suicidio. Estos estudios no se asocian a muertes por suicidio. Los datos combinados para los fármacos individuales no demuestran aumentos estadísticamente significativos en las variables relacionadas con suicidio; no obstante, esto podría ser consecuencia de una potencia insuficiente. Para la fluoxetina, el 6% de los pacientes tratados y el 4% del grupo de control tratado con placebo experimentaron ideación o conducta suicida durante el ensayo, lo que dio lugar a una diferencia del riesgo absoluto del 2%. No obstante, este resultado no fue estadísticamente significativo. En función de las estimaciones del estudio de un aumento del riesgo absoluto del 1-2%, para que un paciente desarrollara suicidio atribuible al tratamiento antidepresivo, sería necesario tratar a alrededor de 50-112 pacientes. Se desconocen los efectos a largo plazo de los ISRS1.
La administración de antidepresivos puede incrementar el riesgo de conversión de un trastorno depresivo unipolar a bipolar. En un estudio de cohorte, a gran escala, de buena calidad, efectuado en pacientes de 5-29 años de edad, en pacientes tratados con antidepresivos la tasa de conversión fue del 7,7% anual, comparado con el 2,5% anual en los no tratados. Además, la diferencia en las tasas de conversión entre usuarios y no usuarios de antidepresivos fue incluso mayor en niños pequeños; el cociente de riesgo entre usuarios y no usuarios fue del 2,9% (IC del 95%: 2,8-3,1) en el grupo de 5-14 años de edad, comparado con 1,4% (IC del 95%: 1,3-1,5) en el grupo de 15-29 años de edad3.
Psicoterapia
El USPSTF no encontró evidencias de riesgos de la psicoterapia.
ISRS combinados con psicoterapia
Hay evidencias limitadas de los riesgos del tratamiento combinado con psicoterapia e ISRS (fluoxetina) en niños y adolescentes.
Estimación de la magnitud del beneficio netoEl USPSTF consideró las evidencias indirectas de un beneficio debido a la ausencia de evidencias directas sobre la efectividad del examen de cribado para TDM en niños y adolescentes.
El grupo de trabajo encontró pruebas suficientes de que los exámenes de cribado pueden identificar con precisión el trastorno en adolescentes.
Las evidencias adecuadas también respaldan una disminución beneficiosa de los síntomas del trastorno asociada al tratamiento de adolescentes con ISRS, psicoterapia, y tratamiento de combinación con ISRS y psicoterapia. El USPSTF encuentra evidencias insuficientes de los riesgos del examen de cribado de adolescentes. Se dispone de evidencias suficientes sobre los riesgos de los ISRS (riesgo de suicidio) pero no sobre los riesgos de la psicoterapia o del tratamiento combinado de ésta con ISRS (fluoxetina) en adolescentes, que con toda seguridad es bajo. El grupo de trabajo encontró una certidumbre moderada de que el beneficio neto es moderado para un examen de cribado seguido de tratamiento con psicoterapia en adolescentes.
El USPSTF no encontró evidencias suficientes de que los exámenes de cribado puedan identificar con precisión el TDM en niños (7-11 años de edad). El grupo de trabajo encontró evidencias suficientes de que la fluoxetina reduce los síntomas del trastorno en este grupo de edad. Además, encontró evidencias insuficientes sobre los riesgos del examen de cribado para el trastorno en dicho grupo. Hay evidencias suficientes de los riesgos de los ISRS (riesgo de suicidio). Como consecuencia, el USPSTF concluyó que no hay evidencias suficientes para hacer una recomendación sobre el examen de cribado para TDM en niños de 7-11 años de edad.
Actualización de la recomendación previa del USPSTFEsta recomendación actualiza la previa, publicada en 20024. En la presente recomendación el principal cambio es que en la actualidad el USPSTF recomienda el examen de cribado de adolescentes (12-18 años de edad) para el TDM cuando estén disponibles sistemas que garanticen el diagnóstico preciso, la psicoterapia (es decir, cognitivo-conductual, interpersonal) y el seguimiento. En 2002, el grupo de trabajo concluyó que no se disponía de evidencias suficientes para recomendar o desechar el examen de cribado sistemático de niños o adolescentes para el proceso (primera recomendación). La base de este cambio en la recomendación para adolescentes es consecuencia de las nuevas evidencias que demuestran el beneficio del tratamiento.
RECOMENDACIONES DE OTROS EXPERTOSEl programa Medicaid’s Early and Periodic Screening, Diagnosis and Treatment (EPSDT) ha recomendado un examen de cribado sistemático para los problemas emocionales y conductuales. La American Academy of Pediatrics recomienda que, durante toda la adolescencia, los pediatras formulen preguntas sobre depresión cuando obtengan una anamnesis sistemática. La American Medical Association recomienda el examen de cribado para la depresión entre adolescentes que pueden correr un riesgo como consecuencia de problemas familiares, consumo de drogas o alcohol, u otros indicadores de riesgo. En 2004, el Canadian Task Force on Preventive Health Care llegó a la conclusión de que no se disponía de evidencias suficientes para recomendar o desechar el examen de cribado sistemático para la depresión entre niños o adolescentes en ámbitos de atención primaria5. La Society for Adolescent Medicine respalda la iniciación y el uso continuado de fármacos antidepresivos para adolescentes cuando esté justificado desde un punto de vista clínico, con una monitorización cuidadosa para la aparición de suicidio, hostilidad, agitación, manía o cambios insólitos de la conducta6.
MIEMBROS DEL US PREVENTIVE SERVICES TASK FORCESe considera que el USPSTF es el autor colectivo de sus recomendaciones. En el momento en que se finalizaron estas recomendaciones, sus miembros eran: Ned Calonge, MD, MPH, presidente, USPSTF (Colorado Department of Public Health and Environment, Denver, CO, EE. UU.); Diana B. Petitti, MD, MPH, vicepresidenta, USPSTF (Arizona State University, Phoenix, AZ, EE. UU.); Thomas G. DeWitt, MD (Children’s Hospital Medical Center, Cincinnati, OH, EE. UU.); Allen Die-trich, MD (Dartmouth Medical School, Lebanon, NH, EE. UU.); Leon Gordis, MD, MPH, DrPH (Johns Hopkins Bloomberg School of Public Health, Baltimore, MD, EE. UU.); Kimberly D. Gregory, MD, MPH (Cedars-Sinai Medical Center, Los Ángeles, CA, EE. UU.); Russell Harris, MD, MPH (University of North Carolina School of Medicine, Chapel Hill, NC, EE. UU.); George Isham, MD, MS (HealthPartners, Mineápolis, MN, EE. UU.); Michael L. LeFevre, MD, MSPH (University of Missouri School of Medicine, Columbia, MO, EE. UU.); Rosanne Leipzig, MD, PhD (Mount Sinai School of Medicine, Nueva York, NY, EE. UU.); Carol Loveland-Cherry, PhD, RN (University of Michigan School of Nursing, Ann Arbor, MI, EE. UU.); Lucy N. Marion, PhD, RN (School of Nursing, Medical College of Georgia, Augusta, GA, EE. UU.); Virginia A. Moyer, MD, MPH (Baylor College of Medicine, Houston, TX, EE. UU.); Judith K. Ockene, PhD (University of Massachusetts Medical School, Worcester, MA, EE. UU.); George F. Sawaya, MD (University of California, San Francisco, CA, EE. UU.), y Barbara P. Yawn, MD, MSc (Olmsted Medical Center, Rochester, MN, EE. UU.).
Para una lista de los miembros actuales del Task Force, visite la web en www.ahrq.gov/clinic/uspstfab.htm
Correspondencia: Mary B. Barton, MD, MPP, Scientific Director, Agency for Healthcare Research and Quality, Center for Primary Care, Prevention, and Clinical Practice, 540 Gaither Rd, Rockville, MD 20850, Estados Unidos.
Correo electrónico: mary.barton@ahrq.hhs.gov