Recientemente, ha aumentado la concienciación del público en general por lo que respecta a la alergia alimentaria, y, en particular, a los cacahuetes1 y, como mínimo, en dos estudios se ha documentado un aumento de la prevalencia de esta alergia así mismo entre niños2,3. En un estudio de cohorte efectuado en la isla de Wight (Reino Unido), Grundy et al describieron que la prevalencia de esta alergia aumentó desde el 0,5% al 1% entre niños de 3 y 4 años de edad nacidos en 1989 comparado con los nacidos entre 1994 y 19962. En Estados Unidos en una encuesta telefónica aleatoria, de seguimiento, se puso de relieve que, entre 1997 y 2002, las tasas de prevalencia entre niños aumentaron desde el 0,4% al 0,8%3. Recientemente, muchos médicos han tenido la sensación de que también ha disminuido la edad media de presentación de la alergia a los cacahuetes, y los estudios publicados parecen corroborarlo. Una encuesta de tipo cuestionario, efectuado entre 102 pacientes alérgicos en la Johns Hopkins Pediatric Allergy Clinic entre 1995 y 1997, determinó que las edades medianas de la primera exposición y reacción a los cacahuetes fueron de 22 y 24 meses, respectivamente4, mientras que los 4.685 individuos alérgicos a los cacahuetes, introducidos en un registro voluntario, establecido a través de la Food Allergy and Anaphylaxis Network (FAAN) entre 1997 y 2000, experimentaron la primera exposición y reacción a una edad mediana de 12 y 14 meses5.
Un registro voluntario como el establecido por la FAAN podría reflejar una población de pacientes ligeramente diferente de la visitada en general en una clínica de referencia. Estábamos interesados en evaluar las características clínicas de los pacientes alérgicos a los cacahuetes visitados en nuestro centro de referencia durante los cinco años previos. Formulamos la hipótesis de que estos pacientes se habrían expuesto por primera vez a los cacahuetes y habrían experimentado su primera reacción alérgica a edades más jóvenes en comparación con el grupo de pacientes remitidos, incluidos 10 años atrás4. También estábamos interesados en determinar si hubo cambios en otras características clínicas importantes.
MÉTODOSSe revisaron las historias clínicas de los niños evaluados y en los que se estableció el diagnóstico de alergia a los cacahuetes en la clínica Duke University Pediatric Allergy and Immunology. Se incluyeron los pacientes visitados en esta clínica entre julio de 2000 y abril de 2006. Contactando telefónicamente con los pacientes o sus familias tratamos de obtener la información que no se pudo poner en claro fácilmente a partir de las historias clínicas. El diagnóstico de alergia a los cacahuetes se estableció mediante una combinación de los criterios siguientes: historia clínica convincente; determinación de la concentración de IgE específica de alimentos, basada en una prueba positiva de punción cutánea a un extracto de cacahuetes glicerinado (1:20 p/v, Greer Laboratories, Lenoir, Carolina del Norte), o según lo detectado en suero utilizando el enzimoinmunoanálisis de fluoresceína (FEIA) Pharmacia CAP System6. El límite inferior de este análisis es < 0,35 kU/l, y el límite superior es > 100 kU/l; para los objetivos de cálculo, se usaron valores de 0,34 y 100,1 si los resultados de la concentración estuvieron más allá de estos límites. Cuando estuvieron disponibles, se usaron los valores predictivos positivos establecidos previamente de las concentraciones de IgE para respaldar los diagnósticos de alergias a otros alimentos importantes7, y, cuando no estuvieron disponibles, el médico responsable estableció el diagnóstico de alergia partiendo de una combinación de los antecedentes, valores séricos de IgE específica de alimentos, prueba de la punción cutánea y prueba de provocación oral con alimentos. Las provocaciones se efectuaron de forma abierta utilizando mantequilla de cacahuete como alimento de provocación. Las provocaciones se iniciaron vertiendo primero inicialmente 1/32 de una cucharadita en la lengua del paciente, y, acto seguido, siguiendo con ingestiones gradualmente crecientes alrededor de cada 10 min hasta un total de 2 cucharadas soperas ingeridas o hasta que tuvo lugar una reacción y la provocación se consideró un fracaso.
Se calculó estadística descriptiva, incluidas las medias, medianas y límites, para todos los parámetros. Las medias y medianas se basaron en los datos observados. Para cada cálculo, el número de observaciones usadas se presenta en tablas de datos. No se aplicó ninguna imputación a los datos omitidos. Para las comparaciones de interés se efectuaron pruebas de la t de dos muestras para datos independientes, con un valor de p < 0,05 definido como estadísticamente significativo. Para las agrupaciones de mes de nacimiento comparando las frecuencias observadas y las esperadas, se efectuaron pruebas de la µ2 con tres grados de libertad. Aprobó el presente estudio el comité de revisión institucional de la Duke University, según el protocolo 7490-05-7R0ER.
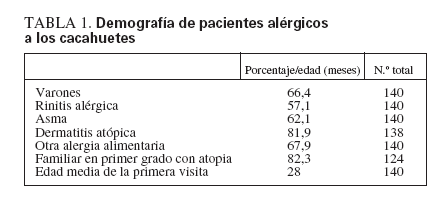
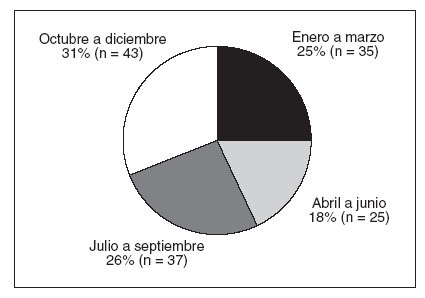
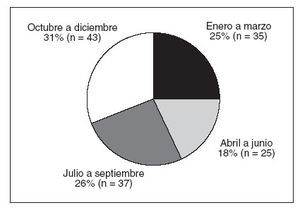
RESULTADOSEn el estudio se incluyeron 140 pacientes (70 nacidos entre 1988 y 1999, y 70 nacidos entre 2000 y 2005). A pesar de la revisión de las historias clínicas y las tentativas de contactar con las familias por teléfono, para cada paciente no se dispuso de información completa. En la tabla 1 se muestra la demografía resumen de los pacientes. La mayoría de los pacientes eran varones (66%) y presentaban atopia destacada; el 82% tenía antecedentes o historia actual de dermatitis atópica, el 62% presentaba asma, y el 57% presentaba rinitis alérgica. Eran frecuentes los antecedentes familiares de atopia, identificándose en el 82% de pacientes un familiar en primer grado con rinitis alérgica, dermatitis atópica, asma o alergia alimentaria. En el momento de la primera visita a la clínica de los autores la edad mediana era de 28 meses (media 43,2, límites 3-204 meses); para niñas, la edad mediana era de 31 meses (media 41,4, límites 8193 meses), y para niños, de 25 meses (media 44,1 meses, límites 3-204 meses). Como se ilustra en la figura 1, el 31% de pacientes había nacido en los meses de octubre a diciembre, y el 18% había nacido en los meses de abril a julio.
TABLA 1. Demografía de pacientes alérgicos a los cacahuetes
Fig. 1. Proporción de pacientes por grupo de mes de nacimiento.
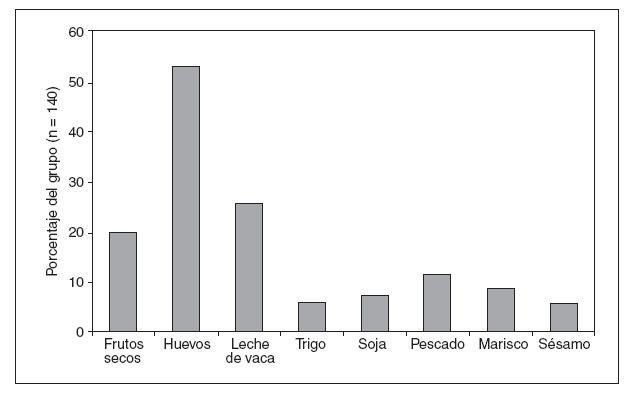
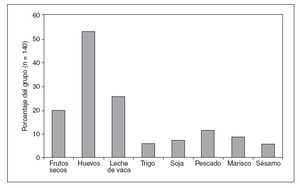
En el 95% de pacientes (68%) se disponía de pruebas de sensibilidad mediada por IgE a alimentos diferentes de los cacahuetes, y este porcentaje no varió entre ambos sexos. En la figura 2 se muestran los otros alimentos más habituales; la alergia a los huevos estaba presente en el 53% de todos los pacientes. La inmensa mayoría de pacientes evitaban los frutos secos, incluidos los cacahuetes, como recomendación de referencia en nuestra institución y de muchos otros alergólogos8,4,1. El 20% de pacientes tenía problemas de alergia como mínimo a un fruto seco siendo los implicados más habitualmente las nueces, avellanas, anacardos y almendras; las macadamias y los piñones también eran responsables en algunos casos. El 44% de pacientes había recibido una prescripción de adrenalina autoinyectable antes de su primera visita a la clínica; el 90% de ellos refirió que siempre tenían acceso a la adrenalina.
Fig. 2. Porcentaje de alergia a otros alimentos.
El 65% de pacientes sabían que habían ingerido cacahuetes antes de que se les hubiera diagnosticado la alergia; todos excepto uno refirieron una reacción asociada a la ingestión.
Entre el grupo de 140 pacientes, 8 niños (5,7%) se sometieron a una prueba de provocación supervisada en la consulta, según lo descrito en la sección Métodos. En pacientes sin antecedentes conocidos de ingestión alguna vez de proteínas de cacahuete, inicialmente se estableció el diagnóstico mediante una combinación de la prueba de la punción cutánea y pruebas séricas, según lo descrito en Métodos. Ningún paciente se diagnosticó exclusivamente por los antecedentes de una reacción sin pruebas que lo respaldaran de la concentración sérica de IgE específica de extracto de cacahuete. La concentración inicial mediana con el FEIA CAP-System fue de 34 kU/l (media 47,3, límites < 0,35 a > 100 kU/l); para niñas, la concentración inicial mediana fue de 59,15 kU/l, y para niños fue de 30,7 kU/l. Las reacciones a la primera ingestión de cacahuetes fueron habituales. Entre pacientes que disponían de información documentada sobre el número de veces que habían consumido previamente cacahuetes, el 83% reaccionaron con la primera ingestión. La edad mediana de la primera exposición a los cacahuetes fue de 14 meses (media 20,5, límites 1-84 meses). La edad mediana de la primera reacción fue de 18 meses (media 21,9, límites 1-84 meses); para niñas, la edad mediana fue de 17 meses y para niños, de 18 meses.
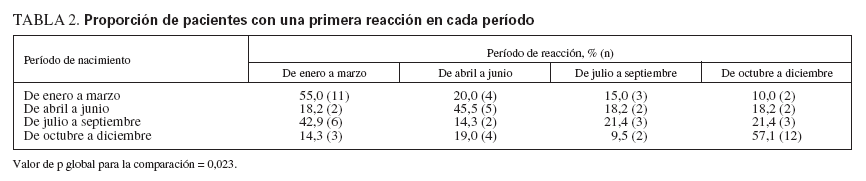
Buscamos la correlación entre el grupo del mes de nacimiento (según se observa en la figura 1) y el período de tiempo durante el que los pacientes experimentaron su primera reacción. Estos resultados se muestran en la tabla 2. Una mayoría (55%) de niños nacidos durante los meses de enero a marzo experimentaron su primera reacción a los cacahuetes durante estos mismos meses. De forma parecida, el 57% de niños nacidos en octubre a diciembre experimentaron su primera reacción durante este período de 3 meses. Una tendencia similar se observó para los pacientes nacidos entre abril y junio. El valor de p para la prueba global de asociación de esta comparación fue de 0,023.
TABLA 2. Proporción de pacientes con una primera reacción en cada período
La primera reacción se produjo en el hogar en el 54% de casos. Los lugares principales de las reacciones que se produjeron fuera del hogar fueron la guardería (22%) y el hogar de los abuelos (8%); la escuela fue el lugar de la reacción inicial en el 3%. En general, los signos clínicos de la primera reacción se desarrollaron rápidamente. El 86% de reacciones se desarrollaron al cabo de 10 min de la ingestión mientras que el 93% se inició al cabo de 30 min y el 95%, al cabo de una hora. Aunque no todas, la inmensa mayoría (92%) de las primeras reacciones se caracterizaron por cambios en la piel (urticaria, eritema, angioedema y prurito); el 58% sólo incluyó síntomas cutáneos. El sistema gastrointestinal fue el segundo afectado con más frecuencia, con síntomas (émesis, diarrea) en el 27%, y síntomas gastrointestinales como única manifestación en el 8%. Los síntomas respiratorios (tos repetitiva, problemas respiratorios, sibilancias) caracterizaron el 17% de las primeras reacciones y no se produjeron aislados en ningún caso. Un paciente refirió hipotensión (documentada por los paramédicos), y ningún paciente experimentó pérdida del conocimiento.
La mayoría de pacientes (80%) fueron tratados para sus reacciones iniciales. Del grupo que fue tratado durante la primera reacción, el 94% recibió un antihistamínico como parte del tratamiento y el 64% fue tratado sólo con esta clase de fármacos. El 11% fue tratado con un agonista beta inhalado, el 19% con adrenalina, y el 15% con esteroides. Alrededor de un tercio (35%) recibió asistencia fuera de un ámbito médico, principalmente en el hogar, mientras que el resto fue tratado en la consulta del médico o en un departamento de urgencias.
El 39% de pacientes refirió la ingestión accidental después del diagnóstico de alergia, con un número medio de 1,8 ingestiones accidentales por paciente (límites 1-10). El tiempo medio hasta la primera ingestión accidental fue de 12,5 meses después del diagnóstico. Una cuarta parte (25%) de pacientes refirió una reacción ulterior que fue más grave que la primera. En este grupo, 4 pacientes (3%) desarrollaron tolerancia a los cacahuetes a una edad mediana de 55,5 meses (media 69,5, límites 53-114). En dos de estos pacientes (50%), la prueba de provocación supervisada por un médico demostró la tolerancia, mientras que los otros la descubrieron a través del consumo de la leguminosa en el hogar.
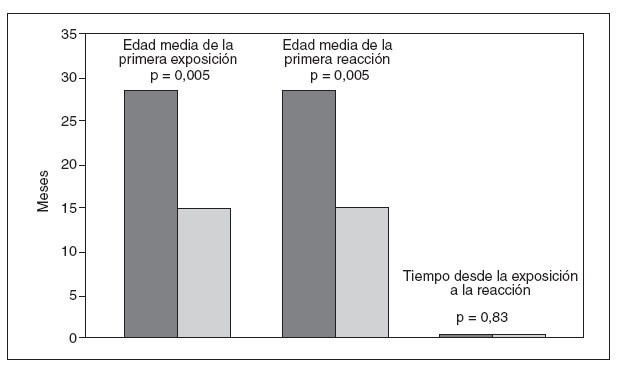
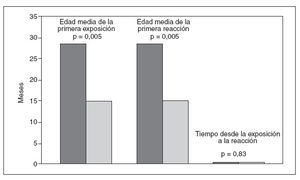
Como se ha mencionado previamente, el número total de pacientes se dividió por igual entre los nacidos antes de 2000 (límites 1988 a 1999) y los nacidos en 2000 o después (límites 2000 a 2005). Como se observa en la figura 3, el grupo nacido en 2000 o después de este año experimentó una primera exposición y reacción a edades más jóvenes comparado con el grupo de mayor edad. Los pacientes nacidos antes de 2000 experimentaron su primera exposición a los cacahuetes a una edad mediana de 19 meses (media 28,6, límites 5-84 meses), comparado con una edad mediana de 12 meses (media 14,7, límites 1-45 meses) para los nacidos entre 2000 y 2005 (p = 0,005 entre medias). Con respecto a las edades de la primera reacción, el grupo nacido antes de 2000 experimentó dichas reacciones a una edad mediana de 21 meses (media 28,8, límites 5-84 meses) comparado con 14 meses (media 14,9, límites 1-45 meses) en el grupo nacido más tarde (p = 0,005 entre medias). Los pacientes nacidos en 2000 o después de este año también tuvieron más probabilidades de presentar una alergia a otros alimentos (77% comparado con 59%, p = 0,029). No se identificó una diferencia significativa en el tiempo desde la primera exposición hasta la primera reacción entre ambos grupos, o en la proporción de pacientes con un familiar en primer grado atópico.
Fig. 3. Edad de las primeras reacciones y exposiciones según la fecha de nacimiento. Las barras de color gris oscuro indican los nacidos en 1988-1999. Las grises indican los nacidos en 2000-2005. Los datos se aplican al subgrupo de pacientes con información para ambos puntos de tiempo.
DISCUSIÓNEn niños se ha descrito que la prevalencia de alergia a los cacahuetes casi se ha duplicado durante esta última década, partiendo de la investigación de, como mínimo, dos grupos diferentes en dos continentes distintos2,3. Sin embargo, seguimos sin responder la pregunta de si este aumento puede atribuirse, como mínimo en parte, a la mayor concienciación del público. En un estudio de cohorte reciente efectuado entre niños de 6 años de edad en la isla de Wight (Reino Unido) se documentó que las tasas descritas de alergia alimentaria superaban con mucha diferencia las determinadas mediante las pruebas de provocación con alimentos9, y otros estudios han descrito una diferencia similar entre las tasas de alergia alimentaria percibida y demostrada10-13. Establecidos recientemente, los datos del registro FAAN sugieren que los pacientes pediátricos con alergia a los cacahuetes experimentan reacciones a una edad más joven de inicio comparado con aquellos incluidos en una clínica académica de alergia 10 años atrás4,5. Las impresiones clínicas de muchos expertos respaldan esta observación. Examinamos a la población referida del presente estudio para determinar si podía confirmarse esta percepción de un inicio de la alergia a los cacahuetes a una edad más joven.
Los hallazgos del presente estudio indican que, durante la pasada década, los pacientes visitados en una clínica académica de alergia se exponen y reaccionan a los cacahuetes a una edad más joven durante los 5 últimos años comparado con los 5 años previos. Los pacientes visitados en la clínica Johns Hopkins University Pediatric Allergy entre 1995 y 1997 experimentaron las primeras exposiciones y reacciones a edad medianas de 22 y 24 meses, respectivamente. Para la población de pacientes remitidos del presente estudio estas edades fueron de 14 y 18 meses. El hecho de que las edades de los pacientes del registro FAAN fueran incluso más jóvenes (12 y 14 meses, respectivamente) podría reflejar la naturaleza autoselectiva del registro.
Consideramos si la edad más temprana de presentación de estos pacientes podría deberse sobre todo a la mayor concienciación de la alergia a los cacahuetes por parte de las familias de los pacientes al igual que de los médicos. Sin embargo, cuando subdividimos a los pacientes en los nacidos antes de 2000 comparado con después, los nacidos entre 1988-1999 experimentaron la primera exposición y reacción a edades medianas de 19 y 21 meses, respectivamente, comparado con 12 y 14 meses para los nacidos después de esta fecha. Se puede especular que la mayor concienciación pública propiciaría que los niños fueran diagnosticados a una edad más joven y en mayor número partiendo de las pruebas de la punción cutánea o sólo de los valores obtenidos en la prueba de radioinmunoabsorción (RAST) más que partiendo de los antecedentes de reacciones a la ingestión. Aunque en un porcentaje significativo (35%) de pacientes del grupo de estudio se estableció el diagnóstico sin antecedentes de ingestión de cacahuetes, merece la pena destacar que las diferencias observadas en el presente estudio entre los nacidos antes y después de 2000 se limitan a aquellos con antecedentes reales de ingestión y reacción.
El porcentaje de pacientes del presente estudio que eran varones (66%) fue sorprendentemente similar al grupo tanto FAAN (67%) como el de la clínica Johns Hopkins4,5 (63%). En otros estudios se han observado tendencias similares14,15. La razón no está clara pero coincide con el predominio de pacientes varones a edades más jóvenes y de mujeres a edades más mayores observado en otras alergias alimentarias al igual que en el asma8,16,17. El elevado porcentaje de pacientes del presente estudio con otras enfermedades atópicas también coincide con otras caracterizaciones de pacientes alérgicos a los cacahuetes2,4,5,8,18.
El 31% de pacientes nacieron en octubre a diciembre comparado con el 18% en abril a junio. La prueba de la 2 no demostró una diferencia significativa con esta comparación, pero estas tendencias coinciden con los hallazgos previos que dieron lugar a la agrupación efectuada en el presente estudio5, y probablemente la ausencia de significación estadística guarda relación con el tamaño de la muestra. En un estudio efectuado en Holanda también se detectó un aumento del riesgo relativo de alergia a la leche de vaca y a los huevos entre pacientes nacidos de noviembre a enero, con una disminución en mayo19. Se ha escrito mucho sobre la relación del mes de nacimiento con el riesgo de enfermedades alérgicas, sin un claro consenso sobre el tema20-22. Los autores de estudios previos han especulado que el aumento de alergias perennes observado entre los nacidos durante los meses de invierno podría deberse a efectos adyuvantes virales5. La razón de que el nacimiento en la estación primaveral (de abril a junio) pueda dar lugar a una protección frente al desarrollo de alergia a los cacahuetes sigue siendo especulativa y el tema de una investigación futura, aunque parece señalar una interacción entre los factores genéticos y los medioambientales. Usando los mismos períodos de tres meses, encontramos una correlación razonable entre el período de nacimiento y el período durante el que se experimentó la primera reacción a los cacahuetes. La limitación primaria del presente análisis es el elevado grado de datos omitidos, debido a la naturaleza retrospectiva del presente estudio, pero la correlación plantea preguntas interesantes y podría guardar relación con los cambios dietéticos que los padres implementan en el cumpleaños o cerca del cumpleaños del niño.
Al igual que otros perfiles de pacientes alérgicos a los cacahuetes, las reacciones tuvieron tendencia a desarrollarse rápidamente4,5,23 (el 95% al cabo de una hora de la ingestión). Aunque no todas, la mayoría (92%) de las primeras reacciones se relacionaron con síntomas cutáneos. Aunque el 19% fueron de la gravedad suficiente para dar lugar a un tratamiento con adrenalina, ningún paciente fue ingresado para una primera reacción. La mayoría (83%) de pacientes del presente estudio reaccionaron a su primera ingestión conocida de cacahuetes. Este fenómeno se ha mencionado previamente4,5,18,23,24 y ha suscitado preguntas sobre dónde y cómo se sensibilizan estos pacientes. El hecho de que menos de la mitad de los pacientes del presente estudio hubiera recibido una prescripción autoinyectable de adrenalina antes de su primera visita clínica también reflejaría los problemas conocidos tanto de la prescripción como de la utilización insuficiente de este fármaco25-27.
Una mayoría (68%) de pacientes del presente estudio eran alérgicos a otros alimentos, según lo determinado por una combinación de antecedentes, valores séricos de IgE específica de alimentos, pruebas de punción cutánea y pruebas de provocación oral con alimentos. En el presente estudio la proporción de pacientes con alergia al sésamo (6%) es similar a la de aquellos con alergia al trigo (6%), soja (7%), y marisco (9%). La ley Food Allergy Labelling and Consumer Protection (Estados Unidos), que entró en vigor el 1 de enero de 2006, obliga a un claro etiquetado de los productos que contienen los ocho alimentos considerados responsables del 90% de alérgenos alimentarios (leche, huevos, pescado, crustáceos, frutos secos, incluidos los cacahuetes, trigo, y soja). Los estudios efectuados en países donde el sésamo es un alimento básico de la dieta han demostrado su prevalencia en las reacciones alérgicas alimentarias en dichos países28-30. Por ejemplo, en Israel, en un estudio transversal se demostró que, después de la leche de vaca, el sésamo es el segundo alérgeno más frecuente responsable de anafilaxia28. La internacionalización cada vez mayor de los hábitos dietéticos ha causado una concienciación de esta alergia incluso en áreas como el Reino Unido donde el sésamo no es un alimento básico de la dieta31. En una revisión reciente se destaca el hecho de que, aunque la Food and Drug Administration (FDA) de Estados Unidos ha prestado atención a los ocho alimentos alergénicos descritos previamente, hoy día agencias similares del Canadá y Europa incluyen el sésamo en sus listas de alérgenos habituales32. El presente estudio también parece respaldar la inclusión del sésamo en dicha lista en Estados Unidos. Como mínimo, los médicos deben conocer la importancia cada vez mayor de este alimento cuando evalúan a pacientes con alergia alimentaria.
Las principales limitaciones del presente estudio conciernen a su naturaleza retrospectiva. Al igual que con cualquier revisión retrospectiva de historias clínicas, tuvimos que abordar puntos de datos omitidos debido al hecho de que no todos los médicos incluyeron la misma información en sus notas clínicas, de modo que los datos no fueron completos con respecto a factores como el desarrollo ulterior de tolerancia, reacciones a la ingestión accidental y las características de las reacciones ulteriores. La proporción de pacientes del presente estudio que experimentó ingestiones accidentales fue menor que en otros publicados4,14, pero es posible que esta revisión retrospectiva de las historias clínicas subestime esta frecuencia. De forma parecida, en el presente estudio sólo el 3% de pacientes desarrolló tolerancia, mucho menor que la tasa del orden del 22% descrita previamente15, y es posible que otros pacientes simplemente no regresaran en la clínica, una vez se estableció tolerancia. Procuramos completar los puntos de datos omitidos a través de llamadas telefónicas y cartas pero esto necesariamente dio lugar a un sesgo del recuerdo al igual que a potenciales problemas de confusión relacionados con la posibilidad de contactar con los pacientes y sus familias. Las tentativas futuras de caracterizar a los pacientes con alergias alimentarias y la historia natural de sus alergias serán prospectivas, de modo que, en el momento de la visita, pueda obtenerse la misma información de cada paciente.
CONCLUSIONESEl presente estudio confirma las impresiones clínicas de que está disminuyendo la edad de la primera exposición y reacción de los pacientes alérgicos a los cacahuetes. La American Academy of Pediatrics ha recomendado retrasar la introducción de los cacahuetes hasta los tres años de edad para lactantes con antecedentes familiares potentes (ambos padres o uno de ambos y un hermano) de alergia, al igual que la evitación materna de esta leguminosa durante el período de lactancia natural y, posiblemente, durante el embarazo para las madres de estos niños33. En una revisión de la sección de pediatría de la European Academy of Allergology and Clinical Immunology, se recomienda la lactancia materna exclusiva y el retraso en la introducción de alimentos sólidos de los 4 a los 6 meses en todos los niños, y suplementos de leche artificial hidrolizada hasta los 4 meses de edad en lactantes con un familiar en primer grado alérgico; esto resume las recomendaciones generales actuales en Europa y el Reino Unido34. Además, en 1998, el Committee on Toxicity of Chemicals in Food, Consumer Products and the Environment (COT) del gobierno del Reino Unido publicó un informe donde recomendaba que las futuras madres atópicas o madres de niños con un familiar en primer grado atópico “evitaran el consumo de cacahuetes y productos alimentarios derivados durante el embarazo y la lactancia”, una recomendación que parece haber sido adoptada por muchos individuos que no forman parte de la población objetivo35.
Aunque sólo disponemos de pruebas limitadas que respaldan la eficacia de retrasar la introducción en la prevención primaria de alergia a los cacahuetes36,37, el elevado porcentaje de pacientes del presente estudio con familiares atópicos combinado con la disminución de la edad de la introducción de los cacahuetes sugiere que en Estados Unidos estas directrices no se han seguido ampliamente. Los pacientes del presente estudio nacidos en 2000 o después reaccionaron por primera vez a una edad más joven comparado con los pacientes nacidos antes, aunque no se observó una diferencia en el tiempo desde la primera exposición hasta la primera reacción entre ambos grupos. Esto sugiere que la disminución de la edad de la primera reacción sólo se debería a una exposición más precoz. Es interesante destacar que esto ha tenido lugar al mismo tiempo que ha aumentado la concienciación pública de la alergia a los cacahuetes. Se desconoce si la disminución de la edad de la primera exposición guarda relación con el aumento reciente de la prevalencia de alergia a este fruto seco. Al contrario, en la actualidad los investigadores están examinando si la introducción precoz de este alimento favorece en realidad la tolerancia y previene la alergia. Sigue siendo motivo de debate si la introducción precoz o demorada representa una diferencia en el desarrollo de esta alergia y es probable que sea un problema multifactorial relacionado con la genética y la compleja inmunología del sistema gastrointestinal. A medida que conozcamos mejor los factores implicados, es de esperar que continuemos progresando hacia la prevención y el tratamiento de la alergia a los cacahuetes y otras alergias alimentarias.
Correspondencia: Todd D. Green, MD, Division of Pulmonary Medicine, Allergy and Immunology, Children’s Hospital of Pittsburgh, 3705 Fifth Ave, Pittsburgh, PA 15213, Estados Unidos.
Correo electrónico: todd.green@chp.edu