El aumento global del asma y las enfermedades alérgicas está bien documentado1, y también ha tenido lugar en las poblaciones suecas2. Datos recientes sugieren que este desarrollo puede haber alcanzado una meseta en algunas comunidades3. La incidencia y la remisión del asma alcanzan su momento culminante durante la infan-cia4,5. El asma infantil es heterogénea y se han sugerido diversos fenotipos diferentes6. Aunque es un importante factor de riesgo, los antecedentes familiares de la enfermedad no son necesarios ni suficientes para predisponer a un individuo a desarrollar la enfermedad, lo que implica un componente significativo de la exposición medioambiental7. Los antecedentes parentales de asma no identifican un fenotipo específico de la enfermedad pero se asocian con su persistencia y, en apariencia, una mayor gravedad8. Es probable que los antecedentes familiares de asma también incluyan los factores medioambientales y sociales9.
Es posible que una mejor comprensión de los mecanismos a través de los que la herencia aumenta el riesgo de asma pueda contribuir a un diagnóstico y tratamiento precoces de la enfermedad, o incluso a orientar las medidas preventivas. Se considera que los individuos con antecedentes familiares de enfermedad atópica corren un mayor riesgo de experimentar asma, y, en general, esto se ha utilizado como criterio de inclusión en los estudios sobre prevención. A pesar de que la mayor parte de estudios demuestran una asociación positiva entre el asma infantil y los antecedentes familiares de asma, en diversos estudios no se ha podido demostrar una asociación significativa para las enfermedades atópicas paren-tales diferentes del asma10,11. En apariencia, los patrones de herencia de las enfermedades atópicas son complejos. Se han observado diferencias de dichos patrones entre el asma y otras enfermedades alérgicas12,13, al igual que diferencias en los factores de riesgo14-16.
En una revisión de los estudios publicados sobre herencia del asma, efectuada por Burke et al17, se llegó a la conclusión de que el asma en uno de los progenitores aumentaba el riesgo de la enfermedad en el niño en 24 veces, pero que con los antecedentes familiares de asma solos no se podía identificar a los niños con riesgo de desarrollar la enfermedad. Según lo descrito por los autores, el paso siguiente será estudiar las interacciones genes-medio ambiente. Aunque se han hecho progresos en el campo experimental identificando los genes candidatos de asma y los mecanismos patogénicos18, los conocimientos epidemiológicos de la interacción genesmedio ambiente siguen siendo limitados. El tabaquismo materno y los niveles de alérgenos como los ácaros domésticos y la caspa de gato parecen ejercer diferentes efectos sobre el desarrollo de las enfermedades atópicas, lo que depende del estado de la atopia en los padres5,19.
En un estudio de cohorte basado en la población, que incluyó a 3.525 niños en edad escolar del norte de Suecia seguidos con carácter anual mediante cuestionarios y pruebas de punción cutánea por su participación en el International Study of Asthma and Allergies in Childwood (ISAAC) expandido14,20, se examinó la herencia del asma. Las relaciones independientes de los factores hereditarios se calcularon utilizando los factores de riesgo identificados previamente como variables de confusión. Los objetivos eran estudiar con detalle la influencia de los antecedentes familiares de asma y/o atopia sobre la aparición de asma, y estudiar las interacciones con otros factores de riesgo conocidos.
PACIENTES Y MÉTODOSPoblación del estudioEn 1996, se invitó a participar en un sondeo basado en un cuestionario parental y a someterse a una prueba de la punción cutánea a todos los niños que asistían a clase de primer y segundo grado (n = 3.525, edad, 7-8 años) en tres ciudades del norte de Suecia: Kiruna, Luleå y Pitea. La cohorte prospectiva, longitudinal del presente estudio ha sido seguida mediante cuestionarios anuales desde 1996. Se obtuvo la aprobación del estudio a partir del comité ético del University Hospital of Northern Sweden de Umeå.
CuestionarioSe utilizó una expansión del protocolo del ISAAC21 que se ha descrito y abordado previamente14,20. El cuestionario se distribuyó a través de los maestros de los niños, y, en 1996, participaron 3.430 (97%) niños. Previamente se ha descrito un estudio de validación clínica de los casos de asma identificados mediante el cuestionario en la cohorte del presente estudio14.
Prueba de punción cutáneaEn 1996, se invitó a someterse a pruebas de punción cutánea a los niños de dos municipalidades (Kiruna y Luleå, n = 2.454)
con una tasa de participación del 88% (n = 2.149). La prueba de la punción cutánea siguió las recomendaciones de la European Academy of Allergology and Clinical Immunology22 (EAACY) y su realización corrió a cargo de dos enfermeras adiestradas específicamente para el presente estudio.
Las pruebas se efectuaron con una lanceta practicando la punción en el antebrazo para cada uno de diez alérgenos: polen de abedul, tomillo, artemisa, epitelio de gato, perro, caballo, Dermatophagoides pteronyssinus, D. farinae, Cladosporium y Alternaria, con 10 mg/ml de histamina como control positivo y glicerol como control negativo (Soluprick, ALK, Horsholm, Dinamarca). La potencia de los alérgenos fue de 10 HEP (histamine equivalent prick test [equivalentes de histamina de la prueba de la punción]) excepto para dos mohos, cuya potencia fue 1:20 peso/volumen. El tamaño medio de la roncha de histami-na fue de 4,0 mm. La sensibilización alérgica se definió como un diámetro medio de la roncha µ 3 mm, que se correlacionó adecuadamente con una concentración de IgE específica > 0,35 UI/ml23.
DefinicionesLas definiciones usadas para la cohorte del presente estudio se han descrito previamente14,20. Más adelante, se presentan las definiciones de especial importancia para el presente estudio:
- Sibilancias durante los 12 últimos meses: “¿Ha presentado suhijo sibilancias en el pecho en los 12 últimos meses?”.
- Asma actual: asma diagnosticada por un médico y sibilancias o uso de medicamentos antiasmáticos durante los 12 últimos meses.
- Antecedentes familiares de asma: madre, padre o hermano querefirió haber experimentado asma alguna vez.
- Antecedentes familiares de atopia: madre, padre o hermanoque refirió haber experimentado rinitis alérgica y/o eccema alguna vez.
- Asma parental: madre o padre que refirió haber experimentadoasma alguna vez.
- Atopia parental: madre o padre que refirió haber experimenta-do rinitis y/o eccema alguna vez.
- Sensibilización alérgica: en el niño se identificó al menos unresultado positivo de la prueba de punción cutánea.
En 1996, se determinó la prevalencia de asma y procesos relacionados para todos los niños que participaron en el cuestionario. En la cohorte del presente estudio los factores de riesgo que habíamos identificado previamente como asociados significativamente con el asma se incluyeron en los análisis multivariados como covariantes incluidos los antecedentes familiares de asma, vivir en una casa húmeda, bajo peso al nacer, sexo masculino e infecciones respiratorias7. A pesar de que fue un factor de riesgo estadísticamente significativo, la sensibilización alérgica no se incluyó en el modelo multivariado ya que esto habría limitado la cohorte del estudio a los dos tercios de pacientes sometidos a la prueba de punción cutánea.
Las relaciones univariadas y multivariadas se presentan como odds ratios usando el intervalo de confianza del 95% (p < 0,05) para la significación estadística. En los análisis univariados se utilizó la prueba de la Chi2. Como complemento de los análisis estratificados por sexo y grado de sensibilización, se utilizó un análisis de interacción multivariado para probar la interacción entre los antecedentes parentales y el sexo y grado de sensibilización del niño. También se examinó el término de interacción asma materna por asma paterna. Todos los análisis se efectuaron utilizando el programa estadístico SPSS (Statistical Package for Social Science) versión 11.5.0.
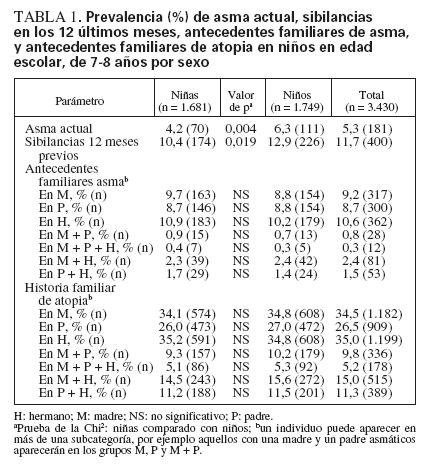
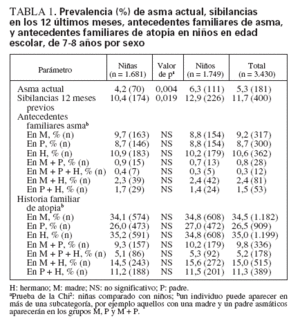
RESULTADOSPrevalenciaA los 7-8 años de edad la prevalencia de asma actual era del 5,3% y la de sibilancias en los 12 últimos meses era del 11,7% (tabla 1). La prevalencia tanto de asma actual como de sibilancias fue significativamente mayor entre niños (6,3%, 12,9%) que entre niñas (4,2%, 10,4%).
TABLA 1. Prevalencia (%) de asma actual, sibilancias en los 12 últimos meses, antecedentes familiares de asma, y antecedentes familiares de atopia en niños en edad escolar, de 7-8 años por sexo
Entre los padres y las madres, la prevalencia de asma era del 8,7% y del 9,2%, respectivamente. Para menos del 1% de niños ambos progenitores eran asmáticos. Un 10,6% de niños refirieron asma en hermanos. La prevalencia de atopia fue significativamente mayor en madres (34,5%) comparado con padres (26,5%). Fue del 35,0% en hermanos mientras que para el 9,8% de niños ambos padres presentaban atopia. No se identificaron diferencias en la prevalencia de antecedentes familiares positivos entre niños y niñas (tabla 1).
En niños con atopia parental se identificó una mayor prevalencia de asma actual que en aquellos sin progenitores atópicos, 7,2% comparado con 3,2% (p < 0,01). En niños con ambos progenitores atópicos o asma como mínimo en uno, la prevalencia de asma fue del 14,0% y 12,7%, respectivamente. Entre aquellos con asma paren-tal y una prueba de punción positiva, la prevalencia de asma fue del 29,4%, comparado con el 8,3% entre aquellos con una prueba negativa. Cuando el asma estuvo presente en ambos progenitores, la prevalencia fue del 35,7% (fig. 1).
Fig. 1. Prevalencia (%) de asma actual en relación con el asma parental, atopia parental, resultados de la prueba de la punción cutánea y combinaciones de éstos.
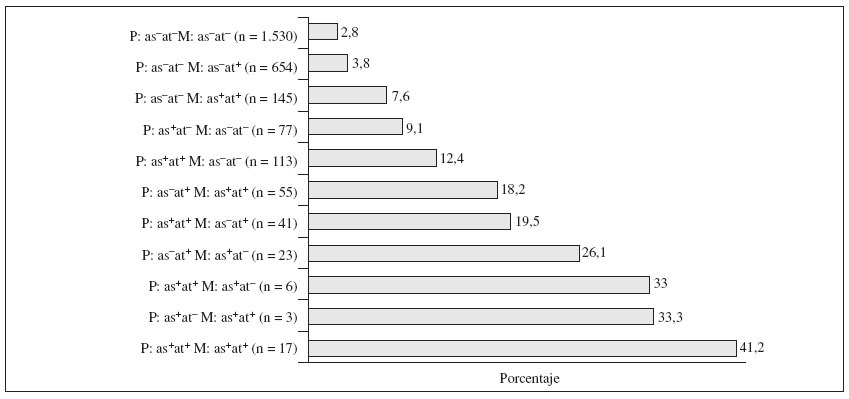
La prevalencia de asma actual se estudió en relación con las combinaciones de asma y/o atopia parental (fig. 2). Cuando ninguno de ambos progenitores era portador del proceso la prevalencia de asma fue del 2,8%. Si sólo la madre tenía antecedentes positivos de asma y atopia, en el hijo la prevalencia de asma actual fue del 7,6%, aumentando hasta el 18,2% si el padre también era atópico. Si el padre era portador tanto de asma como de atopia y la madre no presentaba ninguna de ambas, la prevalencia fue del 12,4%, aumentando hasta el 19,5% si la atopia también estuvo presente en la madre.
Fig. 2. Prevalencia (%) del asma actual en relación con el asma parental y atopia parental. –: proceso no presente; +: proceso presente; as: asma; at: atopia; M: madre; P: padre.
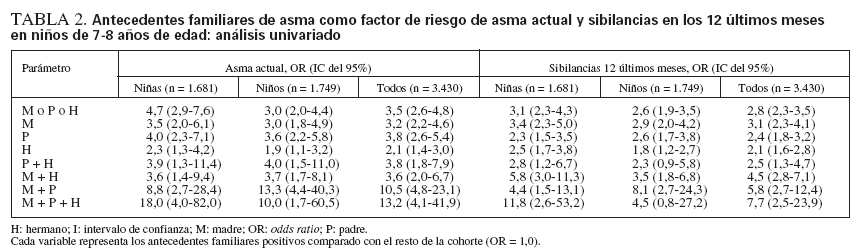
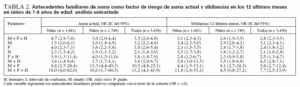
Antecedentes familiares como factor de riesgo de asma actual y sibilanciasEn el análisis univariado, la OR para una madre o padre con asma fue de 3-4 para el asma actual, con independencia del asma en hermanos. El asma en ambos progenitores fue un potente factor de riesgo con una OR µ 10 (tabla 2). En la evaluación de los factores de riesgo de sibilancias en los 12 últimos meses, las OR fueron similares pero de menor magnitud. Los patrones fueron similares en niños y en niñas.
TABLA 2. Antecedentes familiares de asma como factor de riesgo de asma actual y sibilancias en los 12 últimos meses en niños de 7-8 años de edad: análisis univariado
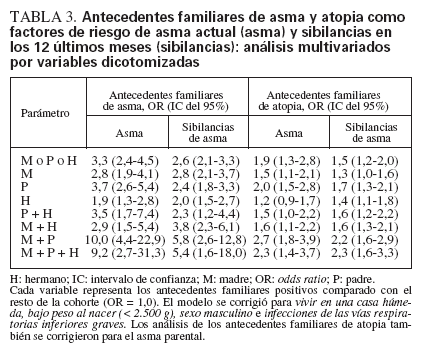
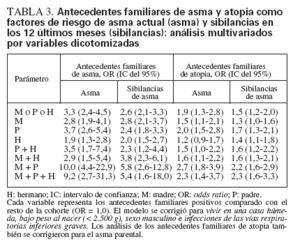
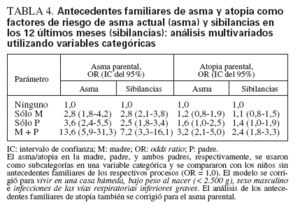
El análisis multivariado se efectuó en dos modos separados. En primer lugar, se compararon los antecedentes familiares positivos con el resto de la cohorte (variables dicotomizadas/simuladas), de modo similar al análisis univariado (tabla 3). En segundo lugar, los diferentes antecedentes familiares se compararon con la categoría de referencia, los niños sin antecedentes familiares, como categorías en la misma variable (tabla 4). En el análisis de la variable simulada (tabla 3), la OR de asma actual fue de 3,3 (IC del 95% 2,4-4,5) cuando el asma estuvo presente en uno de los padres o un hermano. El asma paterna produjo una OR ligeramente mayor, de 3,7 (IC de 95% 2,6-5,4), que el asma materna, OR 2,8 (IC del 95% 1,9-4,1), mientras que el asma en un hermano deparó una OR de 1,9 (IC del 95% 1,3-2,8). Cuando ninguno de ambos progenitores era asmático el asma en un hermano no fue un factor de riesgo significativo, OR 1,4 (IC del 95% 0,8-2,3, datos no mostrados en la tabla). Cuando el asma estuvo presente en uno o ambos progenitores, el asma en un hermano no aumentó adicionalmente el riesgo. El análisis categórico (tabla 4) mostró resultados casi idénticos. El asma en ambos progenitores fue un factor de riesgo mayor de asma actual, OR 10,0 (IC del 95% 4,4-22,9) pero el término de interacción asma materna por asma paterna no fue estadísticamente significativo (p = 0,54). Estos patrones también fueron similares para las sibilancias pero, en general, las magnitudes de las odds ratios fueron menores. La adición de la sensibilización alérgica del niño al modelo apenas produjo un impacto en la asociación entre los antecedentes familiares de asma y el asma en el niño (diferencia de la OR 0,1-0,3).
TABLA 3. Antecedentes familiares de asma y atopia como factores de riesgo de asma actual (asma) y sibilancias en los 12 últimos meses (sibilancias): análisis multivariados por variables dicotomizadas
TABLA 4. Antecedentes familiares de asma y atopia como factores de riesgo de asma actual (asma) y sibilancias en los 12 últimos meses (sibilancias): análisis multivariados utilizando variables categóricas
Mediante el análisis multivariado también se estudiaron los antecedentes familiares de atopia, incluyendo los antecedentes familiares de asma en el modelo. Para el asma actual y las sibilancias las OR fueron de 1-2 cuando estuvo presente atopia en un miembro de la familia, o en el padre/madre y un hermano. Cuando la atopia estuvo presente en ambos progenitores, las OR fueron de 2-3.
Antecedentes familiares como factor de riesgo de asma, análisis estratificadosTambién se efectuó un análisis multivariado de los factores de riesgo después de la estratificación por sexo y sensibilización alérgica (datos no mostrados en la tabla). Los antecedentes familiares de asma produjeron el mismo impacto en niños que en niñas, OR 3,3 (IC del 95% 2,2-5,00) y 3,9 (IC del 95% 2,4-6,4), respectivamente. El asma materna tuvo tendencia a producir un impacto ligeramente mayor en niñas, OR 4,5 (IC del 95% 2,3-8,6), que en niños, OR 2,5 (IC del 95% 1,4-4,4). Esta diferencia no se observó para el asma paterna. El asma parental fue un factor de riesgo significativo de asma en niños tanto sensibilizados como no sensibilizados, OR 3,4 (IC del 95% 2,0-6,0) y OR 3,0 (IC del 95% 1,7-5,1), y las diferencias entre ambos grupos fueron pequeñas. Como factor de riesgo del asma actual, no se observó una interacción significativa entre el sexo del niño y el asma parental (p = 0,58) o la atopia parental (p = 0,64). No se identificó una interacción entre el resultado de la prueba de punción cutánea del niño y el asma parental (p = 0,68) o la atopia parental (p = 0,51).
La atopia parental también se estudió como factor de riesgo del asma actual después de una estratificación por sexo y sensibilización alérgica del niño. En general, las asociaciones con el asma en el niño fueron débiles y, por lo tanto, no se muestran estos datos. En el efecto de la atopia parental no hubo diferencias entre niños y niñas, y diferencias sólo menores entre niños sensibilizados y no sensibilizados.
DISCUSIÓNEl análisis del presente estudio de la asociación entre los antecedentes familiares de asma y/o atopia, y asma en una cohorte a gran escala, basada en una población de niños en edad escolar de 7-8 años, proporciona información detallada sobre el efecto de los factores individuales y combinados de los antecedentes familiares. La prevalencia de asma y sibilancias coincide con los hallazgos previos descritos en Suecia2. En niños en los que cualquiera de ambos progenitores tenía asma o ambos eran portadores de atopia, la prevalencia de asma fue del 13-15%. El efecto de ambos progenitores con asma fue multiplicativo. No se observaron efectos del origen paterno o materno ni el efecto de la herencia se modificó por el sexo o el grado de sensibilización del niño.
En el presente estudio, el asma infantil se definió mediante un cuestionario, que previamente se ha validado desde un punto de vista clínico14. Los antecedentes familiares de asma y atopia no se han validado de la misma forma pero en general en adultos jóvenes el asma se reconoce mejor y es menos diverso que en niños, y se ha documentado que los datos del cuestionario son válidos en los estudios efectuados en adultos.
¿Identifican los antecedentes familiares positivos a los niños con riesgo de asma?
Es bien conocido que el desarrollo de asma está mediado a través de la interacción ente los genes y el medio ambiente. La sensibilización alérgica es el factor de riesgo conocido más potente de asma, y aumenta el riesgo en 3-5 veces7. En el presente estudio no identificamos una interacción pero encontramos efectos aditivos entre la sensibilización alérgica y la enfermedad paren-tal. Los hallazgos del presente estudio sugieren que el componente hereditario del asma es independiente del desarrollo de una sensibilización alérgica.
Los datos en las figuras 1 y 2 ilustran que el aumento de la prevalencia de asma asociada a atopia en uno de los progenitores es modesto, a menos que el otro progenitor sea portador de atopia y asma, y que la atopia en ambos progenitores entraña aproximadamente el mismo riesgo que el asma en uno de ambos. Un tercio de los niños cuyos progenitores eran asmáticos experimentaban asma a esa edad. Expresado como odds ratio, el efecto del asma en ambos progenitores es multiplicativo mientras que el de la atopia en ambos progenitores es aditivo. No obstante, cuando se examinó mediante un análisis de interacción, no se pudo observar ninguna interacción entre el asma materna y paterna. Las diferentes combinaciones de asma y enfermedad alérgica parental proporcionadas en la tabla 2 ofrecen una visión de conjunto de que el asma parental se relaciona mucho más potentemente con el asma en niños que la atopia parental, y que el sexo del progenitor afectado no es de importancia primordial en este sentido.
El asma en hermanos no se asoció significativamente con el asma en el niño si ninguno de ambos progenitores era portador de la enfermedad. Además, cuando los antecedentes parentales de asma fueron positivos, no se observó un efecto adicional de tener un hermano asmático. A pesar de la posibilidad de que el asma en un hermano pueda indicar genes de penetrancia limitada, los hallazgos del presente estudio concluyen que el asma en hermanos sólo es un marcador de la enfermedad paren-tal.
Se han publicado diversos estudios que indican que el asma materna entraña un mayor riesgo10,24, al igual que lo contrario14,25, y, en la revisión de Burke et al17, se demostró que los hallazgos de los efectos del origen paterno o materno no son concluyentes. Diversos de los estudios que han mencionado diferencias de riesgo según el sexo del progenitor afectado se han efectuado con cohortes a pequeña escala y/o seleccionadas. Hasta lo que sabemos, ningún estudio ha abordado las diferencias por la estratificación tanto del sexo como del grado de sensibilización alérgica del niño. Melén et al24 no encontraron una interacción significativa entre el sexo masculino y el asma y/o la fiebre del heno parental en el riesgo de diversos fenotipos de sibilancias hasta los 4 años de edad. Como sugirieron los autores, este efecto podría disminuir con la edad a medida que disminuye la importancia del sexo masculino. En el análisis univariado no observamos diferencias significativas por sexo del progenitor afectado (madre comparada con padre p = 0,51 para el asma, p = 0,27 para la alergia). En el análisis multivariado se observó una tendencia hacia una asociación más potente entre el asma paterna comparado con la materna y el asma actual en el niño. Cuando se estratificó por sexo del niño, la asociación con el asma materna tuvo tendencia a ser más potente en niñas que en niños.
Hay diversos mecanismos verosímiles para los efectos del origen paterno o materno. El asma materna se asocia a un mayor número de posibles mecanismos debido a la exposición intrauterina intensiva y durante la lactancia natural26. Como factor de riesgo de asma en niñas la mayor OR de asma materna comparada con asma paterna indicaría un efecto predominantemente hormonal. También es posible que los genes del asma materna ejerzan un mayor efecto en niñas, lo que se conoce como impronta o impresión genética. Withers et al10 demostraron una asociación entre el asma materna y las sibilancias persistentes de inicio tardío en niñas pero no en niños y que las sibilancias en niñas tenían tendencia a persistir más frecuentemente. No encontramos diferencias de sexo en la remisión del asma desde los 7-8 a los 11-12 años de edad7. Por lo tanto, parece ser que, a pesar de la relación con el asma materna, en la cohorte del presente estudio, explica la mayor prevalencia de la enfermedad en las adolescentes una mayor incidencia más que una menor probabilidad de remisión. En niños pequeños el asma es más frecuente entre varones, y las observaciones en la cohorte del presente estudio no son ninguna excepción. Como hipótesis, el inicio más precoz de asma en niños sugeriría una mayor importancia de los mecanismos hereditarios en niños. No obstante, los hallazgos del presente estudio sugieren que el efecto del asma parental no parece modificarse por el sexo del niño.
Åberg et al observaron que en madres una mayor prevalencia de enfermedad atópica influyó al alza en la asociación con la enfermedad atópica en el hijo27. En la cohorte del presente estudio, la prevalencia de atopia parental fue de alrededor del 30% y significativamente mayor en las madres, mientras que la de asma fue del 9% en ambos sexos. En la cohorte del presente estudio en general completó los cuestionarios la madre28. Esto daría lugar a una mayor prevalencia evaluada en las madres que sólo se referirían los casos más graves de enfermedad en el padre. Ambas circunstancias son posibles fuentes de sesgo. Así mismo, son decisivos los factores que se incluyen en el análisis multivariado por lo que respecta a la potencia estadística y al riesgo de cometer errores de tipo 2. Es importante considerar la magnitud de la asociación al igual que los límites del intervalo de confianza. Para el asma infantil, según lo descrito por Gelman y Stern29, la falta de significación estadística en la asociación con el asma en un progenitor comparada con una asociación significativa con el asma en el otro progenitor no debe interpretarse necesariamente como una diferencia estadísticamente significativa por el sexo parental. Reconocemos que esta cuestión es propensa al sesgo y a los problemas metodológicos. No obstante, el presente estudio a gran escala, basado en la población, con una tasa de respuesta excepcional no confirmó los hallazgos previos de los importantes impactos diferentes del asma paterna y materna.
Antecedentes parentales de atopia y asma en el niñoLa asociación entre atopia parental y asma actual en el niño fue significativa pero débil, lo que coincide con los estudios previos14. La atopia en ambos progenitores produjo una OR similar a la de un progenitor con asma. Esto destaca la diferencia considerable en el riesgo asociado con el asma parental comparado con el de rinitis o eccema parental. Por lo tanto, por lo que respecta al cálculo del riesgo de asma el asma, rinitis y eccema paren-tales juntos no deben considerarse unos “antecedentes familiares de enfermedad atópica”.
Los antecedentes parentales de atopia aumentan el riesgo de sensibilización alérgica en el niño que inicia la llamada “marcha atópica”, que, en la infancia, puede dar lugar a asma30. Por lo tanto, es predecible que la atopia parental se asocie con el asma en un 52% de individuos con pruebas de punción positiva. No obstante, no observamos una importante diferencia en el efecto de la atopia parental entre niños sensibilizados y no sensibilizados: OR 1,3 (0,7-2,3) comparado con 1,7 (1,0-3,1).
Las proporciones de niños sensibilizados y no sensibilizados con asma fueron idénticas, y el asma parental se incluyó en el modelo multivariado para corregir la comorbilidad. La relación entre la herencia del asma y las enfermedades alérgicas es compleja. Crestani et al encontraron que el asma parental se asoció con atopia en el niño con independencia del grado de atopia parental12. En individuos tanto alérgicos como no alérgicos con asma31, se altera la respuesta inmune local del epitelio de las vías respiratorias y esto se relacionaría con una predisposición a una alteración inmunológica heredada de progenitores alérgicos, con independencia del asma en los progenitores o la alergia en el niño. Juntos, estos hallazgos indican que la enfermedad alérgica de los progenitores podría influir en el desarrollo de asma en el niño a través de otras vías de causalidad diferentes de la sensibilización alérgica y la progresión posterior de la marcha atópica. Esto tendría lugar a nivel genético (genes diferentes para el asma y la rinitis/eccema) o a nivel celular con diferentes mecanismos patogénicos. Así mismo, el niño podría heredar una hiperreactividad bronquial subclínica no reconocida subjetivamente como asma en algunos progenitores alérgicos, dando lugar a un asma sintomática.
CONCLUSIONESEn conclusión, con una corrección para los factores de riesgo conocidos, se identifican importantes diferencias en el impacto del asma parental y de la atopia parental en el asma del niño, siendo la atopia parental un mal factor pronóstico. El asma en hermanos parece ser un marcador de la enfermedad en los progenitores. En comparación con diversas publicaciones previas no detectamos diferencias obvias en el impacto del asma materna y paterna. El estudio de los efectos del origen paterno o materno es difícil y requiere grandes cohortes bien caracterizadas, una metodología estricta y una interpretación cuidadosa. La contribución del asma paren-tal en el riesgo es independiente del sexo y grado de sensibilización del niño, lo que destaca todavía más que el asma y la alergia son entidades diferentes pese a su relación causal.
Correspondencia: Anders Bjerg, MS, OLIN Studies and Department of Respiratory Medicine and Allergy, Norrlands Universitetssjukhus, SE 901 85 Umeå, Suecia.
Correo electrónico: anders.bjerg@ung.umu.se