El peso al nacer es uno de los principales factores predictores de la mortalidad infantil y se asocia a cifras elevadas de morbilidad. En los países en desarrollo, los recién nacidos de muy bajo peso al nacer (menos de 1.500g) tienen 200 veces más riesgo de morir, en comparación con los recién nacidos de peso adecuado. El muy bajo y el extremadamente bajo peso al nacer (menos de 1.000g) son causas de secuelas en los niños y de perturbaciones en sus familias.
ObjetivosSe trata de una revisión narrativa sobre muy bajo y extremadamente bajo peso al nacer, en la que se tuvieron en cuenta tópicos como definiciones, factores asociados, morbilidad, mortalidad y prevención de estos resultados.
MetodologíaSe hizo una búsqueda exhaustiva de la literatura científica en las bases de datos de Medline, Lilacs y Google académico, con los términos MeSH: “infant”, “very low birthweight”; “extremely low birthweight”; “risk factors”; “morbidity”; “mortality” y “prevention”; y en español: “recién nacido de muy bajo peso”, “recién nacido con peso al nacer extremadamente bajo”, “factores de riesgo”, “morbilidad”, “mortalidad” y “prevención”. Se seleccionaron los artículos publicados en los últimos diez años hasta el 31 de enero de 2016.
ResultadosAunque los recién nacidos de muy bajo peso al nacer representan entre 1 y 1,5% del total de los nacimientos, contribuyen significativamente a la mortalidad neonatal (50 a 70%) e infantil (25 a 40%) en la región del Cono Sur de América. Los factores que se han establecido asociados dependen de dónde se estudien. En los países desarrollados se ha encontrado asociación con la enfermedad vascular hipertensiva, los antecedentes de abortos previos y la muerte fetal previa. En los países en desarrollo, se ha encontrado asociación estadísticamente significativa con ausencia de control prenatal (OR=3,8; IC95% 3,0-5,0); preeclampsia (OR=7,3; IC95% 5,1-10,6); hemorragia (OR=7,5; IC95% 5,0-11,1); amenaza de parto prematuro (OR=15,9; IC95% 12,1-21,0). Las complicaciones que se presentan pueden ser a corto o a largo plazo: hipotermia, hipoglucemia, asfixia, dificultad respiratoria, desequilibrios de líquidos y electrolitos, hiperbilirrubinemia, infección, problemas neurológicos y sensoriales, e incluso, enfermedades cardiovasculares en la vida adulta.
ConclusionesSe requieren más estrategias preventivas en Colombia para evitar este tipo de resultados; esto se evidencia en los datos del Departamento Administrativo Nacional de Estadística (DANE), que demuestran que no ha descendido la proporción de bajo peso al nacer desde el año 2008 y, por el contrario, actualmente se encuentra en 9,1%.
Birthweight is one of the biggest predictors of infant mortality, and is associated with high levels of morbidity. In developing countries, infants with very low birth weight (less than 1,500g) have 200 times more risk of mortality compared with babies of the appropriate weight. Very low and extremely low birthweight (less than 1,000g) leaves sequelae in children, and causes disruptions in their families.
ObjectivesA narrative review is presented on very low and extremely low birthweight, taking into account topics such as definitions, associated factors, morbidity, mortality, and prevention of these outcomes.
MethodologyAn exhaustive search was conducted in literature databases of Medline, Lilacs, and Google Scholar with MeSH terms: “infant”, “very low birthweight”; “extremely low birthweight”; “risk factors”; “morbidity”; “mortality”, and “prevention”; and in Spanish: “recién nacido de muy bajo peso”, “recién nacido con peso al nacer extremadamente bajo”, “factores de riesgo”, “morbilidad”, “mortalidad” y “prevención”. Articles published in the last ten years up to 31 January 2016, were included
ResultsAlthough infants with very low birth weight account for 1 to 1.5% of total births, they contribute significantly to neonatal mortality (50% to 70%) and child mortality (25% to 40%) in the Southern Cone in South America. The associated factors found depend on where they were studied. In developed countries, associations were found with: hypertensive vascular disease, history of previous abortion, and previous stillbirth. In developing countries it was found to be significantly associated with lack of prenatal care, with an OR of 3.8 (3.0-5.0); pre-eclampsia, OR 7.3 (5.1 to 10.6); bleeding, OR 7.5 (5.0 to 11.1), and preterm labour, with an OR of 15.9 (12.1 to 21.0). The complications that arise can be short or long-term: hypothermia, hypoglycaemia, asphyxia, respiratory distress, fluid and electrolyte imbalances, hyperbilirubinaemia, infection, neurological and sensory problems, and even cardiovascular disease in adulthood.
ConclusionsMore preventive strategies are required in Colombia to avoid such outcomes. This is observed in the DANE statistics that show that the proportion of low birthweight has not decreased since 2008, and is currently at 9.1%.
El 15% de los nacimientos en el mundo corresponde a recién nacidos con peso inferior a 2.500g, lo que resulta en más de 20 millones de recién nacidos con bajo peso al año, de los cuales el 96% vive en los países en desarrollo1. La incidencia varía según el nivel de desarrollo de los países, de tal manera que 19% corresponde a los países en desarrollo y 7% a los desarrollados. Según datos del Departamento Administrativo Nacional de Estadística (DANE) de Colombia para el 2010, la frecuencia de bajo peso al nacer en Colombia fue de 9,1%2,3.
El bajo peso al nacer constituye un serio problema de salud pública en términos de mortalidad, morbilidad y costos económicos para el sistema de salud y para el país. El 60% de las muertes en menores de cinco años en América Latina y el Caribe se presentan en la etapa neonatal, y la prematuridad y el bajo peso al nacer son causas directas o asociadas en la gran mayoría de esas muertes neonatales (60-80%), constituyéndose en una causa de mortalidad evitable según el último informe del Ministerio de Salud y Protección Social para Colombia entre 1998 y 20112,4,5.
Según los datos de la Organización Mundial de la Salud (OMS), en Colombia, la mortalidad neonatal es de 14 por cada 1.000 nacidos vivos y la perinatal (mortinatos y mortalidad neonatal temprana –hasta los 7 días–) es 23 por cada 1.000 nacidos vivos. El peso al nacer es uno de los mejores factores predictores de la mortalidad infantil2. Aunque los recién nacidos de muy bajo peso al nacer representan entre 1 y 1,5% del total de los nacimientos, contribuyen significativamente a la mortalidad neonatal (50 a 70%) e infantil (25 a 40%) en la región del Cono Sur de Suramérica6. En comparación con los recién nacidos que pesan 2.500g o más, en los países en desarrollo, los recién nacidos de bajo peso al nacer tienen 40 veces más riesgo de morir en el período neonatal, lo cual aumenta a 200 veces en aquellos niños con menos de 1.500g al nacimiento7.
A nivel local, se han llevado a cabo estudios sobre mortalidad neonatal. Uno de ellos, en el Hospital Universitario San José de Popayán entre los años 1999 y 2001, cuyo objetivo fue establecer algunos factores de riesgo para la mortalidad neonatal; encontró asociación estadísticamente significativa con bajo peso al nacer (OR=2,59, IC95% 1,01-6,60). Otros factores de riesgo encontrados fueron: la procedencia del área rural, los antecedente de maniobras de reanimación y ser remitido de un centro de atención de menor nivel (OR=2,64; IC95% 1,12-6,25; OR=5,84; IC95% 2,44-14,00; OR=2,31; IC95% 1,01-5,25, respectivamente)8.
Los recién nacidos de bajo peso presentan, además, las cifras más elevadas de morbilidad y secuelas en su desarrollo físico e intelectual, déficits que se han observado en estudios de seguimiento hasta la edad escolar y la adolescencia, y que incluso persisten en la vida adulta, además de los costos directos, indirectos e intangibles significativos que deben ser sufragados por los padres y la sociedad9–12.
El objetivo de esta revisión de la literatura científica fue describir los aspectos relacionados con recién nacidos de muy bajo y extremadamente bajo peso al nacer, teniendo en cuenta las definiciones, los factores asociados a su presentación, la morbilidad, la mortalidad y la prevención.
MetodologíaEl presente artículo es una revisión narrativa sobre recièn nacidos con muy bajo y extremadamente bajo peso al nacer en países en desarrollo, teniendo en cuenta aspectos como las definiciones, los factores asociados a su presentación, la morbilidad, la mortalidad y la prevención.
Se hizo una búsqueda extensa bibliográfica en los últimos diez años hasta el 31 de enero del 2016, en las bases de datos: Medline, LILACS y Google académico, utilizando los descriptores: “infant”, “very low birthweight”; “extremely low birthweight”; “risk factors”; “morbidity”; “mortality” y “prevention”; y en español: “recién nacido de muy bajo peso”, “recién nacido con peso al nacer extremadamente bajo”, “factores de riesgo”, “morbilidad”, “mortalidad” y “prevención”.
Se tuvieron en cuenta revisiones de tema, y estudios descriptivos, de casos y controles, y de cohorte.
Desarrollo temáticoEn 1935, en Estados Unidos se definió como prematuro al recién nacido que pesa menos de 2.500g al nacer. Esta definición, adoptada en 1950 por la OMS y modificada por un Comité de Expertos sobre Salud de la Madre y el Niño, recomendó en 1961 que el término “prematuro” fuera empleado sólo para referirse a los niños nacidos antes de las 37 semanas de gestación. El término “bajo peso al nacer” hace referencia a todo neonato cuyo peso al nacer es inferior a 2.500g independiente de la edad de gestación13.
DefinicionesMuy bajo peso al nacer: recién nacidos con peso al nacer menor de 1.500g10,14; representan entre el 1 y el 1,5% del total de nacimientos6.
Extremadamente bajo peso al nacer: recién nacidos que pesan menos de 1.000g al nacer1,14; comprenden una subclase única de la población neonatal. Estos niños constituyen menos del 1% de todos los nacidos vivos, que ocupan la mayoría de las camas de cuidados neonatales14.
Factores asociados para muy bajo y extremadamente bajo peso al nacerSe encuentra abundante literatura sobre los factores asociados al bajo peso al nacer8,15–18. En Latinoamérica, se ha establecido que el bajo nivel socioeconómico es uno de los factores independientes más relevantes relacionados con bajo peso al nacer19,20. Este hecho se corroboró en un estudio de casos y controles llevado a cabo en el Hospital Universitario San José de Popayán, durante los años 2005 y 2006. En ese periodo se presentaron 344 nacimientos por debajo de 2.500g y 483 nacimientos por encima de 2.500g. Como factores de protección, se consideraron: antecedentes de estrato socioeconómico medio o superior (OR=0,33; IC95% 0,12-0,91), sexo femenino del recién nacido (OR=0,73; IC95% 0,55-0,98), tener más de cinco controles prenatales (OR=0,54; IC95% 0,39-0,75) y no tener antecedentes previos de bajo peso al nacer (OR=0,30; IC95% 0,15-0,58). Entre los factores de riesgo, se encontraron: antecedentes de infección urinaria materna (OR=1,78; IC95% 1,30-2,45) y cesárea anterior (OR=1,88; IC95% 1,13-3,16), concluyéndose que el bajo peso al nacer está asociado con el estrato socioeconómico como principal factor de riesgo8.
En estudios conducidos en países desarrollados, los factores de riesgo maternos que se han asociado específicamente con el nacimiento de niños con muy bajo peso al nacer, son la enfermedad vascular hipertensiva y los antecedentes de malos resultados obstétricos previos, como el antecedente de aborto y de muerte fetal21,22.
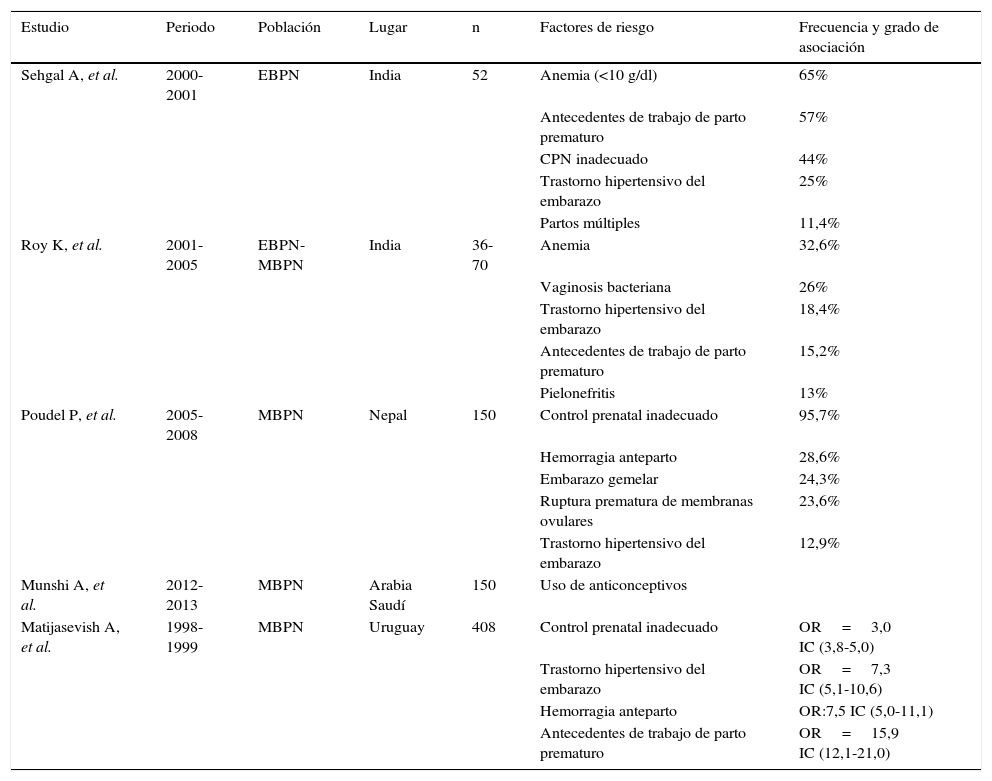
No obstante, son escasos los estudios actuales que se encuentran en la literatura mundial en relación con factores de riesgo asociados a muy bajo peso al nacer y extremadamente bajo peso al nacer, y la mayoría presentan dificultades metodológicas. En la tabla 1 se resumen los factores asociados5,7,23–25.
Estudios sobre los factores asociados a muy bajo y extremadamente bajo peso al nacer, en países en desarrollo
| Estudio | Periodo | Población | Lugar | n | Factores de riesgo | Frecuencia y grado de asociación |
|---|---|---|---|---|---|---|
| Sehgal A, et al. | 2000-2001 | EBPN | India | 52 | Anemia (<10 g/dl) | 65% |
| Antecedentes de trabajo de parto prematuro | 57% | |||||
| CPN inadecuado | 44% | |||||
| Trastorno hipertensivo del embarazo | 25% | |||||
| Partos múltiples | 11,4% | |||||
| Roy K, et al. | 2001-2005 | EBPN-MBPN | India | 36-70 | Anemia | 32,6% |
| Vaginosis bacteriana | 26% | |||||
| Trastorno hipertensivo del embarazo | 18,4% | |||||
| Antecedentes de trabajo de parto prematuro | 15,2% | |||||
| Pielonefritis | 13% | |||||
| Poudel P, et al. | 2005-2008 | MBPN | Nepal | 150 | Control prenatal inadecuado | 95,7% |
| Hemorragia anteparto | 28,6% | |||||
| Embarazo gemelar | 24,3% | |||||
| Ruptura prematura de membranas ovulares | 23,6% | |||||
| Trastorno hipertensivo del embarazo | 12,9% | |||||
| Munshi A, et al. | 2012-2013 | MBPN | Arabia Saudí | 150 | Uso de anticonceptivos | |
| Matijasevish A, et al. | 1998-1999 | MBPN | Uruguay | 408 | Control prenatal inadecuado | OR=3,0 IC (3,8-5,0) |
| Trastorno hipertensivo del embarazo | OR=7,3 IC (5,1-10,6) | |||||
| Hemorragia anteparto | OR:7,5 IC (5,0-11,1) | |||||
| Antecedentes de trabajo de parto prematuro | OR=15,9 IC (12,1-21,0) |
MBPN: muy bajo peso al nacer; EBPN: extremadamente bajo peso al nacer; IC: IC95%.
En un estudio realizado entre agosto de 2000 y 2001 en la unidad de cuidados intensivos neonatales del Hospital Sucheta Kriplani de Nueva Delhi, India, se encontraron 52 nacidos vivos con extremadamente bajo peso al nacer, 28 de sexo masculino y 24 de sexo femenino. La tasa de supervivencia global fue de 57% (30/52) y alrededor de la mitad de las muertes tuvo lugar dentro de las 48 a 72 horas del nacimiento. La mortalidad fue mayor en las mujeres en comparación con los hombres (58% frente a 28%) (p<0,05). El promedio global de la edad de gestación fue de 27,8±3,1 semanas (rango, 26 a 33 semanas), mientras que en los sobrevivientes fue de 28,5±3,8 semanas y en los no sobrevivientes 27,0±2,9 semanas (p>0,05). El promedio global del peso al nacer fue de 831±160g (rango, 675 a 1.000g), mientras que en los sobrevivientes y no sobrevivientes fue 870±121,4 y 780±140g, respectivamente (p<0,01). La mayor mortalidad se observó en aquellos con peso menor de 800g al nacer y en los de menos de 28 semanas de gestación (55%). El 44% de las madres no recibió control prenatal adecuado y la mortalidad de estos recién nacidos fue mayor (60%), en comparación con las que tuvieron un control prenatal óptimo (27%, p<0,01)23.
Asimismo, entre los factores maternos de riesgo para extremadamente bajo peso al nacer, se encontró: anemia (tomado como Hb<10g/dl) como el principal (65%), seguido de antecedente de parto prematuro (57%), control prenatal inadecuado (44%), trastornos hipertensivos del embarazo (25%), múltiples partos (11,4%), hemorragia anteparto (7,6%) y otros, como diabetes no controlada, trauma obstétrico o medicamentos (9,5%)23.
En otro estudio retrospectivo, también en la capital de la India y en un período de cuatro años de enero de 2001 hasta enero del 2005, en el Instituto Indio de Ciencias Médicas, se encontró que nacieron 70 niños con muy bajo peso al nacer y 36 con extremadamente bajo peso al nacer. Entre los factores maternos de riesgo encontrados estuvieron: la anemia durante el embarazo que ocupó el primer lugar (32,6%), seguido de vaginosis bacteriana (26%), hipertensión en la gestación (18,4%), antecedentes de parto prematuro (15,2%), pielonefritis (13%), isoinmunización (13%), embarazo múltiple (11,9%), diabetes no controlada (9,7%) y hemorragia anteparto (9,7%). Otros factores de riesgo menos comunes fueron: historia de hemorragia del primer trimestre, antecedente de aborto, infección intrauterina, malnutrición, consumo de cigarrillo, malformación uterina, miomectomía, estrés o ingestión de alcohol. En el 23,9% de los casos no se encontró un factor de riesgo relacionado5.
Un tercer estudio retrospectivo, llevado a cabo en la unidad de cuidado intensivo neonatal del BP Koirala Instituto de Ciencias de la Salud, localizado al oriente de Nepal, durante un periodo de tres años (13 de abril de 2005 hasta 12 de abril de 2008), permitió establecer que en los 150 recién nacidos con muy bajo peso al nacer, los factores de riesgo fueron: inadecuado control prenatal (95,7%), hemorragia anteparto (28,6%), embarazo gemelar (24,3%), ruptura prematura de membranas (23,6%), trastorno hipertensivo del embarazo (12,9%), alto obstétrico riesgo (12,9%) y edad materna menor de 20 años (8,6%), entre otros24.
En otro estudio llevado a cabo en tres hospitales materno-infantiles de Jeddah, Arabia Saudí durante 2013, encontraron que no hay significación estadística entre el muy bajo peso al nacer y la gravidez (χ2=2,157; df=1; p=0,142), ni en relación con los antecedentes de aborto (χ2=1,087; df=1; p=0,297), o embarazos múltiples (χ2=0,026; df=1; p=0,871). Sin embargo, sí se encontró asociación estadísticamente significativa entre el uso de anticonceptivos y muy bajo peso al nacer (χ2=4,019; df=1; p=0,045)25.
En Latinoamérica, un estudio en Montevideo, Uruguay, es el más importante de los mencionados en la anterior tabla. Dicho trabajo se llevó a cabo entre el 1° de enero de 1998 y el 31 de diciembre de 1999, en dos de las unidades maternas responsables por la atención de más de 80% de los nacimientos del sector público de esa capital. Se encontró que, de 22.990 registros de recién nacidos vivos, 408 (1,8%) correspondieron a muy bajo peso al nacer. Se encontró que había asociación estadísticamente significativa con ausencia de control prenatal (OR=3,8; IC95% 3,0-5,0), preeclampsia (OR=7,3; IC95% 5,1-10,6), hemorragia (OR=7,5; IC95% 5,0-11,1) y amenaza de parto prematuro (OR=15,9; IC95% 12,1-21,0). Además, también presentaron asociación estadísticamente significativa con el hábito de fumar (OR=1,0; IC95% 0,8-1,3), intervalo intergenésico 12 meses (OR=4,6; IC95% 2,9-7,2) y abortos previos (en multíparas) (OR=3,2; IC95% 1,7-6,2)7.
Consecuencias del muy bajo y extremadamente bajo peso al nacerLas complicaciones neonatales, además de la mortalidad, incluyen hipotermia, hipoglucemia, asfixia, dificultad respiratoria, desequilibrio de líquidos y electrolitos, hiperbilirrubinemia, infección, y problemas neurológicos y sensoriales. Estas complicaciones se acentúan con el muy bajo peso al nacer y, especialmente, en los nacimientos de extremadamente bajo peso al nacer. En comparación con los bebés con peso al nacer, al menos, de 2.500g, aquellos con bajo peso tienen menores tasas de supervivencia.
El resultado de las complicaciones es muy influenciado por el nivel de atención que esté disponible para el recién nacido. En los entornos con tecnología sofisticada de cuidados intensivos neonatales, la mayoría de los bebés de 500 a 1.500g sobreviven, aunque muchos tienen efectos adversos para la salud por toda la vida. En los países de bajos ingresos con opciones de atención mucho más limitadas, la mayoría de los bebés por debajo de 1.500g al nacer no sobreviven1. En general, las complicaciones de estos dos grupos de recién nacidos se pueden clasificar en aquellas a corto o a largo plazo, incluso que pueden llegar hasta la vida adulta26.
Complicaciones a corto plazoMortalidadLa mortalidad reportada para los de menos de 1.500g en las redes neonatales de países desarrollados (EuroNeoNet, Vermont Oxford, Red Neonatal de Canadá y NICHD) varía entre 12,4 y 28%27–30. En Suramérica, en un estudio en el cual se emplearon los datos recopilados prospectivamente de los 8.245 recién nacidos con peso al nacer de 500 a 1.500g hospitalizados en 45 centros participantes de la Red Neonatal Neocosur, de 2001 a 2011, se encontró que la mortalidad era del 26%6. Las principales causas de mortalidad en los recién nacidos con extremadamente bajo peso al nacer fueron sepsis (46%), asfixia al nacer (20%) y hemorragia pulmonar (19%)31. Por otra parte, la mortalidad es significativamente mayor en los casos de síndrome de dificultad respiratoria, complicaciones neurológicas, hemorragia intraventricular, necesidad de reanimación al nacer, baja puntuación de Apgar y necesidad de asistencia respiratoria mecánica32.
MorbilidadLos avances médicos de las últimas décadas han permitido la supervivencia de neonatos cada vez con menor peso y edad de gestación33. Esto ha motivado la búsqueda de umbrales de pesos y edades mínimas de gestación, por un lado, y reparos éticos, por otro, ante la posibilidad de no alcanzar la supervivencia libre de secuelas.
Un estudio efectuado en el 2001 en catorce hospitales del Perú, que incluyó 60.699 nacimientos, permitió determinar que la incidencia de recién nacidos de peso muy bajo fue de 1,27%, con una mortalidad de 51,7%34.
En otro estudio llevado a cabo en Suramérica, se encontró como resultados que entre las enfermedades con mayor incidencia estaban la retinopatía del prematuro (30,8%) y la displasia broncopulmonar (25%). La incidencia de retinopatía del prematuro, displasia broncopulmonar, enterocolitis necrosante, hemorragia intraventricular grave y leucomalacia periventricular, se relacionaba inversamente con la edad de gestación (p<0,001)6.
Complicaciones a largo plazoMorbilidadLa interrupción de la maduración normal del cerebro y las lesiones al nacimiento provocan alteraciones funcionales que se manifiestan posteriormente y, muchas veces, afectan la calidad de vida35. Entre las complicaciones más frecuentes, además de las deficiencias del desarrollo neurológico, tenemos la enfermedad pulmonar crónica, las deficiencias en el lenguaje, el retardo en el crecimiento, el estrabismo, la sordera, el déficit de atención, las hernias y el síndrome de muerte súbita35–37.
Los estudios de seguimiento de niños con extremadamente bajo peso al nacer, incluso hasta los diez años de edad, en relación con la función motora y la funcionalidad neurológica en general, demuestran que, en comparación con sus pares nacidos a término, los niños con extremadamente bajo peso al nacer y con coeficiente intelectual dentro del rango normal a los 10 años, tienen signos de desarrollo cerebral anormal, habilidades motoras reducidas, déficit en la memoria de trabajo y problemas con la atención y la función ejecutiva, que pueden tener influencia negativa en el rendimiento escolar y el rendimiento académico más adelante38.
Hipótesis de Baker y resultadosEl bajo peso al nacer también se asocia con un mayor riesgo de retraso en el desarrollo y las enfermedades no transmisibles en la edad adulta, como lo plantea la hipótesis de Barker, en la que se presume la asociación entre el bajo peso al nacer y las enfermedades degenerativas del adulto. En este sentido, se ha estudiado que la adaptación al bajo peso al nacer, el llamado programming, lleva a mayor incidencia de hipertensión arterial, diabetes mellitus de tipo 2, hipercolesterolemia y coronariopatía26.
Aunque algunos autores no comparten los hallazgos con dicho planteamiento, otros han encontrado resultados interesantes. Un grupo de investigadores de Southampton desarrolló y publicó una serie de artículos en los que se analizaron diferentes variables relativas a la salud y la nutrición temprana en relación con variables de resultados referidas a enfermedad cardiovascular desde un enfoque epidemiológico, a partir de cohortes poblacionales nacidas en Preston, Hertfordshire, Farnborough o Sheffield. A partir de la cohorte de Hertfordshire, se observó que el peso al nacer se asociaba en forma inversa con la mortalidad por enfermedad coronaria y enfermedad cerebrovascular. La tasa estandarizada de mortalidad por enfermedad coronaria en el grupo de mujeres fue de 83 (IC95% 31-181) en quienes presentaron bajo peso al nacer. El peso al nacer mostró una relación inversa con la tensión sistólica en la edad adulta, mostrando un descenso de la tensión arterial de 2,8mm Hg por cada kilogramo de peso al nacer (IC95% 1,4- 4,1; p<0,0001). Además, se ha observado que la relación entre el peso al nacer y la tensión arterial se incrementa con la edad, independientemente del nivel socioeconómico al momento de nacer o en la edad adulta26.
Barker y sus colegas han presentado resultados en los que se observa asociación entre el peso al nacer y la mortalidad por enfermedad cardiovascular u otras variables intermedias. Sin embargo, la magnitud de tales asociaciones es variable en términos de significación estadística. Algunas de las relaciones, como vemos, muestran intervalos de confianza muy amplios para las estimaciones, o bien se observan diferencias pequeñas, como es el caso de la tensión arterial según el peso, observándose variaciones de entre 1,5 y 2,8mm de Hg por kg de peso26.
Prevención y políticas actuales en ColombiaEn Colombia, el Ministerio de Salud –hoy Ministerio de la Protección Social– expidió en el año 2000 la Resolución 412 con el propósito de dotar al sistema de salud de indicaciones claras para enfrentar los problemas más relevantes en salud pública, como el caso del bajo peso al nacer; desde esa fecha se cuenta con la guía para la detección temprana de las alteraciones del embarazo. Sin embargo, según las estadísticas del DANE, la proporción de bajo peso al nacer ha pasado de 7,2 en el año 1998 a 9,1 en el 2010, con un crecimiento continuo; esto evidencia que este tipo de programas de prevención no han dado resultados.
Por esta razón, dicho Ministerio creó el protocolo de vigilancia en salud pública para el bajo peso al nacer a término, en 2014, el cual tiene como uno de los objetivos específicos establecer los factores determinantes y de riesgo asociados, para orientar las intervenciones basadas en la normatividad vigente en beneficio de la prevención y el control del bajo peso al nacer y como línea base para orientar la política pública de la salud infantil2,39.
Intervenciones que han sido efectivas para prevenir el bajo peso al nacerLa determinación de los factores de riesgo permite crear estrategias de prevención basadas en la ‘evidencia’. Ejemplo de ello es la revisión sistemática con metaanálisis en el año 2012, con el objetivo de evaluar los efectos de la intervención en el embarazo sobre el peso materno y los resultados obstétricos, la cual demostró que las intervenciones en la dieta y el estilo de vida pueden reducir la ganancia de peso materno durante la gestación y mejorar los resultados para el binomio madre-hijo. Sus hallazgos sugieren que las modificaciones en la dieta durante el embarazo pueden reducir la ganancia de peso durante la gestación hasta en 4kg, en promedio, comparado con 0,7 y 1,0kg con actividad física40.
En otras dos revisiones sistemáticas, cuyo objetivo era determinar el efecto del suplemento con múltiples micronutrientes durante el embarazo y los resultados maternos y perinatales, se demostró un beneficio significativo de dicho suplemento durante el embarazo en reducir resultados adversos perinatales como “pequeños para la edad de gestación” y bajo peso al nacer. El suplemento con múltiples micronutrientes es más efectivo que el suplemento con solo sulfato ferroso y ácido fólico para reducir el riesgo de bajo peso al nacer (RR=0,86; IC95% 0,79-0,93) y pequeños para la edad de gestación (RR=0,85; CI95% 0,78-0,93)40,41.
De igual manera, en otra revisión sistemática del año 2013 publicada en la Biblioteca Cochrane, cuyo objetivo era evaluar las intervenciones psicosociales para detener el consumo de cigarrillo durante el embarazo, se demostró que son efectivas y disminuyen los resultados adversos perinatales como el bajo peso al nacer y los nacimientos prematuros42.
ConclusionesAunque los recién nacidos de muy bajo peso representan entre el 1 y el 1,5% del total de los nacimientos, contribuyen significativamente a la mortalidad neonatal (50 a 70%) e infantil (25 a 40%). Los factores asociados son diversos, pero comunes en los estudios encontrados para anemia materna, control prenatal inadecuado, trastorno hipertensivo del embarazo; sin embargo, se necesitan más estudios para evaluar los factores asociados al muy bajo peso al nacer y extremadamente bajo peso al nacer, y brindar así al profesional de la salud a cargo de la atención perinatal, datos concretos de la distribución y factores determinantes de estas enfermedades en nuestro departamento.
A nivel general, se requieren más estrategias preventivas en Colombia para evitar este tipo de resultados, esto evidenciado por las estadísticas del DANE que demuestran que no ha descendido la proporción de bajo peso al nacer desde el año 2008 y, por el contrario, actualmente se encuentra en 9,1%.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.