LA DIABETES ES UNA ENFERMEDAD CRÓNICA que se está convirtiendo en una epidemia mundial. Anualmente, el 2-3% de las personas con diabetes desarrollan una úlcera en el pie y el riesgo que presenta un diabético a lo largo de su vida respecto esto es del 25%, debido a la neuropatía y a la posible enfermedad vascular coexistente1. En estudios con seguimiento de los pacientes con diabetes y neuropatía durante 1 año, varios grupos de investigadores han observado que el 7,2% presenta su primera úlcera del pie a lo largo de dicho período2,3. Más del 80% de todas las amputaciones por causa no traumática en pacientes con diabetes están precedidas por úlceras del pie, que representan uno de los indicadores diagnósticos de la diabetes avanzada2,3.
En este artículo vamos a revisar las técnicas de evaluación y las opciones terapéuticas apropiadas en los pacientes que presentan úlceras del pie diabético, con el objetivo de minimizar sus complicaciones.
Evaluación de las úlceras del pie diabéticoEl tratamiento inadecuado de la diabetes puede poner a los pacientes en riesgo de desarrollar numerosas complicaciones graves, entre ellas las úlceras del pie diabético. La hiperglucemia desencadena alteraciones metabólicas y celulares que dan lugar a la producción excesiva de los productos terminales de la glicosilación avanzada, además de alteraciones leucocitarias y generación de radicales libres del oxígeno que pueden retrasar la curación de las úlceras del pie1. La evaluación de los factores de riesgo para las úlceras del pie diabético siempre debe formar parte de la historia clínica detallada3,4. (Véase el cuadro Reconocimiento de los factores de riesgo para las úlceras del pie diabético.)
Siempre es necesaria una valoración detallada de los pies en cada visita de los pacientes, con objeto de individualizar el plan de cuidados5. El estudio detallado de los pies es recomendable en el momento en el que se establece el diagnóstico de diabetes y, después, anualmente o con una frecuencia mayor, en función de los factores de riesgo existentes6. (En el cuadro Vigilancia de los pies se expone una lista de recomendaciones.)
Reconocimiento de los factores de riesgo para las úlceras del pie diabético26
| Factores de riesgo | Recomendaciones |
| Hiperglucemia | La hemoglobina glucosilada (A1C) debe ser < 7,0% en la mayor parte de los hombres y mujeres no embarazadas adultos. La hemoglobina A1C tiene que evaluarse al menos dos veces al año en los pacientes con un control estable de la glucemia, así como trimestralmente en los pacientes en los que se ha cambiado el tratamiento o que no cumplen los objetivos de la glucemia.Los pacientes deben hacer ejercicio de manera regular (ejercicio aerobio, de resistencia o ambos) durante al menos 150 minutos a la semana, para mejorar el control de la glucemia. |
| Hipertensión arterial | El objetivo respecto a la presión arterial sistólica debe ser una cifra inferior a 140 mmHg. En los pacientes más jóvenes puede ser apropiado objetivos inferiores (<130 mmHg).Los pacientes con diabetes deben mantener la presión arterial diastólica por debajo de 80 mmHg. |
| Dislipidemia | En los pacientes adultos con diabetes es necesaria la determinación del perfil lipídico en ayunas al menos una vez al año.En los adultos con parámetros lipídicos de riesgo bajo (colesterol LDL < 100 mg/dl, colesterol HDL > 50 mg/dl, triglicéridos < 150 mg/dl) se deben repetir las valoraciones de los lípidos cada 2 años. |
| Nefropatía | En los pacientes con diabetes de tipo 1 en los que el diagnóstico se ha establecido hace 5 o más años, así como en todos los pacientes con diabetes de tipo 2 desde el momento en que se establece este diagnóstico, es necesaria una evaluación anual de la excreción de albúmina en la orina.En todos los adultos con diabetes es necesaria una determinación de la concentración sérica de creatinina al menos una vez al año, con independencia del grado de excreción de albúmina en la orina. La concentración sérica de creatinina debe utilizarse para estimar la filtración glomerular y el estadio de la nefropatía crónica, si existiera. |
| Obesidad | Se recomienda la disminución del peso corporal en todas las personas con sobrepeso u obesidad que sufren diabetes o muestran riesgo de esta enfermedad.Puede ser eficaz el consumo de una dieta hipocalórica con concentraciones bajas de carbohidratos y de grasas, o bien de una dieta mediterránea. |
La neuropatía diabética afecta a casi el 60% de los pacientes diabéticos que presentan úlceras en los pies. La disfunción nerviosa asociada a la diabetes puede ser una neuropatía sensitiva, motora o autonómica3,4.
La neuropatía sensitiva hace que el paciente sea menos consciente de los traumatismos cutáneos. La aparición de ampollas, eritema o hemorragia subcutánea indica una lesión local debida al rozamiento o a las fuerzas de cizallamiento asociadas a los movimientos excesivos o a un calzado mal ajustado. La formación de callo es una reacción frente al aumento de la presión y da lugar a rotura y ulceración de la piel. A través del reconocimiento de los signos tempranos de lesión secundaria al incremento de la presión y al rozamiento, las enfermeras pueden iniciar con rapidez las intervenciones necesarias para prevenir las ulceraciones.
Para evaluar la posibilidad de una neuropatía sensitiva en un paciente se recomienda la prueba del monofilamento de Semmes-Weinstein con un filamento de 5,07/10g. Los pacientes que presentan una alteración sensitiva importante (de 4 o más puntos en una escala de 10) muestran una probabilidad cinco veces mayor de desarrollar úlceras en los pies3,4,6.
La neuropatía motora interfiere en las señales nerviosas normales que alcanzan los músculos lumbricales e interóseos, con atrofia de los músculos, deformidad del pie, desplazamiento en dirección superior de las almohadillas adiposas y alteración de la biomecánica del pie7. Las deformidades más frecuentes del pie, como el pie caído, el pie equino, los dedos en martillo y la prominencia plantar de las cabezas de los metatarsianos, generan áreas que reciben un impacto y una presión elevados, y que –por tanto– muestran tendencia a la formación de úlceras8,9.
El pie de Charcot, caracterizado a menudo por un arqueamiento en dirección externa del arco plantar que hace que el pie tenga un aspecto en mecedora, es una complicación grave de la neuropatía que se acompaña de fracturas y de una deformidad intensa. Son signos del pie de Charcot agudo el desplazamiento y la luxación de las articulaciones, así como el aumento de calor, el eritema y el edema en los pies. El pie de Charcot posiblemente sea debido a traumatismos repetitivos que dan lugar a la liberación de citocinas proinflamatorias con incremento de la perfusión ósea, lo que aumenta la reabsorción y la desmineralización del hueso10.
La neuropatía autonómica se asocia a una disminución en la producción del sudor y de los componentes del factor de humedecimiento o hidratación natural, con rotura de la barrera epidérmica7. Las enfermeras deben inspeccionar siempre la piel respecto a la sequedad, especialmente en presencia de fisuras o grietas que pueden actuar como puerta de entrada para las bacterias. Las infecciones por hongos son frecuentes en los pacientes diabéticos, de manera que siempre hay que evaluar los espacios interdigitales de los pies para descartar la presencia de maceración. Este signo de alarma respecto a la infección fúngica se suele iniciar en el espacio interdigital correspondiente a los dedos cuarto y quinto del pie, dado que es el que muestra una oclusión mayor. Se comercializan numerosos medicamentos antifúngicos como el imidazol, las alilaminas y los tiazoles, que permiten el tratamiento local y sistémico de las infecciones por hongos.
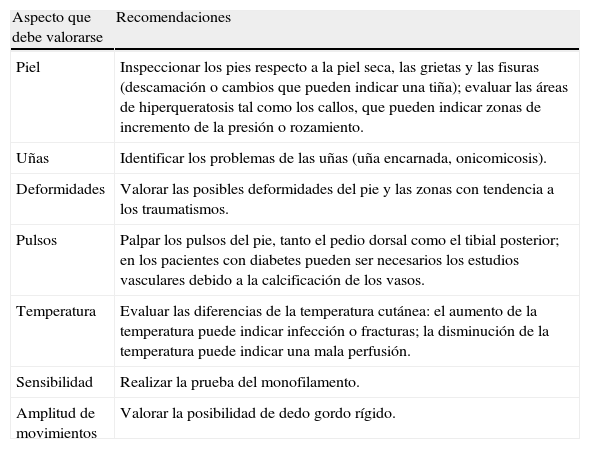
Vigilancia de los pies6
| Aspecto que debe valorarse | Recomendaciones |
| Piel | Inspeccionar los pies respecto a la piel seca, las grietas y las fisuras (descamación o cambios que pueden indicar una tiña); evaluar las áreas de hiperqueratosis tal como los callos, que pueden indicar zonas de incremento de la presión o rozamiento. |
| Uñas | Identificar los problemas de las uñas (uña encarnada, onicomicosis). |
| Deformidades | Valorar las posibles deformidades del pie y las zonas con tendencia a los traumatismos. |
| Pulsos | Palpar los pulsos del pie, tanto el pedio dorsal como el tibial posterior; en los pacientes con diabetes pueden ser necesarios los estudios vasculares debido a la calcificación de los vasos. |
| Temperatura | Evaluar las diferencias de la temperatura cutánea: el aumento de la temperatura puede indicar infección o fracturas; la disminución de la temperatura puede indicar una mala perfusión. |
| Sensibilidad | Realizar la prueba del monofilamento. |
| Amplitud de movimientos | Valorar la posibilidad de dedo gordo rígido. |
La diabetes se asocia a un aumento doble o triple en el riesgo de ateroesclerosis acelerada11. Su intensidad depende de la duración y la gravedad de la diabetes, la intensidad de la dislipidemia y la presencia o ausencia de obesidad, hipertensión arterial, tabaquismo y antecedentes familiares de ateroesclerosis, así como de la localización de la lesión vascular (proximal o distal). Con el paso del tiempo, las alteraciones crónicas de la hemodinámica y el metabolismo lesionan el endotelio con aparición de cambios funcionales y estructurales que pueden dar lugar a engrosamiento de la membrana basal y a esclerosis de las paredes capilares.
Determinado mediante un transductor Doppler manual, el índice maléolo-braquial es una prueba de detección vascular no invasora que se utiliza para identificar la arteriopatía periférica a través de la comparación de las presiones sistólicas en el tobillo y en el brazo. La determinación del índice tobillo-brazo y la valoración de los pulsos en los pies son consideradas, en conjunto, el método más apropiado para el diagnóstico no invasor de la arteriopatía periférica. No obstante, en las personas con diabetes es frecuente la elevación falsa de dicho índice debido a la disminución de la capacidad de compresión de las arterias asociada a la ateroesclerosis avanzada y a las calcificaciones vasculares11. (Véase el cuadro Estudios diagnósticos no invasores habituales respecto a la arteriopatía periférica.)
La desaparición de la onda trifásica, detectada en la ecografía Doppler con onda pulsada, indica la presencia de vasos ateroescleróticos rígidos y representa un parámetro para la validación adicional de la presencia de arteriopatía periférica. De manera alternativa, el índice dedo-brazo puede ser mejor que el índice tobillo-brazo debido a que evalúa las arterias digitales, que muestran una probabilidad menor de star afectadas por calcificaciones El estudio Doppler arterial segmentario completo ofrece una valoración precisa de la afectación arterial en la extremidad inferior12.
Los resultados obtenidos en las pruebas vasculares deben ser considerados en el contexto de los signos y síntomas clínicos de la arteriopatía periférica. Los hallazgos en la exploración física que tienen utilidad para identificar la arteriopatía periférica avanzada son la ausencia de pulsos en los pies, la piel atrófica (fina), la disminución de la temperatura cutánea, la coloración azul o púrpura de la piel, la ausencia de pelo en el miembro inferior y la prolongación del tiempo de llenado capilar12,13.
Estudios diagnósticos no invasores habituales respecto a la arteriopatía periférica.
| Prueba (valores normales) | Comentarios |
| Índice tobillo-brazo (0,9 a 13) | Un índice < 0,9 tiene una sensibilidad del 95% para la detección de arteriopatía periférica con positividad en la angiografía; su resultado puede estar falsamente elevado en los pacientes con vasos calcificados; su precisión es baja cuando su valor es > 1,3. |
| Tensión transcutánea de oxígeno (60 mmHg) | El edema local, la temperatura de la piel, el estado emocional (vasoconstricción simpática), la inflamación y los fármacos limitan la precisión de esta prueba; los pacientes con un resultado < 20 mmHg muestran una isquemia intensa y posiblemente necesitan un procedimiento de revascularización para la curación de la herida. |
| Índice dedo-brazo (0,7 a 0,8) | El índice dedo-brazo es un indicador más fiable de la perfusión del miembro en los pacientes con diabetes debido a que las arterias de calibre pequeño de los dedos del pie no suelen presentar calcificación en la capa media |
En todos los pacientes que presentan úlceras del pie diabético se debe considerar la redistribución de la presión plantar.
La mayor parte de los especialistas recomienda el uso de ortesis para caminar no removibles, a menudo en forma de un vendaje cohesivo y flexible, o bien con material de escayola, con el objetivo de aumentar la adherencia al tratamiento; cuando las úlceras afectan al antepié se pueden utilizar ortesis de escayola con contacto total8,9. Este tipo de ortesis redistribuyen eficazmente la presión, aunque están contraindicadas en presencia de isquemia o de infección profunda. Los zapatos y las ortesis con espacio amplio para los dedos son más apropiados como elemento de mantenimiento tras la curación, para prevenir la recidiva. En los pacientes que presentan úlceras en la zona del talón puede estar indicado un calzado modificado, más que el uso de andadores neumáticos y de ortesis de escayola de contacto, que realmente incrementan la presión8,9. Los pacientes tienen que ser atendidos por un especialista en el pie con formación apropiada, y deben ser evaluados a intervalos de tiempo regulares (2-6 semanas en los casos de úlcera activa; 6-12 semanas en los casos de deformidad o úlcera previa, y 6-12 meses en los casos de neuropatía sin ulceración)14
En el caso de los pacientes con deformidad importante del pie y de los pacientes con riesgo elevado se debe considerar la posibilidad de diversas intervenciones quirúrgicas para prevenir tanto el deterioro adicional como la recidiva de las úlceras del pie.
El tejido no viable, como el correspondiente a las escaras o a los esfacelos blandos, estimula el crecimiento bacteriano e impide la curación de la herida. Cuando las heridas tienen posibilidades de curación, el desbridamiento quirúrgico de los callos y del tejido de granulación superficial anómalo mediante una cureta, tijeras o na hoja de bisturí es el método más eficaz para destruir la estructura de la bioplaca y reducir así el número de células que retrasan el proceso de curación15. El desbridamiento de las lesiones hiperqueratósicas, tal como los callos, puede disminuir la presión plantar máxima global en hasta un 29%14. Cuando los pacientes presentan ignos y síntomas asociados a infección profunda y a infección de los tejidos adyacentes a la herida se suelen considerar los tratamientos antibióticos sistémicos.
Deletrear la infección de la herida17 UPPER: signos y síntomas de infección de la herida en el compartimento superior de la herida.
| U (unhealthy tissue), tejido alterado | Presencia de > 50% de restos tisulares, tejido friable y rojizo o tejido de granulación con una coloración anómala |
| P (pain), dolor | Aumento súbito del dolor |
| P (poor healing), dificultades para la curación | Cambios en el tamaño de la herida de < 10% durante los últimos 7 días |
| E (exudate), exudado | Una cantidad moderada a importante de exudado |
| R (reek), hedor | La herida tiene un olor muy malo |
Los pacientes que sufren diabetes muestran predisposición a la infección debido a inmunodeficiencia, neuropatía y arteriopatía16. En estos pacientes están significativamente reducidas la fagocitosis y la capacidad bactericida. La valoración diagnóstica temprana y la aplicación rápida del tratamiento pueden ser útiles para prevenir las complicaciones. (En el cuadro Deletrear la infección de la herida hay una regla mnemotécnica útil en este sentido.) El aumento de la cantidad de bacterias en la superficie se puede tratar con antimicrobianos tópicos como la plata, la miel y la polihexametileno biguanida, mientras que para la afectación de los tejidos profundos es necesario un tratamiento sistémico.
Las 12 «S» de los cuidados del pie1,3 Este resumen de los factores de riesgo puede utilizarse para educar a los pacientes respecto a los autocuidados.
| Aspectos que considerar | Medidas que adoptar |
| Glucemia (Sugar) | Comprobar de manera regular la glucemia y solicitar al médico que lleve a cabo un control a largo plazo de la glucemia cada 3 meses. |
| Tabaquismo (Smoking) | Interrumpir el tabaquismo; cada cigarrillo disminuye la circulación en los miembros inferiores en un 30% durante 1 hora. |
| Alteraciones de la piel (Sores), tal como ampollas, cortes o grietas | Comprobar diariamente las zonas de alteración de la piel; la piel se puede alterar debido a la desaparición de la sensibilidad protectora, de manera que los pacientes pueden no sentir los cortes o las ampollas en sus pies. |
| Descamación o callos (Scale or callus) | Comprobar diariamente la presencia de áreas de descamación (debidas a piel seca o a una infección por hongos) y de callos (debidos a una presión excesiva) en los pies. |
| Ver (See) diariamente la planta de los pies | El paciente tiene que comprobar que puede visualizar y evaluar la planta de sus pies; también puede pedirle a alguien que le ayude en esta tarea si su visión no es buena; tiene asimismo que recordarle al profesional sanitario que le atienda que debe evaluar sus pies en cada visita. |
| Calcetines (Socks) | Utilizar calcetines sin costuras que no se arruguen en el calzado; usar calcetines por la noche si se sienten fríos los pies; utilizar calcetines de colores claros para poder visualizar cualquier tipo de drenaje a partir de las fisuras o las ulceraciones. |
| Calzado (Shoes) | Emplear un calzado adecuadamente ajustado que deje espacio suficiente para los dedos y los elementos de tipo ortesis; evitar los zapatos de punta afilada y las sandalias; mantener al final del día el calzado bien preparado, por parte de un profesional en esta tarea. |
| Pasos (Steps) | Los pacientes deben utilizar calzado en todo momento, tanto dentro de casa como fuera de ella y cuando acuden al baño por las noches; no deben caminar con los pies descalzos ni solo con calcetines, y no deben tampoco utilizar zapatillas que no sujeten bien el pie. |
| Ducha (Shower) y lavado de los pies | Los pacientes deben ducharse y lavarse los pies todos los días; después, tienen que secarlos con cuidado, especialmente entre los dedos. |
| Remojo (Soaks) | Los pies nunca se deben poner en remojo. |
| Cuidado seguro de las uñas (Safe nail care) | Las uñas deben cortarse transversalmente; cuando se considere necesario, el recorte de las uñas debe llevarlo a cabo un especialista en el cuidado de los pies. |
| Cuidado de la piel (Skin care) | Evitar la aplicación de cinta adhesiva y de tratamientos químicos, como los compuestos para la eliminación de las verrugas; utilizar una crema hidratante para mantener blanda la piel; no aplicar aceites ni crema hidratante entre los dedos del pie. |
El diagnóstico de la infección de la herida viene determinado por la valoración clínica, no por la obtención de muestras mediante hisopo en la herida. No hay ningún signo o síntoma clínico que permita confirmar con precisión el diagnóstico de infección de la herida; los médicos deben valorar una combinación de dos o más indicadores17. Las heridas en las que la introducción de una sonda alcanza el hueso, que se han mantenido durante más de 30 días, que recidivan o que están relacionadas con traumatismo y arteriopatía periférica son factores de riesgo independientes para la infección del pie18.
Se debe sospechar una osteomielitis cuando la introducción de una sonda en la úlcera alcanza el hueso. A pesar de que la resonancia magnética tiene unos niveles de sensibilidad y especificidad mayores respecto al diagnóstico de osteomielitis, los cambios en el aspecto radiológico simple a lo largo de un intervalo de 2 semanas también son un indicador fiable de la infección18. El aumento de la velocidad de sedimentación globular y de la proteína C reactiva, en ausencia de otras enfermedades inflamatorias, tienen utilidad para validar el diagnóstico de osteomielitis18.
El incremento de la carga bacteriana en la superficie de la herida da lugar a lesión tisular, en lo que se denomina colonización crítica. El reconocimiento de los signos y síntomas de la colonización crítica y el inicio de un tratamiento rápido pueden mejorar el proceso de curación e impedir la diseminación de la invasión bacteriana hasta los tejidos profundos. El tratamiento del aumento de la carga bacteriana en la superficie de la herida puede conllevar la aplicación de vendajes antibacterianos (como los de cadexómero yodado o los vendajes con compuestos de plata), o bien la aplicación de antimicrobianos tópicos (como sulfadiazina de plata, mupirocina, ácido fusídico o crema de polimixina B-gramicidina)19. Cuando los pacientes muestran signos y síntomas asociados a infección profunda y a infección de las zonas adyacentes a la herida, se debe considerar la administración sistémica de antibióticos.
A pesar de que la mayor parte de las infecciones se deben a cocos grampositivos, los pacientes que presentan úlceras crónicas y resistentes pueden requerir antibióticos de amplio espectro. En las revisiones sistemáticas de los ensayos clínicos efectuados para evaluar la eficacia de los antibióticos en el tratamiento de las úlceras del pie diabético no se ha podido demostrar la superioridad de ninguno de los regímenes antibióticos por vías intravenosa u oral, en comparación con los demás20.
Cuando la curación de la herida no es un objetivo realista puede ser apropiado el uso de compuestos antisépticos tópicos que a menudo son considerados citotóxicos, como la povidona yodada, dado que en estos casos la reducción de la carga bacteriana es más importante que los efectos tóxicos que se puedan producir sobre los tejidos sanos.
Mantenimiento del equilibrio de la humedadEl equilibrio de la humedad o hidratación es clave para el proceso de curación. Aunque un entorno desecado de la herida puede retrasar la migración de los queratinocitos, el exceso de humedad puede lesionar la piel adyacente y facilitar el crecimiento de las bacterias21.
Se han desarrollado muchos tipos de vendajes para mantener el equilibrio de la humedad21,22. Los vendajes de espuma absorben grandes volúmenes de exudado. El alginato y las hidrofibras pueden absorber cantidades copiosas de exudado; su efecto de gel mantiene húmeda y sin maceración la base de la herida23. Los hidrogeles y los vendajes oclusivos suelen estar indicados en las heridas secas. Es necesaria una vigilancia cuidadosa de la herida con cualquiera de los vendajes utilizados.
Los cuidados óptimos en los pacientes con úlceras del pie crónicas son complejos y requieren tiempo. El tratamiento de esas úlceras obliga a una valoración detallada y a una discusión con los pacientes para solucionar sus preocupaciones e incrementar la adherencia al tratamiento y la realización de las modifi necesarias en el estilo de vida (véase el cuadro Las 12 “S” de los cuidados del pie). Los pacientes que cuidan habitualmente sus pies, incluyendo la autoexploración diaria de los pies y los cuidados podológicos, tienen una probabilidad menor de desarrollar úlceras en comparación con los pacientes que no siguen las recomendaciones relativas a los cuidados19,24. No obstante, muchos pacientes dejan de cuidarse a sí mismos con el paso del tiempo. En varios estudios se ha demostrado que menos de la tercera parte de los pacientes diabéticos y con úlceras del pie utiliza los elementos de descarga de la presión recomendados24.
Un paso importanteLos pacientes que presentan úlceras en los pies tienen una calidad de vida baja debido a la limitación de su movilidad, al aislamiento social, a las dificultades para trabajar y llevar a cabo sus actividades de ocio, a los problemas con el sueño y también a la depresión y al dolor25. Las enfermeras que evalúan de manera sistemática a los pacientes con diabetes respecto a la presencia de úlceras en el pie pueden diagnosticar precozmente las úlceras y pueden tratarlas adecuadamente con el objetivo de minimizar las complicaciones e incrementar la calidad de vida de los pacientes. ■
Kevin Y. Woo es profesor asociado en la School of Nursing at Queen's de la Queen's University en Kingston, Ontario, Canadá. También es consultor de cuidados de las heridas en el West Park Health Centre, en Toronto, Canadá. Vera Santos y Mónica Gamba son profesoras en la Facultad de Enfermería de la University of São Paulo, en Brasil.
Los autores y los editores declaran que no existen conflictos de interés económicos relacionados con este artículo.