El SUNCT es una cefalea autonómico-trigeminal, severa e incapacitante. Se reportan 3 casos en Córdoba y se revisan los tratamientos actuales.
SUNCT is a Trigeminal Autonomic Cephalalgia severe with very important discapacity. We reporting 3 cases in Cordoba and review the actual treatment.
El SUNCT (short lasting unilateral neuralgiform headache attacks with conjuntival injection and tearing) es una cefalea primaria que se encuentra en el grupo 3 de la clasificación de la International Headache Society1 junto con la cefalea en racimo y la hemicrania paroxística, denominadas en conjunto cefaleas autonómico-trigeminales. Este grupo comparte rasgos típicos como son la unilateralidad estricta del dolor, el lagrimeo, rinorrea o congestión nasal y ptosis palpebral con pupila miótica. El SUNCT fue descrito por Sjaastad y sus colaboradores en 1978 y posteriormente presentado como tal en 19892. Dada la baja frecuencia de presentación, muchos especialistas no han tenido la oportunidad (o suerte) de ver uno. Dentro del SUNCT se considera un subgrupo que se presenta clínicamente sin inyección conjuntival y/o lagrimeo denominado SUNA (short lasting unilateral neuralgiform headache attacks with cranial autonomic features). El grupo de cefaleas autonómico-trigeminales se diferencia sobre todo por la duración de los episodios de dolor, con frecuencias decrecientes entre cefaleas en racimo, hemicrania paroxística y SUNCT3,4.
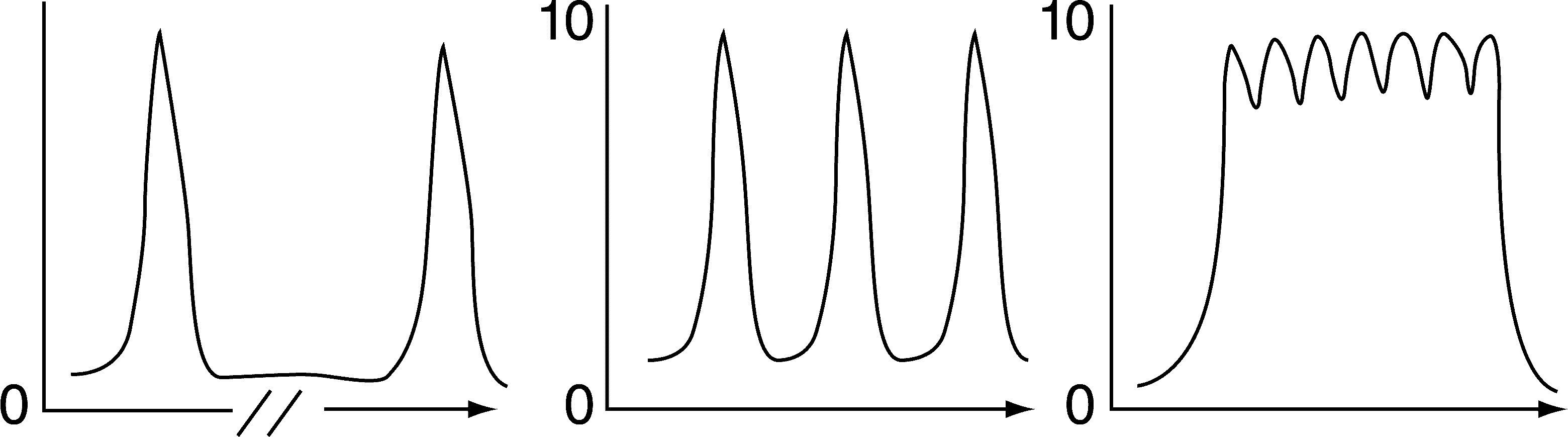
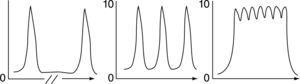
Las características clínicas del SUNCT son principalmente los ataques breves, que pueden oscilar entre 5 a 240s de duración, con un promedio de 10 a 60s. Lo breve del dolor favorece su alta frecuencia de presentación durante el día, con un promedio de 30 crisis diarias. Las descripciones refieren entre 1 a más de 80 crisis por día. Caracteriza a este dolor la estricta unilateralidad, la intensidad, que siempre es moderadamente severa a muy severa, y la localización en la región periorbitaria y temporal, si bien puede además irradiarse a zonas vecinas del cráneo (nariz, mejilla, oído, cara). La descripción del dolor responde a descriptores neuropáticos: excrusiante, quemante, eléctrico, desgarrante. La presentación temporal del dolor se caracteriza por el corto tiempo de llegada a la máxima intensidad y el retiro brusco del mismo. Dentro de la crisis se describen tres tipos de presentación (fig. 1). No suele presentarse durante el sueño. En la evolución temporal de la presentación de los ataques hay periodos de remisiones y recaídas con duración variable de días a semanas4–8.
Crisis aisladas, crisis en racimo y crisis en “serrucho”7.
Las manifestaciones constantes asociadas al dolor son la inyección conjuntiva y lagrimeo ipsilaterales. Los síntomas menos frecuentes de presentación son rinorrea, obstrucción nasal, edema palpebral, ptosis. Se han descrito también enrojecimiento facial, fotofobia y blefarospasmo. Si bien el dolor se presenta espontáneamente, hay descripciones de gatillos como masticar, abrir la boca, maniobra de Valsalva, estímulos táctiles en la zona y movimientos del cuello4,7,8.
Presentación de casosSe presentan a continuación 3 casos clínicos de SUNCT que fueron asistidos en los últimos 15 años en el Hospital Nacional de Clínicas de Córdoba y el Sanatorio Allende de Córdoba. Los datos comparativos se presentan en tabla 1.
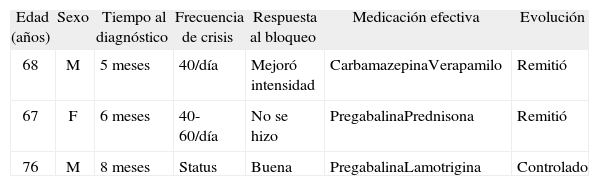
Datos clínicos de los casos presentados
| Edad (años) | Sexo | Tiempo al diagnóstico | Frecuencia de crisis | Respuesta al bloqueo | Medicación efectiva | Evolución |
| 68 | M | 5 meses | 40/día | Mejoró intensidad | CarbamazepinaVerapamilo | Remitió |
| 67 | F | 6 meses | 40-60/día | No se hizo | PregabalinaPrednisona | Remitió |
| 76 | M | 8 meses | Status | Buena | PregabalinaLamotrigina | Controlado |
Paciente de sexo masculino de 68 años de edad que se presentó con dolores recurrentes, de corta duración, muy intensos en la región periorbitaria y temporal. Refería 5 meses de evolución y sin respuesta a analgésicos comunes, difenilhidantoína, tramadol, carbamazepina, gabapentina y amitriptilina. Los dolores se presentaban con lagrimeo leve, ptosis e inyección conjuntiva. No se presentaban en el sueño. La frecuencia constatada era de 40 dolores diarios. Los estudios de neuroimágenes fueron normales. El dolor le impedía desarrollar una vida normal. Sin estímulos gatillo. Se internó para evaluar el tratamiento. Se indicó carbamazepina, 1.600mg/ día, y se realizó bloqueo del nervio supraorbitario con xilocaína. Los dolores persistieron en frecuencia pero con leve disminución de la intensidad. Se agregó verapamilo en dosis de 240mg/día, sin cambios. No se planteó cirugía. El paciente continuó con dolores por 2 meses con frecuencias e intensidad decrecientes de las crisis. Luego entró en remisión.
Caso 2Paciente de sexo femenino de 67 años de edad que consultó por dolor severo, breve y recurrente en la región orbito-fronto-temporal derecha de 6 meses de evolución. Tratada inicialmente por neuralgia de la I rama del trigémino. Los dolores tenían una frecuencia diaria de 40–60 y una duración promedio de 30–40s. La presentación de síntomas autonómicos no era tan evidente (SUNA[?]). Sin estímulos gatillo. Las neuroimágenes fueron normales. Concurrió a la consulta medicada con carbamazepina, 800mg/día. Se incrementó la dosis a 1.200mg, sin cambios en la característica del dolor. Se agregó indometacina, 150mg/día, sin cambios evidentes. Tras 72h se retiró la indometacina y se agregó prednisona, 80mg, sin cambios en el dolor. Se agregó pregabalina, 150mg/día, con leve mejoría del dolor, sobre todo la intensidad. Se incrementó luego a 300mg/día. El dolor cedió parcialmente en intensidad y frecuencia. Tras 30 días remitió casi totalmente.
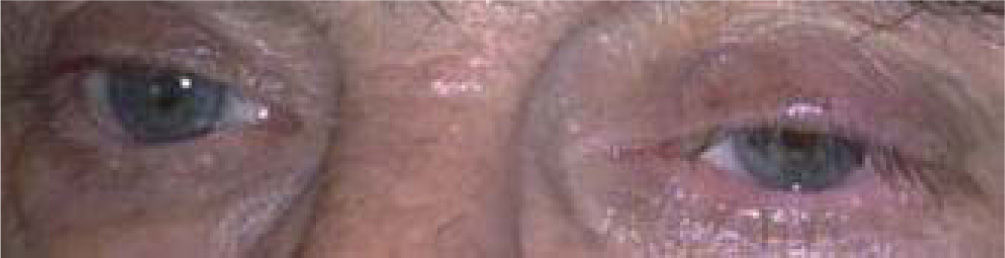
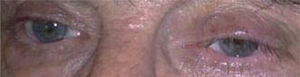
Caso 3Paciente de 76 años de edad, sexo masculino, que consultó por dolores severos, casi constantes, con exacerbaciones recurrentes en la región orbito-temporo-mandibular izquierda. Presentaba este cuadro desde hacía 8 meses. Tratado con oxcarbazepina, 1.200mg/día, sin respuesta. En los meses previos a la consulta fue medicado con amitriptilina, tramadol, propranolol, topiramato, ergotamina e indometacina, sin respuesta. El paciente se presentó en un estado de episodios agudos, breves, de dolor durante todo el día. El dolor tenía gatillos en la región mandibular, pero a su vez refería que abrir la boca le generaba cierto alivio del paroxismo de dolor. Asociaba síntomas autonómicos (fig. 2). Los estudios de neuroimágenes fueron normales. Se discontinuó oxcarbamazepina y se indicó lamotrigina, 200mg/día, con respuesta favorable durante 7 días, pero posteriormente recurren los dolores con menor intensidad. Se aumentó la dosis a 400mg/día de lamotrigina, con respuesta favorable. Tras 10 días el dolor recurre, a pesar del aumento de dosis. Se realiza bloqueo de nervio occipital mayor y supraorbitario con xilocaína. Tras el bloqueo, el paciente refiere mejoría marcada durante 48h. Luego los dolores vuelven, aunque más espaciados. Se agregó pregabalina, 300mg/día, con lo que los dolores remiten. El paciente está actualmente en remisión desde hace 8 meses, y cualquier intento en la reducción de la medicación inicia los dolores previos.
ComentariosSi bien el SUNCT es una cefalea primaria, se han reportado en la literatura numerosos casos con este síndrome secundario a patología intracraneana (tabla 2). La fisiopatología de este cuadro clínico comparte mecanismos para cefaleas en racimos y hemicrania paroxística en el circuito sistema trigeminovascular-hipotálamo-parasimpático3,9,10, aunque el rasgo peculiar es la diferente respuesta a los fármacos. A pesar de esto, algunos fármacos con diferente mecanismo de acción (p. ej., verapamilo, topiramato o indometacina) han reportado beneficio en los 3 cuadros del grupo 3. El origen central del dolor, referido por patrones estacionales, ausencia en el sueño, evidencia de imágenes funcionales y mejoría por estimulación hipotalámica, es el mecanismo responsable en cuadros primarios, pero las formas sintomáticas se presentan con mecanismos periféricos por irritación de estructuras sensibles al dolor o ramas terminales del trigémino. El mecanismo planteado para los signos autonómicos consiste en sobreestimulación trigeminal, disfunción hipotalámica o compresión de fibras simpáticas pericarotídeas por vasodilatación provocada por sobreestimulación parasimpática3,5,9–13
SUNCT secundario. Causas reportadas
|
Dada la baja frecuencia de presentación de este síndrome doloroso primario, el tiempo ha permitido establecer prioridades en las consideraciones iniciales de tratamiento. Las recomendaciones actuales se pueden resumir en4–8,11,14–16:
- •
Lamotrigina: 200–400mg/día.
- •
Gabapentina: 300–2.400mg/día.
- •
Topiramato: 50–200mg/día.
Reportes de casos con mejoría sintomática:
- •
Oxcarbamazepina y gabapentina17.
- •
Metilprednisolona18.
- •
Lidocaína intravenosa19.
- •
Mexiletina20.
- •
Carbamazepina21.
- •
Oxcarbamazepina22.
- •
Verapamilo23
Consideraciones en el SUNCT intratable:
- •
Clomifeno24.
- •
Neuromodulación25.
- •
Procedimientos quirúrgicos: rizotomía con glicerol, descompresión microvascular, compresión con balón del ganglio de Gasser, cirugía con Gamma Knife7.
En resumen, el SUNCT es una cefalea primaria infrecuente. El tiempo desde el inicio al diagnóstico es de varios meses. Epidemiológicamente, para encontrar un cuadro de SUNCT es necesario ver al menos 3.000 cefaleas16. La severidad del cuadro clínico, con dolor unilateral, la presencia de signos autonómicos y la falta de respuesta a la medicación convencional, plantea excluir causas secundarias. Para el tratamiento tenemos hoy un arsenal terapéutico que con monoterapia o con asociaciones nos brinda posibilidades de controlar la severidad del cuadro. Los casos refractarios plantean estrategias quirúrgicas potenciales.