El síndrome de Susac es una enfermedad poco frecuente caracterizada por encefalopatía, pérdida auditiva neurosensorial y oclusión arterial retinal. Se describe un caso que presentó la tríada completa, con imágenes características en la resonancia magnética nuclear de cerebro y se revisan los otros casos reportados en nuestro país.
Susac's syndrome is a rare disease, characterized by encephalopathy, sensorineural hearing loss and retinal artery occlusion. In this paper, we present the case of a woman who presented the complete triad, with typical features on Nuclear Magnetic Resonance images of the brain, and we review other cases reported in our country.
El síndrome de Susac es una enfermedad poco frecuente constituida por la tríada clínica de encefalopatía, pérdida auditiva neurosensorial y oclusión arterial retinal.
Es un fenómeno inflamatorio presumiblemente de autoinmunidad contra los endotelios vasculares que ocasiona oclusión de pequeños vasos.
El diagnóstico clínico es apoyado por RM cerebral, retinofluorografía (RFG) y audiometría.
Es un síndrome subdiagnosticado con numerosos diagnósticos diferenciales.
Se describe un caso, se comentan las características clínicas, el tratamiento y la evolución y se revisan los pocos casos en Argentina.
Caso clínicoUna mujer de 46 años en buen estado de salud consultó por molestias y dolor ocular bilateral. Se agregó luego cefalea holocraneana moderada. Siete días después fue internada por estado confusional agudo, con excitación psicomotriz, conductas bizarras, lenguaje hipofluente e incomprensible, risa inmotivada e incontinencia de esfínteres.
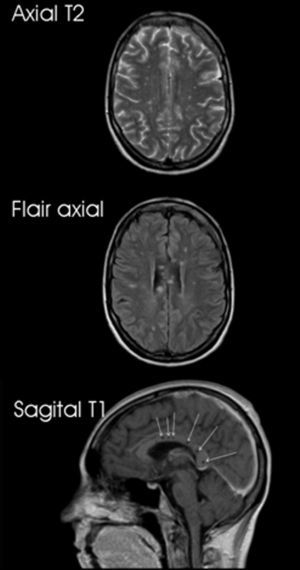
Durante su internación, permaneció afebril, con conservación de fuerzas y sensibilidad, hiperreflexia en los 4 miembros y temblor en los superiores. Signos vitales: frecuencia cardíaca 80 l/m; frecuencia respiratoria 22 r/m, y presión arterial 110/70mmHg. El líquido cefalorraquídeo fue incoloro, límpido, con 2 cél/mm3. Glucosa 0,58g/l (glucemia 0,93g/l); proteínas: 130mg/dl. El laboratorio de rutina y la orina fueron normales. El electroencefalograma mostró ondas delta generalizadas de predominio anterior, no observándose descargas epileptiformes. Una tomografía computarizada de cerebro sin contraste, de urgencia, fue normal, pero una RM con gadolinio a las 48 h mostró lesiones hipointensas en T1, hiperintensas y heterogéneas en Flair y T2, e hiperintensas en secuencia de difusión, irregulares, de limites poco definidos, subcorticales, en el esplenio, cuerpo y rodilla del cuerpo calloso, algunas lineales con límites definidos en el brazo posterior de la cápsula interna derecha, subinsular posterior derecha, sustancia blanca del centro oval y yuxtacorticales bilaterales (fig. 1). Ninguna imágen se modificó postinyección de gadolinio.
Fue dada de alta al decimotercer día de internación, momento en el que se encontraba lúcida, amnésica de su internación, con lenguaje conservado, ataxia de la marcha e imposibilidad de caminar sin ayuda. Sin déficit de pares craneales, salvo hipoacusia sensorioneural importante con gran molestia por acúfenos bilaterales. Presentó también incontinencia urinaria. Campimetría y agudeza visual, conservadas. Una angiorresonancia cerebral fue normal. Una RFG mostró lesiones múltiples diseminadas de obstrucción arteriolar. Fue medicada inicialmente con pulsos de metilprednisolona y ciclofosfamida, quedando posteriormente con dosis decrecientes de corticoides hasta su suspensión y azatioprina. Durante el siguiente año, recuperó la marcha autónoma con leve inestabilidad, sin déficit motor pero con reacción de sobresalto en los miembros inferiores ante estímulos táctiles inesperados (hiperplexia). Un síndrome de piernas inquietas nocturnas apareció a los 5 meses de su alta con respuesta completa a 0,25mg de pramipexol, dosis que hubo de repetirse meses luego a la siesta. Controló esfínteres a los 4 meses del alta. La hipoacusia y los acúfenos persistieron sin cambios, siendo estos su mayor incomodidad.
ComentariosEl síndrome de Susac es una rara enfermedad, ya que hasta el presente solo se han descripto unos 304 casos en el mundo1.
Esta epiteliopatía autoimmune afecta principalmente a mujeres jóvenes de 20 a 40 años, aunque hombres y rangos etarios de 7 a 72 años pueden ser afectados2.
La clave diagnóstica está en la tríada de encefalopatía, oclusión arterial retinal y pérdida auditiva3, como en el presente caso, siendo en este relativamente fácil el diagnóstico.
Cuando solo la encefalopatía está presente, o si falta alguna de las manifestaciones características o la tríada no es reconocida, puede fallarse el diagnóstico4.
Sin embargo, puede hacerse con certeza en un paciente encefalopático si presenta en la RM alteraciones «patognomónicas»: lesiones en la parte central del cuerpo calloso visto en corte sagital, las cuales no se presentan en la esclerosis múltiple ni en la encefalomielitis aguda diseminada2.
La historia natural tendría una forma monocíclica con remisión, que sería la más frecuente, una forma remitente-recurrente con años de intervalo y una forma crónica continuada prolongada2
Si bien se reportaron casos de muerte5, el pronóstico sería favorable, aunque con secuelas, cognitivas y otras. La hipoacusia es habitualmente irreversible.
Nuestra paciente desarrolló un síndrome de piernas inquietas con respuesta excelente al pramipexol. No se encontró tal asociación en la literatura consultada, aunque no es posible descartar que sea espuria.
Hay propuestos tratamientos con inmunosupresores, corticoides, inmunoglobulina y, últimamente, rituximab, no existiendo ensayos clínicos6.
En nuestro país, hasta la fecha se han reportado 5 casos7-9, siendo este el sexto. De ellos el 50% fue de sexo femenino y el 50% masculino, con un rango etario entre 21 a 46 años (media 34,5); todos presentaron encefalopatía y síntomas visuales, y un 83% (5/6) síntomas auditivos. En la RM el 100% presentó compromiso en la porción central del cuerpo calloso. Las alteraciones en la RFG y la audiometría estuvieron presentes en 5 de 6 pacientes (83%). La mayoría quedó con secuelas y solo hay un reporte de recuperación completa (tabla 1).
Revisión argentina de casos publicados
| C1 | C2 | C3 | C4 | C5 | C6 | |
|---|---|---|---|---|---|---|
| Edad | 42 años | 32 años | 37 años | 21 años | 29 años | 46 años |
| Sexo | Femenino | Masculino | Femenino | Masculino | Masculino | Femenino |
| Síntomas vinculables con lesión encefálica | Labilidad emocional, rigidez de nuca, incontinencia urinaria, bradilalia, bradipsiquia | Vértigo vómitos lateropulsión. Hemiparesia derecha y aumento de la base de sustentación | Cefalea, inestabilidad emocional, alteración de la marcha, somnolencia, inatención, afasia global, parálisis facial central y ataxia | Inestabilidad, vértigo, vómitos, cefalea intensa, ataxia, afasia, irritabilidad y paranoia, parálisis facial central, cuadriparesia, síntomas frontales | Amnesia anterógrada y cefalea Posteriormente paresia Facio-braquicrural izquierda y disartria transitoria | Cefalea holocraneana, síndrome confusional agudo con excitación sicomotriz |
| Síntomas visuales | Diplopía | Pérdida de la agudeza visual transitoria ojo izquierdo. Nistagmo | Pérdida de la visión ojo derecho | Pérdida de la visión | No descriptos(con alteración en RFG) | Sí, inespecíficos |
| Síntomas auditivos | Hipoacusia derecha | Hipoacusia bilateral | No | Hipoacusia | No descriptos(con alteración en RFG) | Hipoacusia |
| RM | Lesiones isquémicas focales área paraventricular derecha. Rama posterior de cápsula interna, cuerpo calloso, tálamo y área parietal subcortical | Múltiples lesiones pequeñas en la sustancia blanca, la porción central del cuerpo calloso, pedúnculos cerebelosos medios y áreas periventriculares | Múltiples lesiones en la sustancia blanca, con afectación de la porción central de cuerpo calloso | Múltiples lesiones un la sustancia blanca, afectación de la porción central de cuerpo calloso y núcleos de la base | Múltiples lesiones en cuerpo calloso, fórmix y ambos centros ovales | Lesiones en l sustancia blanca en la parte central del cuerpo calloso y múltiples en sustancia blanca |
| RFG | Normal | Obstrucción la rama de la arteria central de la retina | Obstrucción de la rama de la arteria central de la retina | Obstrucción de la rama central de la retina | Obstrucción de la rama de la arteria central de la retina e hiperfluorescencia endovascular | Obstrucción de la rama de la arteria central de la retina |
| Audiometría | Hipoacusia neurosensorial | Anormal | Normal | Anormal | Hipoacusia neurosensorial | Hipoacusia neurosensorial |
| Evolución | Mejoró su condición general, sin mejoría en su audición. Persistencia de disartria y alteraciones visuales | Se resolvieron todos los síntomas excepto la hipoacusia. En su evolución presentó 3 brotes con compromiso visual | Recuperación completa | Mejoría parcial | Buena respuesta clínica y neurológica | Mejoría clínica, persistiendo hipoacusia y zumbidos en oídos |
En conclusión, esta es una enfermedad probablemente subdiagnosticada y compleja, donde diversas especialidades deben estar alertas para establecer el diagnóstico y el tratamiento, que debe ser agresivo y temprano a fin de minimizar daños.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A Dr Rennebohm M.D., por la discusión del presente caso.