Una mujer de 32 años con antecedente de irradiación cerebral hace 11 años por ependimoma occipital presenta 3 eventos de cefalea tipo migraña asociados a hemiparesia sin pérdida de conocimiento, de manera cíclica, con resolución espontánea. En un cuarto evento, se agrega crisis generalizada con compromiso motor. Se sometió a estudios de líquido cefalorraquídeo, hematológicos y bioquímicos, siendo negativo para trastornos del metabolismo o neoplasia, mientras que los estudios de imágenes revelaron engrosamiento cortical posterior temporal, parietal y occipital. Junto con los resultados, se diagnosticó síndrome de ataques de migraña similares a un accidente cerebrovascular posradioterapia (SMART). Este caso clínico presenta una complicación tardía rara de la irradiación cerebral, estudiada con resonancia magnética seriada.
A 32-year-old woman with a history of brain irradiation 11 years ago for occipital ependymoma presented 3 events of migraine-like headache associated with hemiparesis without loss of consciousness, cyclically with spontaneous resolution. In a fourth event, a generalized crisis with motor compromise is added. She underwent cerebral spinal fluid, hematological and biochemical studies, being negative for metabolic disorders or neoplasia, while imaging studies revealed posterior temporal, parietal and occipital cortical thickening. Along with the results, post-radiotherapy stroke-like migraine attack syndrome (SMART) was diagnosed. This clinical case presents a rare late complication of brain irradiation, studied with serial magnetic resonance imaging.
Los ataques de migraña similares a un accidente cerebrovascular posradioterapia (SMART), descrito desde 19951, a menudo se consideran una complicación tardía de la irradiación cerebral que puede ocurrir décadas después de la terapia. Es una condición poco común, pero el aumento del periodo de supervivencia ha resultado en aumento de la incidencia2. Su rareza hace poco viable realizar estudios prospectivos3,4. Suelen tener síntomas neurológicos reversibles parcial o completamente, con realce típico de la región cortical unilateral en resonancia magnética (RM) reversible.
Presentamos el caso de una paciente con síndrome SMART, diagnosticada y en seguimiento a través de RM, tratada con corticoides y anticonvulsivante.
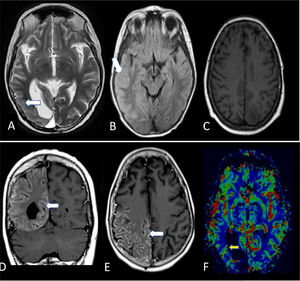
Reporte de casoPaciente mujer 32 años; presenta como antecedente ependimoma grado ii del lóbulo occipital izquierdo hace 11 años, sin compromiso de canal medular, sometida a resección completa y recibiendo 5.400 cGy en 27 fracciones a nivel del lecho operatorio, solo quedando como secuela una hemianopsia residual homónimo izquierda posquirúrgica. Inició el cuadro actual con cefalea y hemiparesia izquierda, que revirtió espontáneamente en 2 semanas. Este evento se repitió con una frecuencia cada 2 meses en 3 oportunidades. La paciente por inaccesibilidad no acude a un centro médico, hasta que, en el cuarto evento presenta crisis generalizada con compromiso motor, cediendo con diazepam. A las 4 h postictal, en el examen clínico, presentaba desorientación, con hemiparesia izquierda con fuerza muscular 1/5. Al día siguiente se realiza una RM, evidenciándose el aumento de la densidad cortical parietal y occipital derecha, hiperintenso en secuencia T2 y FLAIR (fig. 1). En los análisis hematológicos, bioquímicos y electrolítico, y en el estudio de líquido cefalorraquídeo (LCR) se descartó infección de gérmenes comunes y tuberculosis; en el electroencefalograma mostró ritmos desorganizados, sin descargas epileptiformes ni actividad periódica. Se concluyó que se trataba de síndrome SMART, siendo tratada con metilprednisolona por vía intravenosa (1.000mg/día durante 5 días, con reducción progresiva con prednisona) y ácido valproico a dosis de mantenimiento. Se realizó seguimiento con RM a las 4 semanas (fig. 2) y a los 6 meses (fig. 3) posterior al cuarto evento, con resolución progresiva del engrosamiento cortical y normalidad de la perfusión. Los síntomas se resolvieron en su totalidad a las 4 semanas y no se ha repetido el evento durante 2 años de seguimiento.
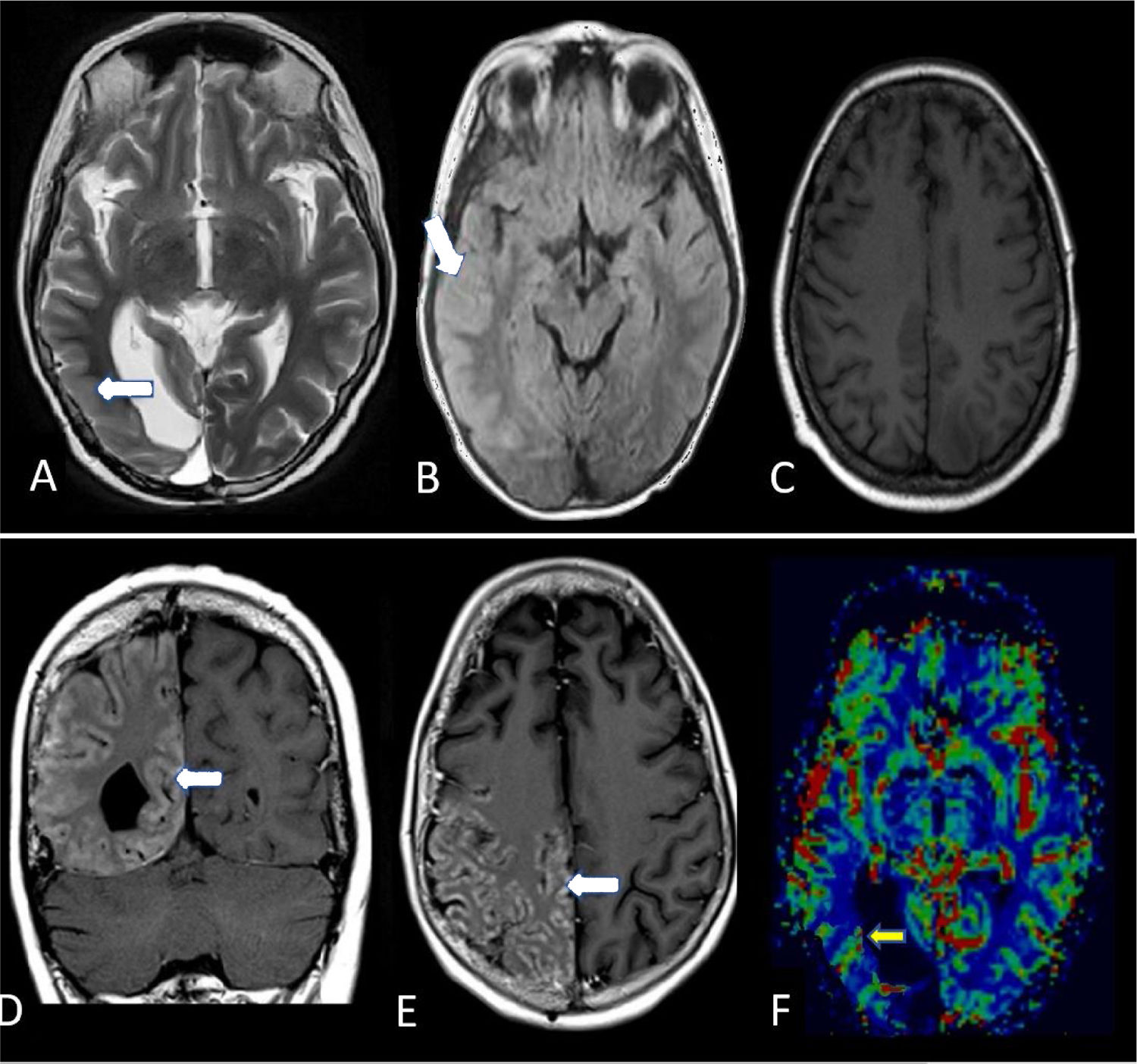
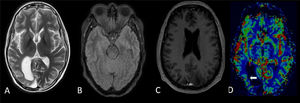
RM cerebral al día siguiente. Las imágenes en T2 (A) y FLAIR (B), alrededor de la cavidad de resección occipital derecha, muestran un marcado engrosamiento cortical posterior temporal, parietal y occipital, y un aumento de la señal en T2 (flechas blancas). La imagen en T1 sin contraste (C) no muestra realce cortical. Las imágenes poscontraste de T1 (D y E) muestran un marcado realce de predominio cortical en asociación con regiones de engrosamiento cortical (flechas blancas). En el mapa de volumen sanguíneo de perfusión (F), el realce cortical no se asocia con un cambio significativo en la perfusión cerebral, solo se observa congestión en los vasos piales de la región parietal (flecha blanca).
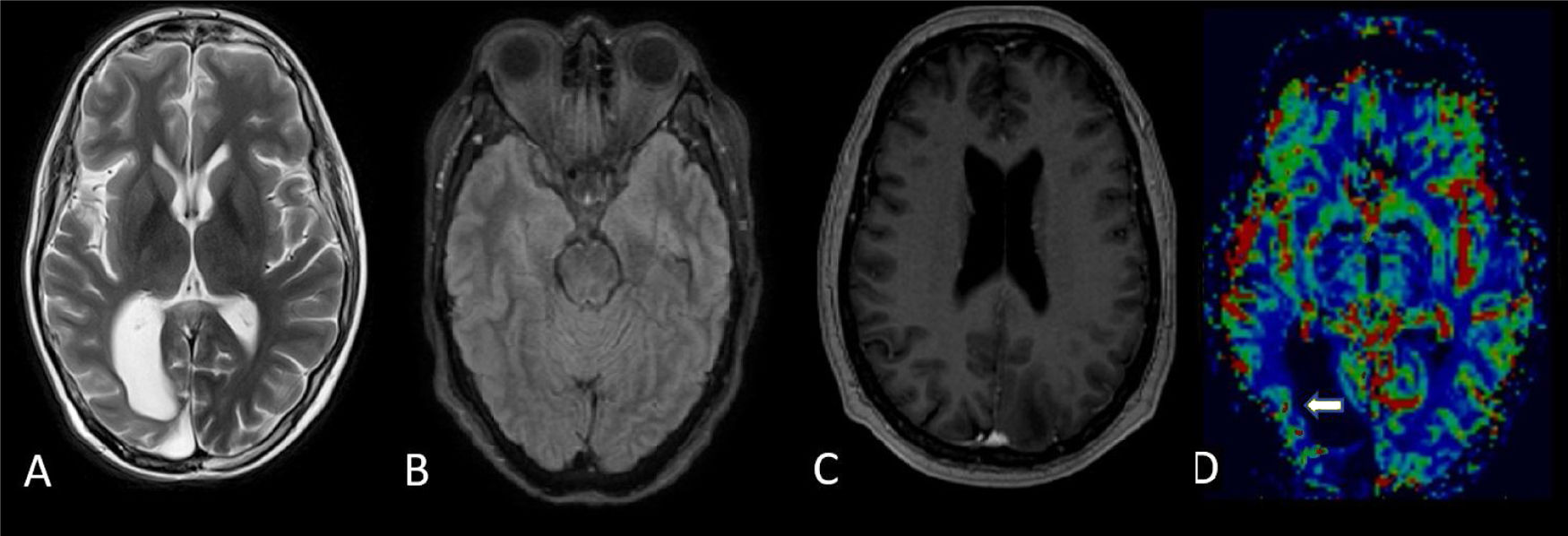
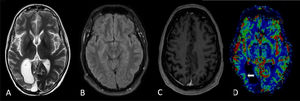
RM cerebral a las 4 semanas: en T2 axial (A), FLAIR (B) y T1 poscontraste (C), con una señal cortical T2 alta persistente muy sutil que afecta a la corteza temporal posterior, parietal y occipital derecha, pero con resolución de la mayor parte del realce cortical. En el mapa de perfusión (D), el hemisferio cerebral derecho presenta algunos focos persistentes sutiles de realce cortical con resolución del volumen sanguíneo cerebral, aumentado previamente (flecha blanca).
El SMART es un síndrome posradiación, especialmente con dosis superiores a 50Gy3; su presentación es compleja, a veces se manifiesta con convulsiones y otras no. La recuperación prolongada, a veces incompleta, no se puede explicar por la actividad convulsiva. Los dolores de cabeza con características de migraña también son muy comunes, pero la migraña no está asociada con los cambios radiológicos o los déficits residuales que duran semanas, como se observa en los casos del síndrome5,6.
Si bien el diagnóstico generalmente no es un desafío, los mecanismos fisiopatológicos responsables no están claros. Los factores podrían ser múltiples, incluida la hiperexcitabilidad neuronal, la disfunción endotelial con alteración de la autorregulación y la disminución del umbral para la depresión de propagación cortical que produce dolores de cabeza similares a las migrañas y un mayor riesgo de convulsiones7,8.
Singh et al.9 reportan la muestra más grande hasta la fecha, con 25 casos, con predominio de varones en el 60%, con mediana de edad a partir de los 32 años, con tiempo de latencia postirradiación desde los 14 años, pero con una mediana de 21,6 años. Con características clínicas en orden de frecuencia decreciente de déficit focales, convulsiones, hemiparesia, cefalea tipo migraña, encefalopatía, alteraciones visuales y otras. En nuestro caso, es una paciente femenina con la edad promedio compatible, con presentación luego de 11 años posradioterapia, presentando cuadro clínico neurológico cíclico con resolución espontánea, pero progresivo hasta la convulsión generalizada.
La RM es el estudio de imagen de elección, mostrando edema y realce de las circunvoluciones en todos los casos, con predominio de afectación de los lóbulos parietal y temporal. Se asocia la persistencia de los síntomas mayor de 10 semanas a una mayor edad, a la afectación del lóbulo temporal y a la presencia de restricción de la difusión en secuencia DWI/ADC9. Nuestra paciente presentó engrosamiento cortical, señal T2 alta y realce unilateral cortical en el volumen de irradiación previo, con ligera alteración de la perfusión, probablemente a una posible causa de disfunción vascular o al periodo postictal10,11.
El diagnóstico es clínico y radiológico. Sin embargo, las características pueden estar presentes en pacientes sin antecedente de radioterapia previa que presentan convulsiones o migrañas hemipléjicas, por lo que se debe buscar el antecedente9,11. El diagnóstico de nuestra paciente fue respaldado por las presentaciones cíclicas, que se habían resuelto sin tratamiento. Los estudios de LCR descartaron otros diferenciales, incluido un proceso infeccioso o vasculitis cerebral, y no demostraron células tumorales. No es necesario realizar biopsia, porque solo ayudan a excluir la recurrencia del tumor, pero no puede confirmar SMART, ya que suele encontrarse gliosis inespecífica o sin daño vascular9,12.
No existe un tratamiento estandarizado, suele recomendarse la administración de corticoides asociados a los anticonvulsivantes13. En nuestro caso usamos corticoides durante 5 días, con ácido valproico como mantenimiento; dicho esquema evitó nuevos eventos por al menos 2años.
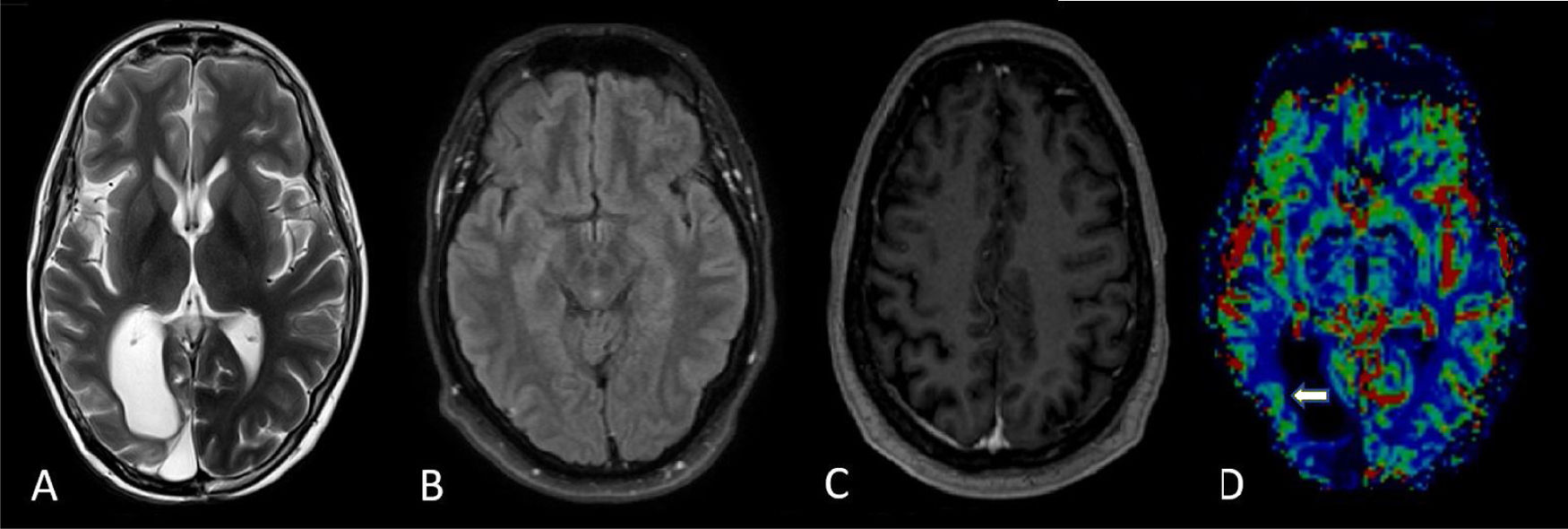
Durante las evaluaciones de las series de RM, posterior al primer día, se observó el realce de la circunvolución y el engrosamiento cortical más marcado, no asociado a un aumento significativo de la perfusión; esto puede atribuirse a que en la fase postictal puede haber una reducción del volumen sanguíneo cerebral con hipoperfusión14. A las 4 semanas y 6 meses, los síntomas neurológicos se habían resuelto, así mismo la perfusión cerebral era simétrica.
ConclusiónEn los pacientes posradioterapia cerebral y clínica de migraña con o sin aura o focalización neurológica se debe realizar una anamnesis y una exploración física minuciosas para impedir pruebas diagnósticas invasivas innecesarias, como la biopsia. Ante la sospecha de un SMART, es necesario la imagen de RM con contraste, en búsqueda de la captación cortical unilateral y alteraciones en la perfusión en el volumen de irradiación; esta última característica está asociada con la persistencia de los síntomas neurológicos.
FinanciaciónEste estudio no presentó financiación.
Conflicto de interesesNo existen potenciales conflictos de intereses con esta investigación.
Los autores agradecen a la Universidad Peruana Los Andes y al Centro Especializado María Auxiliadora.