La esclerosis múltiple es una enfermedad desmielinizante, de origen multifactorial, que se presenta como brotes clínicos discapacitantes por afectación del sistema nervioso central. La prevalencia de esta enfermedad es alta en países cuya población es predominantemente caucásica, pero se cuenta con poca información sobre su comportamiento epidemiológico en la población latinoamericana, principalmente en la región de Centroamérica.
ObjetivoDescribir el perfil epidemiológico de la esclerosis múltiple en Costa Rica.
Pacientes y métodosEstudio longitudinal, observacional y retrospectivo de casos registrados en los hospitales de la seguridad social, entre 1990 y diciembre de 2017. Para la clasificación diagnóstica se utilizó el panel de criterios de McDonald del 2010.
DesarrolloSe obtuvo un total de 445 casos para una prevalencia de 8,9 casos por 100.000 habitantes, y una incidencia de 8,3 casos por millón de habitantes en el 2017. Un 70% de los casos se concentra en la capital, San José, y del total, un 69,2% son mujeres. Predomina la variante remitente recurrente de la enfermedad, representando un 81% del total. La edad promedio de presentación es de 32 años, y a un 56% de los pacientes se les diagnostica en el primer año de los síntomas. Un 70% de los casos tienen bandas oligoclonales presentes, en tanto que el 96,2% de ellos ha recibido medicación inmunomoduladora, donde predomina el interferón como abordaje inicial en un 84,8%.
ConclusionesCon relación al área centroamericana, la esclerosis múltiple en Costa Rica presenta una incidencia y prevalencia superior a la mayoría de los paises, aunque es similar a la de Panamá.
Multiple sclerosis (MS) is a demyelinating disease with a multifactorial origin. It is a disease characterized by disabling inflammatory attacks in the central nervous system. The prevalence of MS is high in countries with a predominant Caucasian population, but there is scarce information about the epidemiology of the disease in Latin American people, mainly in the Central American region.
ObjectiveTo describe the epidemiological profile of MS in Costa Rica.
Patients and methodsThis is a longitudinal, observational and retrospective study, based on recorded cases of MS in hospitals belonging to the social security system in Costa Rica, between January 1990 and December 2017. For clinical diagnosis, the McDonald‘s 2010 criteria panel was selected.
DevelopmentA total of 445 cases were selected from the medical records, for a calculated prevalence of 8.9 cases per 100 000 habitants and incidence of 8.3 cases per million inhabitants in 2017. Seventy percent of cases were concentrated in the capital city of San José. Women represented 69.2% of the population of patients. The relapsing-remitting form of MS was present in 81% of cases. The average age of presentation was 32 years and 56% of patients were diagnosed in the first year of symptoms. 70% had typical oligoclonal bands in the cerebrospinal fluid, while 96.2% of patients received immune-modulating therapy, being interferon a 84.8% of the initial prescriptions.
ConclusionsMS in Costa Rica has a prevalence similar Panama and higher than other Central American countries.
La esclerosis múltiple (EM) es una enfermedad que se caracteriza por brotes de discapacidad en cualquier sistema funcional (visual, motor, sensitivo, de coordinación, lenguaje, control de esfínteres, entre otros) que son producidos por inflamación y desmielinización del sistema nervioso central. Se considera que la EM es un padecimiento multifactorial, con pilares genéticos y ambientales. Es la enfermedad no traumática más discapacitante de la población adulta joven alrededor del mundo1–3.
En los últimos años se ha notado un aumento general de la incidencia a nivel global. Algunas de las explicaciones de este fenómeno son: mezclas demográficas en los países a partir de migraciones múltiples, más personal de salud que conocen la enfermedad y que cuentan con las herramientas para su reconocimiento, así como la homogeneización internacional de los criterios para el diagnóstico4–6.
Existe poca información sobre los aspectos epidemiológicos y clínicos de la EM en Latinoamérica pero, sobre todo en la región centroamericana. La falta de planificación de tiempo y recursos para la investigación en los países latinoamericanos es una de las principales fuentes de desinformación. Dentro de la información disponible, se ha descrito un gradiente latitudinal, con preponderancia de la enfermedad en el norte de México y en los países del cono sur, con un descenso marcado de la incidencia en las poblaciones más ecuatoriales7,8. Por ejemplo, algunos estudios sitúan la prevalencia de la EM en Colombia entre 1,48 y 4,98 casos por 100.000 habitantes; mientras que en Chile se calculó 5,69 por 100.000 habitantes. En contraste, Uruguay reportó 30 casos por 100.000 habitantes9.
En América Central, en una revisión conjunta entre países de la región, se aportaron datos muy heterogéneos, debido principalmente a la calidad de los registros locales. La prevalencia promedio en la región fue de 10,1 casos por 100.000 habitantes; con un rango desde 0,9 (en Nicaragua), hasta 77,7 (Puerto Rico). Panamá y Costa Rica reportaron una prevalencia similar de 8,9 casos por 100.000 habitantes en cada país, que se aproxima al promedio calculado. En todos los países, la relación de la enfermedad mujer a varón fue de 3 a 110.
El presente estudio actualiza el cálculo de la prevalencia e incidencia de la EM en Costa Rica, revisado con corte en diciembre de 2017. Se amplían también los detalles del perfil demográfico y aspectos clínicos de la población estudiada, que corresponde al conjunto de pacientes controlados en los servicios de neurología de los centros de salud del seguro social del país, cuya cobertura es mayor de un 85% de la población costarricense11.
Pacientes y métodosSe realizó un estudio observacional descriptivo, longitudinal-retrospectivo, de serie de casos. No se realizaron estudios de comparación, solamente se describieron aspectos clínicos y de tratamiento de un grupo de personas.
El estudio fue aprobado por el Comité Ético Científico Institucional con el número de protocolo de investigación R017-SABI-00144.
Posteriormente se revisaron los expedientes de pacientes con el diagnóstico de EM de los hospitales que cuentan con neurólogos de adultos de la Caja Costarricense de Seguro Social, específicamente Hospital San Juan de Dios, Hospital Calderón Guardia, Hospital México, Hospital Escalante Pradilla, Hospital San Rafael de Alajuela, Hospital San Vicente Paúl, Hospital de San Carlos, Hospital Max Peralta y Hospital Monseñor Sanabria. Se excluyó el Hospital Tony Facio debido a que los pacientes de esa área son valorados en el Hospital Calderón Guardia.
Se incluyeron los pacientes que cumplieran los criterios de McDonald12, publicados en el 2010 en el periodo comprendido entre enero de 1990 a diciembre del 2017. De importancia fue la agrupación según las variantes de EM12,13. Se excluyeron los pacientes fallecidos debido a la dificultad para obtener los registros médicos de estos.
Los estudios de bandas oligoclonales se realizaron con la técnica de isoelectroenfoque por un único centro hospitalario, el Hospital San Juan de Dios; el reporte de estos se basa en la clasificación tradicional, según la presencia de bandas en líquido cefalorraquídeo, suero o ambas14. Mientras que el virus JC fue realizado mediante la técnica del stratify JVC index (ensayo ELISA).
Análisis de datosPreviamente definidas las variables y su codificación, se alimentó la información en una base de datos de Excel® versión Office® 2016. Una vez completa la fase de digitalización, se exportó la información al software SPSS® v.25 para el procesamiento y el análisis de los datos. Se recalcularon las variables numéricas en categóricas para variables de resultados de pruebas o test y de la escala Expanded Disability Status Scale (EDSS)15, en sus respectivas clasificaciones de normalidad o de severidad. Por otra parte, se crearon variables de tipo numéricas que indicaran el tiempo transcurrido entre variables de fecha.
Con respecto al análisis de la información, el primer nivel de análisis se realizó a través de la estadística descriptiva de las variables según sexo. Para variables categóricas por distribución de frecuencia absoluta y relativa y, variables numéricas a través de distribución de medias y dispersión. El segundo nivel de análisis se aplicó calculando los intervalos de confianza fijado al IC 95% para los datos descriptivos.
Finalmente, como los expedientes consultados en el 2018 fueron de personas vivas con diagnóstico de EM a la fecha, captados por los diferentes centros de salud del país, permitió estimar la prevalencia de la enfermedad, usando como denominador el dato poblacional a mitad del periodo en Costa Rica para el 2018.
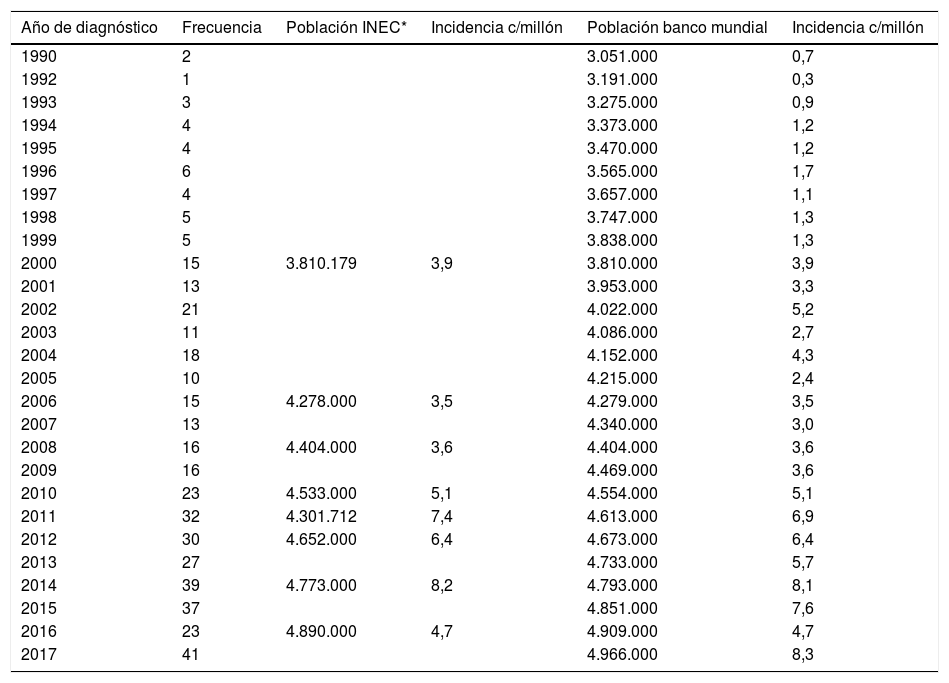
ResultadosCaracterísticas clínicas y demográficasSe revisaron 741 expedientes de pacientes con el diagnóstico de EM, reportados por los servicios de estadística de cada hospital. Un total de 445 pacientes fueron incluidos por cumplir con los criterios de McDonald (2010). La prevalencia para el 2017 fue de 8,9 casos por 100.000 habitantes, tomando en cuenta una población de 5.022.000 habitantes. La incidencia de EM desde 1990 hasta el 2017 encontrada en este estudio se describe en la tabla 1.
Incidencia de la esclerosis múltiple en Costa Rica de 1990 al 2017
| Año de diagnóstico | Frecuencia | Población INEC* | Incidencia c/millón | Población banco mundial | Incidencia c/millón |
|---|---|---|---|---|---|
| 1990 | 2 | 3.051.000 | 0,7 | ||
| 1992 | 1 | 3.191.000 | 0,3 | ||
| 1993 | 3 | 3.275.000 | 0,9 | ||
| 1994 | 4 | 3.373.000 | 1,2 | ||
| 1995 | 4 | 3.470.000 | 1,2 | ||
| 1996 | 6 | 3.565.000 | 1,7 | ||
| 1997 | 4 | 3.657.000 | 1,1 | ||
| 1998 | 5 | 3.747.000 | 1,3 | ||
| 1999 | 5 | 3.838.000 | 1,3 | ||
| 2000 | 15 | 3.810.179 | 3,9 | 3.810.000 | 3,9 |
| 2001 | 13 | 3.953.000 | 3,3 | ||
| 2002 | 21 | 4.022.000 | 5,2 | ||
| 2003 | 11 | 4.086.000 | 2,7 | ||
| 2004 | 18 | 4.152.000 | 4,3 | ||
| 2005 | 10 | 4.215.000 | 2,4 | ||
| 2006 | 15 | 4.278.000 | 3,5 | 4.279.000 | 3,5 |
| 2007 | 13 | 4.340.000 | 3,0 | ||
| 2008 | 16 | 4.404.000 | 3,6 | 4.404.000 | 3,6 |
| 2009 | 16 | 4.469.000 | 3,6 | ||
| 2010 | 23 | 4.533.000 | 5,1 | 4.554.000 | 5,1 |
| 2011 | 32 | 4.301.712 | 7,4 | 4.613.000 | 6,9 |
| 2012 | 30 | 4.652.000 | 6,4 | 4.673.000 | 6,4 |
| 2013 | 27 | 4.733.000 | 5,7 | ||
| 2014 | 39 | 4.773.000 | 8,2 | 4.793.000 | 8,1 |
| 2015 | 37 | 4.851.000 | 7,6 | ||
| 2016 | 23 | 4.890.000 | 4,7 | 4.909.000 | 4,7 |
| 2017 | 41 | 4.966.000 | 8,3 |
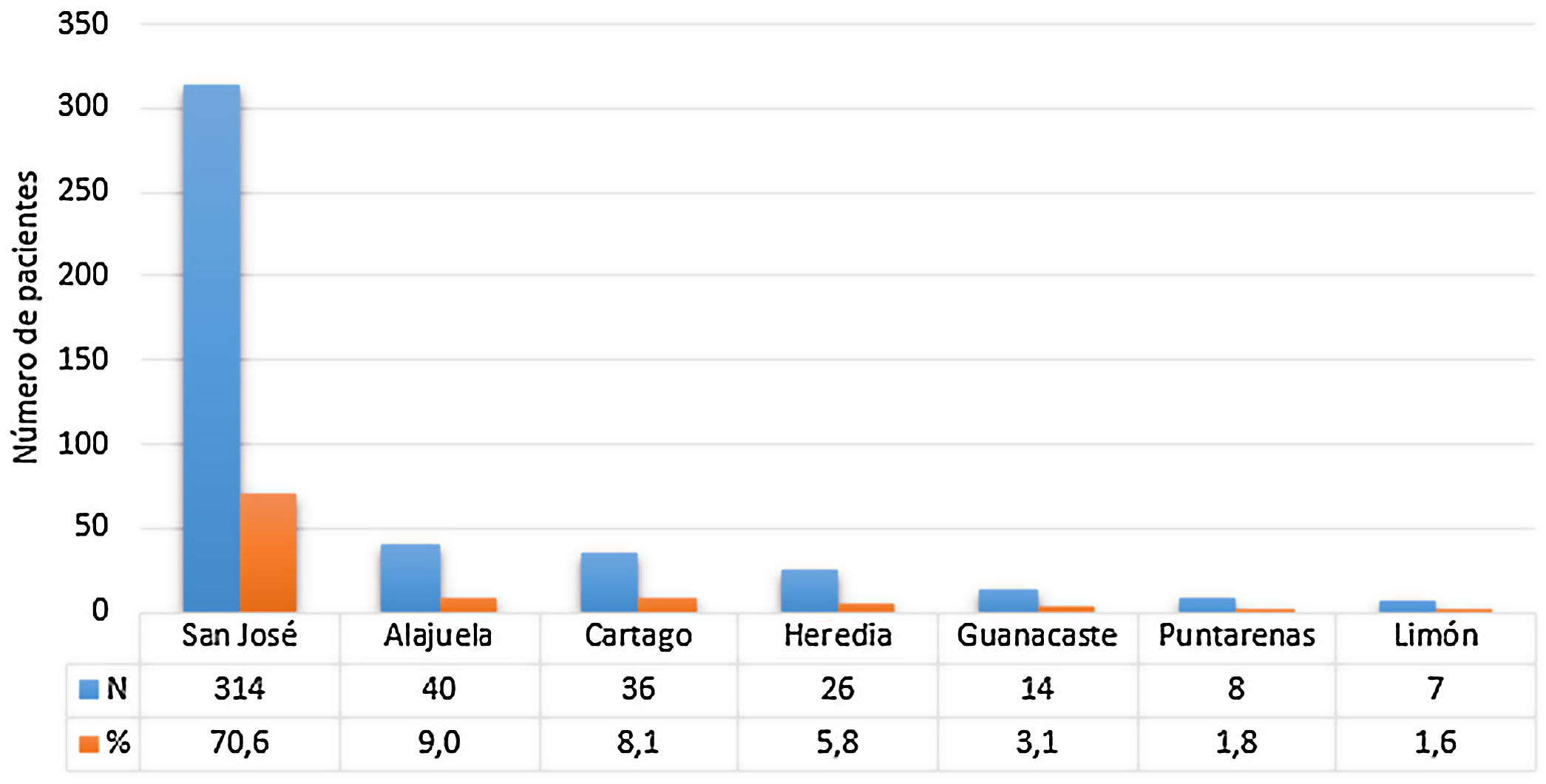
La mayoría de los pacientes reportaron que su provincia de domicilio era San José, la capital (70%), mientras que el menor número de casos se encuentran en las provincias de predominio rural, Guanacaste y Limón (fig. 1).
En la distribución por sexo, un 69,2% (308) de los pacientes son mujeres y un 30,8% (137) varones. De estos pacientes 361 (81%) presentó la variante remitente recurrente, 72 (16,2%) una forma secundaria progresiva y solo 12 (2,7%) la forma primaria progresiva.
La edad al inicio de los síntomas fue a los 32±10,9 años, encontrándose la mayoría de los pacientes entre los 26 y 35 años (tabla 2). Mientras que la edad al diagnóstico de la enfermedad es de 35,3±11,4, con un mínimo de 12 años y un máximo de 63 años.
Características etarias de la población al inicio de los síntomas, tiempo demorado para realizar el diagnóstico y años de evolución de la enfermedad
| Edad de inicio de los síntomas | Años entre inicio de síntomas y diagnóstico | Años de evolución de la enfermedad | ||||||
|---|---|---|---|---|---|---|---|---|
| N | 439 | — | N | 426 | — | N | 434 | — |
| Media | 32,0 | — | Media | 3,2 | — | Media | 11,2 | — |
| DS | 10,9 | — | DS | 5,0 | — | DS | 8,7 | — |
| Mínimo | 11 | — | Mínimo | 0 | — | Mínimo | 0 | — |
| Máximo | 63 | — | Máximo | 29 | — | Máximo | 46 | — |
| Agrupada | N | % | Agrupada | N | % | Agrupada | N | % |
|---|---|---|---|---|---|---|---|---|
| ≤15 | 13 | 2,9 | ≤1,00 | 252 | 56,6 | ≤3 | 89 | 20 |
| 16-25 | 127 | 28,5 | 1,01-6 | 105 | 23,6 | 4-13 | 196 | 44,0 |
| 26-35 | 141 | 31,7 | 6,01-11 | 36 | 8,1 | 14-23 | 109 | 24,5 |
| 36-45 | 105 | 23,6 | 11,01-16 | 17 | 3,8 | 24-33 | 32 | 7,2 |
| 46-55 | 45 | 10,1 | 16,01-21 | 9 | 2,0 | 34-43 | 6 | 1,3 |
| ≥56 | 8 | 1,8 | ≥21,01 | 7 | 1,6 | ≥44 | 2 | 0,4 |
DS: desviación estándar.
En el 56% de los pacientes, el tiempo transcurrido entre el inicio de los síntomas y el diagnóstico es menor a un año y en el 80% de los pacientes este periodo es menor a los 6 años. En el otro extremo encontramos 7 pacientes con el tiempo máximo de 21 años entre el inicio de los síntomas y el diagnóstico (tabla 2).
La evolución de la enfermedad es menor a 13 años en un 64% de los pacientes, con una media de 11,2 años de evolución en 434 pacientes (tabla 2).
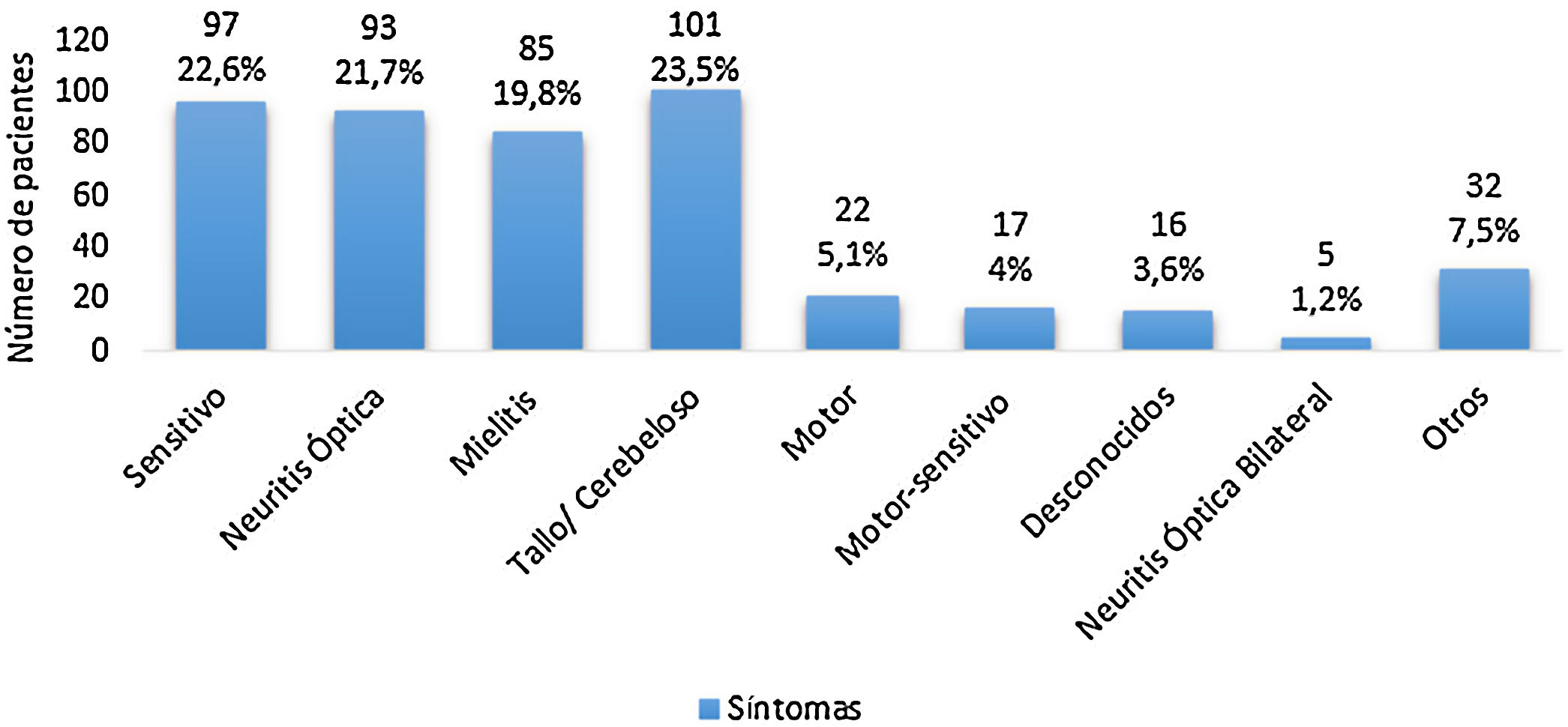
Los síntomas durante el primer evento se observan en la figura 2, siendo más frecuentes los síntomas sensitivos, seguido de neuritis óptica y los síntomas medulares.
La concomitancia de otras enfermedades autoinmunes se encontró en 11 pacientes, siendo más frecuente el hipotiroidismo autoinmune (n=6) y la enfermedad celíaca (n=3), ambas encontradas de manera simultánea en 2 pacientes. Solo hubo un caso asociado de hipertiroidismo autoinmune, diabetes mellitus tipo 1, púrpura trombocitopénica idiopática, artritis reumatoide, psoriasis y de colitis ulcerosa crónica específica, presentaron un único caso.
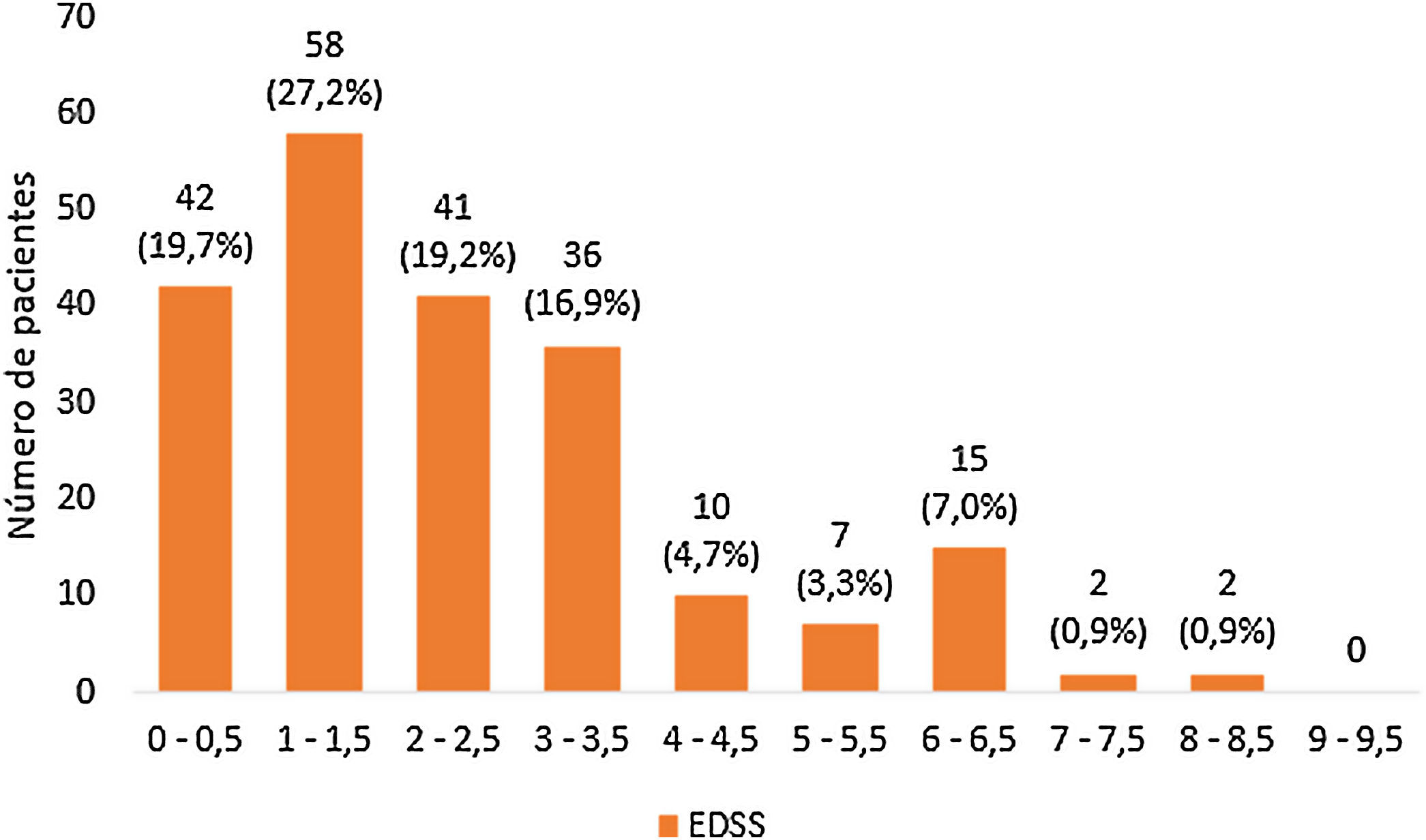
El puntaje da la escala EDSS de los pacientes al momento del diagnóstico de la enfermedad se anotó en 213 pacientes, encontrándose la mayoría de los pacientes entre 1,0 y 1,5; mientras que ningún paciente presentaba EDSS en 9-9,5 (fig. 3).
Estudios complementariosSe realizó el estudio de bandas oligoclonales en 241 pacientes, de los cuales el 70% presentaron positividad de la prueba. De estos, un 56,4% presentaron un patrón tipo 2 y un 13% el patrón tipo 3. El patrón tipo 4 fue detectado en 6 pacientes (2,4%).
La vitamina B12 fue realizada en 207 pacientes, de los cuales el 33,8% tenía deficiencia de la misma (<300pg/ml según rangos del laboratorio).
Mientras que el virus JC se realizó en 45 pacientes, siendo positivo (>0,4) en el 44,4% de los pacientes, negativo en el 33,3% (<0,2) e indeterminado en el 22,2% (0,2-0,4).
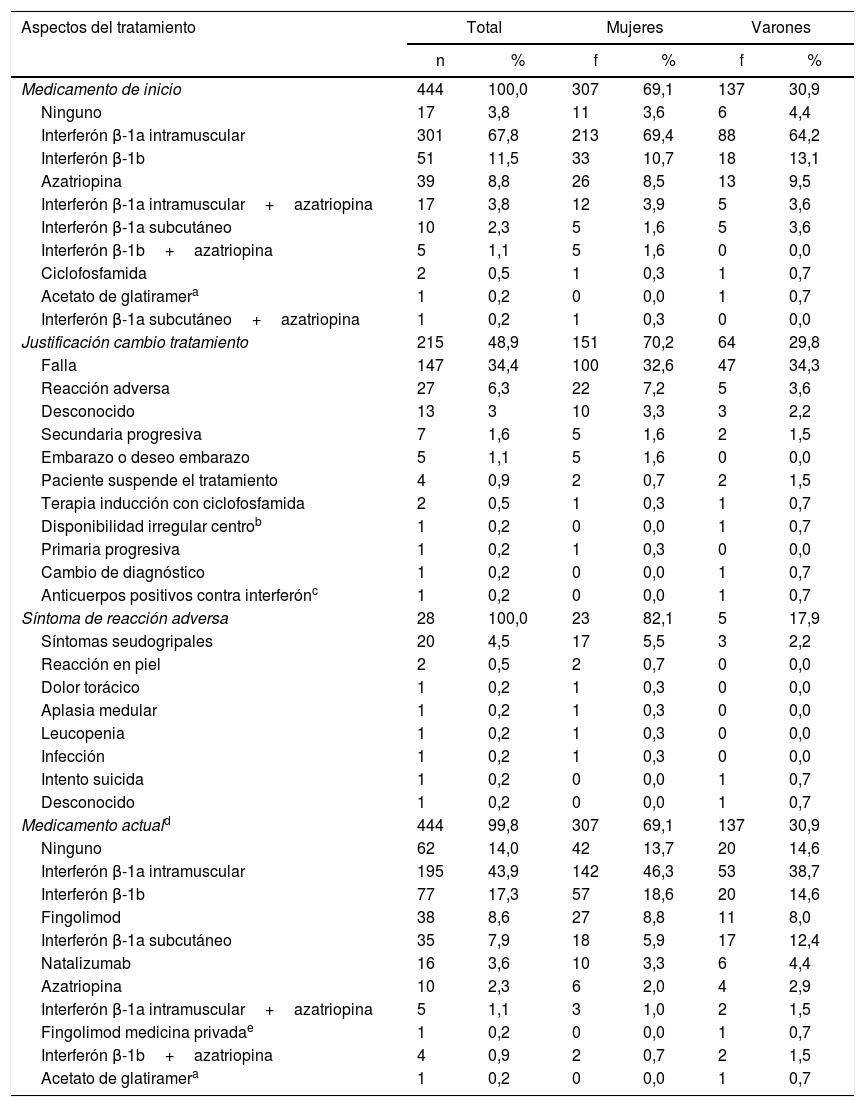
TratamientoCon respecto al tratamiento, el 96,2% de los casos recibió algún tipo de tratamiento inmunomodulador. El interferón fue la terapia de inicio en el 84,8% de los pacientes, y en un 5,9% se asoció este tratamiento con azatriopina (tabla 3).
Tratamiento de los pacientes con esclerosis múltiple
| Aspectos del tratamiento | Total | Mujeres | Varones | |||
|---|---|---|---|---|---|---|
| n | % | f | % | f | % | |
| Medicamento de inicio | 444 | 100,0 | 307 | 69,1 | 137 | 30,9 |
| Ninguno | 17 | 3,8 | 11 | 3,6 | 6 | 4,4 |
| Interferón β-1a intramuscular | 301 | 67,8 | 213 | 69,4 | 88 | 64,2 |
| Interferón β-1b | 51 | 11,5 | 33 | 10,7 | 18 | 13,1 |
| Azatriopina | 39 | 8,8 | 26 | 8,5 | 13 | 9,5 |
| Interferón β-1a intramuscular+azatriopina | 17 | 3,8 | 12 | 3,9 | 5 | 3,6 |
| Interferón β-1a subcutáneo | 10 | 2,3 | 5 | 1,6 | 5 | 3,6 |
| Interferón β-1b+azatriopina | 5 | 1,1 | 5 | 1,6 | 0 | 0,0 |
| Ciclofosfamida | 2 | 0,5 | 1 | 0,3 | 1 | 0,7 |
| Acetato de glatiramera | 1 | 0,2 | 0 | 0,0 | 1 | 0,7 |
| Interferón β-1a subcutáneo+azatriopina | 1 | 0,2 | 1 | 0,3 | 0 | 0,0 |
| Justificación cambio tratamiento | 215 | 48,9 | 151 | 70,2 | 64 | 29,8 |
| Falla | 147 | 34,4 | 100 | 32,6 | 47 | 34,3 |
| Reacción adversa | 27 | 6,3 | 22 | 7,2 | 5 | 3,6 |
| Desconocido | 13 | 3 | 10 | 3,3 | 3 | 2,2 |
| Secundaria progresiva | 7 | 1,6 | 5 | 1,6 | 2 | 1,5 |
| Embarazo o deseo embarazo | 5 | 1,1 | 5 | 1,6 | 0 | 0,0 |
| Paciente suspende el tratamiento | 4 | 0,9 | 2 | 0,7 | 2 | 1,5 |
| Terapia inducción con ciclofosfamida | 2 | 0,5 | 1 | 0,3 | 1 | 0,7 |
| Disponibilidad irregular centrob | 1 | 0,2 | 0 | 0,0 | 1 | 0,7 |
| Primaria progresiva | 1 | 0,2 | 1 | 0,3 | 0 | 0,0 |
| Cambio de diagnóstico | 1 | 0,2 | 0 | 0,0 | 1 | 0,7 |
| Anticuerpos positivos contra interferónc | 1 | 0,2 | 0 | 0,0 | 1 | 0,7 |
| Síntoma de reacción adversa | 28 | 100,0 | 23 | 82,1 | 5 | 17,9 |
| Síntomas seudogripales | 20 | 4,5 | 17 | 5,5 | 3 | 2,2 |
| Reacción en piel | 2 | 0,5 | 2 | 0,7 | 0 | 0,0 |
| Dolor torácico | 1 | 0,2 | 1 | 0,3 | 0 | 0,0 |
| Aplasia medular | 1 | 0,2 | 1 | 0,3 | 0 | 0,0 |
| Leucopenia | 1 | 0,2 | 1 | 0,3 | 0 | 0,0 |
| Infección | 1 | 0,2 | 1 | 0,3 | 0 | 0,0 |
| Intento suicida | 1 | 0,2 | 0 | 0,0 | 1 | 0,7 |
| Desconocido | 1 | 0,2 | 0 | 0,0 | 1 | 0,7 |
| Medicamento actuald | 444 | 99,8 | 307 | 69,1 | 137 | 30,9 |
| Ninguno | 62 | 14,0 | 42 | 13,7 | 20 | 14,6 |
| Interferón β-1a intramuscular | 195 | 43,9 | 142 | 46,3 | 53 | 38,7 |
| Interferón β-1b | 77 | 17,3 | 57 | 18,6 | 20 | 14,6 |
| Fingolimod | 38 | 8,6 | 27 | 8,8 | 11 | 8,0 |
| Interferón β-1a subcutáneo | 35 | 7,9 | 18 | 5,9 | 17 | 12,4 |
| Natalizumab | 16 | 3,6 | 10 | 3,3 | 6 | 4,4 |
| Azatriopina | 10 | 2,3 | 6 | 2,0 | 4 | 2,9 |
| Interferón β-1a intramuscular+azatriopina | 5 | 1,1 | 3 | 1,0 | 2 | 1,5 |
| Fingolimod medicina privadae | 1 | 0,2 | 0 | 0,0 | 1 | 0,7 |
| Interferón β-1b+azatriopina | 4 | 0,9 | 2 | 0,7 | 2 | 1,5 |
| Acetato de glatiramera | 1 | 0,2 | 0 | 0,0 | 1 | 0,7 |
Durante la evolución, el 48,9% de los pacientes requirió cambio de la terapia inicial, siendo las principales causas la falla terapéutica y las reacciones adversas, una con el 34,4% y la otra con el 6,3%, respectivamente. Los síntomas presentados durante las reacciones adversas se anotan en la tabla 3.
Durante la presente publicación no se describen los pacientes que requirieron más de 2 tratamientos de la enfermedad.
Al finalizar el estudio en el 2017, un 86% de los pacientes se encontraba en tratamiento, siendo los interferones la terapia más frecuente, seguido por el fingolimod y el natalizumab (tabla 3).
DiscusiónEl presente estudio representa la primera descripción conjunta de las características clínicas, demográficas y de tratamiento, de los pacientes con EM en Costa Rica. Debido a que el sistema de salud social costarricense (Caja Costarricense de Seguro Social) asegura a la mayoría de la población y también considerando el alto costo que implicaría la atención y el tratamiento de los pacientes de forma autofinanciada, es probable que este estudio incluya a la mayoría de los pacientes con EM en el país.
La prevalencia de EM coincide con la reportada por Gracia et al. (2017), la cual es similar a la encontrada en Panamá, pero superior a la de otros países de Centroamérica10 y menor a la reportada en Argentina por Rojas et al. (2012)8. Lo anterior, se supone, es debido al tipo de mestizaje encontrado en la población costarricense; Cámpos-Sanchez et al. (2013), reportaron la composición genética ancestral en la población costarricense, con el siguiente resultado: 45,6% europeo, 33,5% nativo americano, 11,7% africano y 9,2% chino. Sin embargo, este resultado varía según la región del país, siendo mayor la descendencia europea en el Valle Central (55,3%), que incluye la Gran Área Metropolitana16. No se encontraron reportes previos de la incidencia de la EM en Costa Rica.
La edad de inicio de la enfermedad en los pacientes, y el predominio del sexo femenino encontrados en este estudio, coinciden con lo reportado en la literatura3,17. Mientras que, con respecto a la región geográfica a la que pertenece el paciente, los resultados evidencian una menor cantidad de personas afectados por la EM en las provincias costeras, lo anterior, probablemente obedezca al mayor mestizaje de la población en estas provincias como se indicó previamente. El menor número de casos se encuentra en la provincia de Limón, que presenta la mayor proporción de habitantes afrodescendientes del país, grupo étnico en el cual la EM es menos frecuente9,18. Estos datos son similares a los reportados por Negrotto y Correale (2018)19 en otras poblaciones de Latinoamérica con ascendencia genética similar a las encontrada en el Caribe costarricense.
La distribución, de acuerdo a la variante de EM, evidencia que solo un 2,7% de los pacientes presenta una forma primaria progresiva de la enfermedad, porcentaje muy inferior al 15% reportado en la literatura20,21. Este porcentaje, de pacientes con EM primaria progresiva, es muy cercano al reportado en otros países de la región como Guatemala y Panamá10, pero inferior también al reportado en países de Sudamérica9,22. Es probable que esto obedezca en parte a que los pacientes con EM primaria progresiva inician con la enfermedad en promedio a una edad superior a los 40 años20,23,24, mayor al promedio de edad de la población de este estudio; pero también a las características del diagnóstico que se manejaba previamente y a las limitaciones terapéuticas existentes, hasta años recientes.
El porcentaje de pacientes con EM secundaria progresiva, en este estudio es de un 16,2%, duplicando, el porcentaje reportado de esta variante en otros países de la región10; sin embargo, es similar al porcentaje de las formas crónicas progresivas reportados por investigadores en Sudamérica9. En un estudio previo en esta misma población, la frecuencia de la variante secundaria progresiva alcanzó el 55,6% en los varones, con edad promedio de 40,8±12,7 años, mientras que la variante de brote de remisión fue de 88,9% en el grupo de mujeres con una edad promedio de 38,2 años25. Estos datos muestran que la edad es un factor determinante en la progresión de la enfermedad, lo cual también fue reportado en los estudios de Vukusic y Confavreux26.
La mayoría de los pacientes de este estudio se diagnosticaron en menos de un año, lo cual puede explicarse por varios factores: la seguridad social cuenta actualmente con un centro nacional de resonancia magnética, hay fácil acceso a la realización de bandas oligoclonales y existe una mayor cantidad de neurólogos en el país. Dichas razones pueden también contribuir a la presencia de un EDSS menor al momento del diagnóstico.
En cuanto a la manifestación clínica inicial, la frecuencia de los síntomas sensitivos (22,6%), neuritis óptica (21,7%) y síntomas medulares (19,8%) fue menor a lo reportado en la literatura17,27,28, sin embargo, es similar a lo reportado en otras poblaciones de Sudamérica9.
La presencia de las bandas oligoclonales reviste especial importancia, principalmente al considerar la revisión de los criterios de McDonald en el 201729; en el grupo de estudio la positividad de las bandas oligoclonales fue del 70%, incluyendo pacientes con el patrón tipo 2 y 3. Este resultado es similar al 73,9 y 72,9% reportado por Negrotto et al. (2020)30, así como por Alonso et al. (2020)22, respectivamente, en pacientes portadores de EM en Argentina, sin embargo, resulta superior al 52,3% encontrado en el grupo de 86 pacientes de la misma población, realizado en el periodo del 2009 al 201531. El aumento en la positividad se debe al dominio de la técnica utilizada por parte del laboratorio clínico, ya que es el mismo centro el que realiza la prueba desde el año 2009.
Con relación a la terapia, la mayoría de los pacientes recibieron interferón como tratamiento de inicio, debido a que es la única terapia en el seguro social costarricense que puede prescribirse sin realizar un trámite administrativo de compra. El porcentaje de pacientes que recibe tratamiento modificador de la enfermedad es de un 96,2%, levemente superior al 93% reportado por un grupo de 76 pacientes en el estudio de Carnero et al. (2019)32. El uso de interferones como tratamiento en la mayoría de los pacientes con EM en Costa Rica, obedece al hecho de que el resto de los medicamentos modificadores de la enfermedad requiere, para su aprobación, de una solicitud ante el comité regulador de farmacoterapia de la institución aseguradora.
El porcentaje de pacientes que presenta falla terapéutica encontrado en el estudio fue bajo (34%), sobre todo si se considera que la reducción en la tasa de recaídas de la enfermedad con esta terapia es del 27 al 30%33–38. Lo anterior puede estar influenciado por varios factores, primero, el presente estudio incluye pacientes desde 1990, momento en el cual la disponibilidad de terapias era limitada y únicamente se tenía acceso a azatriopina e interferón. Posteriormente, a lo largo de los años han ido ingresando nuevas terapias al país, pero como se mencionó anteriormente se requiere de un trámite administrativo y la aprobación de un comité regulador para el cambio a otras terapias, aunado a que algunos pacientes ya se encontraban en etapas progresivas de la enfermedad cuando ingresaron dichas terapias, lo cual se ejemplifica en la media del tiempo de evolución de la enfermedad de 11 años, encontrada en el estudio.
En cuanto a las limitaciones del estudio, algunos registros médicos no se encontraban disponibles para su revisión, debido a la metodología de archivado, y porque, al incluirse registros desde 1990, podían también inactivarse o microfilmarse. No se logró integrar a los pacientes fallecidos debido a que la mayoría de esos expedientes no se encontraban disponibles por su almacenamiento en un área física distinta. También deben de tenerse en cuenta las limitaciones típicas de los estudios retrospectivos, en los cuales la información recolectada, se ve afectada por la calidad de los registros, los cuales varían de forma significativa entre quienes los realizan. Finalmente se debe considerar la necesidad permanente de actualizar la información, el registro de pacientes con criterios diagnósticos óptimos y, sobre todo los perfiles de tratamiento, dados los avances en esta área y el crecimiento de oferta de medicamentos en le mercado.
ConclusionesSe obtiene, de forma satisfactoria, una adecuada información epidemiológica de los pacientes con EM en Costa Rica. Como se mencionó, el estudio resulta pionero en la descripción estructurada de esta enfermedad y a pesar de las limitaciones que se han descrito, representa una metodología de trabajo que se puede reproducir fácilmente para aproximar los aspectos epidemiológicos de otras enfermedades, dadas las características del sistema de salud costarricense, principalmente por su poco fraccionamiento y alcances de la cobertura en la seguridad social. Además, es importante considerar el presente reporte, como una base para la toma de decisiones en temas de financiamiento, proyección de tratamiento y atención, aspectos de gran importancia en enfermedades de alto costo, como la EM.
Conflicto de interesesLos autores declaran que no existen conflictos de intereses.