Las complicaciones neurológicas de la fiebre botonosa (FBM) son infrecuentes.
Caso clínicoMujer, 43 años. Reside en un medio rural. A la exploración, fiebre, dos manchas negras y rigidez de nuca.
La punción lumbar muestra líquido claro con monocitosis. Con la sospecha de meningitis se solicitó serología para Rickettsia conorii, y se inició doxiciclina 100 mg/12 h durante siete días.
ResultadosR. conorii, un microorganismo infrecuente; se comporta como una meningitis vírica, pero responde sólo al tratamiento antibiótico.
ConclusionesLa meningitis por R. conorii debe tenerse en cuenta en áreas endémicas y zonas rurales y sólo responde al tratamiento antibiótico.
The neurological complications of botanical fever (FBM) are infrequent.
Clinical caseWoman, 43 years old. Resides in a rural environment. On examination, fever, two black spots and stiff neck.
Lumbar puncture shows clear fluid with monocytosis. With suspicion of meningitis, serology was requested for Rickettsia conorii, and doxycycline was started 100 mg/12 h for seven days.
ResultsR. conorii an infrequent microorganism; It behaves like viral meningitis but responds only to antibiotic treatment.
ConclusionsMeningitis due to R. conorii must be considered in endemic areas and rural areas and only responds to antibiotic treatment.
La fiebre botonosa mediterránea (FBM) es una enfermedad infecciosa aguda incluida en el grupo de las rickettsiosis humanas, cuyo agente causal es la Rickettsia conorii, prevalente en el sur de Europa, África y zona sur occidental y sur central de Rusia. El perro actúa como reservorio principal y vector habitual de la garrapata Ixodes (Rhipicephalus sanguineus). Otros animales parasitados por garrapatas son las liebres y los roedores. La enfermedad se transmite al hombre por la picadura de la garrapata, en la mayoría de los casos a nivel de la piel (también se describe la vía de inoculación conjuntival)1.
La enfermedad es habitualmente leve, es muy característica una lesión cutánea inicial, ulcerosa y necrótica, denominada por su aspecto, «mancha negra»; además, fiebre de varios días a dos semanas de evolución, cefalea, linfadenopatía regional y erupción generalizada máculo-papulosa eritematosa2,3. Las complicaciones pueden afectar a cualquier órgano, siendo las neurológicas como meningitis, meningo-encefalitis, polirradiculopatías, miositis, infrecuentes4.
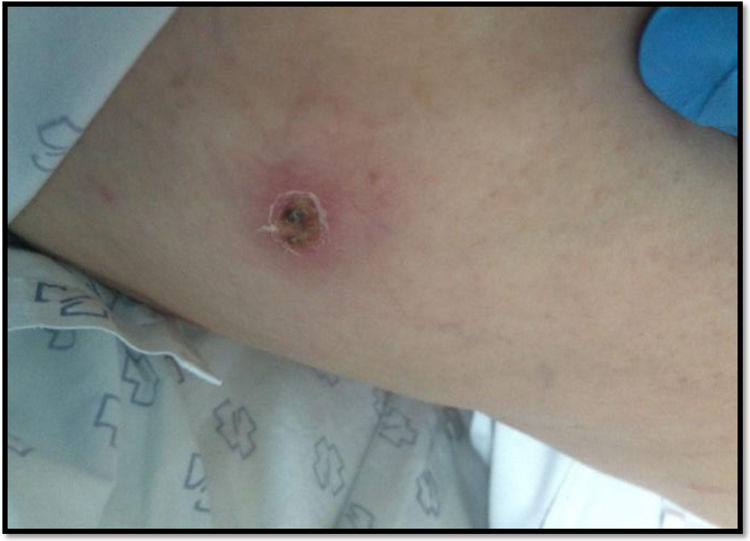
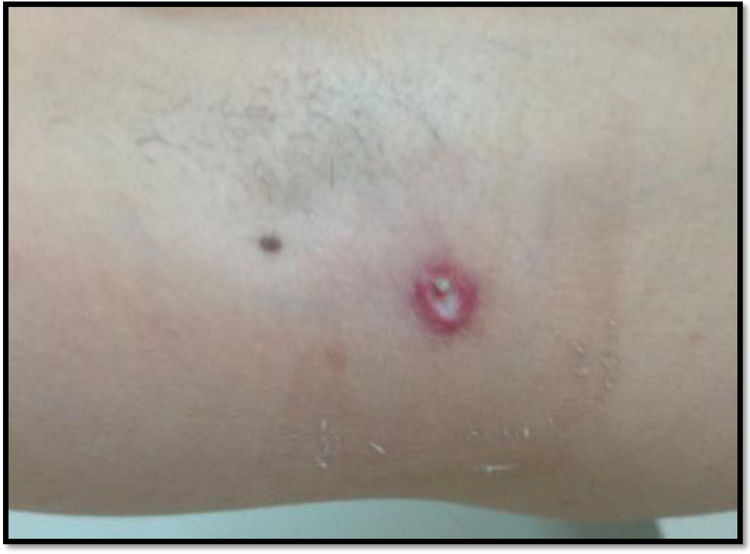
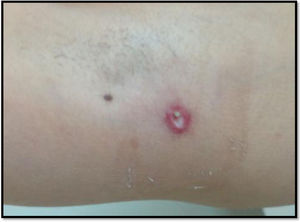
Caso clínicoPresentamos a una mujer de 43 años, sin antecedentes medico-quirúrgicos de interés, que acudió al servicio de Urgencias de nuestro hospital, por cuadro de fiebre persistente de una semana de evolución con cefalea y fotofobia. Refería presentar desde hacía unas dos semanas una lesión axilar y otra en glúteo, ambas derechas, así como dolor a la movilización de las extremidades. Había recibido tratamiento con amoxicilina, sin mejoría. La paciente residía en un medio rural y tenía perros en casa. En la exploración general destacaba fiebre de 40°C; así como la presencia de máculas en tronco y extremidades que desaparecían a la vitropresión y dos pápulas con halo eritematoso y centro necrótico en axila y glúteo derechos (figs. 1-2). La exploración neurológica era normal, salvo la presencia de rigidez de nuca con signos meníngeos negativos.
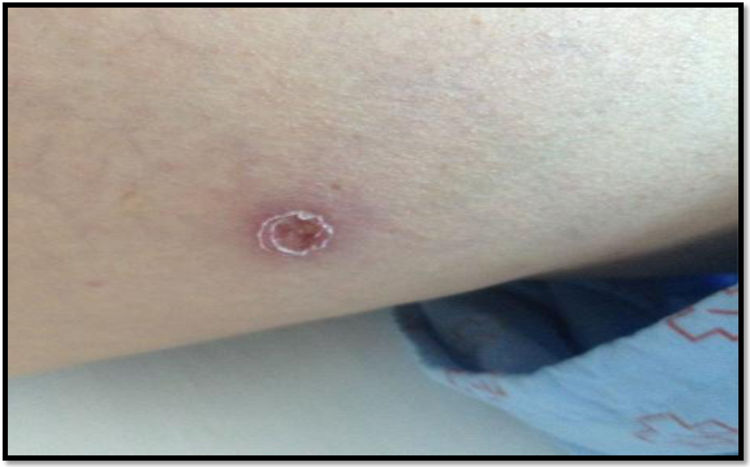
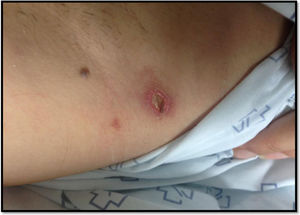
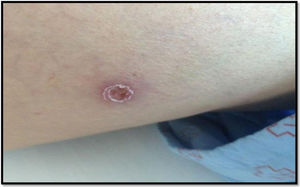
Las pruebas de laboratorio (hemograma, bioquímica incluidas enzimas hepáticas, estudio de coagulación), la tomografía computarizada (TC) craneal y la radiografía de tórax fueron normales. La punción lumbar mostró un líquido claro con 18 leucocitos/mm3 (95% mononucleares), proteínas 43 mg/dL y glucosa 61 mg/dL (glucemia 185 mg/dL). La adenosina desaminasa (ADA) fue normal y la tinción de Gram no evidenció microorganismos. Con la sospecha clínica de meningitis por FBM, se solicitó serología para Rickettsia conorii, y se inició tratamiento con doxiciclina 100 mg cada 12 horas, durante siete días con mejoría clínica y de las lesiones cutáneas, ya desde su inicio (figs. 3-4). La técnica serológica realizada fue una quimioluminiscencia VirClia® y que detectó una IgM positiva para Rickettsia conorii.
DiscusiónLas rickettsiosis son un conjunto de enfermedades producidas por microorganismos de la familia Rickettsiaceae. Las rickettsias son parásitos intracelulares obligados, cocobacilos gramnegativos pleomórficos. Se multiplican y dividen por fusión binaria transversal en el interior de las células huésped, igual que en animales y en el hombre, salvo la Coxiella burnetii (causa de la fiebre Q). Siguen un ciclo en el que interviene un insecto vector y un animal reservorio1.
Las rickettsias invaden en minutos las células endoteliales de pequeños vasos y de músculo liso. La lesión se produce al proliferar los microorganismos, que además pueden ejercer una acción.
Cada especie de rickettsia desencadena un proceso clínico específico, de distinta gravedad. Debido al tropismo por las células vasculares, producen vasculitis dérmicas, viscerales y del sistema nervioso central. La Rickettsia conorii (causante de la fiebre botonosa) es menos agresiva que la Rickettsia rickettsii (fiebre manchada de las Montañas Rocosas) y Rickettsia prowazekii (tifus epidémico)5.
La mayoría de las meningitis linfocitarias (ML), principalmente las de evolución aguda y benigna, están producidas por virus, siendo los más habituales, en nuestro medio, los enterovirus (EV), el del herpes simple (VHS) tipo 2, varicela-zóster (VVZ). Otros microorganismos menos frecuentes son Listeria monocytogenes, Mycobacterium tuberculosis, Treponema pallidum, Brucella y Cryptococcus6.
Aunque de forma poco frecuente, la infección por rickettsias puede presentarse como una meningitis, y por tanto, debe incluirse en el diagnóstico diferencial tanto en zonas endémicas (cuenca mediterránea) como en pacientes de áreas rurales y que convivan con perros. Clínicamente se comporta como una meningitis vírica, pero responde sólo al tratamiento antibiótico, siendo de elección la doxiciclina.
El diagnóstico diferencial se debe realizar, en primer lugar, con otras rickettsiosis (el tifus epidémico respeta palmas y plantas, el endémico es más roseoliforme, en la fiebre tifoidea es más acusado el estupor y la esplenomegalia con un exantema más discreto); también con otras enfermedades exantemáticas (sarampión, rubéola, varicela en fase inicial de pápula), púrpura de Schönlein-Henoch y otras vasculitis. También hay que tener en cuenta la enfermedad de Lyme (causada por la Borrelia burgdorferi), en la que es característico el eritema crónico migratorio5.
Ante la presencia de meningitis y exantema cutáneo siempre tenemos en cuenta la posibilidad diagnóstica de meningitis bacteriana o por VHS. El exantema meningocócico suele aparecer rápidamente en la fase aguda, y cuando es doloroso a la palpación tiene carácter equimótico; mientras que el rickettsiósico suele aparecer hacia el cuarto día de la fiebre, desaparece a la vitropresión, puede evolucionar a púrpura por vasculitis leucocitoclástica y se convierte poco a poco en petequial a lo largo de los días7.
El diagnóstico es principalmente clínico, fiebre, exantema maculopapular y lesión necrótica en piel conocida como mancha negra, aunque el diagnóstico definitivo es mediante la confirmación mediante serología con inmunofluorescencia indirecta5. Los anticuerpos pueden tardar hasta dos semanas en positivizarse, por lo que ante la sospecha clínica de infección por Rickettsia conorii debe iniciarse tratamiento antibiótico lo antes posible, ya que acorta el período febril, disminuye los síntomas y evita complicaciones graves que, aunque infrecuentes, tienen elevada morbimortalidad.
La profilaxis está dirigida frente a la limpieza de ropas impregnadas, uso de repelentes o bien insecticida residual en zonas de mucha incidencia y actuación de sanidad veterinaria frente a perros y roedores. En el ser humano se debe extremar la higiene, ya que la garrapata sólo transmite la infección si está varias horas en contacto con el hombre. Si ha picado la garrapata, hay que eliminarla completamente sin que quede el aparato chupador incrustado en la piel. Se deben eliminar cuanto antes, usando guantes y echando sobre la garrapata aceite, alcohol, nafta o queroseno.
No existe una vacuna específica debido a que, a pesar de que se produce inmunidad de grupo con Rickettsia rickettsii, la vacuna de ésta no protege contra Rickettsia conorii.
La profilaxis con antibióticos es controvertida. Se debe usar sólo en situaciones especiales (ancianos e inmunodeprimidos picados por garrapata), pues sólo demoraría el comienzo de la enfermedad, pero no su aparición8.
Se acepta unánimemente la eficacia del tratamiento antibiótico para acortar notablemente la duración de la fiebre y el resto de los síntomas acompañantes. Actualmente el tratamiento de elección es la doxiciclina (la dosis en adultos es de 100 mg/12 vía oral o endovenosa, durante siete días o dos días después de desaparecer la fiebre).
ConclusionesLa Rickettsia conorii es una causa poco frecuente de ML que debe de tenerse en cuenta en áreas endémicas y zonas rurales, clínicamente cursa como una ML que sólo responde al tratamiento antibiótico, con un diagnóstico clínico debe iniciarse tratamiento antibiótico antes de la confirmación serológica, ya que mejora la clínica y evita complicaciones secundarias.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.