Una de cada 3 personas con epilepsia (PCE) presentará un trastorno psiquiátrico en el curso de su vida, siendo los trastornos de ánimo y ansiedad los más frecuentes. A pesar de su alta prevalencia e impacto significativo en las vidas de las PCE permanecen subdiagnosticados y, por ende, subtratados.
ObjetivosIdentificar síntomas de ansiedad y depresión en la consulta neurológica de PCE y realizar una intervención terapéutica con un posterior control de los síntomas.
Pacientes y métodosDiseño observacional retrospectivo en el que se evaluaron en al menos 2 oportunidades a 127 PCE durante un período de 2 años. Se administraron escalas (NDDI-E, GAD-7 y el ítem C del MINI) en búsqueda de síntomas de depresión, ansiedad y suicidalidad.
ResultadosDe las 127 personas evaluadas en al menos 2 ocasiones, 77 tenían escalas positivas para depresión y/o ansiedad (61%) en la primera evaluación. Veintinueve recibieron antidepresivos (38%), 16 fueron tratados con psicoterapia (21%), 25 fueron derivados a psiquiatría (32%), en 10 se rotó fármaco anticrisis (13%) y 15 no tuvieron intervención alguna (19%). De los 77, 28 (36%) mejoraron en el control posterior. De las 50 personas que inicialmente habían tenido escalas negativas, en el segundo control 13 resultaron positivas.
ConclusionesEste estudio intenta demostrar la importancia de identificar síntomas de ansiedad y depresión y realizar una intervención. Es fundamental incluir la historia y síntomas psiquiátricos como parte del manejo integral de las PCE dada la prevalencia de los mismos y, a su vez, su manifiesto carácter fluctuante.
One out of 3 people with epilepsy (PWE) will present with psychiatric disorders throughout their lives; mood and anxiety disorders are the most common among them. Despite the high frequency and the significant impact of psychiatric comorbidities in the lives of PWE, they remain underdiagnosed and undertreated.
ObjectivesWe identified symptoms of anxiety and depression during routine neurological visits in PWE and made a therapeutic intervention (psychotherapy or use of psychotropic drugs) with subsequent symptom control.
Patients and methodsA retrospective study of 127 PWE who were examined at least twice in a two-year period. Several scales (NDDI-E, GAD-7 and MINI's item C) were administered in order to detect symptoms of depression, anxiety, and suicidality.
ResultsOf the 127 PWE who were examined at least in two occasions, 77 (61%) had positive results for depression and/or anxiety in the first examination, 29 (38%) received antidepressant agents, 16 (21%) were treated with psychotherapy, 25 (32%) were referred to psychiatric consultation, 10 (13%) were changed the antiseizure medication, and 15 (19%) received no intervention. Of the 77, 28 (36%) improved in the subsequent examination. Out of the 50 PWE who had initially had negative results in the scales, 13 (26%) were positive in the second assessment.
ConclusionsThis study attempts to prove the importance of identifying symptoms of anxiety and depression and make an intervention. It is essential to include history of psychiatric diseases and psychiatric symptoms within the overall management of PWE, given the prevalence of these symptoms and their apparent fluctuating nature.
Numerosas publicaciones sobre depresión en epilepsia se basan en una revisión sobre la melancolía publicada en 1934 por el profesor de Psiquiatría del Instituto de Psiquiatría de la Universidad de Londres, Sir Aubrey Julian Lewis (1900-1975). En su artículo seminal, Lewis citó una declaración de Hipócrates de Kos (460-370 a. C), lo que indica que los médicos antiguos ya conocían una relación bidireccional entre depresión y epilepsia1. Se trata del Corpus Hippocraticum durante la época ptolemaica del siglo v a.C.: “los melancólicos generalmente se convierten en epilépticos, y los epilépticos, en melancólicos: de estos dos estados, lo que determina la preferencia es la dirección que toma la enfermedad; si afecta al cuerpo, epilepsia, si lo hace sobre la inteligencia, melancolía“
Las epilepsias constituyen un grupo de trastornos que reflejan una disfunción cerebral, teniendo en común una predisposición para generar crisis que pueden ser el resultado de diferentes causas. Las crisis son una manifestación de un proceso subyacente, implicando una alteración de redes neuronales de una región del cerebro, que está presente antes y después de su expresión clínica. Dicho proceso continúa en el tiempo presentando otros efectos, más sutiles, que las crisis: disfunción cognitiva, depresión, psicosis2. La nueva definición de epilepsia propuesta por la Liga Internacional contra la Epilepsia (ILAE) así lo refleja: «Epilepsia es un trastorno cerebral caracterizado por una predisposición duradera a generar crisis epilépticas y sus consecuencias neurobiológicas, cognitivas, psicológicas y sociales»3. Esta definición implica la necesidad de tener en cuenta la existencia de las así llamadas «comorbilidades psiquiátricas» en el manejo integral de las personas con epilepsia (PCE), siendo los trastornos anímicos y de ansiedad los más frecuentes4. El grupo de trabajo sobre educación en epilepsia de la ILAE publicó a principios de 2019 una hoja de ruta para un currículum en epileptología con todos los conocimientos fundamentales para una adecuada práctica clínica. El punto 6.1 aborda la necesidad del profesional de conocer, reconocer y tratar las comorbilidades psiquiátricas5. Además, la ILAE, a través de un grupo de trabajo formado por la Comisión en Psiquiatría y representantes de Bureau Internacional de Epilepsia (IBE), publicó en el año 2021 una guía de recomendaciones para el tratamiento de la depresión en adultos con epilepsia6.
La mitad de las PCE presentan algún grado de disfunción cognitiva o psiquiátrica2,7–9. Un estudio poblacional longitudinal publicado hace ya algunos años10 que compara 3773 casos de epilepsia entre 10 y 60 años de edad pareados con 14.025 controles, muestra el incremento de presencia de cuadros psiquiátricos (depresión, ansiedad, suicidalidad, psicosis) en las epilepsias, hasta 3 años antes del diagnóstico y hasta 3 años después del mismo. En un artículo11 acerca de la bidireccionalidad entre epilepsia y depresión (la manifestación psiquiátrica más frecuente), las consecuencias clínicas resultan evidentes: no solamente los pacientes con epilepsia presentan un riesgo incrementado de desarrollar depresión, sino que los pacientes con depresión presentan un riesgo aumentado (en 3 o 7 veces según los estudios) de presentar epilepsia. Más aun, antecedentes de trastornos anímicos previo al inicio de las crisis epilépticas han sido asociados a un riesgo aumentado de desarrollar una epilepsia fármacorresistente12,13. En este sentido, también está demostrado que antecedentes psiquiátricos predicen un peor resultado luego de una cirugía de epilepsia14. Por otro lado, el concepto erróneo de que los antidepresivos tienen un efecto proconvulsivante ha sido unos de los obstáculos más frecuentes a la hora de tratar estos trastornos. De hecho, la mayoría de las crisis epilépticas asociadas a fármacos antidepresivos fueron por dosis altas y únicamente 4 antidepresivos (maprotilina, amoxapina, clorimipramina y bupropión) generan crisis epilépticas en dosis terapéuticas15.
A pesar de la alta frecuencia e impacto significativo de las comorbilidades psiquiátricas en las vidas de las PCE, tanto la depresión como los trastornos de ansiedad permanecen subdiagnosticados y subtratados. Su reconocimiento es fundamental, aunque a menudo es pasado por alto, y su tratamiento debe ser incorporado al plan terapéutico. El objetivo de este trabajo fue detectar síntomas de ansiedad y depresión en la consulta neurológica de rutina de PCE que no reportan dichos síntomas y realizar una intervención terapéutica (psicoterapéutica o psicofarmacológica) y evaluar el control de los síntomas.
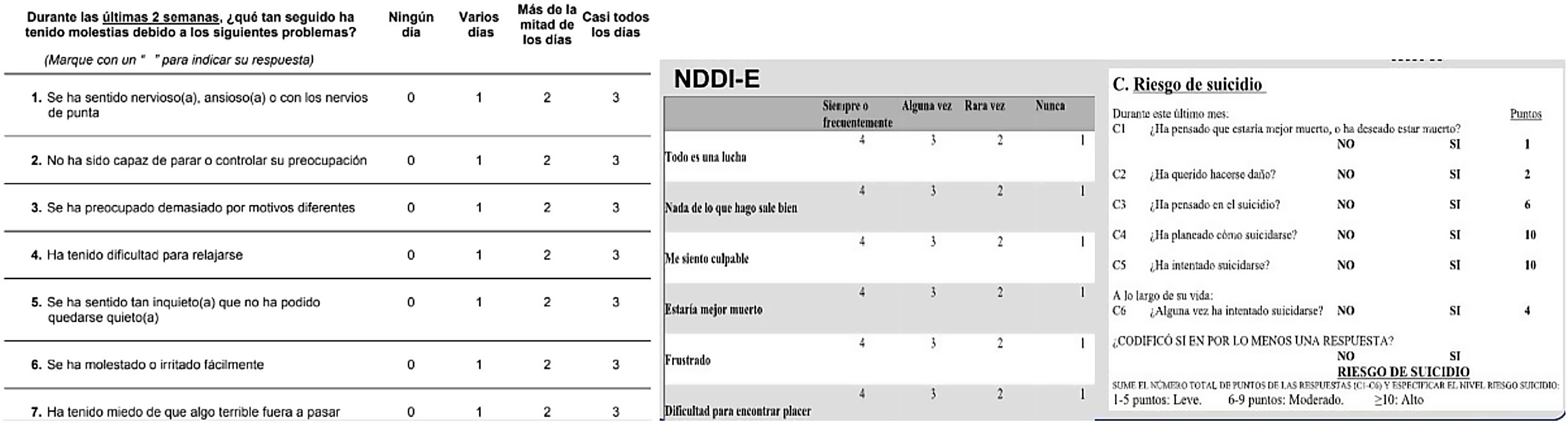
Pacientes y métodosEste fue un estudio retrospectivo en el que se evaluaron a PCE que consultaron al Centro de Epilepsia del Instituto de Neurociencias de la Fundación Favaloro (INFF) durante un período de 2 años. Para ser incluidos en el estudio, los pacientes tenían que ser mayores de edad, tener diagnóstico de epilepsia de acuerdo a los criterios propuestos por la ILAE y responder las siguientes escalas en búsqueda de síntomas de depresión y ansiedad: Neurologic Depression Disorders Inventory in Epilepsy (NDDI-E) (versión validada en nuestro país16), General anxiety disorder-7 (GAD-7) y el ítem C de International Neuropsychiatric Interview (MINI), que evalúa suicidalidad17 (fig. 1). El test de Student se utilizó para comparar variables cuantitativas y la prueba exacta de Fisher para la comparación de variables cualitativas. Los pacientes fueron seleccionados de manera aleatorizada y las escalas fueron autoadministradas. La intervención que se aplicaría a cada paciente, es decir, si recibirían la indicación de iniciar un fármaco antidepresivo o psicoterapia, la recomendación de una consulta con psiquiatría o modificar el tratamiento anticrisis por un potencial efecto iatrogénico, se decidió en base al criterio del médico tratante y/o disponibilidad del tratamiento. Al menos 127 pacientes contestaron las escalas en 2 oportunidades y aproximadamente la mitad, en 3. Entre la primera y segunda escala transcurrió un período de 3 meses. Fármacos anticrisis recibidos: lamotrigina 49%, levetiracetam 46%, topiramato 31%, benzodiacepinas 29%, valproato 25%.
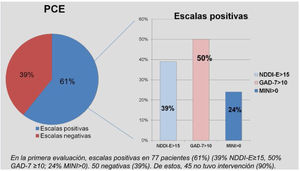
Se consideró escala positiva: NDDI-E≥15, GAD-7≥10 o MINI>0.
Se excluyeron pacientes con diagnóstico de eventos psicogénicos no epilépticos. Además, se tuvo en cuenta aquellas PCE que ya realizaban psicoterapia y aquellos que recibían antidepresivos previamente.
ResultadosSe evaluó un total de 127 PCE en al menos 2 oportunidades. Los datos demográficos y relacionados con la epilepsia se muestran en la tabla 1.
Datos demográficos y relacionados con la epilepsia de los pacientes evaluados
| Población total (n=127) | Escalas positivas (n=77) | Escalas negativas (n=50) | |
|---|---|---|---|
| Edad media (años) | 42 | 39 | 43 |
| Sexo | 84 mujeres/43 varones | 46 mujeres/31 varones | 38 mujeres/12 varones |
| Tipo de epilepsia | Focal 94/ Generalizada 33 | Focal 61/ generalizada 16 | Focal 33/ Generalizada 17 |
| Epilepsia resistente | 26 (20%) resistente | 14 | 12 |
Se describen datos relacionados con edad media, sexo, tipo de epilepsia, tipo y frecuencia de crisis, tipo y número de fármacos anticrisis. Hay que aclarar que un 28% (n=36) de la población evaluada recibía antidepresivos y un 27% (n=34) realizaba psicoterapia.
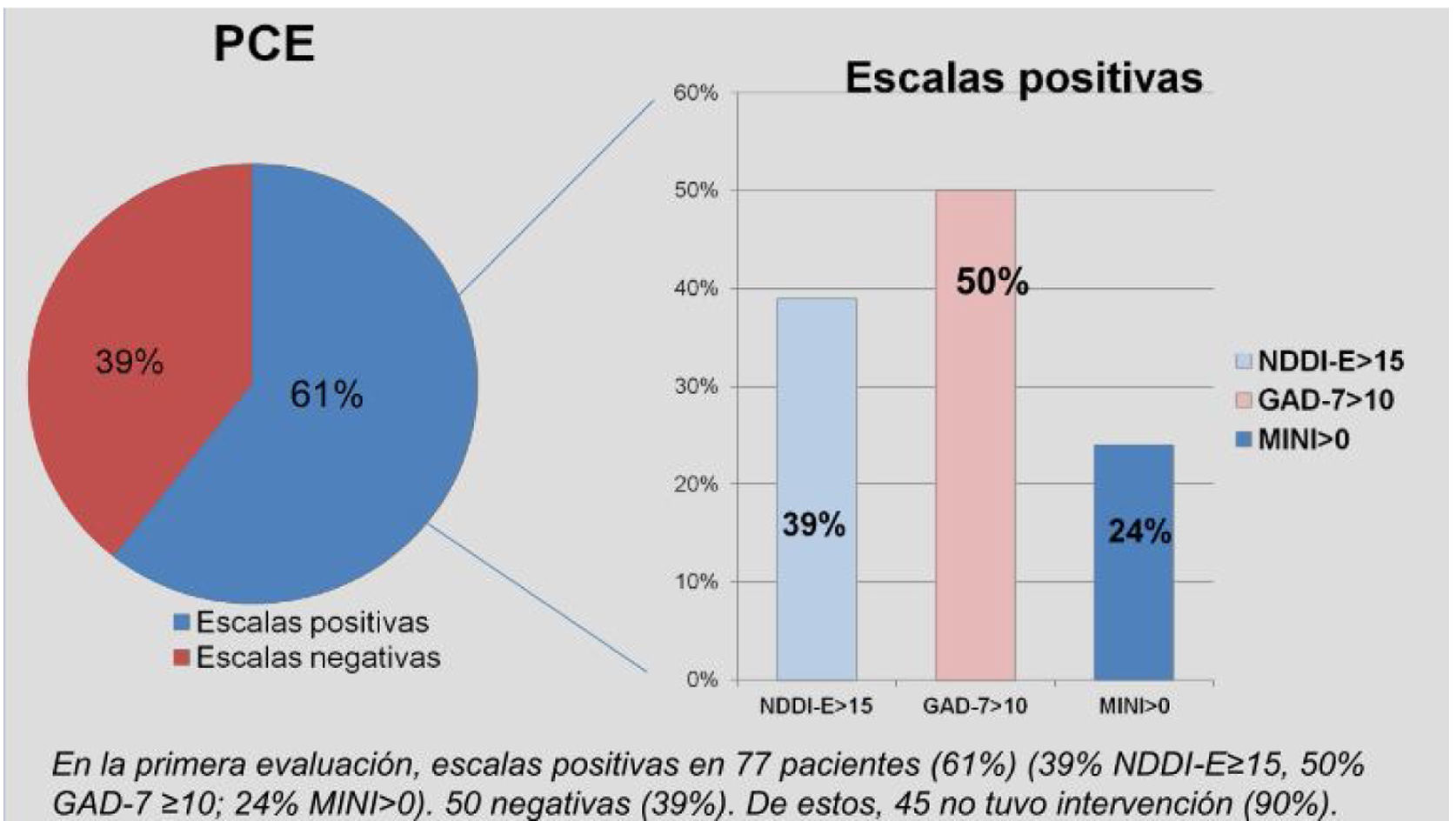
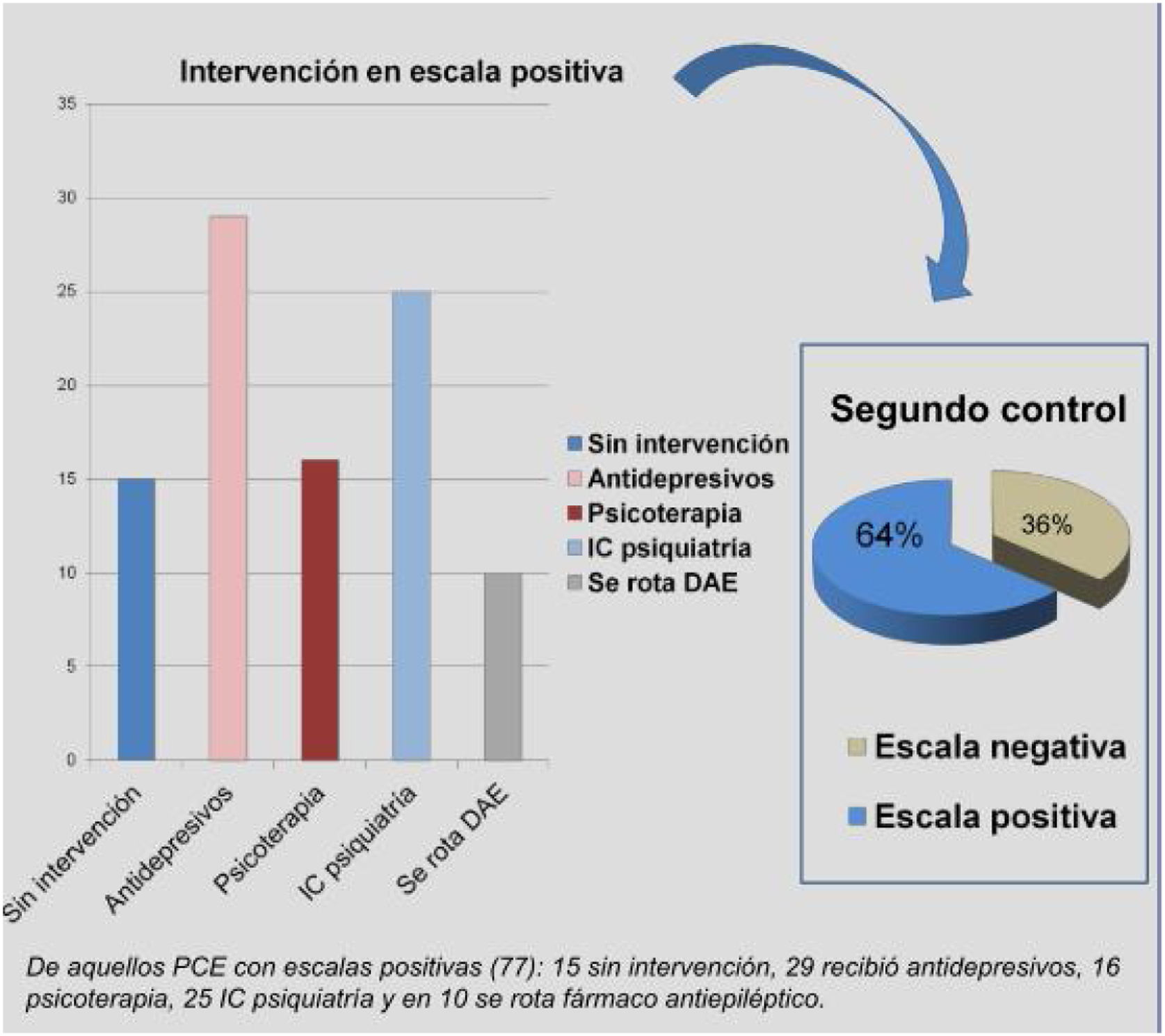
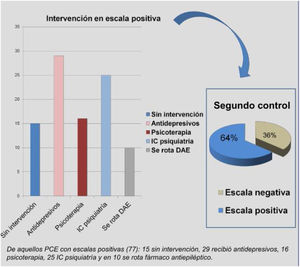
En la primera evaluación, 77 PCE tenían escalas positivas (61%) y en 50 eran negativas (39%) (fig. 2). De aquellas PCE con escalas positivas (77): 29 recibieron antidepresivos, 16 fueron tratados con psicoterapia, 25 fueron derivados a psiquiatría, en 10 se rotó fármaco anticrisis (80%, levetiracetam) y 15 no tuvieron intervención alguna. De los 77, 28 (36%) mejoraron en el control posterior y 49 no lo hicieron (64%) (fig. 3), es decir, que un 64% continuó con escalas positivas pese a haber recibido una intervención.
Intervenciones llevadas a cabo en PCE con escalas positivas. De aquellas PCE con escalas positivas (77): 29 recibieron antidepresivos, 16 fueron tratados con psicoterapia, 25 fueron derivados a psiquiatría, en 10 se rotó fármaco anticrisis (80%, levetiracetam) y 15 no tuvieron intervención alguna. De los 77, 28 (36%) mejoraron en el control posterior y 49 no lo hicieron (64%).
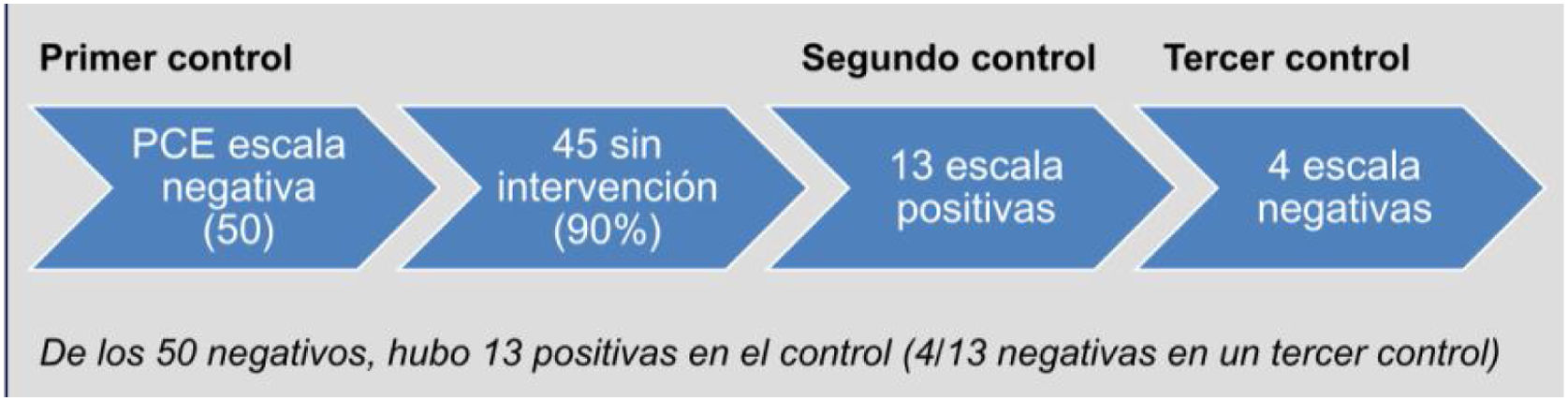
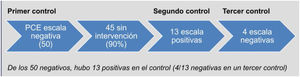
Resulta de interés destacar que de las 50 PCE que inicialmente habían tenido escalas negativas, en el segundo control 13 resultaron positivas (y 4/13 resultaron negativas en un tercer control) (fig. 4), lo cual revela un manifiesto carácter fluctuante de los síntomas de ansiedad y depresión, que además pueden no ser referidos espontáneamente.
Con respecto al tratamiento antidepresivo recibido, escitalopram fue el más frecuentemente utilizado, seguido por sertralina y citalopram, debido a su nula (o muy limitada en el caso de la sertralina) interacción con los fármacos anticrisis. Ninguna de las PCE discontinuó el tratamiento antidepresivo antes del control.
DiscusiónLos datos expuestos resaltan la importancia de incluir la historia y síntomas psiquiátricos como parte del manejo integral de las PCE dada la prevalencia de los mismos y, a su vez, que pueden no ser necesariamente referidos espontáneamente e incluso tener un carácter fluctuante. Además, la búsqueda de antecedentes psiquiátricos personales o familiares deberían ser parte de cualquier evaluación inicial dado que puede tener un rol importante en la elección del fármaco anticrisis y así evitar complicaciones iatrogénicas. Como explica Kanner18, el reconocimiento de las comorbilidades psiquiátricas es equivalente a la identificación de la hipertensión arterial, diabetes y tabaquismo en pacientes con diagnóstico reciente de accidente cerebrovascular. En tanto que no documentar estos antecedentes en pacientes con accidente cerebrovascular sería inaceptable, obtener una historia psiquiátrica en pacientes con epilepsia de reciente diagnóstico debiera ser la regla más que la excepción. A pesar de que el grupo de trabajo de educación en epilepsia de la ILAE5 incluye en su hoja de ruta básica para cualquier epileptólogo la necesidad de reconocer e incorporar las comorbilidades psiquiátricas al manejo integral de las PCE, todavía resta ser implementada en la práctica diaria. Incluso, no se alienta ni educa a estudiantes de medicina, residentes y fellows a incluir una historia clínica psiquiátrica en ámbitos ambulatorios o de internación. Este tema es de suma importancia para la ILAE hasta tal punto que formó un grupo de trabajo que publicó en el año 2021 una guía de recomendaciones para el tratamiento de depresión en adultos con epilepsia6. Hasta que estas omisiones no desaparezcan de la práctica clínica, la evaluación de pacientes con epilepsia de reciente comienzo permanecerá incompleta y conllevará riesgos potenciales de sintomatología psiquiátrica espontánea o iatrogénica que impactarán negativamente no solo en la calidad de vida del paciente, sino también en el manejo de la epilepsia.
A pesar de la alta frecuencia e impacto significativo de las comorbilidades psiquiátricas en las vidas de las PCE, tanto la depresión como los trastornos de ansiedad permanecen subdiagnosticados, subtratados. Este trabajo muestra que los mismos pueden no ser referidos espontáneamente e incluso pueden tener un carácter fluctuante. Sería fundamental obtener información acerca de cómo impacta tratar estas comorbilidades en la frecuencia de las crisis y en la calidad de vida de los pacientes en estudios prospectivos, controlados y aleatorizados.
Conflicto de interesesNingún autor presenta conflicto de interés.