El tratamiento de sujetos que sufrieron un accidente cerebrovascular (ACV), tanto en la etapa aguda como durante la rehabilitación, debe ser realizado por equipos profesionales especializados. Durante la rehabilitación, el tratamiento de las afectaciones motoras cobra relevancia debido al impedimento del paciente en actividades básicas como moverse en una cama, mantenerse sentado o caminar.
ObjetivoDescribir la recuperación motora tras programa de rehabilitación intensivo, multidisciplinario y en módulo de internación respecto al movimiento voluntario, el equilibrio y la adquisición de la marcha. Secundariamente, comparar las mejoras entre los pacientes que alcanzaron la marcha sin asistencia física de otra persona y los que no lo lograron.
Pacientes y métodosFueron analizados retrospectivamente pacientes con diagnóstico de ACV del período 2010-2017. Se analizaron descriptivamente las características demográfico-clínicas, como también se evaluó la presencia de diferencias entre las evaluaciones de ingreso y egreso. Se comparó el comportamiento de distintas variables entre los pacientes que lograron o no la marcha sin asistencia física de otra persona.
ResultadosLa muestra la componen 185 individuos. Se registraron cambios estadísticamente significativos entre el ingreso y el egreso en equilibrio (p<0,001) y movimiento voluntario de miembro inferior (p<0,001) y superior (p<0,001). Se hallaron diferencias estadísticamente significativas entre los que lograron y no la marcha sin asistencia física en: edad (p<0,001), género (p=0,006), equilibrio inicial (p<0,001), movimiento voluntario inicial de miembro inferior (p<0,001) y superior (p<0,001).
ConclusiónLas mejorías motoras halladas en este estudio evidencian el impacto de un programa de rehabilitación en sujetos que sufren un primer ACV en nuestro medio.
The treatment of patients who suffered a stroke (CVA), both in the acute stage and during rehabilitation, must be performed by specialized professional teams. During rehabilitation, the treatment of motor impairments becomes relevant due to the patient's impairment in basic activities, such as moving in a bed, sitting or walking.
AimTo describe the motor recovery after an intensive, multidisciplinary rehabilitation program, and during hospitalization with respect to voluntary movement, balance and gait acquisition. Secondarily, to compare the improvements between those patients who reached gait without physical assistance from others, and those who did not.
Patients and methodsPatients with a diagnosis of stroke in the 2010-2017 period were analyzed retrospectively. The demographic-clinical characteristics were analyzed descriptively, as was the presence of differences between the income and discharge evaluations. The behavior of different variables was compared between patients who did or did not walk without physical assistance from others.
ResultsThe sample included 185 individuals. Statistically significant changes were recorded between admission and discharge in terms of balance (P<.001) and voluntary movement of the lower limb (P<.001) and upper (P<.001). Statistically significant differences were found between those who achieved, and those who did not achieve, gait without physical assistance in: age (P<.001), gender (P<.006), initial balance (P<.001), initial voluntary movement of the lower limb (P<.001) and upper (P<.001).
ConclusionThe motor improvements found in this study show the impact of a rehabilitation program on subjects suffering a first stroke in our environment.
El accidente cerebrovascular (ACV) es una de las principales causas de mortalidad y discapacidad en el mundo1. El sujeto que sufre un ACV debe ser atendido de manera inmediata por servicios de emergencias especializados. En el período agudo, sea por horas o días, el tratamiento de estos pacientes requiere cuidados y monitoreo intensivos hasta que la estabilidad clínica sea alcanzada2. Sin embargo, más allá del éxito en el logro de la estabilidad clínica durante el tratamiento agudo, las consecuencias neurológicas del ACV pueden persistir: debilidad muscular, déficit sensorial, afasia, disfagia, hemi-negligencia, disminución del campo visual o alteraciones cognitivo-conductuales3. El tratamiento de todas estas afecciones debe ser atendido en centros de rehabilitación especializados, de manera análoga a lo que sucede en el paciente agudo. Notablemente, existe evidencia suficiente que demuestra que los programas de rehabilitación multidisciplinarios, intensivos y con módulo de internación mejoran la recuperación en el período subagudo de los distintos dominios neurológicos afectados por el ACV4.
Si centramos el análisis en las consecuencias motoras de los pacientes que sufrieron específicamente un ACV hemisférico supratentorial encontraremos como principal característica la alteración del movimiento voluntario de un lado del cuerpo, clínicamente denominada hemiplejía. En el paciente hemipléjico la motilidad gruesa se presenta alterada y puede reducir significativamente la movilidad del sujeto. La capacidad de moverse en una cama, pasar de acostado a sentado, mantenerse sentado sin apoyo, mantenerse parado sin apoyo o más aún caminar se puede encontrar seriamente impedida. La reducción del impacto de las alteraciones del movimiento voluntario en actividades motoras básicas es un importante objetivo de trabajo en un programa de rehabilitación5.
Uno de los objetivos de recuperación motora más elegidos por sujetos que sufrieron un ACV es la recuperación de la marcha6. Afortunadamente, el aspecto de la marcha en general y de la recuperación de la marcha tras un ACV en particular ha sido muy estudiado en el mundo. Esto ha permitido desarrollar diversas escalas de valoración de los niveles de recuperación de la marcha. Una de las escalas de clasificación de la marcha en pacientes post-ACV más usadas, confiable y validada es la Functional Ambulation Category (FAC)7. Esta evaluación clasifica la marcha según los niveles de asistencia que el evaluado requiera. Consta de 6 categorías que parten del 0 en el caso del sujeto que no camina y llegan a su valor mayor de 5 en los que pueden caminar de manera independiente en cualquier tipo de superficie (lisa o irregular), como también en rampas o escaleras.
Un caso de particular interés es la categoría 3 de la escala FAC. En este nivel de marcha el paciente logra caminar acompañado 15m en superficie lisa sin necesidad de asistencia física de otra persona, aunque sí requiere supervisión de otro sujeto. Creemos importante destacar este nivel de recuperación, porque aunque no existen aún criterios por consenso de expertos que determinen el alta de sujetos que han sufrido un ACV y que han completado un programa de rehabilitación en modalidad internación, el logro de la marcha sin asistencia física podría considerarse un posible criterio de alta8-10. El paciente que logra al menos el valor 3 de la FAC se aseguraría un regreso al hogar donde la movilidad entre habitaciones o para ir al baño no requiere la asistencia física del acompañante.
Volver a caminar es un objetivo importante de la rehabilitación, pero no es un hecho aislado. La mejoría neurológica general o la del movimiento voluntario y del equilibrio en particular han sido descriptas como predictores de la recuperación de la marcha en pacientes que requieren distintos niveles de asistencia física11-13. Todos estos progresos motores que alcanzan los pacientes que sufrieron un ACV y realizan un programa de rehabilitación intensivo, multidisciplinario y en módulo internación son objeto de estudio hace décadas en el mundo. Sin embargo, no hemos encontrado reporte en nuestro medio al respecto. El objetivo de este trabajo es describir a partir de una cohorte argentina la recuperación motora como respuesta a un programa de rehabilitación intensivo, multidisciplinario y en módulo de internación respecto a las mejoras del movimiento voluntario, el equilibrio y la adquisición de la marcha en sujetos que sufrieron un primer ACV supratentorial con hasta 90días de evolución al inicio del programa. Nuestro objetivo secundario es comparar las mejoras del movimiento voluntario y del equilibrio entre los pacientes que alcanzaron la marcha sin asistencia física y los que no la lograron alcanzar.
Pacientes y métodosDiseño de estudioSe realizó un estudio observacional, descriptivo, longitudinal retrospectivo. Fueron analizados los pacientes con diagnóstico de ACV dados de alta de modalidad internación de un centro de rehabilitación de Argentina en el período comprendido entre enero de 2010 a diciembre de 2017. El centro de rehabilitación es referente en Argentina en el tratamiento de pacientes con alteraciones neurológicas, habiendo sido el primer centro de rehabilitación en habla hispana acreditado por la Commission on Accreditation of Rehabilitation Facilities (CARF). Los datos utilizados en este estudio fueron extraídos de la base de datos estadísticos del área de terapia física. El estudio fue aprobado por el Comité de Ética e Investigación del centro de rehabilitación. Este trabajo estuvo sujeto a las reglas de buena práctica clínica, según la Declaración de Helsinki de la Asociación Médica Mundial14.
ParticipantesDe la totalidad de pacientes que ingresaron a la institución fueron incluidos en el estudio los pacientes: a)con edad mayor o igual 18años; b)con diagnóstico médico de primer ACV hemisférico unilateral; c)que deambulara con asistencia física o que directamente no pudiera deambular evidenciado por una FAC <3, y d)que tuvieran hasta 90días de evolución de la fecha del ACV. Fueron excluidos los sujetos con: a)otra condición neurológica o psiquiátrica asociada; b)enfermedad clínica inestable, y c)ACV bihemisférico o infratentorial.
Los pacientes recibieron un programa de rehabilitación intensivo brindado por un equipo profesional interdisciplinario. En el centro de rehabilitación los pacientes reciben 2 sesiones de kinesiología individuales y personalizadas de lunes a viernes de 50min y una sesión de kinesiología compartida de 50min los sábados. Durante todo el período que abarca el estudio, el centro de rehabilitación ha contado con la acreditación otorgada por la CARF. Todos los kinesiólogos tienen formación en distintas técnicas de estimulación sensoriomotora y mantienen un nivel de actualización constante respecto a conceptos y técnicas en neurorrehabilitación motora.
MedicionesSe incluyeron en el análisis variables clínico-demográficas y escalas de valoración de comportamiento motor. Dentro de las variables clínico-demográficas se incluyeron: edad, sexo, días desde el ACV hasta la primera evaluación, tipo de ACV, hemisferio comprometido y días de internación. Para analizar el comportamiento motor en la admisión y al alta de internación se utilizaron 3evaluaciones relevantes y de uso común en la práctica clínica que miden el control motor, el equilibrio y el tipo de deambulación en la población en estudio.
El control motor fue evaluado mediante la escala Fugl Meyer (FM)15. La FM es una de las evaluaciones de recuperación del control motor más exhaustiva en pacientes hemipléjicos que sufrieron un ACV. El dominio motor incluye ítems de medida de movimiento, coordinación y reflejo del miembro superior e inferior afectados. Los puntajes van de 0 (hemiplejía) a 100 puntos (desempeño motor normal), divididos en 66 puntos para el miembro superior y 34 para el miembro inferior. En este estudio se analizan los puntajes correspondientes a la subdivisión del miembro inferior y el miembro superior.
El equilibrio fue establecido por la escala Berg Balance (BB)16. La BB es una prueba funcional de equilibrio compuesta por 14ítems, donde cada ítem puede ir de 0 a 4 para sumar un puntaje total de hasta 56puntos. Evalúa el balance estático en sentado y parado, como también el balance dinámico en las transiciones y en bipedestación.
El tipo de deambulación fue medido a través de la FAC7. La FAC es una escala ordinal confiable y válida para clasificar el nivel de asistencia física que un paciente necesita para deambular de manera segura tras un ACV. Está compuesta por 6 niveles (0-5): la categoría 0 corresponde a pacientes que no deambulan y la categoría 5 a los sujetos que deambulan de manera independiente en superficies regulares e irregulares, incluyendo planos inclinados o escaleras. En el presente estudio, además, la escala FAC fue dicotomizada en los valores 0 (marcha con asistencia física, FAC<3) y 1 (marcha sin asistencia física, FAC≥3) para realizar comparaciones entre sí.
La FM, la BB y la FAC son evaluaciones que han demostrado ser confiables, válidas y sensibles. Todas las evaluaciones son sistemáticamente realizadas por kinesiólogos entrenados en el uso de las mismas dentro de las 24h al ingreso y al egreso de los pacientes del centro de rehabilitación.
Análisis estadísticoSe realizó un análisis descriptivo de las características demográficas y clínicas de los participantes al momento de la evaluación inicial y final. Solamente para dos casos fue necesario imputar la fecha del ACV, para lo cual se utilizó la mediana muestral del tiempo desde el ACV hasta el ingreso. No existieron más casos de datos perdidos.
Se evaluó la presencia de diferencias estadísticamente significativas, en la admisión y en la evaluación final, para las distintas variables clínico-demográficas agrupadas según si al alta el paciente pertenecía al grupo FAC≥3 o FAC<3 (grupo de pacientes que lograron deambular sin asistencia física y grupo de los que no lo lograron). Además, se calcularon las variaciones en el control motor del miembro superior e inferior, el equilibrio y la FAC entre la admisión y el alta, restando al valor de la evaluación final el resultado de la evaluación inicial. Ninguna de estas diferencias resultó negativa en algún caso para control motor de miembro superior e inferior y tipo de marcha. Se presentó un solo sujeto, que no fue excluido, en el cual la variación del equilibrio fue negativa entre la admisión y el alta, por lo cual se estudió el caso a partir de la información brindada por la historia clínica. Se pudo establecer que dicha variación negativa (presentó un descenso de 3 unidades de 56) correspondía a un pacientes de 88años afectado por comorbilidades tales como infecciones respiratorias, curación de escaras y alteraciones renales que afectaron su capacidad de mantenerse sentado durante la rehabilitación. Dicho paciente fue finalmente derivado a internación domiciliaria.
Para analizar la presencia de diferencias estadísticamente significativas entre los grupos FAC≥3 y FAC<3 (grupo de pacientes que logró deambular sin asistencia física y grupo de los que no lo lograron) para las variables continuas primero se evaluó el comportamiento de los datos acorde a la distribución normal a través de la prueba Shapiro-Wilks y luego se analizó la posible similitud en las distribuciones entre los grupos. Finalmente, para la comparación entre grupos de las variables independientes continuas, como no presentaron evidencia de distribución normal y no demostraron distribuciones similares, se realizó la prueba de las medianas. Para las variables categóricas se realizó la prueba chi-cuadrado contemplando el cumplimiento de los supuestos de la misma y dividiendo también según grupo de pacientes que al alta logró una FAC≥3 y grupo que alcanzó una FAC<3.
Todos los análisis realizados en este trabajo tomaron como nivel de significación estadística α=0,05 a dos colas. Los análisis fueron realizados en su totalidad utilizando el programa estadístico SPSS versión 21.
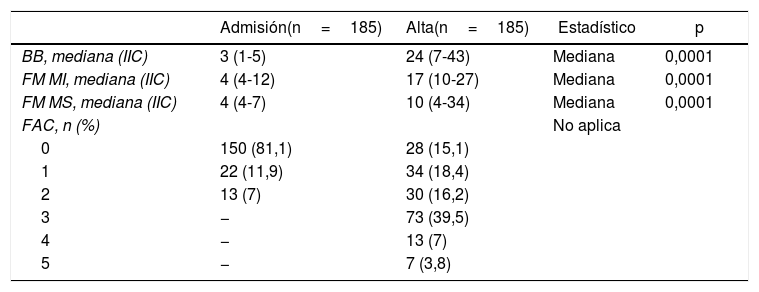
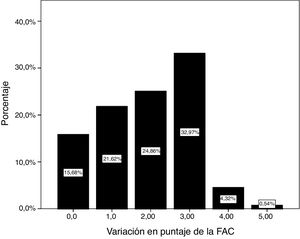
ResultadosEntre 2010 y 2017 fueron dados de alta 288 pacientes con diagnóstico de primer ACV. De ellos, 48 no presentaron ACV hemisférico unilateral (14ACV bihemisféricos, 11ACV de tronco, 8ACV de cerebelo y 15 multinfarto), 43 superaban los 90días entre el ACV y el ingreso, 9 presentaron FAC inicial de 3 o más, uno fue derivado a un centro de atención agudo sin regresar por óbito y 2 pacientes abandonaron el programa de rehabilitación por decisión propia. Finalmente, 185 cumplieron con los criterios de inclusión del estudio. La población estudiada se caracterizó por presentar una mediana de edad de 65años, siendo un 60% de hombres y con un tiempo entre el ACV y el inicio del programa de rehabilitación de 29días de mediana. El tiempo de internación fue de 87días de mediana, tiempo en el cual se registraron cambios estadísticamente significativos entre las evaluaciones iniciales y finales para la BB (p<0,001), como también para la FM de miembro inferior (p<0,001) y superior (p<0,001). El resto de las características demográficas y clínicas de los pacientes al ingreso y al egreso se muestran en las tablas 1 y 2. El comportamiento de la variación de la FAC entre la evaluación inicial y la evaluación final se muestran en la figura 1.
Características clínicas y demográficas de la muestra
| Edad (años), mediana (IIC) | 65 (54,5-74,5) |
| Sexo, n (%) | |
| Masculino | 111 (60) |
| Femenino | 74 (40) |
| Tipo de ACV, n (%) | |
| Isquémico | 125 (67,6) |
| Hemorrágico | 60 (32,4) |
| Lado de la lesión, n (%) | |
| Derecho | 85 (45,9) |
| Izquierdo | 100 (54,1) |
| Tiempo ACV-inicio R (días), mediana (IIC) | 29 (19-44,5) |
| Tiempo de internación (días), mediana (IIC) | 87 (53,5-137,5) |
| Tiempo ACV-fin R (días), mediana (IIC) | 119 (84-174) |
ACV: accidente cerebrovascular; IIC: intervalo intercuartil; R: rehabilitación.
Evaluaciones motoras en la admisión y al alta
| Admisión(n=185) | Alta(n=185) | Estadístico | p | |
|---|---|---|---|---|
| BB, mediana (IIC) | 3 (1-5) | 24 (7-43) | Mediana | 0,0001 |
| FM MI, mediana (IIC) | 4 (4-12) | 17 (10-27) | Mediana | 0,0001 |
| FM MS, mediana (IIC) | 4 (4-7) | 10 (4-34) | Mediana | 0,0001 |
| FAC, n (%) | No aplica | |||
| 0 | 150 (81,1) | 28 (15,1) | ||
| 1 | 22 (11,9) | 34 (18,4) | ||
| 2 | 13 (7) | 30 (16,2) | ||
| 3 | − | 73 (39,5) | ||
| 4 | − | 13 (7) | ||
| 5 | − | 7 (3,8) |
BB: escala Berg Balance; FAC: Functional Ambulation Category; FM: evaluación Fugl Meyer; IIC: intervalo intercuartil; MI: miembro inferior; MS: miembro superior.
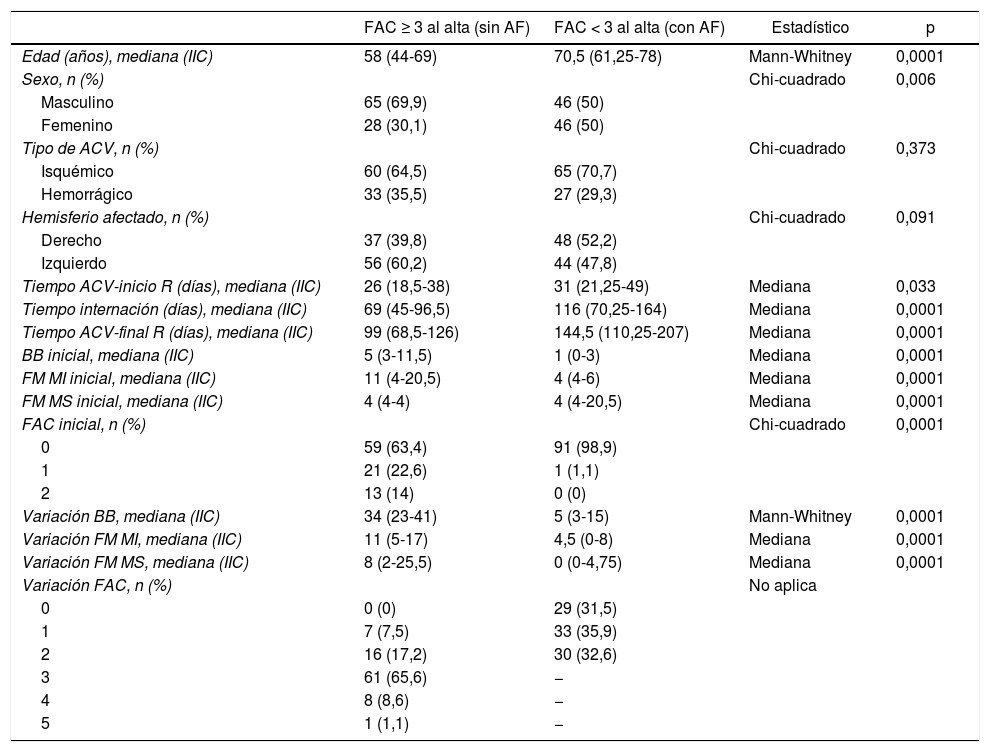
En la tabla 3 se analiza la presencia de diferencias estadísticamente significativas para distintas variables comparando al grupo de pacientes que al finalizar el programa lograron la marcha sin asistencia física con los que no lo lograron. El subgrupo de pacientes que al alta lograron la marcha sin asistencia física (FAC≥3) fueron de menor edad (p<0,001), presentaron mayor porcentaje de hombres (p=0,006), tuvieron una duración de la internación en agudo (p=0,003) y en rehabilitación (p<0,001) menor, y por último un menor tiempo de evolución al final del programa (p<0,001). No se observaron diferencias estadísticamente significativas en el tipo de ACV (p=0,373) o el hemisferio afectado (p=0,91). Por otro lado, los pacientes que al alta requirieron asistencia física de otra persona para caminar presentaron al inicio del programa déficits neurológicos más severos que los que no requirieron asistencia, según la puntuación en las evaluaciones de ingreso de las escalas BB, FM de miembro inferior y superior y FAC (p<0,001). Otro punto que se destaca al comparar los grupos según el logro o no de la marcha sin asistencia física de otra persona es respecto a la mejoría observada en los pacientes durante el programa de rehabilitación. Si bien ambos grupos mejoraron al finalizar el programa de rehabilitación, el subgrupo de sujetos que lograron una marcha sin asistencia física mostró mejoras estadísticamente significativas en todas las escalas (p<0,001).
Características demográficas y clínicas de los pacientes divididos en dos grupos de acuerdo a su FAC final
| FAC ≥ 3 al alta (sin AF) | FAC < 3 al alta (con AF) | Estadístico | p | |
|---|---|---|---|---|
| Edad (años), mediana (IIC) | 58 (44-69) | 70,5 (61,25-78) | Mann-Whitney | 0,0001 |
| Sexo, n (%) | Chi-cuadrado | 0,006 | ||
| Masculino | 65 (69,9) | 46 (50) | ||
| Femenino | 28 (30,1) | 46 (50) | ||
| Tipo de ACV, n (%) | Chi-cuadrado | 0,373 | ||
| Isquémico | 60 (64,5) | 65 (70,7) | ||
| Hemorrágico | 33 (35,5) | 27 (29,3) | ||
| Hemisferio afectado, n (%) | Chi-cuadrado | 0,091 | ||
| Derecho | 37 (39,8) | 48 (52,2) | ||
| Izquierdo | 56 (60,2) | 44 (47,8) | ||
| Tiempo ACV-inicio R (días), mediana (IIC) | 26 (18,5-38) | 31 (21,25-49) | Mediana | 0,033 |
| Tiempo internación (días), mediana (IIC) | 69 (45-96,5) | 116 (70,25-164) | Mediana | 0,0001 |
| Tiempo ACV-final R (días), mediana (IIC) | 99 (68,5-126) | 144,5 (110,25-207) | Mediana | 0,0001 |
| BB inicial, mediana (IIC) | 5 (3-11,5) | 1 (0-3) | Mediana | 0,0001 |
| FM MI inicial, mediana (IIC) | 11 (4-20,5) | 4 (4-6) | Mediana | 0,0001 |
| FM MS inicial, mediana (IIC) | 4 (4-4) | 4 (4-20,5) | Mediana | 0,0001 |
| FAC inicial, n (%) | Chi-cuadrado | 0,0001 | ||
| 0 | 59 (63,4) | 91 (98,9) | ||
| 1 | 21 (22,6) | 1 (1,1) | ||
| 2 | 13 (14) | 0 (0) | ||
| Variación BB, mediana (IIC) | 34 (23-41) | 5 (3-15) | Mann-Whitney | 0,0001 |
| Variación FM MI, mediana (IIC) | 11 (5-17) | 4,5 (0-8) | Mediana | 0,0001 |
| Variación FM MS, mediana (IIC) | 8 (2-25,5) | 0 (0-4,75) | Mediana | 0,0001 |
| Variación FAC, n (%) | No aplica | |||
| 0 | 0 (0) | 29 (31,5) | ||
| 1 | 7 (7,5) | 33 (35,9) | ||
| 2 | 16 (17,2) | 30 (32,6) | ||
| 3 | 61 (65,6) | − | ||
| 4 | 8 (8,6) | − | ||
| 5 | 1 (1,1) | − |
ACV: accidente cerebrovascular; AF: asistencia física; BB: escala Berg Balance; FAC: Functional Ambulation Category; FM: evaluación Fugl Meyer; IIC: intervalo intercuartil; MI: miembro inferior; MS: miembro superior; R: rehabilitación.
Los programas de rehabilitación tras un ACV tienen como fin optimizar las capacidades funcionales de los pacientes para su reinserción en la sociedad17-20. La recuperación de la marcha es una de las actividades motoras considerada de mayor importancia para profesionales y pacientes. Esto permite un retorno al hogar con requerimientos de asistencia y equipamiento menor. Si el paciente requiere asistencia física de otra persona para caminar, el nivel de ayuda que necesita este sujeto es mayor que si no la necesitara. Por lo tanto, el logro de la marcha sin asistencia física es un objetivo valioso en la práctica clínica.
Como un primer paso para describir la situación actual en nuestro medio con respecto a este objetivo de cualquier programa de rehabilitación neurológica en pacientes que han sufrido un ACV, el presente estudio incluyó una cohorte de pacientes que sufrieron un primer ACV supratentorial con menos de 90días de evolución y que no podían caminar al inicio del programa (o requerían asistencia física de otra persona para caminar). El objetivo primario del mismo fue describir la recuperación motora tras un programa de rehabilitación intensivo, multidisciplinario y en modalidad de internación respecto a las mejoras del movimiento voluntario, el equilibrio y la adquisición de la marcha. Secundariamente, nuestro objetivo fue comparar las mejoras del movimiento voluntario y del equilibrio entre los pacientes que alcanzaron la marcha sin asistencia física y los que no lograron alcanzarla.
Los datos obtenidos en este estudio indican que el programa de rehabilitación física específico fue eficaz. En él se describe un aumento de la función motora tanto del miembro superior como del inferior, del equilibrio y del grado de asistencia/supervisión en la marcha, como se evidenció en la diferencia entre las puntuaciones al alta y en la admisión de las escalas FM, BB y FAC. Los resultados de este estudio no se alejan de los reportados previamente en otras series de casos para programas de rehabilitación similares21,22. Los cambios estadísticamente significativos entre los valores del inicio de la rehabilitación y el alta en el control motor, el equilibrio y la marcha son esperables por dos motivos: primero porque estudiamos pacientes en etapa subaguda en la cual parte de la recuperación espontánea es esperable, y segundo por el impacto demostrado de la rehabilitación principalmente en sujetos con alteraciones motoras severas, característica principal de esta muestra23-26. La severidad que presenta esta muestra se aprecia al considerar que el 81% de los sujetos incluidos en el análisis no podían caminar al inicio de la rehabilitación ni siquiera con asistencia física de otra persona. Más considerable aún es la severidad si además contemplamos que el 75% de los pacientes al inicio de la rehabilitación no podían mantenerse parados de manera independiente (BB de 5 sobre un total de 56 puntos) y solo presentaban a lo sumo movimientos de miembro inferior y miembro superior en masa débiles (FM de miembro inferior de 12/34 puntos y FM de miembro superior de 7/66 puntos).
Más allá de las condiciones neurológicas al inicio del programa de rehabilitación, y en particular las condiciones motoras que son objeto de este estudio, los cambios en las evaluaciones al egreso son estadísticamente significativos, y más aun clínicamente relevantes. Respecto de la escala BB, que es una de las evaluaciones de equilibrio más utilizadas en el campo de la neurorrehabilitación para distintas patologías, vemos que el 50% de los pacientes al alta pudieron al menos mantenerse parados sin asistencia física o soporte (mediana de 24/56 puntos). Por otro lado, el movimiento voluntario del miembro inferior también mejoró demostrando un cambio clínico relevante, ya que el 50% de los sujetos al menos lograron realizar a lo sumo movimientos en masa más fuertes (mediana de 17/34 puntos). En el caso del control motor del miembro superior, si bien los cambios son estadísticamente significativos respecto al puntaje de la FM del miembro superior, estos cambios no son clínicamente relevantes, ya que la mediana de 10puntos al egreso solamente nos asegura que el 50% de los pacientes logran movimientos en masa un poco más fuertes que al inicio, y es recién en el cuartil superior en el que se observa una mejora sustancial del movimiento voluntario del miembro superior (34/66 puntos de FM de miembro superior). El cambio clínicamente relevante lo podemos considerar entonces en el 25% de pacientes que superan la marca de 34/66 puntos de la FM de miembro superior, aunque también para ello se debería contemplar la funcionalidad del miembro superior en tareas específicas y no es algo que se esté analizando en este trabajo, ya que no incluimos escalas de medición de funcionalidad.
Por último, resaltamos que el 50,3% de los pacientes alcanzaron una marcha que no requería asistencia física de otra persona. Este número es resultado de sumar las frecuencias al alta de la FAC 3 o marcha supervisada del 39,5%, la FAC4 o marcha independiente en superficie lisa del 7% y la FAC5 o marcha independiente en toda superficie (rampas y escaleras) del 3,8%. La frecuencia hallada de marcha sin asistencia física en este trabajo es similar a la reportada en el estudio de Masiero et al.12. Dicho logro es clínicamente relevante, ya que de los 185 pacientes que componen nuestra muestra y que al inicio no podían caminar (81%) o solo caminaban con asistencia física de otra persona (19% inicial), llegado el momento del alta del programa de rehabilitación el mencionado 50,3% pudo caminar sin asistencia física de otra persona (aunque requiriera supervisión). Por otro lado, el hecho que el 39,5% de los pacientes de nuestra muestra alcancen una puntuación de 3 en la escala FAC (marcha sin asistencia física pero supervisada) nos permite asumir que este logro tiene trascendencia especial a la hora de decidir el alta sanatorial entre profesionales, familiares y pacientes, más allá de que no existen criterios por consenso para el alta de internación tras completar un programa de rehabilitación en esta población8-10. Un punto más para considerar en los resultados de este trabajo es que el logro de la marcha sin asistencia física de otra persona no es un factor aislado. Los pacientes que alcanzaron la marcha sin asistencia física de otra persona presentaron diferencias estadísticamente significativas con implicancias clínicas relevantes en otros dominios, como por ejemplo las mejoras en el movimiento voluntario y del equilibrio. Por lo tanto, los pacientes que lograron la marcha sin asistencia física de otra persona presentaron mejores condiciones de movimiento voluntario del hemicuerpo afectado y además mejoras en el equilibrio. Por otro lado, también se debe contemplar que conforme pasa el tiempo y los cambios en los dominios motores básicos, como son el movimiento voluntario y el equilibrio, no se observan, la posibilidad de lograr una marcha sin asistencia física de otra persona parecería ser menor, aunque el nivel de estimulación motora fuera dado en el marco de un programa de rehabilitación intensivo. En nuestra muestra, los pacientes que evidenciaron una mejoría menor tuvieron más retraso en el inicio de la rehabilitación, mayor duración del programa en modalidad de internación y, por ende, mayor tiempo de evolución desde el evento agudo. Con lo cual, a partir de nuestra experiencia creemos que esto es debido a que el retorno al hogar se retrasa al tornarse complejas las necesidades de estos pacientes y la reorganización de la familia a la que pertenece. Este tipo de paciente, también descripto en la literatura23-26, es aquel que por el grado de lesión neurológica no consigue mejoras significativas y requiere una detección lo más anticipada posible para poder adelantar los cambios necesarios en la reestructuración del hogar o la familia y de esta manera no enlentecer el alta de la internación por programa de rehabilitación tras un ACV, más aún cuando las expectativas de mejoras motoras disminuyen significativamente.
Dentro de las fortalezas de este trabajo incluimos la conformación de una cohorte consecutiva de 8años de un centro de rehabilitación con acreditación otorgada por la CARF, el tamaño de la muestra y la disponibilidad de mediciones al ingreso y al alta validadas en nuestro medio. Una de las principales limitaciones metodológicas de este trabajo es que no podemos mensurar el efecto de la recuperación espontánea que también forma parte de la recuperación motora tras un ACV24. Por razones éticas no es posible realizar estudio en humanos en el que un grupo de pacientes expuestos a un programa de rehabilitación pueda ser controlado por un grupo de pacientes a los que se les priva aleatoriamente del mismo programa. Sin embargo, en modelos animales se ha podido evidenciar que el efecto del entrenamiento intensivo mejora la recuperación en los sujetos expuestos al entrenamiento respecto a los que no fueron expuestos a él. Más aún, este efecto en la exposición al entrenamiento intensivo se evidenció específicamente en la población donde la alteración del movimiento era severa tras el ACV24. Esto último sería a favor de la población de pacientes incluida en este trabajo, representada por sujetos que sufrieron alteraciones del movimiento severas. Otras limitaciones que podemos encontrar de trabajo es que está basado en una muestra de pacientes de un solo centro, por lo cual sus resultados pueden no ser extrapolables a otras instituciones; no se incluyó en el análisis el nivel de funcionalidad del miembro superior afectado o el nivel de discapacidad en actividades de la vida diaria, por lo que en definitiva es un estudio enfocado a dominios estrictamente motores, omitiendo otros también muy importantes como pueden ser los componentes del lenguaje, cognitivo o conductuales secundarios a la alteración neurológica de esta población de pacientes, y tampoco han sido incluidas variables sociales o económicas que justifiquen los tiempos de internación diferenciales.
En resumen, podemos concluir que las mejorías en el control motor voluntario, el equilibrio y la marcha observados en este estudio evidencian el impacto en nuestro medio de un programa de rehabilitación intensivo, multidisciplinario y en modalidad de internación en sujetos que han sufrido un primer ACV supratentorial en estadio subagudo. Si bien el incremento en las puntuaciones de las evaluaciones utilizadas como medidas de resultado fue estadísticamente significativo para toda la muestra general analizada, es importante remarcar que la mitad de los pacientes alcanzaron una marcha sin asistencia física de otra persona al finalizar un programa de neurorrehabilitación intensivo. Consideramos que estos resultados no solamente reflejan mejoras en el dominio motor —caminar sin asistencia física de otra persona posibilita que se realicen otras tareas de la vida diaria y, por lo tanto, mejora la calidad de vida de los sujetos que han sobrevivido a una ACV—, sino que además se debe considerar el hecho de que el otro 50% de los pacientes volvieron a su hogar sin cambios funcionales significativos, como es alcanzar la marcha sin asistencia física de otra persona. Futuros trabajos deberán estudiar el impacto de este tipo de rehabilitación para la mejoría en otros dominios neurológicos o, quizá más importante, en el nivel de participación y calidad de vida alcanzada por el sujeto que sufrió un ACV.
ConclusiónLas mejorías motoras halladas en este estudio evidencian el impacto en nuestro medio de un programa de rehabilitación intensivo, especializado y en módulo de internación en sujetos que sufren un primer ACV supratentorial.