El estado de conciencia puede ser determinante para retirar la traqueostomía (TQT) solo si interfiere con la protección de la vía aérea. No se hallaron estudios que evalúen la decanulación en pacientes con alteraciones crónicas de la conciencia.
ObjetivoComparar las características clínico-demográficas de los pacientes decanulados que ingresaron con alteración crónica del estado de conciencia, según la evolución del mismo. Secundariamente, comparar la falla de decanulación y el alta institucional.
Pacientes y métodosEstudio observacional retrospectivo longitudinal. Se incluyó a aquellos pacientes que ingresaron con alteración crónica de la conciencia y fueron decanulados. Se evaluó el estado de conciencia al ingreso y a la decanulación con la Escala de recuperación del coma revisada. El grupo 1 incluyó a los pacientes que no mejoraron su alteración crónica de la conciencia, mientras que el grupo 2 incluyó a los que sí evolucionaron favorablemente.
ResultadosVeinte pacientes ingresaron con alteración crónica del estado de conciencia y fueron decanulados (grupo 1 n=8; grupo 2 n=12). Aquellos que ingresaron en estado vigil sin respuesta no mejoraron su nivel de conciencia al decanularse (8/13; p=0,04), mientras que aquellos en estado de mínima conciencia sí (6/6; p=0,01).
Fallaron la decanulación 2pacientes del grupo 1 y uno del grupo 2 (p=0,31). Un paciente del grupo 1 luego se decanuló exitosamente.
El 25% de los pacientes fueron dados de alta, sin diferencias estadísticamente significativas entre ambos grupos.
ConclusiónLa evolución de la alteración crónica del estado de conciencia en pacientes traqueostomizados no pareciera ser un factor determinante a la hora de retirar la TQT.
The consciousness state can be a determining factor to retire tracheostomy (TQT) only if it interferes with airway protection. We didn’t found any studies evaluating decannulation in patients with chronic disorder of consciousness.
ObjectiveTo compare the clinical-demographic characteristics of decannulated patients, according to the evolution of their chronic disorder of consciousness. Secondary, to compare decannulation failure and discharge rate from the institution.
Patients and methodsRetrospective longitudinal observational study. We included patients who were admitted with a chronic consciousness disorder and were decannulated afterwards. We assessed the consciousness level at admission and decannulation with the Recovery Coma Scale-Revised. Group 1 included those patients who didńt change their consciousness condition, while group 2 included those patients who progressed positively.
Results20 patients were admitted with a chronic consciousness disorder and were decannulated (group 1 n=8; group 2 n=12). Most patients who were admitted in unresponsive wakefulness syndrome didn’t changed their status at decannulation (8/13; P=.04), while all patients admitted in minimally conscious state were emerged from it at decannulation (6/6; P=.01).
Two patients failed decannulation at group 1, while one patient did at group 2 (P=.31). One patient from group 1 could be successfully decannulated afterwards.
The discharge rate was 25%, without statistically significant differences between groups.
ConclusionThe evolution of the chronic disorder of consciousness in tracheostomized patients doesn’t seem to be a determining factor for decannulation.
La traqueostomía (TQT) es un procedimiento que se utiliza frecuentemente en pacientes internados en las unidades de terapia intensiva (UTI). La misma provee una vía aérea (VA) artificial (VAA) estable, previene el daño laríngeo y de la VA superior por la permanencia prolongada del tubo orotraqueal (TOT) en pacientes con ventilación mecánica prolongada, permite un acceso sencillo para aspirar secreciones, disminuye la probabilidad de aspiración de contenido orofaríngeo, facilita la higiene bucal y disminuye el requerimiento de sedación1,2.
Una de las principales poblaciones de pacientes con TQT incluye a aquellos con lesiones cerebrales y trastornos crónicos de la conciencia en los cuales no existe un consenso sobre la seguridad del retiro del TOT debido a las dudas sobre su capacidad para proteger la VA y al riesgo de broncoaspiración3-5. Habitualmente, estos pacientes suelen permanecer traqueostomizados en el momento del alta de UTI.
Las complicaciones de la TQT ya han sido descriptas en diferentes publicaciones e incluyen broncorrea, tos excesiva, inflamación de la VA, infecciones respiratorias y lesiones traqueales como granulomas, estenosis y traqueomalacia. A su vez, altera la deglución y aumenta el riesgo de aspiración al impedir la normal elevación de la laringe durante el trago y la presurización del espacio subglótico, disminuye la fuerza tusígena, impide la fonación y dificulta la comunicación con efectos deletéreos psicológicos para el paciente6-9.
Esto conlleva que la decanulación debería realizarse lo antes posible una vez que el paciente demuestre un adecuado drive respiratorio, buena tos y la capacidad para proteger la VA6. Si bien parecen claros los beneficios de retirar la cánula, no existe un consenso acerca del momento justo para hacerlo en pacientes con alteración crónica de la conciencia.
El Congreso Americano de Rehabilitación en Medicina recomienda diagnosticar y realizar el seguimiento de los trastornos crónicos de la conciencia luego de la salida del coma, utilizando la Escala de recuperación del coma revisada (CRS-R)10 en lugar de una evaluación clínica desestructurada o de aplicar una escala de coma como el Glasgow Coma Scale (GCS).
No hemos encontrado ningún estudio que evalúe la relación entre la decanulación y la variación del estado de conciencia en pacientes con trastornos crónicos de la misma. Por esta razón, el objetivo del presente trabajo fue comparar las características clínico-demográficas de los pacientes decanulados que ingresaron con alteración crónica del estado de conciencia, valorada a través de la CRS-R, según la evolución de la misma. Secundariamente, se comparó el porcentaje de falla de decanulación y de alta institucional entre ambos grupos.
Pacientes y métodosSe realizó un estudio observacional, retrospectivo, longitudinal en una clínica de rehabilitación. El estudio fue aprobado por el comité de docencia e investigación y el comité de ética de la institución. Se obtuvo al ingreso el consentimiento informado por parte de los familiares de los pacientes.
Criterios de inclusión- –
Diagnóstico de alteración crónica del estado de conciencia, valorado a través de la CRS-R.
- –
Decanulación, siguiendo el protocolo utilizado en la institución.
La alteración de la conciencia se define como el proceso fisiopatológico por el cual se encuentra alterado el estado de alerta y conocimiento por parte del paciente de sí mismo y de su entorno.
La alteración crónica de la conciencia fue valorada con la CRS-R. Esta consiste en 6subescalas y 23 ítems ordenados jerárquicamente. Evalúa el nivel de alerta, la comprensión auditiva y de lenguaje, la expresión verbal, las habilidades visuoperceptivas, las funciones motrices y la habilidad del paciente para comunicarse. Se presentan los estímulos siguiendo instrucciones estandarizadas y se puntúa la respuesta según un criterio predefinido. El puntaje de cada subescala depende del mayor nivel de conducta observado. Los puntajes más altos reflejan mayores niveles neurológicos. También existen criterios mayores por los cuales un paciente evoluciona de categoría, independientemente del puntaje total de la prueba. Con base en esta evaluación, se clasifica a los individuos en 4categorías: coma, estado vigil sin respuesta (EVSR), estado de mínima conciencia (EMC) o emergido del estado mínimo de conciencia (EEMC)10.
El coma se define como la alteración de la conciencia por la cual el individuo no es capaz de estar alerta ni despierto, y permanece con los ojos cerrados, sin respuesta a estímulos externos ni dolorosos. El EVSR se define como la alteración por la cual la persona se encuentra despierta pero sin respuestas significativas que indiquen la presencia de conciencia. Por el contrario, el EMC se caracteriza por la presencia de respuestas claras ante estímulos del entorno, pero mínimas o inconsistentes. Por último, se define como EEMC a aquel paciente que logra recuperar el uso funcional de objetos o una comunicación funcional adecuada.
La CRS-R demostró mayor efectividad a la hora de diagnosticar pacientes con estado mínimo de conciencia y emergentes del mismo al compararla con otras escalas neuroconductuales como la GCS y la valoración por consenso médico10-12.
Se define como evolución de la alteración crónica de la conciencia al lograr una mejoría tal en la valoración de la CRS-R que permita al paciente cambiar de categoría hacia una superior.
La decanulación de los pacientes se realizó aplicando el protocolo utilizado en la institución. El mismo consiste en una evaluación de la tolerancia a la oclusión de la TQT, la permeabilidad de la VA superior, el manejo de la saliva y la fuerza tusígena.
Se consideraron como variables clínico-demográficas el sexo, la edad, la etiología de la lesión neurológica, la presión inspiratoria máxima (Pimáx), la presión espiratoria máxima (Pemáx), los días transcurridos entre la medición de CRS-R de ingreso y de decanulación, los días de TQT y los días de internación en la clínica.
Se consideró falla de decanulación al requerimiento de restablecer una VAA en la institución, ya sea por recolocación de TQT o intubación orotraqueal.
ProcedimientosLos pacientes que habían ingresado traqueostomizados con alteración crónica del estado de conciencia fueron evaluados con la CRS-R en 2momentos: a las 72 h del ingreso (para evitar sesgos en la medición por sedación o el estrés del traslado) y al momento de la decanulación.
Los pacientes que no habían presentado cambios en su alteración crónica de la conciencia al momento de la decanulación respecto a la evaluación de ingreso, conformaron el grupo 1. Aquellos pacientes que habían mejorado su alteración crónica del estado de conciencia respecto al ingreso, conformaron el grupo 2.
Una vez confeccionados los grupos, se compararon sus características clínico-demográficas. A continuación, se evaluó el porcentaje de falla de decanulación y de alta institucional entre ambos grupos.
Los datos fueron extraídos de una base de datos confeccionada por nuestro equipo de profesionales.
Análisis estadísticoLos valores de estadística descriptiva se expresaron como mediana y rango intercuartilo (RIQ) 0,25-0,75 para las variables cuantitativas. Para evaluar las diferencias entre ambos grupos se utilizó el U test de Mann-Whitney para variables continuas y el test exacto de Fisher para las variables categóricas. La significación estadística se estableció en un valor de p<0,05.
Los datos se analizaron utilizando el programa Microsoft Excel 2010 con el complemento Real Statistics versión 5.0.
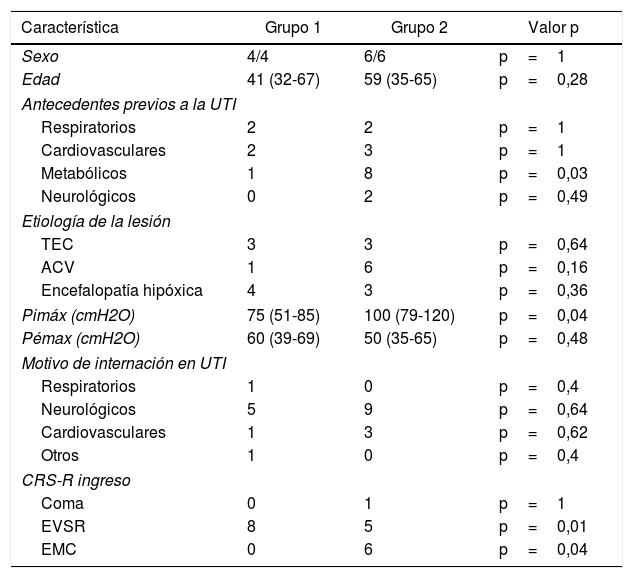
ResultadosDurante el período estudiado, ingresaron 61 pacientes traqueostomizados con alteración crónica del estado de conciencia, valorados a través de la CRS-R, de los cuales 20 fueron decanulados. De estos últimos, el 5% ingresó en coma, el 65% en EVSR y el 30% en EMC. Las características clínico-demográficas de los pacientes pueden observarse en la tabla 1.
Características clínico-demográficas de los pacientes decanulados
| Característica | Grupo 1 | Grupo 2 | Valor p |
|---|---|---|---|
| Sexo | 4/4 | 6/6 | p=1 |
| Edad | 41 (32-67) | 59 (35-65) | p=0,28 |
| Antecedentes previos a la UTI | |||
| Respiratorios | 2 | 2 | p=1 |
| Cardiovasculares | 2 | 3 | p=1 |
| Metabólicos | 1 | 8 | p=0,03 |
| Neurológicos | 0 | 2 | p=0,49 |
| Etiología de la lesión | |||
| TEC | 3 | 3 | p=0,64 |
| ACV | 1 | 6 | p=0,16 |
| Encefalopatía hipóxica | 4 | 3 | p=0,36 |
| Pimáx (cmH2O) | 75 (51-85) | 100 (79-120) | p=0,04 |
| Pémax (cmH2O) | 60 (39-69) | 50 (35-65) | p=0,48 |
| Motivo de internación en UTI | |||
| Respiratorios | 1 | 0 | p=0,4 |
| Neurológicos | 5 | 9 | p=0,64 |
| Cardiovasculares | 1 | 3 | p=0,62 |
| Otros | 1 | 0 | p=0,4 |
| CRS-R ingreso | |||
| Coma | 0 | 1 | p=1 |
| EVSR | 8 | 5 | p=0,01 |
| EMC | 0 | 6 | p=0,04 |
Grupo 1: pacientes que no modificaron su alteración crónica del estado de conciencia desde el ingreso hasta el momento de la decanulación.
Grupo 2: pacientes que mejoraron su alteración crónica del estado de conciencia desde el ingreso hasta el momento de la decanulación.
Valores expresados en mediana y RIQ 0,25-0,75 para las variables continuas y frecuencia para las variables categóricas.
ACV: accidente cerebrovascular; CRS-R: Escala de recuperación del coma revisada; EMC: estado de mínima conciencia; EVSR: estado vigil sin respuesta; Pemáx: presión espiratoria máxima; Pimáx: presión inspiratoria máxima; TEC: traumatismo encéfalo craneano; TQT: traqueostomía.
El 40% de los pacientes que fueron decanulados no variaron su CRS-R desde el ingreso hasta el momento de la decanulación (grupo 1; n=8). Todos ellos presentaban EVSR. El 60% mejoró su alteración crónica del estado de conciencia al momento de la decanulación (grupo 2; n=12).
No se encontraron diferencias significativas entre ambos grupos en cuanto a sexo, edad ni Pemáx. Solo el valor de Pimáx fue mayor entre los pacientes del grupo 2 (100 cmH2O, RIQ 79-120 cmH2O) en comparación con aquellos del grupo 1 (75 cmH2O, RIQ 51-85 cmH2O) (p=0,04). Aunque no se hallaron diferencias significativas entre los grupos en cuanto a la etiología de la lesión, 6 de 7 pacientes que presentaron como causa de lesión neurológica un accidente cerebrovascular (ACV) mejoraron su alteración crónica del estado de conciencia desde el ingreso hasta el momento de la decanulación. Solo un paciente con ACV pudo ser decanulado sin evolucionar desde el EVSR.
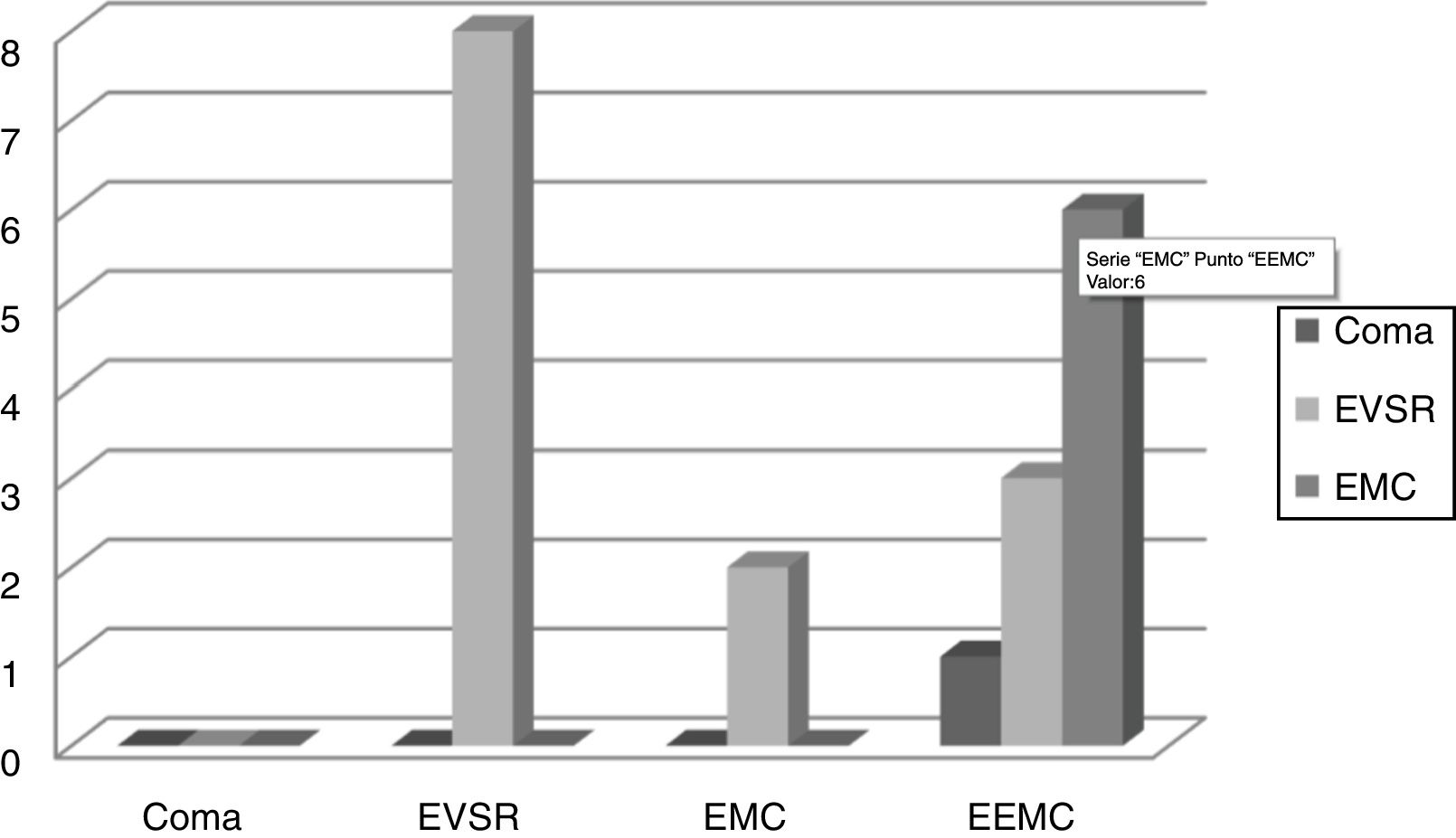
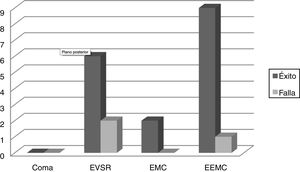
El 62% de los pacientes que ingresaron en EVSR y pudieron ser decanulados no variaron su alteración crónica del estado de conciencia (p=0,04). En cambio, todos los pacientes que ingresaron con EMC se encontraban EEMC al momento de la decanulación (p=0,04). Un solo paciente ingresó en coma y se decanuló estando ya EEMC (fig. 1).
Evolución del CRS-R desde el ingreso hasta la decanulación. En las abscisas podemos observar el CRS-R en el momento de la decanulación. El color de las columnas señala el CRS-R al ingreso.
EEMC: emergido del estado de mínima conciencia; EMC: estado de mínima conciencia; EVSR: estado vigil sin respuesta.
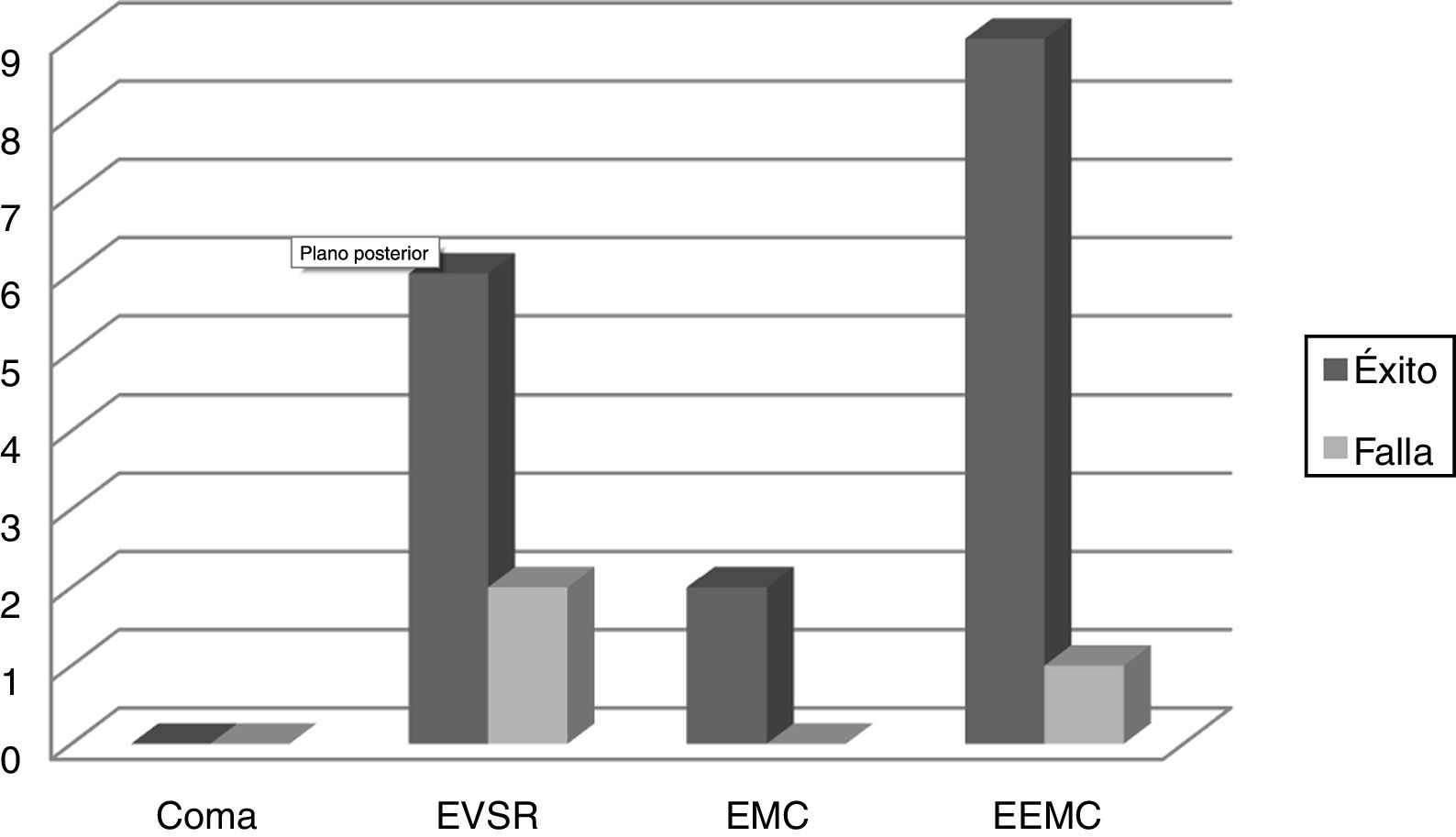
Durante el período de estudio se recolocó la VAA a 3pacientes, sin diferencias estadísticamente significativas entre ambos grupos (p=0,31). Dos pacientes presentaban EVSR sin cambios desde el ingreso y la causa de la falla en ambos fue obstrucción de la VA superior. Uno de ellos evidenció la falla a las pocas horas de ser decanulado y se le pudo recolocar la TQT, mientras que el otro presentó la falla a los 21 días de retirada la cánula y, al presentar su ostoma traqueocutáneo cerrado, requirió intubación orotraqueal y una nueva TQT. El primer paciente pudo luego ser decanulado exitosamente. El tercer paciente ya se encontraba EEMC y presentó un episodio de vómito con broncoaspiración a los 13 días de la decanulación que requirió la recolocación de la cánula de TQT (fig. 2).
No se encontraron diferencias significativas entre los grupos en días de TQT totales, ni en días de TQT y de internación en nuestro centro de rehabilitación (tabla 2).
Días de TQT e internación
| Grupo 1 | Grupo 2 | Valor p | |
|---|---|---|---|
| Días de TQT en CR | 97 (42-114) | 91 (50-154) | p=0,38 |
| Días de TQT totales | 159 (133-214) | 138 (67-385) | p=0,47 |
| Días de internación | 243 (140-358) | 279 (103-541) | p=0,32 |
Valores expresados en mediana y RIQ 0,25-0,75.
CR: clínica de rehabilitación; TQT: traqueostomía.
En lo que respecta al porcentaje de alta institucional, aunque no se hallaron diferencias estadísticamente significativas entre ambos grupos (p=0,29), solo un paciente decanulado fue dado de alta sin haber mejorado su alteración crónica del estado de conciencia, mientras que otros 4pudieron hacerlo estando EEMC en el grupo 2. El 55% de los pacientes decanulados continuaban internados en la institución, sin diferencias estadísticamente significativas entre ambos grupos (p=0,58), estando 5en EVSR, uno en EMC y 5 EEMC. El 20% de los pacientes egresó de la institución hacia centros de mayor complejidad por causas no relacionadas al proceso de decanulación, 2por cada grupo (p=0,72). No se encontraron diferencias significativas entre ambos grupos en cuanto a los días de internación en la institución. Ningún paciente decanulado murió en la institución durante el período de estudio.
DiscusiónEl presente estudio observacional representa el primer trabajo, según nuestro conocimiento, que evalúa la relación entre la retirada de la VAA y la mejoría del estado crónico de la conciencia valorado a través de la CRS-R. El 33% de los pacientes que ingresaron en la nuestra institución con alteración crónica del estado de conciencia pudieron ser decanulados, estando el 40% de ellos en EVSR y sin modificaciones desde su ingreso. Esto constituye un hallazgo importante ya que esta población de pacientes fue excluida de los protocolos de decanulación por varios autores1,6,13-15.
Resulta interesante observar que la mayoría de los pacientes que ingresaron en EVSR y pudieron ser decanulados nunca mejoraron su alteración crónica del estado de conciencia. Al contrario, todos aquellos que ingresaron con EMC y se les pudo retirar la traqueotomía evolucionaron hacia EEMC. Lamentablemente, no podemos comparar estos resultados ya que no encontramos en la literatura estudios clínicos que hayan evaluado estas variables.
Durante el estudio, 3pacientes requirieron la recolocación de la VAA, 2en el grupo 1 y uno en el grupo 2, sin diferencias significativas entre los grupos. Aunque el porcentaje de falla del 15% (3/20) podría parecer elevado si se utiliza como referencia las 48-72 h sugeridas en diferentes estudios1,14,16, es válido mencionar que el punto de corte tomado como falla no es el convencional. Nosotros estimamos necesario un mayor tiempo de seguimiento de nuestra población debido a las características de la misma. Nuestros pacientes presentaban un estado de conciencia inferior a lo estudiado por la mayoría de los trabajos y se podría suponer una falla temprana de la decanulación. Sin embargo, solo un paciente falló tempranamente y pudo ser decanulado exitosamente en un segundo intento. Si hubiésemos tomado en cuenta el criterio antes mencionado, nuestra tasa de falla de decanulación habría sido del 5% del total, dentro de los valores sugeridos como normales por la literatura. Por lo tanto, la decanulación de nuestra población de pacientes con alteración de la conciencia fue segura, aun en aquellos en EVSR.
El nivel de conciencia es una característica controversial a la hora de decidir la decanulación. Varios trabajos no suelen incluir en sus protocolos aquellos pacientes que no son capaces de colaborar activamente, con un puntaje menor a 8 puntos en la GCS13,15,17,18, mientras que otros no evalúan el estado de conciencia2 o lo presentan como una contraindicación relativa19,20. En este sentido, Villalba et al. consideran que el estado de conciencia puede ser un factor determinante en la decisión de decanular a un paciente, pero solo si interfiere con las funciones de protección de la VA21. Por otra parte, Stelfox et al.14 realizaron una encuesta internacional dirigida a terapistas respiratorios y médicos donde una de las preguntas hacía referencia a definir potenciales determinantes de la decanulación y su proceso en la toma de decisiones. Estos últimos consideraron que la efectividad de la tos, la tolerancia a la oclusión de la cánula de TQT, las secreciones y el nivel de conciencia como los factores más importantes que determinan la decanulación. Pero los terapistas respiratorios advirtieron al nivel de conciencia como el menos importante a la hora de tomar la decisión de decanular. Por último, Chan et al.22. investigó el pico flujo tosido durante la tos inducida como predictor de éxito en la decanulación en pacientes neuroquirúrgicos TQT, sin encontrar asociación significativa del GCS con los resultados de decanulación. Esto sugiere que este score tiene un valor predictivo limitado para la decanulación.
El GCS es la escala más frecuentemente utilizada para evaluar el estado de conciencia del paciente. Sin embargo, presenta inconvenientes a la hora de evaluar la evolución del mismo. La presencia de la VAA automáticamente reduce el score máximo a 10 puntos, ya que no permite una respuesta verbal y puede reducir aún más su puntaje en los pacientes que no presentan alteraciones de la conciencia pero sí trastornos neurológicos periféricos23. Aunque prácticamente no existen estudios en los cuales se haya utilizado la escala CRS-R en pacientes decanulados24, nos inclinamos a utilizar la misma dado que ha demostrado mayor efectividad a la hora de diagnosticar pacientes con EMC y EEMC en comparación con otras escalas neuroconductuales como la GCS o la valoración del paciente por consenso médico10-12. La CRS-R cumple los 4 criterios críticos de una escala: unidimensionalidad, monotonicidad, independencia mutua y carga equivalente de todos los ítems. Esto sugiere que representa una herramienta cuantitativa útil para la evaluación clínica, la monitorización de los resultados y la medición de la recuperación de redes neurales específicas en pacientes con trastornos de la conciencia postraumáticos11.
No hallamos diferencias significativas en cuanto a las posibilidades de alta de nuestros pacientes decanulados según hayan o no mejorado su alteración crónica del estado de conciencia. Sin embargo, se observó una mayor tendencia a ser dados de alta a aquellos pacientes que emergieron del estado mínimo de conciencia. Esto podría deberse a factores sociales y a mayores dificultades en los cuidados de los pacientes EVSR, por la falta de comunicación y la presencia de gastrostomía, entre otros.
Nuestro estudio presentó como limitaciones su característica de retrospectivo y la cantidad limitada de pacientes debido a lo específico de nuestra población. Por otra parte, no se pudieron aclarar con mayor detalle las etiologías de la lesión neurológica de los pacientes debido a la falta de datos provenientes del centro de agudos donde recibieron su primera atención. Por lo tanto, solo se evaluó la relación entre la evolución de la alteración crónica de la conciencia (independientemente de la etiología) y la decanulación.
Creemos necesaria la realización de ensayos controlados aleatorizados o estudios observacionales de cohorte acerca de la decanulación en pacientes con alteración crónica de la conciencia.
FinanciaciónLa presente investigación no ha recibido ninguna beca específica de agencias de los sectores público, comercial, o sin ánimo de lucro.
Conflictos de interesesNinguno.