La sarcoidosis es un trastorno granulomatoso multisistémico de etiología desconocida que se refiere a factores infecciosos, ambientales y genéticos.
Tiene una prevalencia de 40 casos por cada 100.000 habitantes, y es más común en mujeres entre 30 y 40 años.
Los órganos más afectados son los ganglios linfáticos, los pulmones, la piel, los ojos, el hígado y el bazo. Esta enfermedad se caracteriza por la acumulación de linfocitos T CD4 positivos y monocitos en los tejidos celulares, y la presencia de granulomas no caseificantes. Un gran número de casos de esta enfermedad cursa con una evolución subclínica que se descubre accidentalmente, después de realizar una radiografía de tórax donde aparecen anormalidades radiográficas como linfadenopatías hiliares bilaterales con o sin infiltrados parenquimatosos.
Los datos demográficos de los pacientes con neurosarcoidosis son similares a los de los pacientes con sarcoidosis sistémica. La prevalencia de la enfermedad del sistema nervioso central (SNC) en pacientes con sarcoidosis es poco frecuente, y se estima en alrededor del 5%1. Hasta un 10% de los pacientes con sarcoidosis puede tener alteraciones radiológicas en el estudio neurológico sin presentar sintomas2.
A continuación, presentamos el caso de un paciente cuyo primer síntoma de la sarcoidosis con afectación del SNC fue una alteración en la marcha.
Caso clínicoPaciente femenina, 31 años, de raza caucásica, sin antecedentes personales de interés, sin hábitos tóxicos ni alergias conocidas, y no realizaba ningún tratamiento farmacológico. Acude a consulta por astenia asociada con la anorexia, y la sensación de inestabilidad al caminar sin vértigo, de 3 semanas de evolución. A la exploración está consciente y orientada en tiempo y espacio, sin cambios en los reflejos pupilares, o los nervios craneales. La fuerza y la sensibilidad de las extremidades están conservadas. En la exploración de la marcha, destaca una ataxia con desviación hacia el lado derecho.
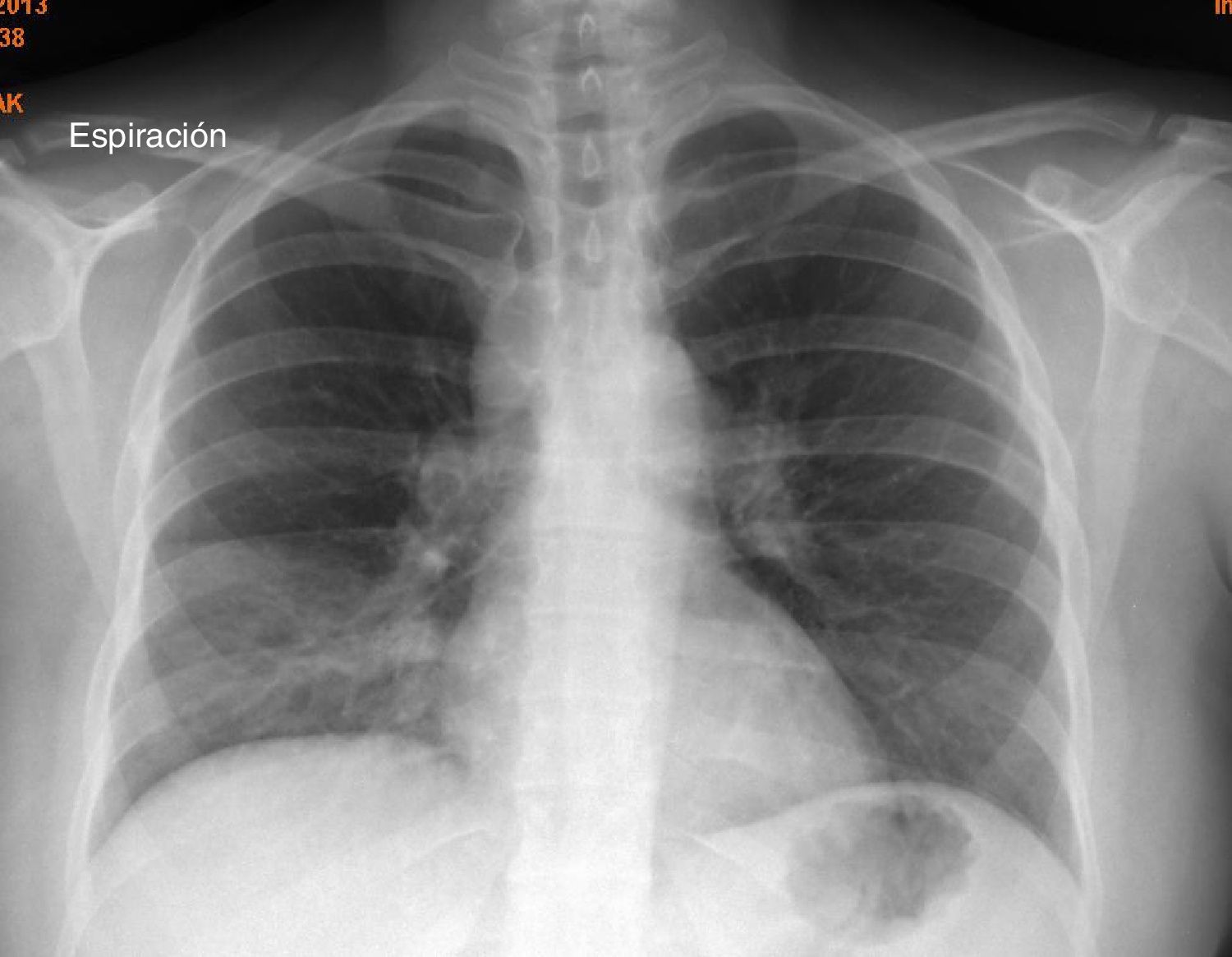
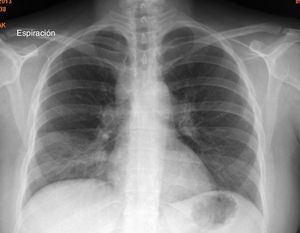
En un estudio inicial, se le realiza una radiografía de tórax (fig. 1) donde se detecta un ensanchamiento del mediastino, y un estudio analítico que reveló anemia microcítica e hipocrómica (Hb 9,8g/dl) con déficit de hierro (ferritina 12mg/dl) y el aumento de los niveles séricos de enzima convertidora de angiotensina (ECA) 158,7μ/l.
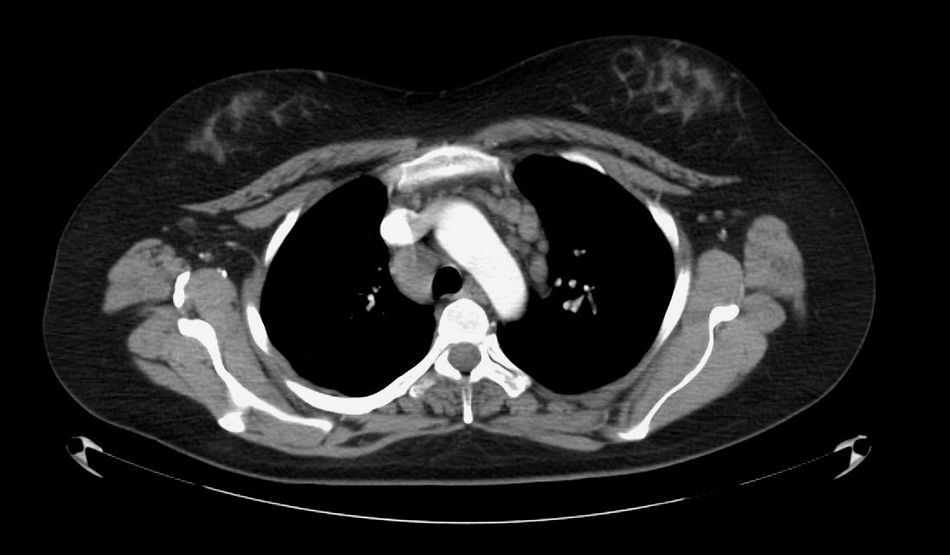
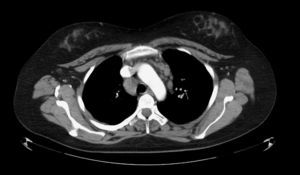
El estudio se amplió con la realización de una tomografía computarizada (TC) de tórax (fig. 2), que detectó adenopatías pretraqueales y paratraqueales derechas, prevascular y precarinal hiliar bilateral, el mayor de 32mm en el hilio derecho. Las adenopatías eran de densidad homogénea y sin necrosis. No se observaron lesiones en el parénquima pulmonar o en el resto de estructuras.
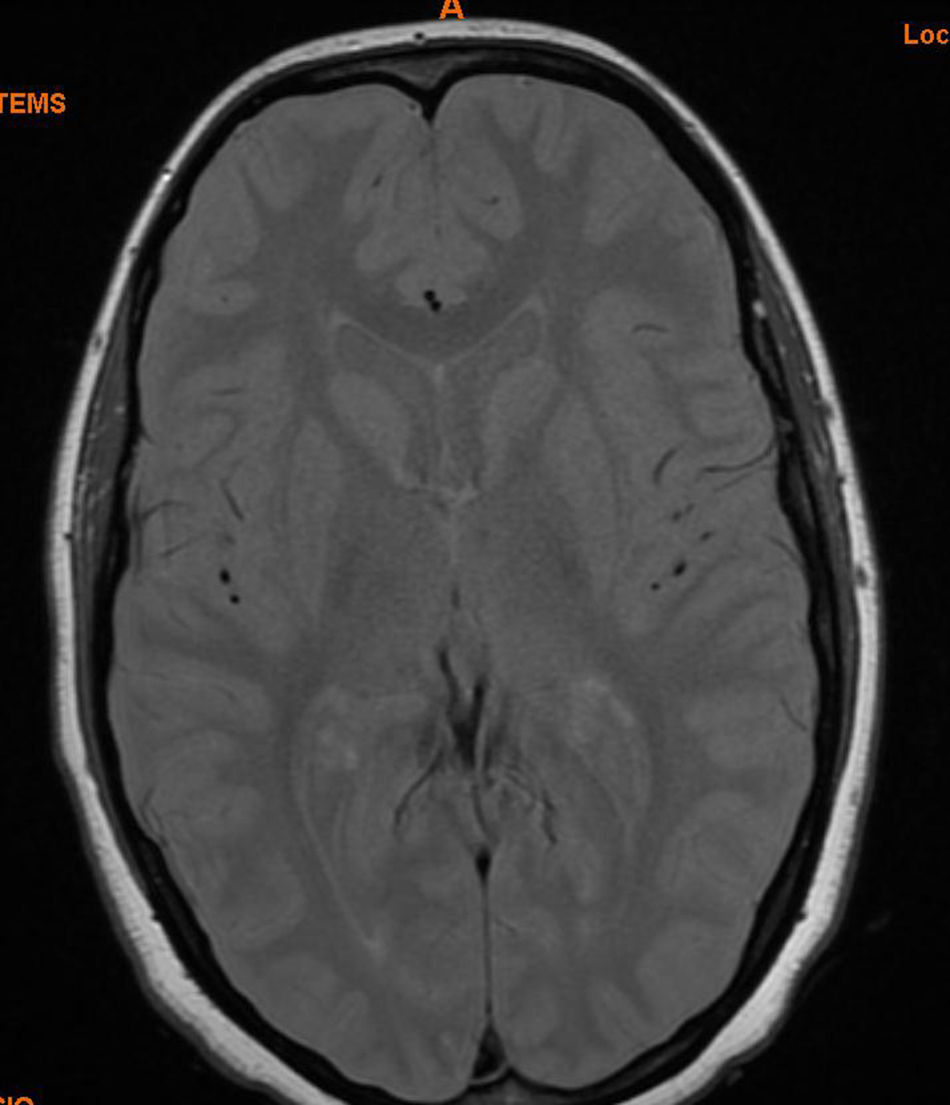
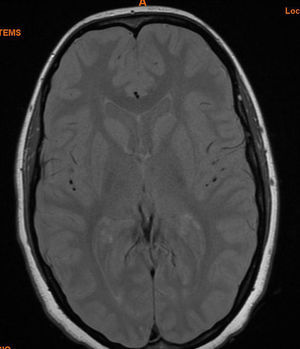
Se realizó, también, una resonancia magnética (RM) de cráneo (fig. 3) en la que se observaron varias lesiones nodulares (aproximadamente 5) en ambos hemisferios cerebrales, distribuidas en la sustancia blanca periventricular adyacente al cuerpo del ventrículo lateral izquierdo en blanco delante sustancia yustacortical izquierda posterior y subcorticales de la materia blanca fronto-parietal bilateral. Las lesiones eran isointensas en T1 e hiperintensa en secuencias T2. La mayoría de las lesiones tenían una morfología redondeada, contornos relativamente bien definidos y un diámetro de varios milímetros, con el diámetro más grande de aproximadamente 5mm.
Un estudio bioquímico se llevó a cabo del líquido cefalorraquídeo (LCR) que mostró linfocitosis (55cél/mm) con concentración de proteína elevada (82mg/dl) y niveles bajos de glucosa (38mg/dl). El valor de la ECA en el LCR fue también elevado (78μ/l).
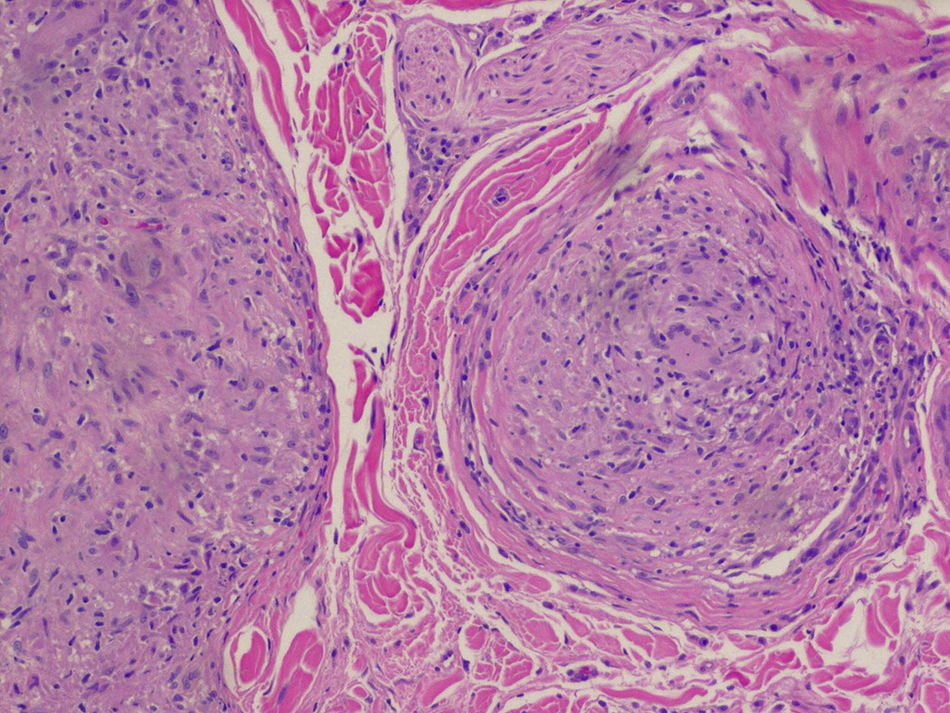
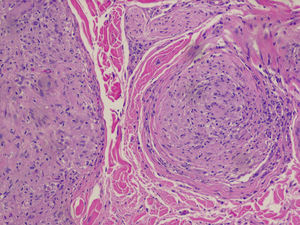
Se realizó una biopsia transbronquial mediante fibroscopia de una de las adenopatías parahilares, detectando estudio histopatológico (fig. 4) granulomas no caseosos.
Descartadas otras posibles causas de la enfermedad granulomatosa por el estudio anatomopatológico y microbiológico de las muestras obtenidas por biopsia transbronquial, como la tuberculosis, la infección por citomegalovirus, los hongos, el linfoma o la vasculitis granulomatosas, se inició tratamiento con prednisona 1mg/kg/día durante 8 semanas, con una importante mejoría clínica en las primeras 3 semanas, pudiendo la paciente volver a caminar sin ninguna alteración.
DiscusiónAunque la mayoría de los pacientes con neurosarcoidosis presentan síntomas de sarcoidosis en otros territorios, hay un pequeño porcentaje, aproximadamente el 1%, donde los únicos síntomas se deben a las alteraciones del SNC.
Por lo general, la neurosarcoidosis se manifiesta por alteraciones del parénquima cerebral (50%), de las meninges (10-20%), neuropatía por afectación de los pares craneales (50-70%), especialmente parálisis del nervio facial (50-75%), convulsiones, hidrocefalia, hipertensión intracraneal, lesiones hipotálamo-pituitaria que cursan con diabetes insípida y/o panhipopituitarismo, trastornos psiquiátricos, trastornos de la médula espinal y la neuropatía periférica1. Debe ser sospechar la existencia de una neurosarcoidosis en pacientes con el diagnóstico de sarcoidosis que comienzan a desarrollar síntomas neurológicos3.
Los altos niveles de ECA, tanto en la sangre y en el LCR pueden ser indicativos, pero no son específicos de la sarcoidosis o neurosarcoidosis. El aumento de ECA en el LCR podría ser debido a otros procesos, tales como infecciones o tumores del sistema nervioso central. En el LCR también puede aparecer otras alteraciones como pleocitosis linfocítica, proteínas elevadas y la disminución de la glucosa4. Aunque, como se mencionó anteriormente, estos cambios no son específicos de neurosarcoidosis, todos estaban presentes en nuestro caso.
La forma más adecuada para el diagnóstico de la sarcoidosis es mediante una biopsia de una lesión que es accesible, por lo general de la piel, los ganglios linfáticos o pulmones. Si un paciente con sarcoidosis desarrolla manifestaciones neurológicas, una vez excluida otras causas, fundamentalmente vascular, infecciosa o tumoral, puede ser apropiado realizar un ensayo terapéutico con corticoides, y solo si el paciente no responde al tratamiento, proceder a realizar una biopsia cerebral5.
Por lo general, el tratamiento con prednisona a una dosis de 1mg/kg/día, comienza a mostrar una respuesta clínica satisfactoria en solo 2-8 semanas5, como fue el caso con nuestra paciente, que a partir de la tercera semana de tratamiento inició una lenta y gradual reducción de la dosis de corticosteroides durante más de un mes, sin mostrar signos de recurrencia. Tres meses después de terminar el tratamiento, hubo una nueva RM de cráneo que no mostró lesiones.
El tratamiento con corticosteroides generalmente causa una marcada reducción o desaparición completa de las lesiones. Sin embargo, a veces la mejoría radiológica no se produce simultáneamente con la mejoría clínica, persistiendo lesiones de sustancia blanca durante un periodo de tiempo más largo, incluso después de que el paciente ya esté asintomático6.
Aproximadamente el 30% de los casos presentan resistencia al tratamiento con corticosteroides. En estos casos se puede utilizar la azatioprina, ciclofosfamida, y en caso de intolerancia o falta de respuesta clínica a estos fármacos, metotrexato.
También hay referencias a una posible eficacia de hidroxicloroquina y ciclosporina para el tratamiento de la neurosarcoidosis7.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.