Los artrópodos son animales invertebrados, segmentados, simétricos, con apéndices articulares y exoesqueleto de quitina. Existen tres grandes clases de artrópodos: arácnidos, chilopoda/diplopoda e insectos (tabla 1).
Existen numerosas especies de gusanos que pueden producir parasitación cutánea, bien de forma directa (filariasis) o por extensión desde un foco visceral (equinococosis), si bien en nuestro país son extremadamente raras. Las infecciones cutáneas por gusanos son propias de países tropicales y, excepcionalmente se observan en España en inmigrantes y personas que han vivido temporalmente en esos países. Sólo expondremos brevemente la larva migrans por ser la más común en España.
Hay una serie de normas comunes para el diagnóstico y el tratamiento de la escabiosis y pediculosis, que son las dos parasitosis cutáneas más habituales, que se exponen en la tabla 2.
Escabiosis
La escabiosis o sarna es una infección cutánea causada por el ácaro Sarcoptes scabiei var hominis. Los dos aspectos clínicos más significativos de esta infección son el intenso picor que padece el paciente y su aparición en forma de pequeña epidemia en el ámbito familiar (convivientes en una casa, prisiones, amantes, grupos de vagabundos, campamentos de verano, etc.), escolar o laboral (cuidadores de ancianos, personal de enfermería).
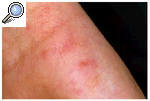
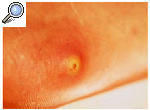
La lesión cutánea diagnóstica es el surco acarino. Consiste en una pequeña elevación de la piel de 1-2 cm de longitud y forma sinuosa (fig. 1). El extremo del surco está ligeramente más elevado, pues en él se encuentra el Sarcoptes. Las localizaciones más típicas de los surcos acarinos son los espacios interdigitales, muñecas, axilas, areolas mamarias y área genital. En los niños es común encontrarlos en las plantas de los pies. El intenso picor que produce esta infección hace que, con frecuencia, no se encuentren los surcos y la exploración física tan sólo revele excoriaciones múltiples y áreas de liquenificación. El picor de la sarna es muy típico que se intensifique durante la noche y que no afecte a la cabeza. Las personas inmunodeprimidas pueden padecer una forma muy exuberante e hiperqueratósica de escabiosis denominada sarna noruega. La epidemia de sida ha hecho que esta forma clínica se haya observado ocasionalmente en los últimos años.
Fig. 1. Surco acarino.
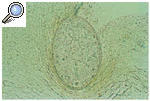
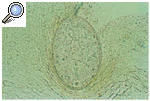
A pesar de la dificultad para encontrar los surcos acarinos, es muy importante localizarlos para hacer un diagnóstico microbiológico. Consiste en curetear el surco con una hoja de bisturí del número 15 paralelamente a la piel y extender la epidermis en un portaobjetos. Se fija la pieza con xilol al 10% y se estudia al microscopio óptico. En el mejor de los casos se puede encontrar Sarcoptes, pero lo más frecuente es hallar heces o huevos del mismo, que son un signo indirecto de su presencia (fig. 2). Las heces son estructuras marrones redondas de pequeño tamaño y agrupadas. Los huevos son ovalados, traslúcidos y aparecen en número de 1 o 2. El diagnóstico microbiológico hace que el paciente acepte su enfermedad, pues es muy común que ponga en duda el diagnóstico de sarna por el componente peyorativo que conlleva. Por otra parte, hay dermatosis muy pruriginosas, como la dermatitis atópica, la dermatitis herpetiforme o los eccemas de contacto, que pueden ser confundidos con la escabiosis y que empeorarían considerablemente si el paciente es tratado con los fármacos escabicidas, pues tienen, todos ellos, un alto poder irritativo.
Fig. 2. Huevos de Sarcoptes scabiei.
Los principios del tratamiento de la sarna y de los piojos son los que aparecen en la tabla 2. Los fármacos usados para el tratamiento de estas dos parasitosis figuran en la tabla 3 y los medicamentos comercializados en España en la tabla 4.
No hay unanimidad en el número de aplicaciones de los productos de uso tópico. Con una sola aplicación debería ser suficiente. No obstante, parece prudente recomendar tres aplicaciones consecutivas para asegurar un tratamiento efectivo.
Las normas de aplicación deben ser dadas por escrito de la siguiente forma:
1. Aplicar el producto por todo el cuerpo (cara y cuero cabelludo incluidos) insistiendo en el área genital, axilas y manos.
2. Dejarlo aplicado 8 h. Es aconsejable dormir con el producto en contacto con la piel.
3. Eliminar el medicamento por la mañana con agua caliente.
4. Lavar en agua caliente toda la ropa que ha estado en contacto con la piel del enfermo, incluida la ropa de cama.
5. Toda la ropa que no pueda ser lavada en agua caliente (mantas, zapatos, ropa de lana, etc.) debe ser mantenida durante una semana en una bolsa de plástico cerrada.
6. Tratar a todos los convivientes o a todas las personas que han estado en contacto con el enfermo.
7. Evitar ingerir lindane o permetrina, pues son neurotóxicos. En niños es aconsejable ponerles guantes para que no se chupen las manos.
El crotamitón es menos efectivo que el lindane o la permetrina, pero carece de la capacidad neurotóxica de éstos. Por ello, es el fármaco aconsejado para niños y embarazadas.
Una revisión sistemática del grupo Cochrane reveló que no hay evidencia científica de que la permetrina o la ivermectina sean más eficaces que lindane en la escabiosis.
El ungüento de azufre precipitado al 6% es altamente eficaz y no es tóxico para niños ni gestantes, pero tiene los inconvenientes de su mal olor y de que mancha la ropa.
Es muy común que el paciente padezca picor durante 1-2 semanas después del tratamiento. Ese picor suele deberse a la irritación producida por los fármacos de uso tópico. En la tabla 5 se exponen las pautas a seguir con un paciente que ha padecido sarna y sigue notando picor.
La ivermectina es un parasiticida usado en veterinaria desde hace años y que ha demostrado ser altamente eficaz para diversas infecciones humanas, como la oncocerquiasis, filariasis, estrongiloidiasis y escabiosis. Si se demostrara su superioridad respecto al tratamiento tópico, sería la terapia de elección para la sarna por la comodidad del tratamiento oral. No obstante, por ahora puede ser usado en España sólo como terapia de uso compasivo y es, por tanto, poco útil por el tiempo que hay que esperar hasta que se dispone del fármaco.
Pediculosis
La pediculosis, o infección por piojos, es causada en el ser humano por dos especies, Pediculus humanus y Pthirus pubis (piojo del pubis). Dentro del Pediculus humanus hay dos variedades, capitis (piojo del cuero cabelludo) (fig. 3) y corporis (piojo del cuerpo). El contagio se produce por contacto directo entre seres humanos o a través de fomites (peines, adornos para el pelo, ropa etc.). En la infección por Pthirus pubis hay que considerar el contagio de otras enfermedades de transmisión sexual.
La pediculosis del cuero cabelludo se manifiesta por picor intenso y por la presencia del adulto en el cuero cabelludo o, más frecuentemente, por la presencia de sus larvas (liendres) adheridas a 1-2 cm del nacimiento del cabello. La diferencia entre liendres y caspa es sencilla, pues la caspa se desprende fácilmente del cabello y la liendre está íntimamente unida a él (fig. 4). La pediculosis del pubis se manifiesta de la misma manera, pero el adulto se distingue del Pediculus humanus var capitis por tener el vientre más redondeado y por tener unas pequeñas prolongaciones en el mismo que le sirven para adherirse al pelo. El piojo del pubis también puede infectar el vello de las axilas, de la barba y de las pestañas. El piojo del cuerpo no parasita al ser humano, sino que vive en las costuras de la ropa y produce picaduras en el cuerpo al alimentarse. En estas picaduras puede inocular tres enfermedades graves: Bartonella quintana (fiebre de las trincheras), Rickettsia prowazekii (tifus epidémico) y Borrelia recurrentis (fiebre recurrente). Todas las pediculosis tienen en común el ser propias de situaciones de hacinamiento o poca higiene, el intenso picor que producen y el ser el origen de infecciones bacterianas cutáneas a través de las excoriaciones producidas por el picor.
El diagnóstico microbiológico de la pediculosis está al alcance de cualquier médico que disponga de un microscopio óptico sencillo. Consiste en «cazar» al piojo adulto (fig. 3) o en colocar un pelo supuestamente parasitado en un portaobjetos, cubrirlo con un cubreobjetos y examinarlo al microscopio (fig. 4). El tratamiento debe seguir los principios expuestos en la tabla 2. En la tabla 3 figuran los fármacos usados para tratar la pediculosis y en la tabla 4 los medicamentos comercializados en España.
Fig. 3. Pediculus humanus var capitis.
Fig. 4. Liendres.
Los fármacos usados habitualmente para la pediculosis (lindane, permetrina, malatión) tienen una eficacia similar, aunque en los últimos años se han descrito un número creciente de resistencias al lindane. Como los fármacos son más pediculicidas que ovicidas, conviene repetir el tratamiento a los 10 días para destruir los huevos que han llegado a adultos. Un estudio comparativo reciente in vitro entre malatión 0,5% en loción, permetrina al 1% en crema, lindane al 1% en champú y piretrina con butóxido de piperonilo, reveló que malatión tenía la mayor actividad pediculicida y ovicida de todos ellos. En la pediculosis del cuerpo hay que lavar toda la ropa con insecticida y no es necesario aplicar éste en el cuerpo. En la infección de las pestañas el tratamiento adecuado es cortarlas y aplicar óxido amarillo de mercurio al 2% en vaselina para eliminar las liendres restantes. El lavado del cabello con vinagre diluido sirve para desprender las liendres del tallo piloso. Otras normas de tratamiento aparecen en la tabla 6.
Garrapatas
Las garrapatas son ectoparásitos de los vertebrados, y el hombre es un huésped ocasional de ellas. La infec ción es propia de ganaderos, pastores y cazadores y, típicamente, suele localizarse en la cabeza. Existen numerosas especies de garrapatas. El Ixodes ricinus es la más común en España (fig. 5). La garrapata se fija a la dermis a través de su hipostoma y, al tiempo que chupa sangre, puede inocular diversas enfermedades, de las cuales, en nuestro país, la fiebre botonosa, la enfermedad de Lyme y la fiebre Q son las más importantes. La picadura de garrapata puede ocasionar también una parálisis motora progresiva por una toxina aún no identificada.
Fig. 5. Dos garrapatas adultas (Ixodes ricinus).
Las lesiones cutáneas que pueden ser producidas por las garrapatas son: pápula roja edematosa en la zona de la picadura, granuloma por cuerpo extraño si al separar la garrapata queda el hipostoma dentro de la dermis, eritema crónico migratorio en el seno de una enfermedad de Lyme inicial.
Para extraer la garrapata conviene envolverla previamente en vaselina para que suelte el hipostoma y luego retirarla con unas pinzas. Otra posibilidad es extirparla haciendo un cuña cutánea que luego se sutura.
Una vez extraída la garrapata conviene aplicar un desinfectante en la zona de la picadura y solicitar serologías para Coxiella burnetii (fiebre botonosa) y Borreliaburgdorgferi (enfermedad de Lyme). En las áreas geográficas con alta prevalencia de ambas enfermedades es aconsejable hacer profilaxis con tetraciclinas tras una picadura de garrapata (minociclina 100 mg/12 h durante 7 días).
La prevención se basa en el uso de repelentes cutáneos cuando se está en contacto con animales o áreas potencialmente infectadas. Los repelentes más aconsejables son dimetilftaleno, indanole, dietiltolumina («DEET»), extracto de eucalipto y aerosoles de permetrinas al 0,5%.
Tungiasis
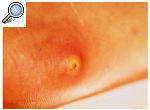
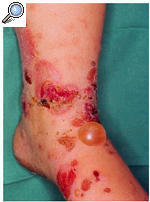
La Tunga penetrans o pulga de la arena es propia de países tropicales y es un motivo de consulta ocasional en las personas que viajan a esos países. El contagio se produce al caminar descalzo por lugares, habitualmente playas, contaminados por esta pulga. La hembra labra una cavidad en la epidermis donde deposita sus huevos y ocasiona una pápulas costrosas y dolorosas (fig. 6). El tratamiento consiste en extraer la pulga con una aguja y tratar las infecciones bacterianas que a veces la acompañan.
Fig. 6. Tungiasis.
Larva migrans
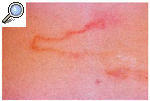
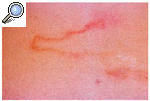
Es otra parasitosis tropical que afecta ocasionalmente a turistas. Es producida por las larvas del gusano Ancylostoma braziliense y, menos frecuentemente, por Ancylostoma caninum, que es huésped habitual del perro. En el hombre, las larvas labran un túnel en la epidermis de varios centímetros de longitud que produce picor y, sobre todo, asombro y ansiedad en el paciente (fig. 7). Como la larva no puede atravesar la epidermis del ser humano, la infección tiene un curso autolimitado. No obstante, el proceso puede ser abreviado mediante crioterapia sobre la lesión o con tiabenzadol oral.
Fig. 7. Larva migrans.
Miasis
La miasis consiste en la contaminación de la piel por larvas de moscas. Esto ocurre, ocasionalmente, en tejidos necróticos o poco irrigados de pacientes encamados y con escasa higiene. La moscas depositan sus huevos en la piel, éstos pasan al estado de larva (gusano) y finalmente aparecen las moscas adultas que abandonan la piel. El tratamiento consiste en la eliminación manual de los huevos, gusanos y tejido necrótico y en el tratamiento de la úlcera venosa o tumor cutáneo donde asientan.
Picaduras de insectos
Constituyen la causa más frecuente de dermatosis producida por insectos y ácaros. El aspecto clínico de la lesión no permite diferenciar el agente causal, sea éste mosquito, avispa, abeja, chinche, garrapata o araña. Habitualmente son pápulas rojas y edematosas que producen picor, surgen de forma súbita e involucionan en 7-10 días sin dejar secuela. En otros casos, la lesión evoluciona a ampolla o a escara. Las escaras suelen ser producidas por agentes de mayor tamaño, como las arañas.
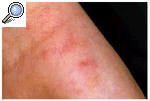
Los sujetos que padecen dermatitis atópica, asma o rinoconjuntivitis alérgica es más común que padezcan prúrigo estrófulo, que es la formación de reacciones ampollosas ante las picaduras de los insectos (fig. 8).
Fig. 8. Reacción ampollosa ante picadura de insectos.
Es un hecho frecuente el que los pacientes no acepten el diagnóstico de picaduras de insectos, porque les parezca demasiado banal para el gran picor que les producen las lesiones. En esos casos, una biopsia cutánea puede ser muy convincente. El tratamiento de esta dermatosis se basa en los antihistamínicos orales y los corticoides tópicos. Nunca debe usarse un antihistamínico tópico, pues apenas alivia el picor y con frecuencia origina dermatitis alérgica de contacto. El uso de repelentes elimina, en parte, el riesgo de reaparición de lesiones.
Delusio parasitorum
Es una dermatosis muy infrecuente en la que el paciente se queja de picor y parestesias que atribuye a parasitación cutánea y picaduras que no existen. Es más común que afecte a personas que han padecido una parasitosis previa. Es una enfermedad psiquiátrica, pero antes de remitir al paciente al psiquiatra hay que explorarle minuciosamente tantas veces como haga falta para tener el convencimiento de que no padece una parasitación cutánea real.
Bibliografía general
Blackwell V, Vega-López F. Cutaneous larva migrans: clinical features and management of 44 cases presenting in the returning traveller. Br J Dermatol 2001;145:434-8.
Burkhart CN, Burkhart CG. Optimal treatment for scabies remains undetermined. J Am Acad Dermatol 2001;45:637-8.
Burkhart KM, Burkhart CN, Burkhart CG. Comparing topical scabietic treatments will soon become extinct. Arch Dermatol 1997;133:1314.
Chosidow O. Scabies and pediculosis. Lancet 2000;355:819-26.
Cronin TA, Kerdel FA. Antiparasitic agents. Curr Opin Dermatol 1996;3:202-14.
A systematic review of the treatment of scabies. Arch Dermatol 2000;136:387-8.
Meinking TL, Entzel P, Villar ME, Vicaria M, Lemard GA, Porcelain SL. Comparative efficacy of treatments for pediculosis capitis infections: update 2000. Arch Dermatol 2001;137:287-93.
Meinking TL, Taplin D, Hermida JL, Pardo R, Kerdel FA. The treatment of scabies with ivermectine. N Engl J Med 1995;333:26-30.