La hemorragia digestiva siempre constituye una emergencia que requiere el ingreso urgente del paciente en el hospital, con el objeto de tratar o prevenir el shock hipovolémico, identificar con rapidez la lesión sangrante y proceder a su tratamiento, con finalidad hemostática o curativa. En los últimos años se han introducido una serie de técnicas, principalmente endoscópicas, pero también angiográficas, que han demostrado ser sumamente eficaces en el tratamiento de las lesiones digestivas sangrantes, altas o bajas, si bien en ocasiones la cirugía urgente todavía puede ser necesaria.
La hemorragia digestiva constituye una de las afecciones más alarmantes con las que se encuentra el clínico que trabaja tanto en urgencias como en el medio extrahospitalario.
Tomar una buena actitud terapéutica y saber con exactitud las prioridades que se deben seguir permiten un buen manejo de este tipo de enfermos.
La hemorragia digestiva se define como la pérdida de sangre procedente del aparato digestivo y, para hacer más comprensible esta revisión, nos limitaremos a clasificarla como hemorragia digestiva baja y hemorragia digestiva alta.
La hemorragia digestiva genera un número importante de urgencias en los hospitales, siendo responsable del 1 al 2% de los ingresos medicoquirúrgicos. Se clasifican en hematemesis (sangrado por la boca), melenas (expulsión por el recto de sangre parcial o totalmente digerida) y hematoquecia (sangrado por el recto de sangre roja rutilante). No obstante, la clasificación más utilizada es aquella que se basa en el origen de la hemorragia, de forma que aquellas que se originan por encima del ángulo de Treitz se denominan hemorragia digestiva alta y la que se origina por debajo de éste hemorragia digestiva baja.
Si bien todas ellas pueden contribuir a crear un shock hipovolémico, la entidad que con más frecuencia lo hace es la hemorragia digestiva alta. Las causas más frecuentes de hemorragia digestiva alta son, por este orden: úlcera duodenal, úlcera gástrica y varices esofágicas. Otras causas son las que se reflejan en la tabla 1.
Ante la llegada de este tipo de enfermo en demanda de asistencia, las prioridades en la actuación inicial son:
a) valorar el estado hemodinámico y restauración de la estabilidad cardiovascular; b) localización sindrómica del origen del sangrado y valoración de la actividad, y c) identificar la causa del sangrado y el tratamiento
idóneo.
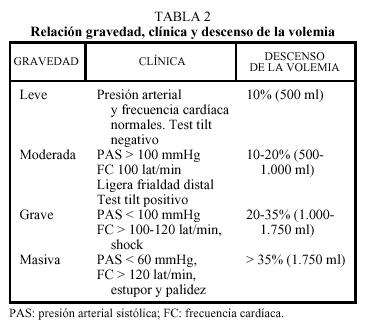
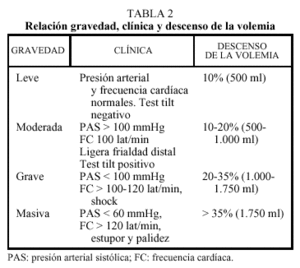
Es de vital importancia determinar la magnitud del sangrado. El control de la presión arterial y de la frecuencia cardíaca en decúbito y sedestación y el estado de perfusión periférica proporcionan una estimación de la cuantía del volumen.
Sin embargo, la valoración de los valores de hemoglobina no es un parámetro útil en la cuantificación inicial del sangrado, ya que puede ser normal durante las fases compensadoras.
A continuación debe iniciarse la restauración del volumen intravascular para la estabilización hemodinámica del paciente (tabla 2).
Para reponer la volemia se deben canalizar dos vías periféricas de grueso calibre (14 o 16G). No es necesaria la vía central, salvo que no se puedan canalizar dos periféricas gruesas, al menos en el momento inicial.
La reposición se realizará a base de soluciones isotónicas. El uso de expansores plasmáticos está indicado en caso de hemorragias masivas.
Las constantes vitales (diuresis horaria, frecuencia cardíaca y presión arterial) se monitorizarán de forma continua ante una hemorragia. Se evaluarán en el laboratorio la hemoglobina y el hematócrito al ingreso y cada 4 h. También se realizará estudio de coagulación y grupo sanguíneo, además de pruebas cruzadas y se reservarán de 4 a 6 unidades de concentrados de hematíes y de 3 a 4 unidades de plasma en caso de que quede tiempo por si es necesario transfundir con sangre homóloga. Si existe hemorragia digestiva masiva con exanguinación se comenzará con sangre del grupo O negativo, hasta que lleguen las pruebas cruzadas (45 min, aproximadamente). En pacientes con hemorragia no activa y hematócrito por encima del 25-30% se individualizará la necesidad de transfusión teniendo en cuenta la caída y la tolerancia a la anemia.
En pacientes con alteraciones graves de la coagulación se utilizará plasma fresco congelado. Del mismo modo, la existencia de trombocitopenia importante (< 30.000 plaquetas/µl) y sangrado activo, también hace necesaria la transfusión de plaquetas.
Es necesaria la monitorización de la presión venosa central en aquellos pacientes con cardiopatía grave y riesgo de edema cardiogénico o en aquellos casos en que la perfusión de líquidos va a ser cuantiosa.
Si el sangrado es activo se llamará al endoscopista para que diagnostique el origen del sangrado y realice escleroterapia o coagulación por calor o por láser (tabla 3).
Actitud ante la hemorragia digestiva alta
En la hemorragia digestiva alta se debe valorar:
1. Historia previa de hemorragias.
2. Ingestión de fármacos con acción secundaria gastro erosiva.
3. Enfermedades concomitantes: hepatopatía crónica con hipertensión portal, presencia de varices, etc., así como historia previa de vómitos para descartar síndrome de Mallory-Weiss y situaciones de estrés como pueden ser quemaduras, traumatismos, cirugía cardiotorácica, hipotensión, ventilación mecánica, etc.
Entre las hemorragias digestivas altas, la úlcera péptica es la causa más frecuente, y supone aproximadamente el 50% de los casos. Los factores que predisponen a la hemorragia digestiva alta son el uso de antiinflamatorios no esteroides (AINE). Los factores que se asocian a un peor pronóstico en la hemorragia digestiva alta son los siguientes: a) paciente de edad avanzada con enfermedades crónicas concomitantes; b) sangrado digestivo que provoca inestabilidad hemodinámica; c) ingestión de AINE; d) estigmas endoscópicos de sangrado reciente o activo; e) las úlceras localizadas en la cara posteroinferior del bulbo y en la parte alta de la curvatura menor tienen peor pronóstico, ya que se ubican en las cercanías de la arteria gastroduodenal y gástrica izquierda, y f) las úlceras de tamaño superior a 1 cm de diámetro tienen mayor probabilidad de resangrado.
Aquellos pacientes con factores pronósticos negativos ingresarán en el hospital para ser tratados, mientras que en el caso de pacientes jóvenes sin signos de sangrado activo o reciente se les puede mantener en ob servación durante 12 h y posteriormente darles de alta.
Tratamiento
El tratamiento de la hemorragia digestiva consiste en:
1. Los lavados gástricos no han demostrado cohibir la hemorragia, pero son muy útiles para aumentar el valor diagnóstico y terapéutico de la endoscopia, y proporcionan una mayor visibilidad de las zonas.
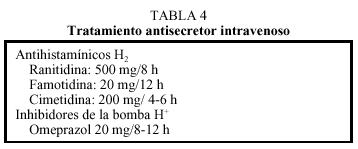
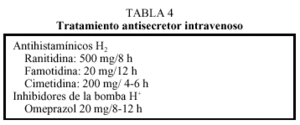
2. Los antisecretores gástricos (vasopresina, somatostatina, antagonistas del H2 o inhibidores de la bomba de protones) (tablas 4 y 5) no han demostrado ser eficaces en el cese del sangrado, pero promueven la cicatrización. Inicialmente, se administrará por vía intravenosa y cuando se proceda a introducir la nutrición enteral se pasará a vía oral, debiéndose mantener un mínimo de 6 semanas. En pacientes sin antecedentes de toma de AINE se ralizará test de aliento o test de ureasa en el nicho ulceroso y/o serología para descartar la existencia de Helicobacter pylori; en caso de que alguna de estas pruebas sea positiva se procederá a tratamiento erradicador durante unos 7 días y, posteriormente, se revaluará (tabla 4).
3.Tratamiento endoscópico: la endoscopia sirve para diagnóstico, localización de la úlcera, valoración pronóstica y para tratamiento. Las maniobras terapéuticas que se deben seguir son variadas, dependiendo de cada centro (electrocoagulación, coagulación con láser e inyección de sustancias esclerosantes tipo etanolamina o etoxiesclerol). Se indicará tratamiento esclerótico cuando se evidencie sangrado activo o vaso visible en la úlcera; en caso de recurrencia se puede repetir el tratamiento.
4. Tratamiento quirúrgico: se debe proceder a tratamiento quirúrgico en los siguientes casos: a) hemorragia grave que produce intensa inestabilidad hemodi námica, y b) hemorragia recidivante tras tratamiento endoscópico.
5. Angiografía terapéutica: se debe valorar esta posibilidad de tratamiento en pacientes en los que la endoscopia no ha sido efectiva y presentan un riesgo elevado si son sometidos a intervención quirúrgica.
En el caso de que la hemorragia digestiva sea producida por varices esofágicas se procederá inicialmente a la escleroterapia endoscópica (tratamiento de elección); otra medida terapéutica es la ligadura endoscópica de varices.
Tratamientos farmacológicos
Los tratamientos farmacológicos indicados en este caso son:
La somatostatina. Produce una vasoconstricción esplácnica selectiva con disminución de la presión del flujo portal. Tras una dosis intravenosa de 250 µg se procederá a instaurar perfusión continua de 3 mg en 500 ml de suero fisiológico cada 12 h, durante 48-72 h, reduciendo la dosis a la mitad en las siguientes 24 h y suspendiéndola posteriormente.
Octreótido. Este fármaco supone una alternativa a la somatostatina. Se administran 50 µg en bolo intravenoso y posteriormente perfusión continua de 50 µg/h durante 48 h.
La vasopresina. Es una alternativa a los dos anteriores, aunque muy poco utilizada en nuestro medio; debe administrarse con una buena monitorización para evitar problemas cardiocirculatorios graves. Su análogo sintético es la glipresina que tiene una actividad similar a la somatostatina.
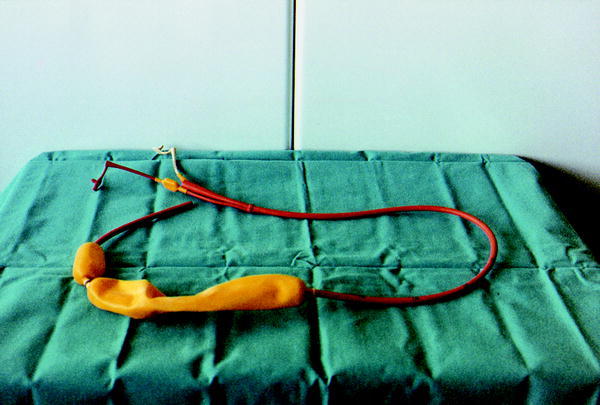
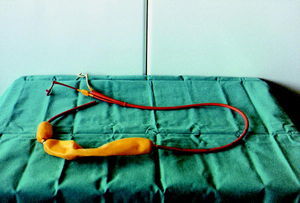
El taponamiento con sonda de Sengastaken-Blakemore (fig. 1) o de Minnesota
Fig. 1. Sonda de Sengastaken-Blakemore.
Tiene su principal indicación en la hemorragia masiva que impide la esclerosis endoscópica y que no se con trola con tratamiento farmacológico. Cuando se coloca esta sonda, se debe retirar antes de 24 h para prevenir el daño isquémico sobre la mucosa gástrica o esofágica.
Cortocircuito portosistémico intrahepático transyugular (TIPS)
Consiste en la colocación de una prótesis metálica expandible entre la vena suprahepática y una rama portal, tratamiento que está dando resultados aceptables. Esta técnica debe utilizarse en los siguientes casos: a) sangrado persistente a pesar de un tratamiento adecuado farmacológico y endoscópico recurrente, y b) sangrado por varices ectópicas. Está contraindicado en aquellos pacientes que sufren alguna de las siguientes afecciones: trombosis portal, obstrucción de la vena cava in ferior, enfermedad poliquística hepática, insuficiencia
hepatocelular grave, coagulopatía grave, encefalopatía previa, carcinoma hepatocelular o sepsis.
Cirugía
La cirugía urgente se realizará en aquellos casos en que el paciente sigue sangrando por varices altas durante los primeros 3 meses tras el primer sangrado.
Ante un paciente con varices esofágicas la profilaxis para el resangrado, ya que éste es frecuente en los primeros 3 meses, consiste en esclerodermia, uso de sulcralfato, bloqueadores beta, TIPS y cirugía derivativa.
En las varices esofágicas el uso de bloqueadores beta es aceptado cuando se trata de un paciente con varices al menos de grado II/IV o mayor, existen varices con estrías eritematosas, manchas de color rojo cereza o enrojecimiento difuso (signos endoscópicos que hacen
sospechar resangrado) y pacientes con grado avanzado de disfunción hepática.
Actitud ante la hemorragia digestiva baja
A la hora de barajar las posibles etiologías de este tipo de sangrado, se debe tener en cuenta que las causas más frecuentes en pacientes de edad avanzada son la diver ticulosis y la angiodisplasia. Los motivos más frecuentes de hemorragia digestiva baja en pacientes jóvenes son las hemorroides y fisuras anales así como las enfermedades inflamatorias crónicas. En la historia clínica de los pacientes con hemorragia digestiva baja se refleja que la mayoría de ellas son recidivantes. El aspecto de las heces nos puede aportar datos importantes, de modo que unas heces recubiertas de sangre apuntan a un origen perianal, mientras que unas heces mezcladas con sangre suelen ser de origen colónico.
Para llegar al diagnóstico etiológico se debe realizar his toria clínica y estudios básicos, y la anuscopia y/o la rec tosigmoidoscopia deben ser las pruebas diagnósticas ini ciales.
Otras pruebas en caso de que no se llegue al diagnóstico son: a) gammagrafía con hematíes marcados con 99mTc; esta técnica es más sensible que la arteriografía ya que detecta lesiones sangrantes con flujos de al menos 0,1 ml/mn, pero no localiza con la misma precisión el foco sangrante y no permite tratamiento terapéutico; b) para que la arteriografía sea diagnóstica, el débito del sangrado debe ser de 0,5 ml/m; por tanto, tiene su indicación cuando el paciente sangra profusamente y otras pruebas no han llevado al diagnóstico, y c) la radiografía con bario no tiene utilidad en la fase aguda, pero puede localizar lesiones del intestino delgado inaccesibles con otras técnicas. El tratamiento, si la hemorragia no se detiene y dependiendo de su etiología, puede ser quirúrgico.
Bibliografía recomendada
Baena Díez JM, Sancho Perpiñán A, López Mompo C, Rams Rams F, Jiménez Navarrete S, Comet Jaumet D. Tratamiento con omeprazol, claritromicina y amoxicilina durante una semana. Efectividad y tolerancia en la erradicación de Helicobacter pylori en atención primaria. Aten Primaria 1998; 22: 547-551.
NHI Consensus Conference. Helicobacter pylori in peptic ulcer disease. JAMA 1994; 272: 165-168.
Saltzman JR, Zawacki JK. Therapy for bleeding peptic ulcers. N Engl J Med 1997; 338: 1091-1093.