Las serpientes son reptiles que habitan en la Península Ibérica desde tiempo inmemorial. Surgidas en la Era Primaria hace 300 millones de años, estos reptiles son un auténtico ejemplo de adaptación y perfección, ya que sobrevivieron a la extinción de los grandes reptiles en la Era Secundaria, y hoy día se conocen unas 2.700 especies diferentes. En Europa encontramos 27 de estas especies, pero sólo 13 habitan en la Península Ibérica1, 10 de las cuales pertenecen a la familia Colubridae y tres a la Viperidae. De las 13 especies, cinco son tóxicas, lo que supone un índice de toxicidad bajo (38%), comparándolo con el de países como Australia, donde supera el 90%2.
En España los accidentes por mordedura de serpientes son poco frecuentes, y se calcula que unos 150 casos anuales, que casi siempre son atendidos en servicios de urgencias hospitalarios. El paciente prototipo atendido por presentar este tipo de lesión es un adulto joven, varón, turista, en vacaciones estivales y mordido en la mano al intentar capturar al animal3. Esa pulsión interior incontrolable de capturar al reptil constituye la principal causa de producción de este tipo de lesiones en nuestras latitudes. Otros grupos de riesgo son los herpetólogos (especialistas en reptiles y anfibios) y el personal de reptilarios y centros de estandarización de venenos. De todos modos, este tipo de urgencia sigue siendo excepcional en los hospitales de nuestro país, y la expectación que suscita uno de estos casos sólo puede ser comparada con el temor despertado por estos reptiles en la población general.
Cientos de leyendas rodean a las serpientes, así como al tratamiento aplicado a las personas mordidas. La amputación de la zona, la aplicación de fuertes torniquetes o incluso el corte y la succión de la herida no son sino una falacia y un riesgo para la vida del paciente4 y, en algunas ocasiones, para el que intenta salvarle la vida (en el caso de succión). Incluso el empleo de los sueros antiofídicos puede entrañar más riesgo que la propia mordedura del reptil5.
El objeto de esta revisión es pasar revista a las familias de serpientes que se puede encontrar en la Península Ibérica, las manifestaciones clínicas que pueden aparecer en caso de mordedura y las medidas terapéuticas más recomendadas.
Familia Colubridae
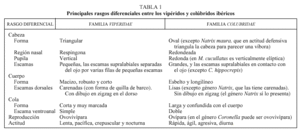
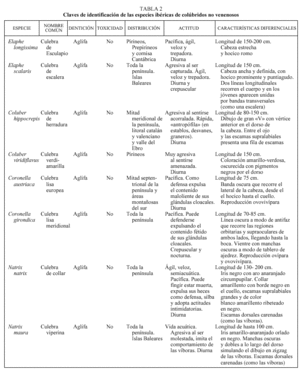
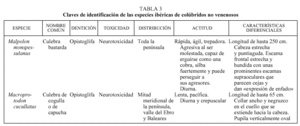
Es la familia más abundante, ya que cuenta con 10 especies agrupadas en tres subfamilias, que presentan una serie de rasgos comunes y las hará fácilmente distinguibles de los vipéridos3,6. En la tabla 1 se exponen estas características diferenciales.
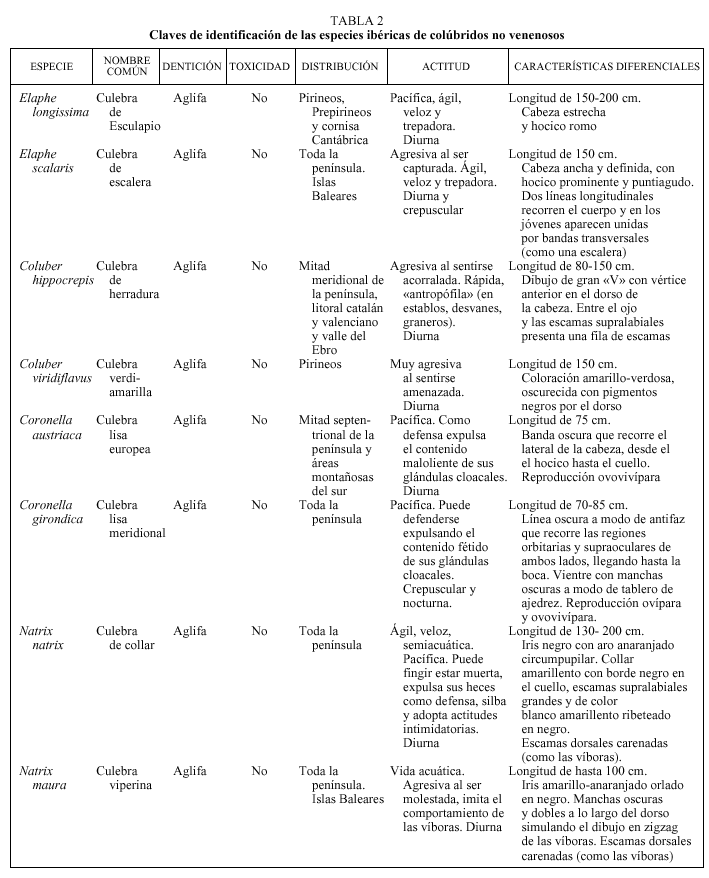
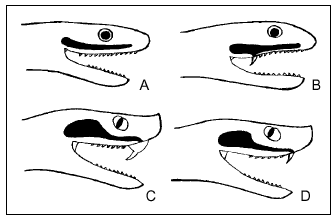
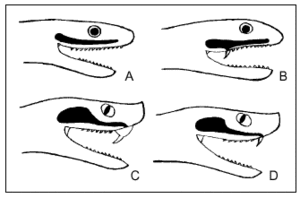
Uno de los rasgos diferenciales más importantes es el relacionado con la dentición que presenta esta familia de reptiles7, que puede ser de dos tipos: dentición aglifa, caracterizada por presentar dientes macizos y pequeños a lo largo de la arcada inferior y de las dos superiores, que no están preparados para inocular veneno, y aunque la saliva podría ser levemente tóxica las especies con esta dentición no se consideran venenosas; y dentición opistoglifa, con dientes de mayor tamaño al final de la arcada superior externa, acanalados y conectados con las glándulas del veneno; las especies con esta dentición sí que se consideran venenosas. En las tablas 2 y 3 y en las figuras 1-7 se exponen las principales características de cada especie de colúbridos ibéricos.
Fig. 1. Tipos de dentición de los ofidios: A) dentición aglifa; B) dentición opistoglifa; C) dentición solenoglifa; D) dentición proteroglifa.
Fig. 2. Culebra de escalera, Elaphe scalaris. Típico dibujo en el dorso del reptil. (Dr. J. de Uña.)
Fig. 3. Culebra de herradura, Coluber hippocrepis. Véase la fila de escamas entre el ojo y las escamas supralabiales. (Dr. J. de Uña.)
Fig. 4. Culebra de collar, Natrix natrix. Véase el iris anaranjado y el collar amarillento en el cuello. (Dr. J. de Uña.)
Fig. 5. Culebra viperina, Natrix maura. Véase iris anaranjado orlado en negro y las manchas por el dorso. (Dr. J. de Uña.)
Fig. 6. Cría de culebra viperina. Véase el dibujo dorsal a modo de zigzag, similar a una víbora. (Dr. J. de Uña.)
Fig. 7. Culebra bastarda, Malpolon monspessulanus. Véase las prominentes escamas supraoculares a modo de cejas. (Dr. J. de Uña.)
Manifestaciones clínicas de las mordeduras por colúbridos no venenosos
Las manifestaciones clínicas y biológicas que puede producir una mordedura de serpiente son variables y pueden agruparse en cuatro grados de envenenamiento (tabla 4)8. La gravedad del envenenamiento alcanzado por un paciente mordido por una de estas especies será grado 0. El paciente tan sólo presentará la marca de los dientes, en número variable. No se produce inoculación de veneno. En el laboratorio se ha observado que algunas de estas especies pueden presentar una saliva ligeramente tóxica; por tanto, en pacientes extremadamente sensibles, podrían producir alguna pequeña reacción local.
Una sintomatología que acompaña de forma frecuente la mordedura de serpiente es la ansiedad, incrementada por el desconocimiento de la especie agresora; este cuadro queda más que justificado si pensamos en la respuesta agresiva mostrada por ciertas especies al sentirse acorraladas (como la culebra verdiamarilla, la de escalera y la viperina).
Tratamiento
La primera medida que se debe tomar ante un caso de mordedura de serpiente, aun en el caso de que la especie pueda ser perfectamente identificada como un colúbrido no venenoso, es el traslado del paciente al hospital más cercano. Allí permanecerá unas horas en observación y comenzará el tratamiento9-10. En primer lugar, se procederá al lavado de la herida con agua y jabón y su posterior desinfección. El paciente deberá ser interrogado acerca de su vacunación antitetánica; si ésta es correcta, no se pautará profilaxis, pero si no lo es la primera dosis se administrará en el hospital para ser continuada de forma ambulatoria. El último punto del tratamiento es la pauta antibiótica a seguir; este tipo de lesión, al igual que cualquier tipo de mordedura, se considera herida infectada, y por tanto hay que prevenir la infección de los tejidos por los gérmenes más frecuentes en la boca del animal (Pseudomonas, E. coli, Klebsiella, Salmonella, Clostridium, etc.), además de los gérmenes que pudiesen existir en la piel del paciente y los de la boca del sujeto que succionó la herida, si es que esta inútil medida se llevó a cabo3,11,12. Puede considerarse como fármaco de primera elección la combinación amoxicilina-ácido clavulánico.
Manifestaciones clínicas en las mordeduras por colúbridos venenosos
Estas especies presentan una dentición opistoglifa; por tanto, para que pueda inocular su veneno, la serpiente deberá morder de forma repetida y tratando de «engullir» la zona apresada, para así poder clavar los colmillos posteriores. El veneno de estas especies es fundamentalmente neurotóxico (anestesia, fasciculaciones musculares, midriasis, disartria, disfonía, alteración de la conciencia o parálisis de pares craneales). Pero la potencia de este efecto para nada es comparable al de otras especies venenosas como cobras, mambas, serpientes marinas o de cascabel, que pueden provocar la muerte en minutos13. El grado de envenenamiento más frecuente para estas especies es 0, por la dificultad presentada para la inoculación del veneno, pero podría ir progresando, por lo que es obligatoria la evaluación del paciente durante unas horas. Las manifestaciones suelen aparecer en las primeras 6 horas y en las zonas próximas a la mordedura.
Debe señalarse que el cuadro de ansiedad que puede presentar el paciente es importante, sobre todo ante la mordedura de una culebra bastarda, por la exagerada agresividad de su ataque (tabla 3).
Tratamiento
El tratamiento aplicado a este tipo de lesiones es superponible al referido para los colúbridos no venenosos. Aquí la reacción inflamatoria es mayor y para controlarla en primer lugar son recomendables las medidas físicas: reposo, empleo de férulas para inmovilizar la extremidad, vendaje con vendas blandas (tipo crepé), elevación de la zona y frío local no directo. En segundo lugar, el empleo de antiinflamatorios analgésicos también será de gran utilidad, pero evitando los salicilatos por los posibles trastornos de coagulación que pudiese presentar el paciente. Sólo en el caso de que la rapidez e intensidad de los signos y síntomas locales indiquen la evolución hacia un cuadro de envenenamiento grave (grado III), se empleará el suero antiofídico, a pesar de no ser específico frente a las especies de colúbridos tóxicos, y siempre después de haber realizado una prueba de hipersensibilidad5,9.
Familia Viperidae
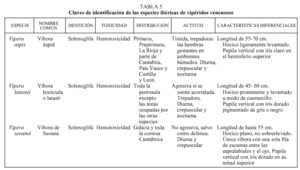
Sólo existen tres especies en España, venenosas todas ellas. La dentición solenoglifa presentada por estas especies se caracteriza por contar con dos grandes dientes huecos, con un canal interior que conecta con las glándulas del veneno, situados en la parte anterior de la mandíbula superior. Estos dientes o colmillos son tan grandes que no pueden ser fijos, así que permanecen plegados sobre el paladar situándose paralelos al maxilar; en el momento que pretenda morder, al abrir la boca se desplegarán gracias a la existencia de una serie de músculos y ligamentos que facilitarán también la eyección del veneno. Constituyen el más perfecto sistema de inoculación y el más eficaz6,7. En la tabla 5 y en la figura 8 señalamos las principales características de estas especies.
Fig. 8. Víbora hocicuda, Vipera latastei. Véase el hocico puntiagudo característico y la gran cantidad de pequeñas escamas cefálicas. (Dr. J. de Uña.)
Manifestaciones clínicas de las lesiones por víboras
El veneno de estas especies tiene un efecto fundamentalmente hemotóxico: así, podremos encontrar alteraciones de la coagulación, hemólisis y alteraciones de la permeabilidad capilar, pero que en ningún caso serán tan graves como las que encontraríamos en otras especies de ofidios, como los crótalos americanos o las víboras africanas13. Pero además, en pocas horas puede aparecer un importante edema que progresa hasta la raíz de la extremidad afectada y se puede complicar con síndrome compartimental, linfangitis, adenopatías e incluso necrosis local, todo ello acompañado de un intenso dolor. Las manifestaciones sistémicas no son frecuentes pero pueden ser graves (hipotensión arterial, shock, rabdomiólisis, coagulación intravascular, fracaso renal, etc.)5. El grado de envenenamiento puede variar entre el 0 (mordedura seca, sin inoculación de veneno) y el III (envenenamiento grave). La valoración periódica del paciente es muy importante durante las primeras 24 h (figs. 9-11).
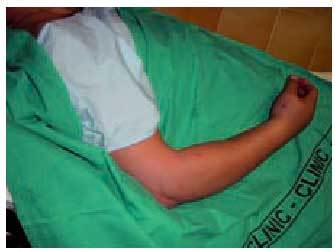
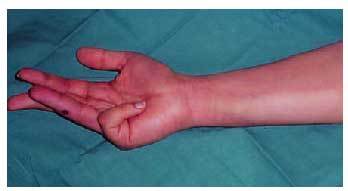
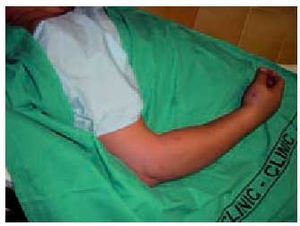
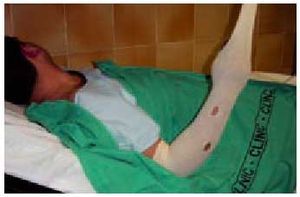
Fig. 9. Paciente con mordedura de víbora en la base del pulgar derecho. Las manos son la localización más frecuente de este tipo de lesiones.
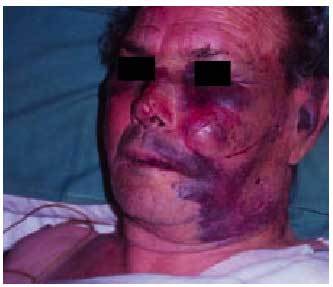
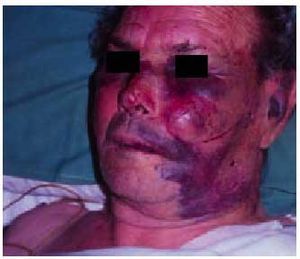
Fig. 10. Agricultor de 70 años, mordido en la cara por una víbora mientras realizaba labores en el campo. Aunque la lesión sólo era de grado I, el paciente fue ingresado en la UCI por temor a que el edema y los hematomas de la cara y el cuello amenazaran la vía aérea. La evolución fue satisfactoria.
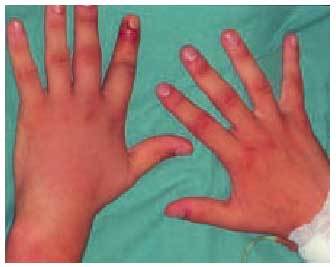
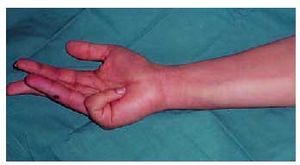
Fig. 11. Paciente mordido en el dedo anular de la mano derecha, que desarrolló un trayecto linfangítico coincidiendo con la progresión proximal del veneno. Buena evolución.
Tratamiento
En ningún caso se practicarán, como primeros auxilios, incisiones, cortes, succiones, torniquetes o amputaciones, pues el riesgo de causar más daños al paciente es demasiado elevado y se ha visto que estas medidas no aportan ningún beneficio posterior4. El primer paso es el traslado inmediato del paciente al centro médico más cercano; allí, como primeras medidas, se puede proceder a la limpieza y desinfección de la herida, la valoración del cuadro edematoso-inflamatorio y el control del mismo con medidas físicas (indicadas anteriormente) y farmacológicas. Sólo en el caso de una improbable reacción alérgica, indicar antihistamínicos y corticoides (adrenalina en casos extremos). El traslado al hospital más cercano sigue siendo el mejor tratamiento.
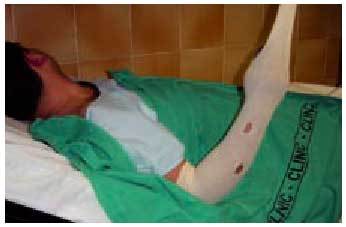
El control local de la lesión, la profilaxis antitetánica, el tratamiento antibiótico (con amoxicilina-ácido clavulánico, o con una cefalosporina de tercera o cuarta generación más un aminoglucósido si el envenenamiento es grave), y el tratamiento antiinflamatorio analgésico, con medidas físicas y farmacológicas (fig. 12) se iniciará o se continuará en el medio hospitalario9-10. El paciente permanecerá en observación para poder valorar la progresión del grado de envenenamiento. Si aparecen signos sistémicos o la rapidez e intensidad de aparición de los signos locales indican evolución hacia un cuadro grave de envenenamiento, se planteará el empleo de suero antiofídico (aun cuando las especies de víboras no sean aquellas frente a las que el suero es específico)5.
Fig. 12. Medidas físicas empleadas para el control de la reacción inflamatoria (vendaje compresivo con venda blanda y elevación de la zona).
El suero antiofídico más empleado en España es el Ipser Europe Pasteur, que es un suero polivalente purificado obtenido por inmunización de caballos frente al veneno de tres especies de víboras, Vipera aspis, V. berus y V. ammodytes, que son las más abundantes en Europa (en la Península Ibérica sólo encontramos V. aspis). El empleo de este tipo de suero, a pesar de los estrictos procesos de purificación que se realizan, puede originar reacciones de hipersensibilidad5; estas reacciones son fundamentalmente de dos tipos: reacción anafiláctica (tipo I, mediada por IgE) y reacción por inmunocomplejos (tipo III, enfermedad del suero). Para evitar la aparición de la reacción anafiláctica se ha recomendado la práctica de una prueba de hipersensibilidad previa a la administración del suero. El laboratorio Pasteur recomienda el método Besredka, que consiste en la administración de 0,1 ml de suero intradérmico en una extremidad diferente de la lesionada; después de esperar 15 min y si no hay respuesta cutánea, se repite con 0,25 ml; de nuevo, si tras 15-30 min no hay respuesta, se administra el resto del suero. La aparición sobre la zona de un halo eritematoso, pruriginoso o una pápula o habón edematoso (triada de Lewis)14 contraindica, de entrada, el empleo del suero antiofídico. En este caso, si el envenenamiento del paciente es grave, se puede proceder de dos maneras; una de ellas es llevando a cabo una desensibilización previa (inyectando subcutáneamente 0,1 ml de dilución al 1:100 del suero cada 5-10 minutos durante 30-40 min); la otra consiste en la administración de medicación previa al suero (inyección intravenosa de antihistamínicos y corticoides 15 min antes del suero antiofídico). En sujetos en tratamiento con antihistamínicos, tranquilizantes, antidepresivos y antipalúdicos pueden producirse reacciones cutáneas falsamente negativas, también si el suero está en malas condiciones14. En cambio, en los sujetos con dermografismo pueden darse falsos positivos. Estos datos siempre se valorarán en el paciente con la historia clínica y con una sencilla exploración cutánea.
La vía de administración recomendada es la intravenosa, diluyendo el antídoto en suero fisiológico3,9,15. Señalamos la importancia de no administrar el suero antiofídico intramuscularmente en la raíz de la extremidad afectada, por el grave riesgo de desarrollar un síndrome compartimental.
Boas y pitones
Boas y pitones se han convertido en las reinas de moda en las tiendas de mascotas. Son especies primitivas de ofidios no venenosos, que matan por constricción a sus presas (tabla 6). Su mantenimiento en terrarios es fácil y la belleza de muchos de estos ejemplares es ciertamente fascinante, pero no se debe olvidar que pueden ser huéspedes de muchos agentes infecciosos que pueden causar enfermedades al hombre y que existe un gran desconocimiento sobre el manejo de estas especies, incluso en los centros veterinarios13.
Estas especies poseen grandes y potentes mandíbulas, y su aparato de dentición, aunque similar en distribución al de los ofidios autóctonos ibéricos, difiere en la ausencia tanto de raíces dentales en cada pieza como de colmillos1,7.
Manifestaciones clínicas de las lesiones por boas y pitones
Cuando ocurre una mordedura, la mayoría de las veces es como respuesta a un maltrato del propio dueño al ofidio; el primer problema que aparece es el de soltar la presa de la boca del reptil (que suele ser la mano). La potencia de la mandíbula es tal que incluso en pequeños ejemplares es difícil llevarla a cabo sin dañar al ofidio.
La principal característica de este tipo de lesiones es la posibilidad de encontrar pequeños dientes del ofidio en la herida producida por la mordedura, a diferencia de lo que ocurría con las especies autóctonas. Puede aparecer una ligera inflamación de la zona, por el daño tisular, con dolor que puede llegar a ser muy intenso. Al no ser especies tóxicas, el grado de envenenamiento alcanzado por el paciente será 0.
Tratamiento
El primer paso será la limpieza de la herida y la extracción de las piezas dentales que hayan quedado incrustadas; posteriormente se desinfectará. Después se procederá a iniciar profilaxis antitetánica si no hay una vacunación correcta. Se deberá pautar antibióticos al igual que en los casos anteriores y controlar el dolor con una analgesia adecuada9-13.
Otras especies exóticas
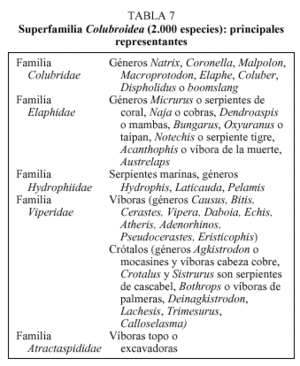
Cobras, mambas, serpientes de cascabel, búngaros, víboras africanas o asiáticas y raras veces serpientes marinas son especies que se puede encontrar en los principales reptilarios de los zoológicos de España (tabla 7). Todas estas especies son muy venenosas y presentan dentición solenoglifa (como nuestras víboras) o proteroglifa (colmillos anteriores fijos, de tamaño medio y preparados para la inoculación del veneno; fig. 1).
Lamentablemente, los casos de mordeduras producidas por estas especies, que de vez en cuando salpican las urgencias hospitalarias, suelen ocurrir en domicilios particulares. Hemos de señalar que, al no tratarse de especies autóctonas, existe un cierto desconocimiento acerca del tratamiento hospitalario de este tipo de lesiones.
Manifestaciones clínicas
El grado de envenenamiento rara vez es 0, aunque puede producirse una mordedura seca; lo normal es que cuando se atiende al paciente el envenenamiento ya sea de grado III. Las manifestaciones son variadas y de una gran gravedad; así, deberemos esperar la aparición de alteraciones neurológicas, cardíacas, hematológicas (tempranas y tardías) y citotóxicas, además de los consiguientes fallos orgánicos que suelen ser rápidos y fatales en ausencia de antídoto9,13 (fig. 13).
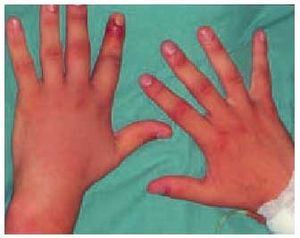
Fig. 13. Varón de 30 años, mordido por un Crotalus atrox (serpiente de cascabel) en el dedo índice de la mano izquierda. La serpiente había sido ubicada por el propio paciente en un terrario en su domicilio. Aunque la lesión aparente sólo era de grado I (pequeña equimosis alrededor del punto de inoculación y moderado edema proximal), se objetivó una coagulación intravascular diseminada (lesión de grado III). Se administró suero antiofídico específico. La evolución fue satisfactoria.
Tratamiento
Como primeros auxilios son obligatorios la realización de un vendaje de la zona ampliándolo lo más posible, la inmovilización del paciente y el traslado urgente al hospital. En ocasiones este traslado se tiene que realizar con medidas de soporte vital para mantener las funciones vitales del paciente4,9. Quedan completamente descartadas las maniobras clásicas de corte, succión, etc., incluso en estos casos.
Es necesario identificar la especie (el propio paciente suele indicarlo) para poder administrar el antídoto adecuado, que aquí suele ser la primera medida que se debe tomar aunque no suelen estar disponibles en nuestro medio. Antes de la administración de estos sueros, es obligatoria la realización de la prueba de hipersensibilidad y es recomendable la administración de corticoides y antihistamínicos previamente al suero antiofídico. Los principales antídotos9,13,16-20 frente a estas especies quedan reflejados en la tabla 8.
La limpieza y desinfección, la profilaxis antitetánica, la pauta antibiótica y la analgesia también se realizan, aunque parecen quedar en un segundo plano. En la actualidad, para el control de las grandes mionecrosis que suele producir el veneno de los crótalos (serpientes de cascabel, jararacas, mocasín, mapane, wutu, tigra, etc.) se desaconseja completamente la realización de fasciotomías profilácticas y se apunta hacia un tratamiento más conservador.