Contracturas
La contractura es la contracción permanente, dolorosa e involuntaria de un músculo que no cede con el reposo. Las contracturas pueden ser traumáticas cuando acontecen tras un traumatismo externo como un choque directo sobre el muslo, por ejemplo, o no traumáticas como ocurre en el tortícolis o en la lumbalgia aguda o lumbago.
El tortícolis o contractura del músculo esternocleidomastoideo y el lumbago, habitualmente secundario a una contractura de la musculatura paravertebral lumbar, debe tratarse con calor húmedo, relajantes musculares como el diacepam (5-10 mg/día) o analgésicos habituales como paracetamol (600 mg/2-3 veces al día) o ácido acetilsalicílico (0,5-1 g/2-3 veces al día). En ocasiones debe añadirse un antiinflamatorio no esteroideo como el ibuprofeno (600-1.200 mg/día), el naproxeno (500 mg/ 3 veces al día) e incluso indometacina (100 mg/día).
Las contracturas traumáticas se tratan mediante la aplicación local de hielo y el mismo tratamiento farmacológico que las no traumáticas o reflejas. Es imperativo que el deportista realice un precalentamiento adecuado previo al ejercicio con la práctica de estiramientos musculares supervisados por el entrenador.
La duración habitual de una contractura oscila entre cinco y diez días.
Calambres
El calambre, conocido coloquialmente con el nombre de «rampa», es la contracción transitoria (minutos) dolorosa e involuntaria de un músculo o grupo de músculos con desplazamiento incontrolable de resolución espontánea. En ocasiones viene precedido de fasciculaciones.
Debe diferenciarse el calambre de los espasmos musculares de larga duración como la espasticidad o la hipertonía muscular o de los espasmos musculares indoloros como las mioclonías, o las distonías (contracción prolongada de músculos agonistas y antagonistas). Las contracturas y los calambres pueden coexistir, pero no tienen la misma etiología, que es miógena para las contracturas y neurógena para los calambres.
La prevalencia de los calambres es aproximadamente del 37% con una especial predilección por las extremidades inferiores, especialmente gemelos, pies y muslos, por este orden. Es característica la exacerbación nocturna, hecho que acontece en más del 70% de los pacientes.
Los calambres no son síntomas banales, sino que deben valorarse en su justo término, puesto que en muchas ocasiones son la primera manifestación de una enfermedad subyacente que debe intentar diagnosticarse.
Diagnóstico
Ante un paciente que consulta por calambres es fundamental una buena anamnesis farmacológica. En todos los casos se solicitará por el hábito tabáquico y por la ingesta de alcohol y café. La exploración clínica debe ser exhaustiva, con especial énfasis en la exploración neurológica y vascular.
Las exploraciones complementarias se solicitarán de acuerdo con los datos clínicos obtenidos. En ocasiones deberán solicitarse enzimas musculares, electromiograma (EMG) e incluso biopsia muscular.
Los calambres del deportista aparecen habitualmente tras un esfuerzo intenso en sujetos sometidos a entrenamiento excesivo con una técnica deficiente y precalentamiento insuficiente. Es conveniente una correcta hidratación por parte del deportista. Antaño era frecuente ver en nuestros campos de fútbol a jugadores que a lo largo del encuentro presentaban calambres que cedían tras el estiramiento del músculo afecto. Actualmente con la existencia de los entrenadores físicos se ha evitado este problema. En los nadadores los calambres son especialmente frecuentes si la temperatura del agua es muy fría.
Los esfuerzos efectuados en una atmósfera caliente y húmeda (mineros) provocan una diaforesis intensa con pérdida de agua y sal. La presencia de calambres es la regla si no existe el suficiente aporte de sal, con ello evitamos la hiponatremia responsable del cuadro.
Los calambres profesionales son frecuentes en aquellos músicos novatos no acostumbrados a tocar durante mucho tiempo. En los pianistas es frecuente la afectación del cuarto y quinto dedo de la mano derecha, en cambio en los guitarristas el calambre se presenta en el tercer dedo derecho. En los violinistas es habitual el calambre en los dedos índice y mayor izquierdos, y en los flautistas en el mayor y anular izquierdos. La mayoría de estos sujetos son sensibles, emotivos, obsesionados por perfeccionar su técnica y habitualmente ansiosos.
El calambre del golfista, conocido en el mundo del golf con el nombre de yips, se presenta habitualmente en golfistas sometidos a mucha presión en torneos de prestigio. El calambre aparece exclusivamente en los golpes cortos, en el approach, y especialmente al patear en el green. Súbitamente el golfista presenta un calambre en el antebrazo y la mano que le impide embocar una bola fácil. Algunos autores consideran el calambre del golfista como una distonía de función.
La hemodiálisis puede ocasionar calambres de los miembros inferiores, a menudo insoportables. Aparecen habitualmente al final de sesiones prolongadas. Existen numerosas hipótesis para explicar esta patología: disminución de la vascularización muscular, hiponatremia y alcalosis, déficit de carnitina, alteración del cociente potasio/fósforo, aumento de la concentración de fósforo, hipomagnesemia, etc. Varios han sido los tratamientos propuestos, pero la perfusión de suero salino hipertónico provoca un cese espectacular de los calambres, lo cual hace suponer que el aumento rápido del volumen plasmático sería decisivo para paliar los calambres.
Los calambres del escribiente, considerados como una distonía focal, cursan con el pulgar en aducción con tendencia a flexión sobre la palma de la mano y actitud en extensión de los dedos mayor e índice. Con la presencia del ordenador en nuestra vida cotidiana la prevalencia de esta patología ha disminuido de forma relevante.
Los calambres de origen farmacológico son enormemente frecuentes en la práctica diaria. La ingesta de diuréticos tiacídicos, sin control médico por parte habitualmente de mujeres que desean perder peso, producen una hipopotasemia responsable del cuadro. Las fenotiacinas pueden provocar calambres de gran intensidad cuyo mecanismo es desconocido. La morfina puede excepcionalmente producir calambres abdominales. Los bloqueadores beta, fármacos habituales en el tratamiento de la hipertensión arterial, pueden producir calambres, especialmente en las extremidades inferiores y de predominio nocturno.
Los hipocolesterolemiantes, especialmente los fibratos, son causa de calambres generalizados con dolor muscular añadido.
La patología muscular hereditaria como la enfermedad de Steinert, distrofias musculares como la enfermedad de Duchenne o miopatías metabólicas como la enfermedad de MacArdle son causa también de calambres.
Las miopatías endocrinas que se presentan especialmente en el hipotiroidismo y en la enfermedad de Addison suelen cursar con calambres musculares.
Las enfermedades neurológicas del tipo de las amiotrofias espinales progresivas, como el síndrome de Kennedy o neuropatía bulboespinal progresiva y la esclerosis lateral amiotrófica son causa asimismo de calambres. En la tabla 1 se resumen las principales causas de calambres.
Tratamiento
El tratamiento de los calambres depende obviamente de la etiología. Es conveniente en todos los casos insistir al paciente que ingiera agua tónica, sustancia rica en quinina, el fármaco de elección para los calambres, no comercializado en nuestro país. Esta medida es útil para los calambres banales que presenta la mayoría de la población.
Los fármacos habitualmente empleados para controlar los calambres son la quinidina (dos cápsulas cada 12 horas), la tiaprida (dosis de dos a seis comprimidos dia-rios en dos o tres tomas), el clonazepam (dosis iniciales de 0,5 mg/cada 12 horas) adaptando la dosificación a cada caso particular y especialmente a la edad del paciente, la amitriptilina (25 mg tres o cuatro veces al día) y la imipramina cuya presentación en grageas de 10, 25 y 50 mg permite una posología adaptable a las condiciones de cada paciente. El efecto óptimo debe conseguirse con la dosis más baja posible.
En la tabla 2 se resumen los principales tratamientos farmacológicos para controlar los calambres.
Agujetas
Con el término «agujetas» se definen los dolores musculares difusos que aparecen tras ejercicio intenso y prolongado en sujetos no entrenados. Habitualmente el dolor aumenta a las 24 horas que siguen al ejercicio, para alcanzar el cénit entre éstas y las 78 horas siguientes y disminuir durante los 5-7 días posteriores al ejercicio.
Es curiosa la ausencia de una denominación adecuada en el léxico médico español (delayed onset muscular soreness o DOMS en inglés).
La musculatura se encuentra contracturada con dolor a la movilidad activa y pasiva e incluso a la palpación. El dolor se localiza en la unión musculotendinosa, ya sea proximal o distal, aunque si el ejercicio ha sido muy intenso es habitual su localización a lo largo de todo el trayecto muscular. En la tabla 3 se resume la clínica de las «agujetas».
Etiología
Existen cuatro teorías que pretenden explicar el origen del dolor muscular de aparición tardía tras el ejercicio o «agujetas» :
1) Acumulación de lactato en el músculo. Es la teoría más popular y responsable en nuestro medio de que a esta entidad se la denomine «agujetas» en función de la idea errónea de que la sobreproducción de ácido láctico tras ejercicio intenso justifica que se acumule en el músculo llegando a cristalizar. Dos argumentos en favor de esta hipótesis son, por un lado, el aumento de la acidez local que actuaría como estímulo nocivo de las terminaciones nerviosas sensitivas y, por otro lado, las microlesiones producidas en el músculo por los microcristales de lactato. A posteriori estos cristales desaparecerían por la acción de la temperatura.
Sabemos, sin embargo, que no es necesario un ejercicio muscular intenso para que aparezcan las «agujetas». Las contracciones musculares excéntricas, las más frecuentes y las que habitualmente producen este tipo de molestias tienen un bajo gasto energético con escasa producción de ácido láctico. Además, el lactato producido es reutilizado rápidamente tras el reposo por el sistema nervioso y por el mismo músculo. Su acumulación, por tanto, no es significativa después de 30 minutos de finalizado un ejercicio. Las biopsias musculares practicadas a voluntarios nunca han demostrado la presencia de cristales, ni inmediatamente después de terminado el ejercicio ni a las 24, 48 ó 72 horas.
2) Espasmo muscular. Las contracciones musculares intensas producen una isquemia muscular por disminución del aporte sanguíneo y la disminución de oxígeno favorece además la difusión de sustancias álgicas al espacio intersticial; todo ello favorecería el espasmo muscular. Estudios electromiográficos confirman la ausencia de relajación del músculo fatigado tras el ejercicio.
3) Aumento de la temperatura. El aumento de temperatura tras el ejercicio produce una necrosis de las fibras musculares y alteraciones del tejido conectivo, puesto que las terminaciones nerviosas son muy sensibles a temperaturas entre 38° y 47º C, habituales en los ejercicios de carácter excéntrico.
4) Lesión musculotendinosa. Según esta teoría exis-ten dos fases en la aparición de la lesión, una inmediata y otra tardía. En la primera se produce una lesión de las fibras musculares con desorganización miofibrilar y alteración del sarcolema. En la fase tardía, transcurridas 24 horas, se añade un infiltrado de células mononucleadas cuya misión es regenerar el tejido destruido que tiene lugar aproximadamente a las dos semanas de la lesión.
La lesión de la fibra muscular motiva que se eliminen una serie de enzimas musculares que nos informan sobre el grado de lesión, aunque éste no es directamente proporcional a la elevación de estas enzimas. El aumento máximo se produce 24 horas después del ejercicio, especialmente de las CPK y de las LDH.
En la tabla 4 se resumen las posibles etiologías del dolor muscular tardío tras el ejercicio.
Tratamiento
La mejor manera de evitar la presencia de «agujetas» es la prevención; para ello es fundamental un buen programa de entrenamiento. Los deportistas de elite conocen perfectamente que las agujetas aparecen tras la primera o segunda sesión de un nuevo programa de entrenamiento. Ello es debido a que un ejercicio inhabitual lesionaría una serie de fibras musculares más débiles, más susceptibles, con el consiguiente aumento de la mioglobina y de las CPK. Posteriormente los sucesivos episodios de degeneración-regeneración motivarían la presencia de menor cantidad de fibras musculares frágiles para posteriores sesiones de entrenamiento.
Para los individuos sedentarios son válidos los mismos consejos de higiene deportiva.
La práctica de ejercicios de estiramiento antes o después del entrenamiento o después de la aparición de las agujetas no son de utilidad. Los estudios realizados al respecto son bastante contradictorios. La aplicación de masajes después del ejercicio tampoco parecen variar ni la clínica ni su evolución, aunque subjetivamente disminuyen la sensación de contractura.
La mejor manera de disminuir el dolor secundario a las agujetas es la repetición del mismo ejercicio que lo produjo, pero a menor intensidad, incluso realizando el movimiento que provoca la lesión, pero a menor velocidad, pero sin carga.
La aplicación de hielo (crioterapia) durante 10-20 minutos ha demostrado ser muy útil en la eliminación del dolor. Es conveniente su utilización sistemática después de cada entrenamiento sobre las articulaciones más activas, en general las rodillas, o sobre las zonas contusionadas o en proceso de recuperación de una lesión. La crioterapia tiene acción antiálgica al disminuir la conducción del impulso nervioso con posterior relajación muscular y es antiedematosa al reducir la permeabilidad capilar por la vasoconstricción.
El empleo de analgésicos como el ácido acetilsalicílico (0,5 g/4 veces al día) o paracetamol (600 mg/2-3 veces al día) son útiles especialmente en las fases iniciales, posteriormente es más recomendable el empleo de antiinflamatorios no esteroideos (AINE) como el piroxicam, ibuprofeno, naproxeno o incluso indometacina a dosis convencionales.
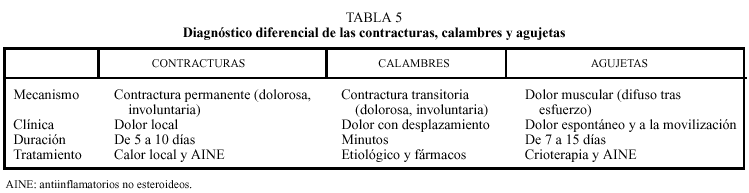
En la tabla 5 se resumen las características de las contracturas, calambres y agujetas
Bibliografía recomendada
Brissaud P. Les crampes et leurs traitements. En: Khan MF, Kuntz D, Dryll A, Meyer O, Bardin TH, Guérin CL, eds. L'Actualité Rhumatologique. Paris: Ed. Expansion Cientifique, 1998; 179-202.