La hidrosadenitis es una enfermedad cutánea crónica de las glándulas apocrinas, cuya localización perineal presenta matices de trascendencia clínica. Plantea un diagnóstico diferencial con otros procesos más frecuentes y de connotación diferente.
En su etiopatogenia han sido implicados diversos factores, pero la influencia hormonal, una base genética o ciertas infecciones virales han logrado un número elevado de adeptos.
Las formas leves de la enfermedad pueden ser tratadas mediante medidas higiénicas y un tratamiento médico variado, en muchos casos todavía en fase experimental. La existencia de complicaciones infecciosas puede requerir un drenaje y una resección posterior completa como tratamiento definitivo.
Una localización perineal de larga evolución debería abocar a un tratamiento quirúrgico radical desde el principio y a un seguimiento postoperatorio adecuado, con la intención de evitar secuelas y recurrencias, al tiempo que se descarta su malignización, generalmente silente.
Presentamos un paciente con diagnóstico de hidrosadenitis perineal mal controlada en el tiempo y con factores predisponentes, que desarrolló un carcinoma escamoso. Hacemos hincapié en algunos detalles de su diagnóstico diferencial y en los principios del tratamiento actual.
Hidradenitis is a chronic skin disease of the apocrine glands, in which its location in the perineum has significant clinical nuances. It requires a differential diagnosis from other more common conditions of different connotations.
Various factors have been implicated in its aetiopathogenesis, but hormonal influence, a genetic basis, or certain viral infections have a high number of supporters.
Mild forms of the disease can be treated using hygiene measures and a varied medical treatment, which in many cases is still in the experimental phase. When there are infectious complications it may require drainage and a complete posterior resection as definitive treatment.
A perineal location of long-standing onset should call for radical surgical treatment from the beginning and an appropriate postoperative follow-up, in order to prevent sequelae and recurrences, at the same time ruling out it becoming malignant, which is generally silent.
A case of a patient is presented with a diagnosis of poorly controlled prolonged perineal hidradenitis and predisposing factors, which developed into a squamous cell carcinoma. Emphasis is placed on some details of its differential diagnosis and the principles of the current treatment.
Varón de 38 años de edad, fumador de 15 cigarrillos al día, exadicto a drogas por vía parenteral, con algún contacto homosexual esporádico y con sobrepeso (índice de masa corporal de 27kg/m2). Consulta de urgencia por fiebre, dolor e hinchazón glútea con supuración local maloliente, que le dificulta la sedestación. Una anamnesis detallada indica que ha presentado supuraciones intermitentes en los 10 años precedentes y algún episodio aislado de diarrea.
La exploración física muestra una supuración espesa por diferentes orificios fistulosos, algunos de ellos granulados, en la línea media y ambos glúteos y con intensa celulitis local, que alcanza el margen anal. Se evidencia comunicación entre unos y otros.
El canal anal presenta irritación inflamatoria sin aparente supuración endoanal ni otras aportaciones al tacto rectal.
La analítica muestra leucocitosis (15.300 células/mm3) y desviación izquierda (88,2%), con el resto de parámetros dentro de la normalidad.
El paciente es ingresado con antibioterapia de amplio espectro para drenaje y cultivo de 2 áreas de fluctuación, de las cuales se obtiene abundante contenido purulento denso.
La evolución postoperatoria es favorable con curas locales, desaparece la fiebre y mejora la celulitis y la supuración inicial.
Se mantiene un seguimiento regular en la consulta de Cirugía y presenta escasa supuración serosa por los orificios granulomatosos.
Una exploración proctológica completa, que incluye una ecografía endoanal, informa sobre la integridad del aparato esfinteriano y descarta enfermedad del recto inferior y del canal anal.
El cultivo del drenaje realizado solo muestra flora mixta.
Se recomienda una intervención quirúrgica programada, con diagnóstico de hidrosadenitis perineal extensa, pero el paciente la rechaza.
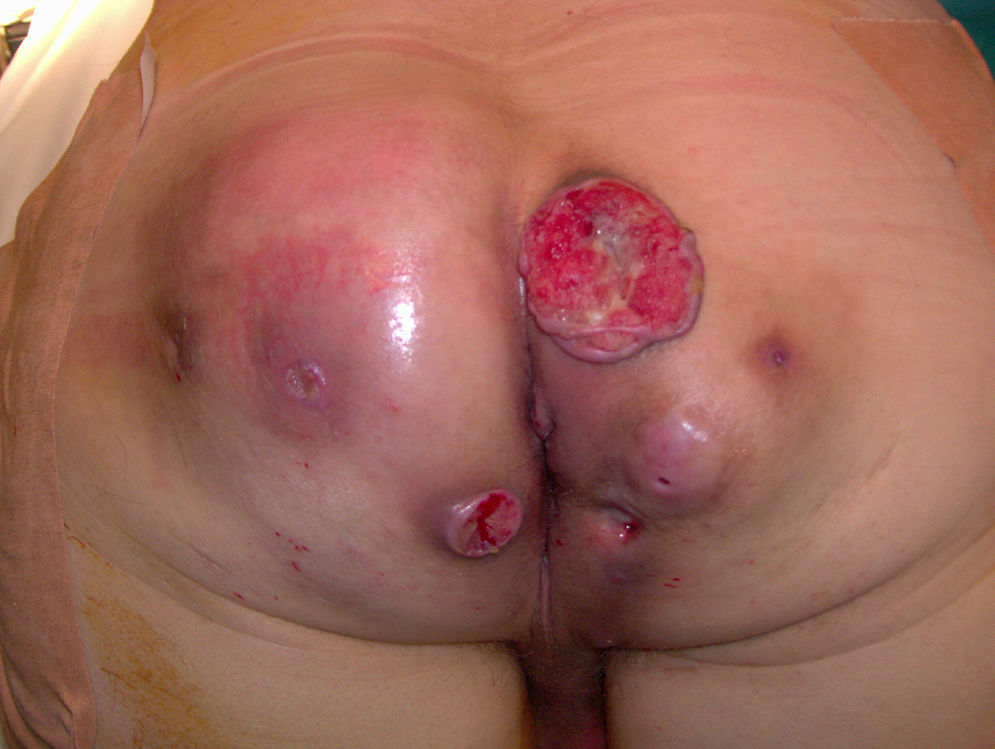
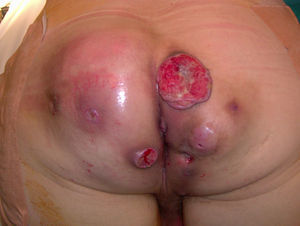
Tres años después el paciente acude a la consulta por dolor y supuración maloliente (fig. 1), pero sin fiebre. Ha precisado 2 drenajes locales ambulatorios en otro centro hospitalario.
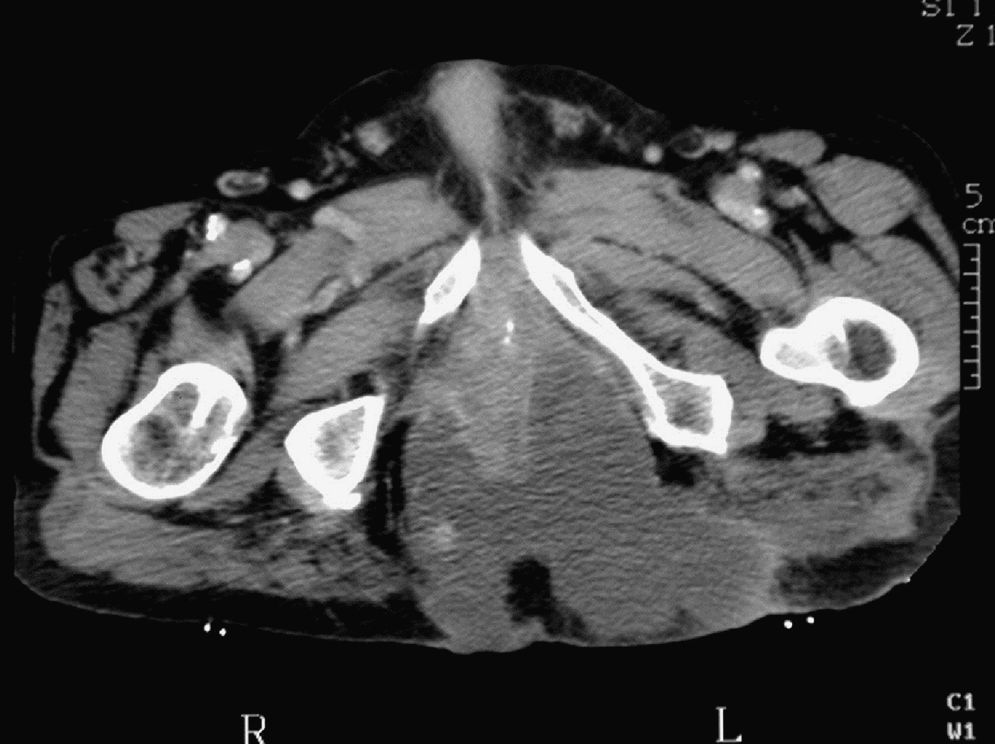
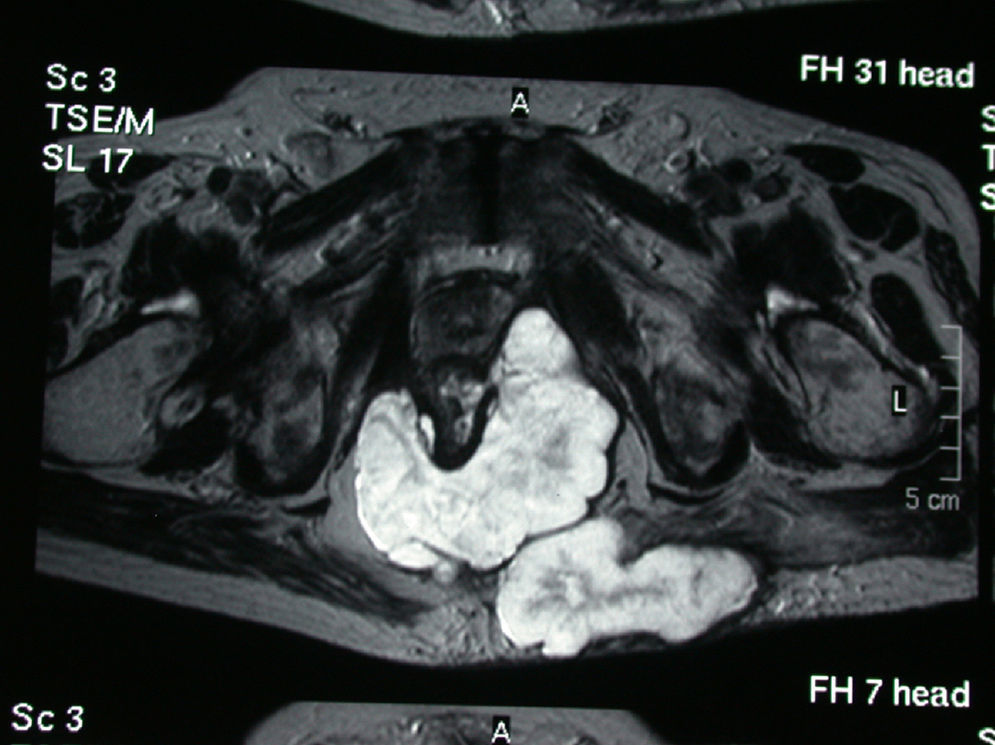
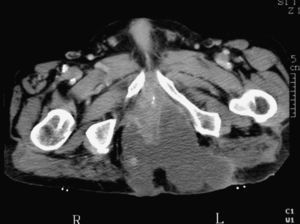
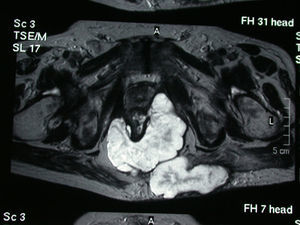
En la exploración se observa una extensa afectación inflamatoria y la TAC muestra colecciones abscesificadas en ambas regiones glúteas, con intensa inflamación local que se extiende hasta el margen anal (fig. 2). El estudio se completa con una RMN para descartar una posible afectación de la pared rectal (fig. 3).
Se programa una intervención quirúrgica radical mediante resección total amplia de la lesión, desde los bordes laterales glúteos hasta el margen del ano. Se efectúa un cierre parcial mediante un colgajo cutáneo y el resto por segunda intención.
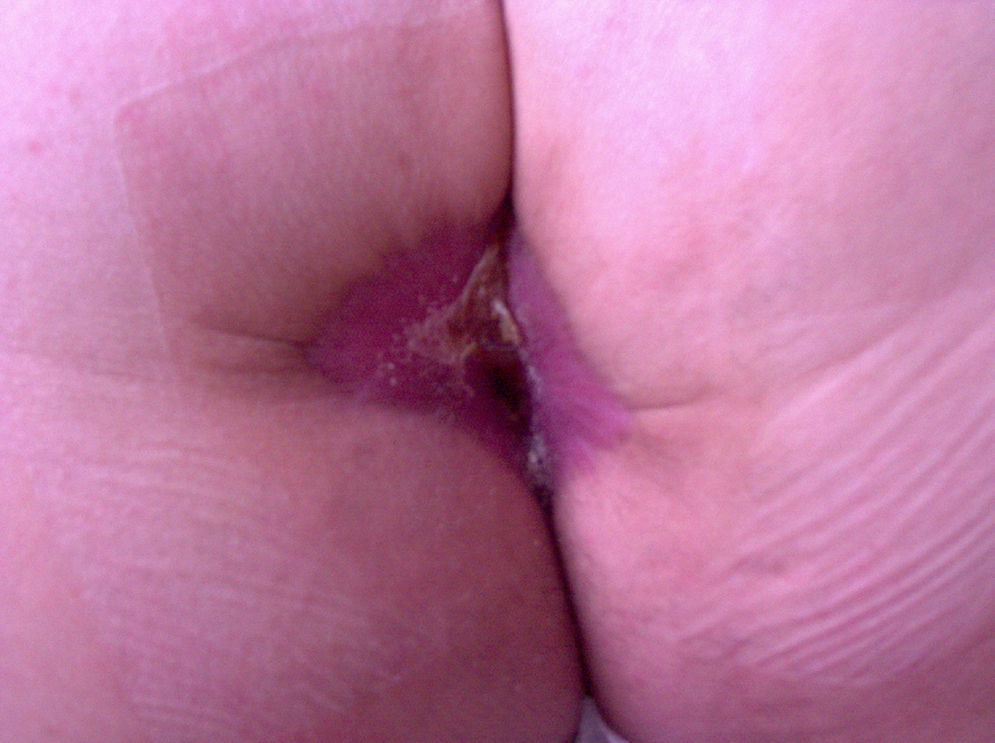
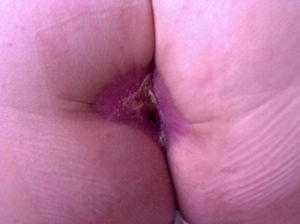
En el postoperatorio se produce una estenosis moderada del canal anal por retracción cicatricial (fig. 4), a pesar de la fisioterapia indicada. El paciente precisa una resolución quirúrgica con resultado aceptable.
El informe histopatológico fue de hidrosadenitis de localización perineal con múltiples trayectos fistulosos y colecciones abscesificadas. Además, se observa un área de carcinoma de células escamosas con margen tumoral libre.
A los 19 meses de la resección, el paciente presenta un nódulo de características inflamatorias en el glúteo derecho, sobre un área adyacente a la cicatriz, que es biopsiado: recidiva del carcinoma. Se le realiza una resección local con margen oncológico y cierre por segunda intención, pero rechaza cualquier otra forma de tratamiento complementario.
El paciente se encuentra sin signos clínicos de recurrencia a los 2 años de la segunda resección.
ComentarioLa hidrosadenitis es una enfermedad de las glándulas apocrinas de la piel que cursa con fistulización y supuración crónica, que alterna con episodios silentes y cuya resolución genera una intensa fibrosis.
La enfermedad fue descrita por Velpeau en 1839, aunque la implicación de las glándulas sudoríparas en su patogenia motivó el sinónimo de enfermedad de Verneuil en honor a su mentor.
EpidemiologíaEn términos generales es más prevalente en mujeres; sin embargo, si atendemos a la localización perineal, la afectación es mayor en el hombre, con un pico de máxima incidencia entre la pubertad y la cuarta década de la vida. Este hecho parece denotar una influencia hormonal, ya que cursa con una semiología más liviana según progresa la edad.
Se han descrito otros mecanismos etiológicos como la genética, con un patrón autosómico dominante1, al observar que el 25% de los pacientes presentan antecedentes familiares. Otros factores asociados son la diabetes mellitus, hipercolesterolemia, uso de anticonceptivos orales, hipercortisolismo, obesidad o tabaco.
PatogeniaSe cree que la queratina cutánea puede estar implicada en su patogenia, al ser causante de la obstrucción de las glándulas apocrinas, ecrinas y del folículo piloso, pero se desconoce por qué algunos pacientes pueden ser más susceptibles que otros a este proceso obstructivo. La falta de drenaje glandular condiciona una infección local, aunque en la mitad de los pacientes los cultivos son negativos. La flora bacteriana más frecuentemente implicada suele ser polimicrobiana, con predominio de Staphilococcus y bacterias intestinales2.
Aunque su patogénesis todavía no se conoce completamente, se cree que la infección no actúa como desencadenante de la hidrosadenitis, sino como un factor favorecedor del mantenimiento de la inflamación local.
La cronicidad de la enfermedad con afectación episódica justifica la presencia de linfocitos, células plasmáticas y células gigantes escamosas que pueden explicar su transformación maligna, a largo plazo, hacia el carcinoma3.
El carcinoma perineal de células escamosas tiene una predisposición masculina (5:1). Su aparición se asocia a la presencia del virus del papiloma humano o a historia familiar de hidrosadenitis, que puede comportar una base genética con mutaciones de la esfera inmunológica, facilitadoras del desarrollo de la enfermedad4, generalmente después de 20 años desde el inicio del proceso.
La aparición de este cáncer en la evolución de la enfermedad es una complicación rara, que motiva un deterioro mayor de la calidad de vida debido a la mutilación local que puede suponer una terapia con intención curativa.
DiagnósticoEl diagnóstico de hidrosadenitis es clínico y pocas veces precisa de biopsia. Sin embargo, su transformación maligna no resulta tan evidente sin una confirmación histológica, lo que obliga a un alto nivel de sospecha clínica.
En el periné la enfermedad puede plantear dudas diagnósticas con otras entidades locales que pueden coexistir en mayor o menor medida. Un ejemplo son las infecciones cutáneas, como forúnculos, erisipela, linfogranuloma venéreo o tuberculosis.
Las proctitis inflamatorias, fundamentalmente la enfermedad de Crohn, o las fístulas perineales de origen criptoglandular, pueden tener similitud en su expresión, pero resulta fácil su diferenciación con una simple anuscopia, dado que la hidrosadenitis no debería afectar a los 2 tercios distales del canal anal, al no existir glándulas apocrinas en dicha localización, ni guarda relación con el aparato esfinteriano5.
No obstante, algunas manifestaciones cutáneas de la enfermedad de Crohn son muy similares, como las fístulas, los abscesos o las formas equivalentes de hidrosadenitis supurativa, y guardan nexos fisiopatológicos, como el dolor asociado a una respuesta autoinflamatoria mediada por neutrófilos, presente en el pioderma gangrenoso. Por otro lado, las reacciones adversas cutáneas derivadas de las nuevas terapias contra el Crohn se han incrementado y han aparecido tumores asociados a líneas de tratamiento específico como el carcinoma de células escamosas secundario a tiopurinas6. Esta base fisiopatológica de déficit inmunológico y el comportamiento ante determinados tratamientos ha propiciado que existan dudas sobre la naturaleza causal o no en la evolución de ambas enfermedades7.
TratamientoLas formas leves de hidrosadenitis se pueden beneficiar de medidas higiénicas que eviten la irritación cutánea. También se debe evitar la ropa ajustada y los ambientes calurosos. Además se ha recomendado la abstinencia tabáquica y un adelgazamiento controlado, aunque su efecto positivo no parece suficientemente justificado en la literatura médica.
De forma complementaria, se ha propuesto la utilización de antiinflamatorios no esteroideos sistémicos, infiltración corticoidea intralesional8 o antibioterapia como medidas de control local de la inflamación. Su utilidad real ha sido ampliamente discutida, al reaparecer la enfermedad una vez suspendido el tratamiento.
Se han investigado otras vías de tratamiento como la terapia hormonal (con escasa experiencia clínica), los retinoides para facilitar una intervención quirúrgica planificada al reducir la inflamación (aunque se debe considerar su efecto teratogénico)2, o los inmunosupresores (que pueden resultar de utilidad por su efecto antiinflamatorio pero no son recomendables de forma rutinaria por su toxicidad).
Otras alternativas, como la dapsona por su acción bacteriostática, la terapia fotodinámica con ácido aminovulínico, la toxina botulínica como reductora de la sudoración, la crioterapia o la radioterapia, se encuentran todavía en fases iniciales o se sustentan en una experiencia muy limitada que dificulta su recomendación.
Desde un punto de vista quirúrgico, la presencia de absceso obliga a un drenaje local que ayudará a mejorar el proceso inflamatorio pero no modificará la historia natural de la enfermedad. Por esto, será precisa una resección completa posterior del área afectada, aunque una amplia extensión puede provocar una exposición de tejidos que obliga a alguna reconstrucción local mediante la elaboración de colgajos o injertos cutáneos que faciliten una convalecencia más corta y mejor tolerada por el paciente y la institución sanitaria.
En formas limitadas de la enfermedad se puede practicar un cierre primario sin tensión o un cierre por segunda intención, según el criterio del cirujano. En cualquier caso, se debería realizar un seguimiento posterior de la herida quirúrgica para evitar retracciones de la cicatriz o recurrencias.
El tratamiento conservador tiene una escasa utilidad en la hidrosadenitis supurativa perineal extensa, que precisa una extirpación quirúrgica total de la enfermedad como forma más eficaz de prevenir complicaciones. La resección puede llegar a ser tan mutilante que se precise la colocación de una colostomía temporal, lo que obliga a un abordaje multidisciplinar del cuidado de las heridas y supone la necesidad de una estancia hospitalaria prolongada9.
Una terapia o un seguimiento inadecuados contribuyen de forma decisiva a la aparición de recurrencias y a posibles transformaciones malignas con el tiempo. Esta es considerada la complicación más grave de la enfermedad y prácticamente exclusiva de la región anogenital. Este aspecto indica que la asociación entre dicha región anatómica y una inflamación crónica puede predisponer a la malignización10, máxime en presencia de factores predisponentes como el virus del papiloma humano.
Un correcto tratamiento y seguimiento postoperatorio suelen redundar en tasas aceptables de recurrencia, cifradas en 37% para la región inguinoperineal2.
PronósticoEl pronóstico del carcinoma escamoso asociado a esta afección cutánea solo puede ser favorable cuando se realiza un diagnóstico precoz y una resección quirúrgica radical11,12, ya que los porcentajes de recurrencia y mortalidad asociada se sitúan en el 50%. El grado histológico es uno de los más importantes predictores de mortalidad. Excepcionalmente, ha sido documentada la aparición de una carcinomatosis peritoneal o una hipercalcemia maligna como complicaciones neoplásicas de esta localización tumoral13.
ConclusionesEn resumen, la localización perineal de larga evolución en esta enfermedad debe alertar sobre complicaciones infecciosas importantes y una malignización encubierta que motive un tratamiento quirúrgico más agresivo en previsión de un mayor índice de recurrencia y de un peor pronóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.