Presentamos el caso de una mujer de 58 años que consulta por alopecia progresiva de predominio fronto-temporal y en cejas de 5 años de evolución, que se ha hecho más manifiesto en los 2 últimos años, coincidiendo con la menopausia. Refiere episodios de prurito y eritema a nivel preauricular previos a la caída del cabello. Destacan entre sus antecedentes alergia a ciprofloxacino, depresión mayor, hernia lumbar, discopatía cervical, cirugía bariátrica (54 años), faquectomía bilateral (55 años) y tratamiento habitual con fluoxetina, hidroferol y vitamina B12. Refiere antecedentes familiares de las mismas características en una tía paterna de inicio a los 30 años tras histerectomía, sin diagnóstico.
Refiere haber recibido múltiples diagnósticos por diferentes facultativos tales como estrés, depresión, posible hipotiroidismo y anemia ferropénica (descartados) a lo largo de estos años. Hasta el momento de la consulta tan solo ha recibido antihistamínicos en los brotes de prurito.
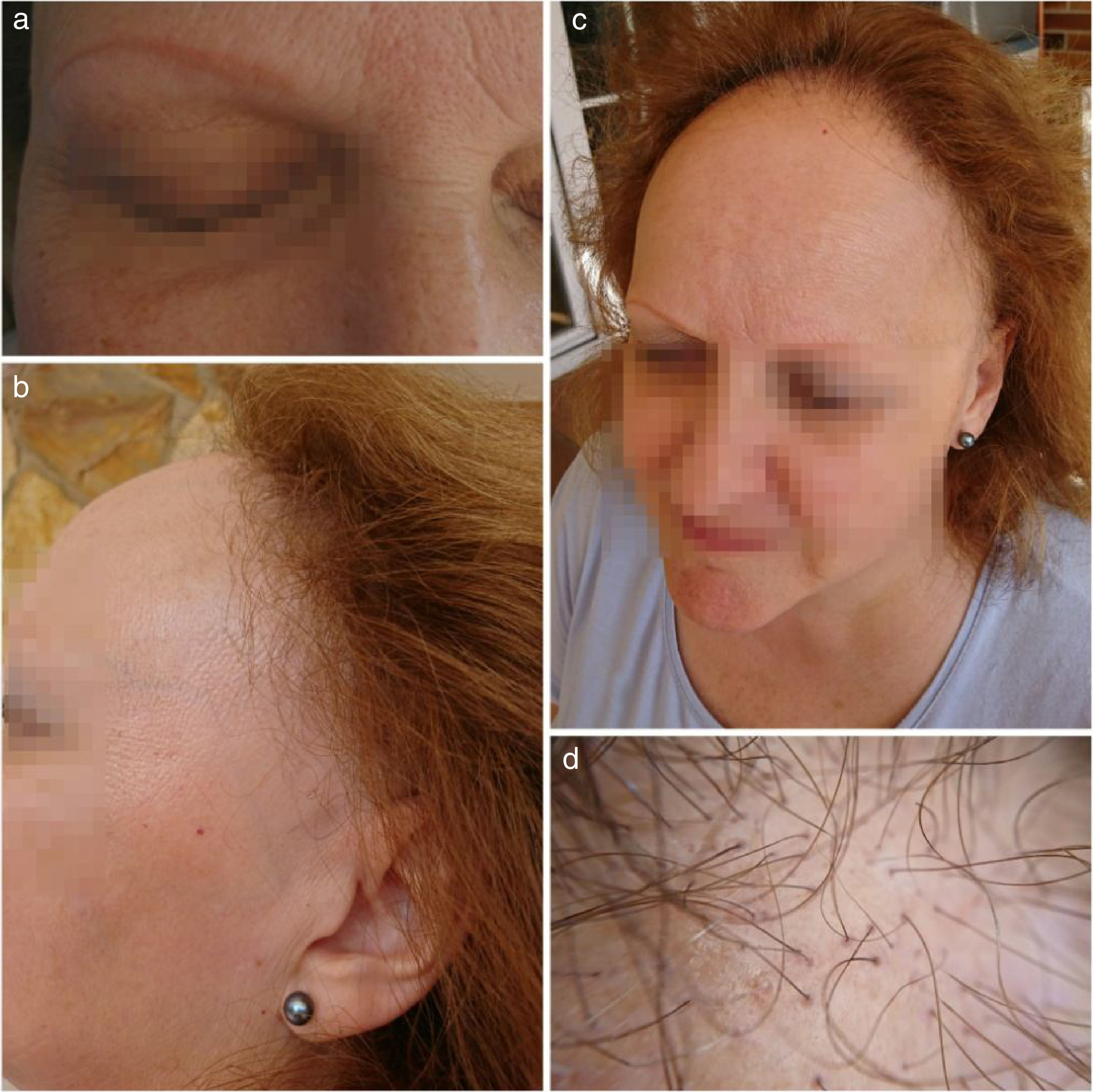
A la exploración física destaca obesidad tipo I, recesión de la línea fronto-temporal capilar de aproximadamente 2cm, alopecia leve a nivel occipital, pérdida completa del pelo de las cejas (disimulado por tatuaje) y disminución de la densidad de las pestañas, que se acompaña de pérdida de densidad capilar en el resto del cuero cabelludo (fig. 1). Además, destaca la pérdida de vello axilar y en miembros superiores e inferiores y fragilidad ungueal. No presencia ni diagnóstico previo de liquen plano.
a) Alopecia completa de las cejas disimulado por tatuaje; b) Retroceso de la línea de implantación del pelo; c) Visión completa del retroceso de la línea fronto-temporal y alopecia de las cejas, y d) Imagen de cuero cabelludo ampliada donde se observa eritema e hiperqueratosis folicular (AFF en fase activa).
En la analítica destaca hemograma con discreta trombocitosis; función hepática, renal e iones sin alteraciones, TSH y ferritina normales. Serologías para VHC, VHB y VIH negativas. Hormonas sexuales normales (compatibles con menopausia establecida).
Solicitamos valoración por dermatología, con diagnóstico de alopecia frontal fibrosante (AFF). Se inició tratamiento con metilprednisolona solución y minoxidil al 5%, cuya prescripción se puede realizar desde atención primaria (AP), con escasa respuesta. Fue posteriormente remitida a la unidad de tricología, donde le pautaron finasteride 2,5mg/día, mometasona solución y crema de lactato amónico, además de mantener el minoxidil. La paciente suspende el tratamiento con finasteride a los 3 días del inicio por temor a los posibles efectos secundarios y se mantiene con tratamiento tópico, sin que se objetive mejoría en la progresión.
La enfermedad dermatológica es un motivo de consulta frecuente en AP. Dentro de este grupo, la alopecia constituye uno de los motivos más frecuentes de consulta, tanto en AP como en especializada. Es importante descartar, en primer lugar, causas secundarias a una enfermedad sistémica con analítica completa que incluya serologías, perfil ferrocinético y hormonas tiroideas. Una vez que se descartan otras causas y se diagnostica una alopecia primaria, hay que tener presente los diferentes tipos ya que, a pesar de que las más frecuentes son las no cicatriciales (potencialmente reversibles) y habitualmente manejables en AP, hay que tener en consideración el grupo minoritario de las alopecias cicatriciales caracterizadas por pérdida definitiva de los folículos pilosos y, por tanto, irreversibles, para poder realizar detección precoz, tratamiento tópico inicial si procede, y derivación temprana a especializada1. Dentro de las alopecias primarias, la AFF debe incluir un diagnóstico diferencial con alopecia areata, alopecia por tracción y alopecia androgenética de patrón femenino (que puede aparecer de forma concomitante)2. El diagnóstico en AP se establece a través de la anamnesis y la clínica, fundamentalmente, aunque hay que tener en cuenta la utilidad del dermatoscopio, tanto para orientar el diagnóstico en función de los hallazgos tricoscópicos, como para realizar un seguimiento de las lesiones. También tiene utilidad para localizar la zona más adecuada para realizar biopsia (zonas de eritema folicular o descamación) si fuera preciso para establecer el diagnóstico, en cuyo caso habría que derivar a dermatología3.
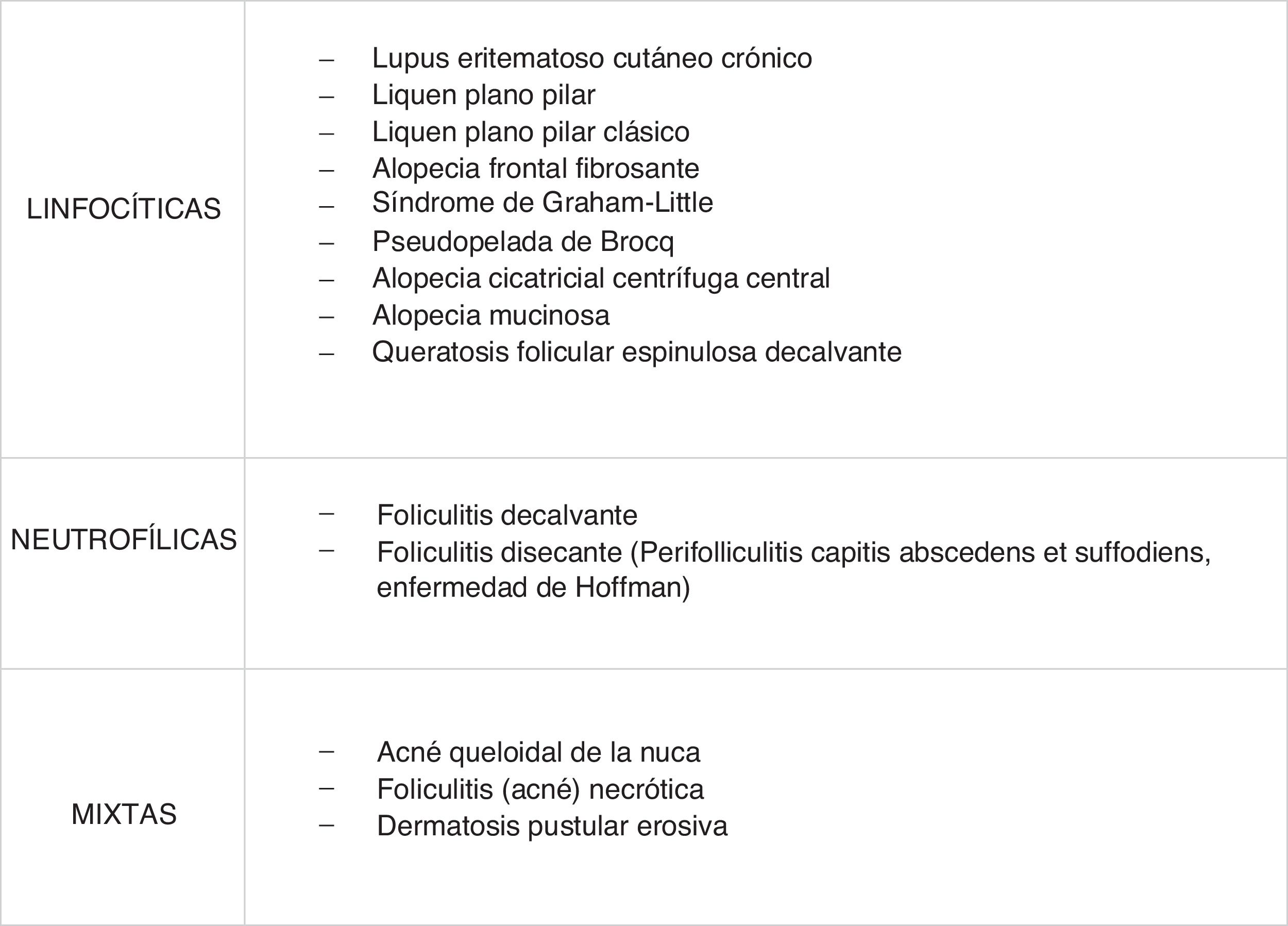
Actualmente las alopecias cicatriciales se clasifican según la celularidad del infiltrado inflamatorio en linfocíticas (entre las que se encuentra la AFF), neutrofílicas y mixtas (fig. 2) y la patogenia de muchas de ellas continua siendo a día de hoy desconocida1.
Clasificación de alopecias cicatriciales.
Fuente: recuperado de Abal-Díaz et al.1.
La AFF es un tipo de alopecia cicatricial primaria adquirida, descrita inicialmente por Kossard4 en 1994, cuya incidencia ha ido en aumento en los últimos años5.
Se caracteriza clínicamente por recesión bilateral y simétrica de la línea de implantación fronto-temporal del cabello (entre 0,5 y 8cm) con cambios cicatriciales irreversibles en la superficie de la piel alopécica (piel lisa, con pérdida de orificios foliculares y palidez uniforme que contrasta con las regiones adyacentes). Con mucha frecuencia se acompaña de alopecia en las cejas, siendo este el signo inicial más frecuente, y también puede haber afectación de otras zonas pilosas como pérdida de las pestañas, pérdida de vello facial y corporal (axilas, pubis y miembros). También puede extenderse a región retroauricular y además se ha visto afectación occipital en algunos casos5.
Afecta predominantemente a mujeres posmenopáusicas, con una edad media en torno a los 60 años5,6. Este hecho es el que motiva la teoría de que haya factores hormonales jugando un papel en la patogenia, pero la existencia de algunos casos en varones y en mujeres premenopáusicas genera confusión al respecto, si bien es cierto que la mayor parte de las mujeres más jóvenes que lo padecen han tenido menopausia precoz o habían sido histerectomizadas5,6. No obstante, se han publicado casos familiares en los que mujeres en la premenopausia con antecedentes familiares de AFF de primer grado, comenzaban con la enfermedad a edades más tempranas (posible componente genético)5–7. Otra teoría es la que relaciona esta enfermedad con alteraciones autoinmunes, sin que haya clara evidencia al respecto, pues a día de hoy la etiología y patogenia de esta entidad continúa poco aclarada5,6.
Lo más característico de la evolución natural es una progresión lenta de la enfermedad, como en el caso de nuestra paciente, con estabilización espontánea6. En cuanto a la histopatología estudiada por biopsia de las lesiones, se ha encontrado gran similitud con el liquen plano pilaris, considerándose la AFF en la mayor parte de los estudios como una variante clínica del mismo5. Se han descrito signos y síntomas que podrían corresponderse con momentos de actividad inflamatoria tales como eritema e hiperqueratosis folicular, momento evolutivo en el que parece que podrían ser más efectivos los tratamientos tópicos5.
Los tratamientos empleados están dirigidos fundamentalmente a frenar la inflamación del folículo (corticoides y antipalúdicos principalmente) y a revertir la alteración hormonal que parece ocurrir en la mayoría de las pacientes al llegar a la menopausia (inhibidores de la 5-alfa-reductasa)8. Hay estudios que han planteado la pioglitazona como opción de tratamiento que, si bien inicialmente resultaban prometedores, han limitado su uso por los recientes resultados y por los efectos secundarios8,9. La hidroxicloroquina es el antimalárico más empleado en AFF y se ha comprobado que resulta efectivo en reducir los signos y síntomas con un máximo beneficio en los primeros 6 meses de tratamiento8. Destacan los buenos resultados con corticoides intralesionales en la estabilización e incluso se ha observado repoblación de las cejas en algunos casos8. Con respecto a los corticoides sistémicos, son efectivos para la estabilización de la progresión, pero no modifican la evolución natural de la enfermedad, que continúa su evolución tras la suspensión del tratamiento5. La administración tópica de corticoides y/o minoxidil no ha proporcionado claros beneficios como tratamiento asilado en cuanto a la detención de la progresión6. Los inhibidores de la 5-alfa-reductasa (finasteride y dutasteride) parecen ser los tratamientos con mejor respuesta en el cuero cabelludo, con aumento de la densidad pilosa, aunque se cree que su beneficio pudiera deberse a su efecto sobre la alopecia androgenética presente en una gran proporción de los casos (debe evitarse su uso en mujeres premenopáusicas)8. Por último, entre las nuevas posibilidades de tratamiento, se valora la pioglitazona, con resultados variables, pero un elevado porcentaje de efectos secundarios10.
En conclusión, los resultados de los tratamientos en general han sido decepcionantes ya que, independientemente del tratamiento pautado, el curso inexorable de esta enfermedad es una lenta recesión de la línea de implantación del cuero cabelludo sin haberse aclarado si algún tratamiento puede modificar su evolución natural hasta la estabilización final8. No se han realizado ensayos clínicos que analicen las distintas opciones de tratamiento y la información disponible hasta la fecha se ha obtenido a partir de estudios observacionales retrospectivos8,9, por lo que quedan muchas incógnitas por aclarar con respecto a esta enfermedad.
Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes, y han solicitado los permisos correspondientes.